Цитомегаловирусная инфекция и посещение школы
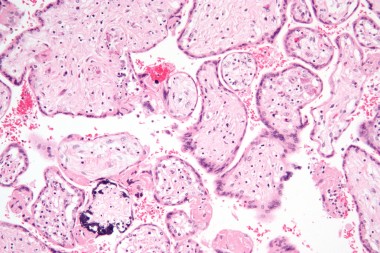
В статье проанализированы опубликованные данные по вопросам адекватной диагностики антенатальной и постнатальной цитомегаловирусной инфекции (ЦМВИ), а также лечению острых ЦМВИ у беременной, плода и новорожденного. Представлены отечественные клинические р
The article gives analysis of the data on the issues of relevance of diagnostics of antenatal and postnatal cytomegaloviral infection (CMVI), as well as treatment of acute CMVI in the pregnant, fetus and newborns. National clinical guidelines on diagnostics and treatment of congenital CMVI developed by the Russian Association of antenatal medicine in 2016, were presented; as well as the first unofficial international guidelines on the issues of diagnostics and treatment of congenital CMVI.
Цитомегаловирус (ЦМВ) — чрезвычайно распространенный вирус, поражающий людей всех возрастов и формирующий пожизненную персистенцию в организме инфицированного человека. Считается, что в большинстве случаев персистенция начинается в ранние годы жизни и протекает латентно, не оказывая выраженного патологического влияния на состояние здоровья инфицированного. С другой стороны, доказано, что персистенция вируса может сопровождаться хроническим воспалением, формировать разнообразные многочисленные иммунные дисфункции и определять развитие вторичных иммунных, аутоиммунных и дегенеративных нарушений. Различного рода иммунокомпрометации могут приводить к рецидивам размножения вируса и многообразным клиническим проявлениям с поражением любых органов и систем в любом возрасте.
Особое значение имеют врожденные инфекции детей, которые отличаются высоким риском развития тяжелых генерализованных форм и инвалидизирующих исходов заболевания, таких как потеря слуха, зрения, умственная отсталость, микроцефалия, судорожный синдром и пр. Такие пожизненные проблемы со здоровьем развиваются примерно у каждого пятого ребенка с врожденной цитомегаловирусной инфекцией (ЦМВИ), что определяет потребность в своевременном пренатальном выявлении беременных и плодов с высоким риском развития врожденной ЦМВИ и ранней диагностике и лечении инфекций у новорожденных.
Теоретические дискуссии по вопросам адекватной диагностики антенатальной и постнатальной ЦМВИ, а также лечению острых ЦМВИ у беременной, плода и новорожденного продолжаются с 1990-х гг., но отсутствие единых руководящих принципов затрудняет практическую работу врачей. Российской ассоциацией специалистов перинатальной медицины в 2016 г. выработаны отечественные клинические рекомендации по диагностике и лечению врожденной ЦМВИ. Созданная в рамках 5-й Международной конференции по ЦМВИ (Брисбен, Австралия, 19 апреля 2015) международная группа экспертов на основе консенсусных дискуссий и обзора литературы выработала первые неофициальные международные рекомендации по вопросам диагностики и лечения врожденной ЦМВИ, которые опубликованы в Lancet Infect Dis в марте 2017. Все эти рекомендации будут нуждаться в постоянном обновлении по мере поступления дополнительных данных.
ЦМВ — двухцепочечный ДНК-вирус, член семейства герпес-вирусов (β-герпесвирус человека). Синтез вирусного генома ДНК происходит в ядре клетки-хозяина. Исследования последних лет подтверждают гипотезу о том, что штаммы ЦМВ могут варьировать в их вирулентности, тропизме и патогенном потенциале, который, в свою очередь, вероятно, связан с генетической изменчивостью ключевых для патогенеза генов. Внешняя оболочка вируса содержит множественные гликопротеины, кодируемые вирусом. Гликопротеин B и гликопротеин H, по-видимому, являются основными факторами для формирования гуморального иммунитета — антитела к ним способны нейтрализовать вирус. Эти гликопротеины используют сегодня при разработке анти-ЦМВ-вакцин [3].
Вирус распространяется различными способами: через продукты крови (переливание, трансплантация органов), грудное вскармливание, пролиферацию в местах контактов (кожа, любые слизистые оболочки), перинатально и половым путем. ЦМВИ может протекать в виде первичной инфекции ранее неинфицированных (серонегативных) пациентов, реинфекции или реактивации у инфицированных (серопозитивных) людей; может вызывать острое, латентное и хроническое течение врожденных или приобретенных форм болезни [4].
При острой ЦМВ-инфекции могут поражаться практически все типы клеток человеческого организма — эндотелиальные клетки, эпителиальные клетки, клетки гладкой мускулатуры, фибробласты, нейронные клетки, гепатоциты, трофобласты, моноциты/макрофаги, дендритные клетки и пр. Все типы клеток поражаются и в мозге: нейроны, астроциты, клетки эпендимы, выстилающие желудочки, макроглия, эндотелий капилляров, оболочек, микроглия, сплетения сосудистой оболочки, дендриты и аксоны — т. е. вирус в мозге не имеет избирательной клеточной цели, что объясняет многообразие клинических форм поражения нервной системы у больных [5].
Считается, что ЦМВ реплицируется в эндотелиальных клетках с низкой скоростью, вызывая преимущественно подострые инфекции, однако истинная скорость репликации вируса в клетках определяется эффективностью цитотоксического Т-клеточного иммунитета и степенью иммуносупрессии хозяина. Так, например, на моделях ЦМВИ у животных продемонстрировано, что отсутствие CD4 Т-клеток сопровождалось более тяжелым и стремительным заболеванием ЦМВИ. Известно также, что ВИЧ-инфицированные новорожденные имеют очень высокую частоту врожденной ЦМВИ с высоким риском смерти, неврологических дефектов и прогрессии ВИЧ-инфекции [6–7].
Особое свойство ЦМВИ — способность вызывать депрессию практически всех звеньев иммунитета, резко угнетать продукцию интерферонов (ИНФ), в первую очередь ИНФ-α. Внедрение ЦМВ приводит к иммунной перестройке в виде снижения реакции лимфоцитов на вирусы в связи с угнетением экспрессии антигена макрофагами, подавлением пролиферативной активности лимфоцитов (что коррелирует с тяжестью болезни), угнетением фагоцитарной активности и завершенности фагоцитоза [7].
Доказано, что и первичные и латентные ЦМВИ сами могут индуцировать хронические воспалительные системные реакции с устойчивой иммунной активацией, запускать и поддерживать аутоиммунные процессы, усиливать аллореактивность Т-клеток после трансплантации и, возможно, участвовать в комплексе причин повышения частоты нейродегенеративных состояний с возрастом человека (Jones R. P. The debility cascade in neurological degenerative disease). Установлено также, что ЦМВ-индуцированные иммунные изменения в пожилом возрасте могут отвечать, например, за замедленную элиминацию вируса гриппа из легких, сниженный поствакцинальный иммунитет на гриппозные вакцины, измененную реакцию организма на терапию интерферонами [8].
Многие годы риск развития врожденных инфекций плода ассоциировали преимущественно с первичной инфекцией матери, однако к настоящему моменту не вызывает сомнения, что большая доля врожденных ЦМВИ (до 75%) встречается в условиях рецидивирующей во время беременности материнской инфекции. Допускаются также и экзогенные реинфекции с новыми штаммами ЦМВ — доказательства основываются на молекулярных данных, подтверждающих получение нового штамма вируса.
Вместе с тем степень риска вертикального инфицирования плода в условиях первичной инфекции матери рассматривают по-прежнему как чрезвычайно высокую — в 30–50% случаев острой первичной инфекции беременной развивается врожденная инфекция ребенка. Показано, что ранее существовавший материнский иммунитет хоть и не гарантирует полной защиты, тем не менее обеспечивает снижение риска врожденной ЦМВИ при следующих беременностях на 69% [9].
Недавними исследованиями установлено, что ЦМВ может поражать амниотическую мембрану, ухудшая цитотрофобласт-индуцированный лимфангиогенез и ремоделирование сосудов в плаценте и задерживая правильное развитие клеток — предшественников трофобласта, одновременно вызывает врожденную провоспалительную иммунную реакцию. Это приводит к гипоксии плода, задержке внутриутробного развития и возможным последующим гипоксическим повреждениям головного мозга. Степень поражения плода определяется сроками антенатального инфицирования и вирусной нагрузкой в размножающихся клетках — чем меньше гестационный возраст, тем более выражена альтерация (разрушение) тканей с формированием пороков развития [10]. Особенно быстро ЦМВ достигает максимума в астроцитарных и глиальных клетках, при этом максимальная экспрессия вируса найдена в глиальных клетках развивающегося мозга мышат (что объясняет микрогирию, микроцефалию и другие пороки ЦМВ-инфицированного мозга детей). По мере увеличения срока гестации в клинической картине инфекционного заболевания плода преобладают симптомы системного воспаления с выраженной пролиферацией и экссудацией. У 1/3 умерших от ЦМВИ новорожденных (из них 60% — недоношенные) при морфологическом исследовании выявляют различные пороки развития. У 43% — признаки генерализованной внутриутробной инфекции с геморрагическими и ишемическими инфарктами (в том числе в головном и спинном мозге) [11].
Способность вируса реплицироваться в любых клетках человеческого организма определяет многообразие клинических форм болезни; ЦМВ может вызывать как генерализованные инфекции, так и поражения отдельных органов: печени, головного мозга, сердца, легких, мочеполовых органов, желудочно-кишечного тракта и др.
У беременных острая первичная ЦМВИ протекает чаще бессимптомно (25–50%) или малосимптомно — с неспецифическими проявлениями (обычно лихорадка, астения и головная боль).
Как первичная, так и рецидивирующая ЦМВИ матери может стать причиной антенатальных ультразвуковых признаков поражения плода в результате трансплацентарной инфекции. Самые частые УЗИ-признаки: задержка роста плода, вентрикуломегалия, микроцефалия, перивентрикулярная гиперэхогенность, кальцификаты в мозге, плевральный выпот или асцит, гепатоспленомегалия, гиперэхогенный кишечник и мекониальный илеус и др. Эти УЗИ-аномалии эмбриона прогнозируют тяжелую генерализованную манифестную врожденную ЦМВИ новорожденного с высоким риском формирования инвалидизирующих исходов болезни и смерти. Поэтому первичная острая ЦМВИ во время беременности может являться показанием к ее искусственному прерыванию. Установлено, что около 4% детей с антенатальной ЦМВИ умрут в утробе матери или вскоре после рождения, среди остальных около 60% будут иметь когнитивные дефекты, нейросенсорную потерю слуха и другие неврологические и прочие проблемы [11–12].
Сегодня установлено также, что нейросенсорная тугоухость является прогрессирующим заболеванием и может формироваться в течение 5–6 лет жизни даже у детей, родившихся с бессимптомной ЦМВИ (это связывают с многолетней репликацией ЦМВ в перилимфе), что требует соответствующей длительности наблюдения ребенка.
При инфицировании в поздние сроки гестации ЦМВИ у новорожденного может проявляться и как генерализованная инфекция, и как поражение отдельных органов с нетяжелыми транзиторными симптомами болезни, например, умеренной гепатомегалией, изолированным снижением количества тромбоцитов или повышенным уровнем аланинаминотрансферазы. Возможна и клинически бессимптомная ЦМВИ с изолированной нейросенсорной тугоухостью.
У 10% всех новорожденных в течение первого месяца жизни возникают инфекционные заболевания в результате в основном семейных контактов, в том числе грудного вскармливания. Экскреция ЦМВ с грудным молоком в течение первых недель после родов бывает низкой, достигает максимума к 4–8 неделям, завершается к 9–12 неделям. Считается, что риск трансмиссии вируса коррелирует с вирусной нагрузкой в молоке, передача максимальна при высокой экскреции. У доношенных детей в результате инфицирования ЦМВ через молоко матери формируется, как правило, субклиническое течение инфекции без остаточных явлений; в клинической картине более вероятно развитие энтероколита и транзиторного холестатического гепатита с минимальным цитолизом. Недоношенные дети (вес
И. Я. Извекова 1 , доктор медицинских наук, профессор
М. А. Михайленко
Е. И. Краснова, доктор медицинских наук, профессор
ФГБОУ ВО НГМУ МЗ РФ, Новосибирск
Цитомегаловирусная инфекция в практике врача: современный алгоритм диагностики и лечения/ И. Я. Извекова, М. А. Михайленко, Е. И. Краснова
Для цитирования: Лечащий врач № 4/2018; Номера страниц в выпуске: 90-95
Теги: новорожденные, беременность, инфекция, персистирование


Цитомегаловирус живет только в организме человека. Поэтому заразиться можно от этого вируса или человека, заболевшего этой инфекцией. Вирус передается через все биологические жидкости человека (кровь, слюна, грудное молоко и др). Детям инфекция чаще всего передается от матери внутриутробно (в момент беременности), при родах, или через молоко мамы при грудном вскармливании. Папы тоже могут быть источником инфекции, ведь вирус может обитать в слюне папы и попасть в организм ребёнка при объятиях, поцелуях.
Способы заражения цитомегаловирусной инфекцией:
1. Контактный – при поцелуях, при кормлении грудью.
2. Бытовой –через бытовые предметы, например, через общую посуду.
3. Воздушно-капельный путь – при чихании, кашле, разговоре.
4. При переливании крови от больного человека здоровому.
5. От матери плоду.
Как же проявляет себя вирус?
Человек может много лет быть носителем цитомегаловируса и не знать об этом. Однако, под влиянием ряда факторов, способствующих снижению защитных сил организма, инфекция может проявиться внезапно.
Цитомегаловирусная инфекция может быть врожденной и приобретенной.
При врожденной инфекции заражение происходит внутриутробно. Если заражение произошло в первом триместре беременности, то высока вероятность появления у малыша пороков развития – пороки сердца, увеличение печени и селезенки, задержка развития, пневмонии, тяжелые неврологические нарушения и др. При инфицировании во 2 половине беременности развивается хроническая инфекция, которая может привести к нарушению зрения и слуха у малыша.
У новорожденных инфекция проявляется рядом симптомов, на которые маме необходимо обязательно обратить внимание педиатра:
- Появление сыпи или точечных кровоизлияний на коже малыша.
- Долго незаживающая пуповина. Может даже кровоточить.
- Обнаружение крови в кале.
- Длительная желтуха ребенка без повышения температуры тела.
Приобретенная цитомегаловирусная инфекция, как правило, долго дремлет в организме и проявляется лишь при провоцирующих факторах, например, в первый год посещения ребенком детского сада или яслей. Проявляется у детей признаками простудных заболеваний – повышением температуры тела, насморком, болями в горле, увеличением подчелюстных и шейных лимфоузлов. Эти симптомы очень похожи на симптомы мононуклеоза, поэтому цитомегаловирусную инфекцию также называют мононуклеозоподобным синдромом.
Как обнаружить в организме ребенка цитомегаловирус?
В арсенале современной медицины есть несколько методов диагностики:
1. ПЦР диагностика (полимеразная цепная реакция). Этот метод позволяет выявить ДНК вируса в организме ребенка.
2. ИФА (иммуноферментный анализ) – позволяет выявить в крови ребенка антитела, выработанные иммунной системой ребенка в ответ на инфицирование.
3. Культуральный метод - самый точный. У больного человека берут биологическую жидкость, чаще всего слюну, и высевают на специфическую среду.
Лечение цитомегаловирусной инфекции
К сожалению, полностью вылечить ребенка от этого вируса невозможно. Лечить ребенка с цитомегаловирусной инфекцией необходимо лишь в случае проявления симптомов болезни или развития осложнений. Лечение цитомегаловирусной инфекции у ребенка проводят в домашних условиях.
Главная задача, при проведении лечения цитомегаловирусной инфекции у ребенка, это повышение защитных сил организма и укрепление иммунитета. В первую очередь правильное, сбалансированное питание, адекватный водный режим, соблюдение режима дня. Проводится симптоматическая терапия – снижение температуры тела, туалет носа физиологическим раствором, спреи в горло для купирования болей.
Если на фоне вирусной инфекции присоединяется бактериальная инфекция, то педиатр может назначить антибактериальный препарат, как местного, так и системного плана.
После перенесенной инфекции необходима реабилитация ребенка и наблюдение малыша у педиатра. Реабилитация заключается в укреплении ослабленной вирусом иммунной системы ребенка. Ведь если иммунная система будет ослаблена, то ребенок так и будет продолжать часто болеть. С врачом педиатром или иммунологом подбирается индивидуальная витаминизированная диета, корректируется режим дня, физические и умственные нагрузки должны быть соответственно возрасту и развитию ребенка. При соблюдении рекомендаций врача рецидивов цитомегаловирусной инфекции у ребенка не будет.
Один из наиболее частых вирусов детского возраста – цитомегаловирус, который относится к семейству герпесвирусов. Он вызывает цитомегаловирусную инфекцию.
Что такое цитомегаловирус у ребенка
Попав однажды в организм, он остается здесь на всю жизнь. Но, у здоровых детей, его присутствие никак не проявляется, а лишь ограничивается носительством вируса. Заболевание встречается одинаково часто в разном возрасте. Обычно, оно проходит легко, но в случае снижения иммунитета, симптоматика прогрессирует, и может привести к серьезным осложнениям.
Виды заболевания
Цитомегаловирус у детей различается на 2 основных вида:
1. Врожденный цитомегаловирус – возникает после внутриутробного инфицирования. Оно происходит через плаценту женщины, заразившейся им во время беременности. В этом периоде у нее нет антител к возбудителю, поэтому он легко проникает к плоду. Эта форма болезни опасна своими последствиями, которые могут проявиться даже через 10 лет после рождения ребенка.
Различают локальную и генерализированную формы заболевания. А также выделяют его 3 стадии: острую, подострую и хроническую. Если заражение плода происходит на ранних стадиях, то возникают значимые пороки развития или гибель плода внутриутробно.
Острая и подострая стадии проходят до родов, поэтому ребенок рождается уже с хронической цитомегалией. Если же инфицирование произошло на последних терминах беременности либо же во время родов, то у новорождённого наблюдаются симптомы острой стадии болезни. В этом случае болезнь протекает в генерализированной форме и проявляется клиникой гемолитической желтухи младенцев.
2. Приобретенный цитомегаловирус – возникает после рождения. Обычно это случается в период посещения школы или детского сада. Дети заражаются при кашле, чихании, пользовании общими игрушками, тесном контакте. Возможна также передача вируса с грудным молоком во время кормления грудью или после переливания препаратов крови.
В случае приобретенного цитомегаловируса, чаще инфекция проходит в виде локальной формы с поражением лимфоузлов и слюнных желез. После заражения, ребенок выделят вирус на протяжении 2-3 лет.
Симптомы врожденного цитомегаловируса
Течение врожденного цитомегаловируса может проходить бессимптомно и проявиться только через несколько лет.
Но, если организм ослаблен, картина заболевания прогрессирует уже на ранних терминах и ей характерны такие симптомы:
- вялость ребенка, плохой аппетит;
- повышенная температура;
- медленная прибавка массы тела;
- беспокойный сон;
- нарушение стула (обесцвечение кала, запоры);
- увеличение печени и селезенки;
- сыпь на теле, желтушность кожных покровов (в связи с поражением желчных капилляров);
- тромбоцитопеническая пурпура, носовые, пупковые кровотечения, мелена (проявления геморрагического синдрома);
- недоразвитость новорожденного;
- нарушение слуха, зрения;
- судороги, неврологические отклонения;
- рвота.
Симптомы приобретенного цитомегаловируса
Цитомегаловирус у детей своим течением похож на ОРВИ, простуду, мононуклеоз и другие заболевания, поэтому распознать его на начальном этапе сложно.
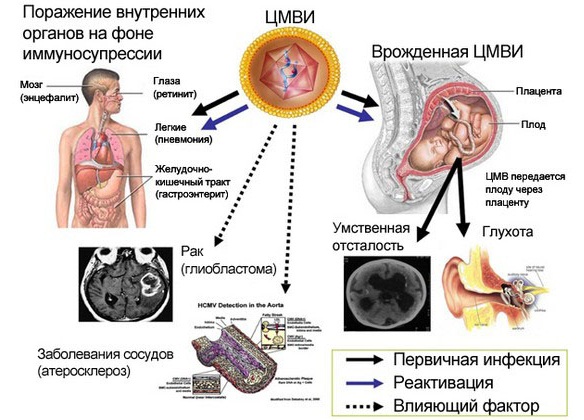
Последствия цитомегаловируса у детей и взрослых
Типичными его симптомами являются такие:
- постоянная усталость, сонливость, апатия;
- плохой аппетит;
- интоксикация (повышенная температура тела, головная боль, ломота в мышцах);
- воспаление слюнных желез;
- нарушение стула (диарея, чередующаяся с запорами);
- боль в животе;
- покраснение горла, сопровождающееся болью в нем;
- увеличиваются миндалины и шейные лимфоузлы;
- озноб, лихорадка.
Выраженность клинической картины зависит от характера заражения, состояния здоровья ребенка и его возраста.
Инкубационный период длится больше месяца, и на протяжении этого времени больной может заражать окружающих, так как возбудитель в этот период активно выделяется.
Симптомы болезни длятся от 2 недель до нескольких месяцев, после чего могут бесследно исчезнуть.
Возможные последствия и осложнения
Цитомегалия может влечь за собой множество последствий у детей, возникновение которых зависит от ее формы.
| Врожденная форма | Приобретенная форма |
|
|

Наиболее серьезные нарушения возникают при врожденной форме. Прогноз у детей с этим вариантом неблагоприятный. Смертность достигает 80% заболевших. Выжившие дети начинают отставать в физическом и умственном развитии от своих сверстников. И только около у 10 % зараженных новорождённых отмечается благоприятное протекание болезни.
Осложнения приобретенной формы возникают из-за присоединения бактериальной флоры, которая распространяется по всему организму и поражает разные органы: глаза, легкие, сердце, почки, надпочечники, поджелудочную железу, селезенку, желудок и кишечник.
Возможно также воспаление глубоких структур мозга, что вызывает значительные нарушения ЦНС, в некоторых случаях паралич, а иногда — даже смерть. Но, в общем, прогноз у больных с приобретенной формой благоприятнее врожденной.
Диагностика заболевания
Цитомегаловирус у детей диагностировать несложно, но, исходя из симптомов, присущих другим заболеваниям, его выявляют, обычно на поздних стадиях. Первым диагностическим критерием, отличающим цитомегаловирусную инфекцию, является продолжительность симптомов. Они удерживаются значительно дольше остальных болезней.
Следует проводить дифференциальную диагностику с ОРВИ, мононуклеозом, ангиной, гепатитом, для чего необходимо назначение ряда анализов: общий анализ крови и мочи, биохимический анализ крови, анализ крови на свертываемость, посев с носоглотки на флору.
Также рекомендованы инструментальные методы исследования:
- кардиограмма;
- УЗИ органов брюшной полости, почек, печени;
- фиброгастродуоденоскопия;
- электроэнцефалография.
Но остаточно подтвердить диагноз можно только после проведения лабораторных тестов с определением вируса в разных органах и тканях организма, которые нужно повторить 2-3 раза. Для анализа используют мочу, кровь, слюну, ликвор.
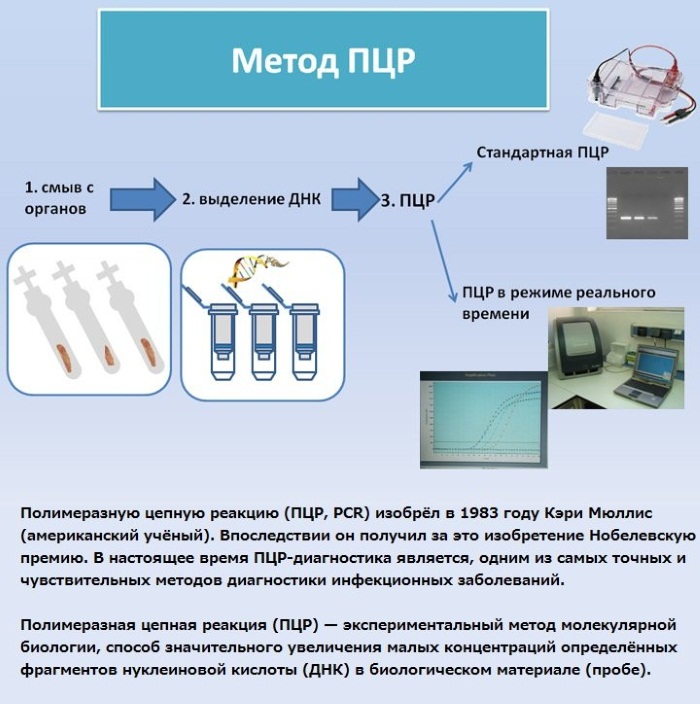
Существуют такие лабораторные методы исследований:
- Молекулярно-биологический анализ (ПЦР) – является наиболее информативным методом диагностики, так как позволяет выявить не только ДНК вируса, но и его активность в организме ребенка. Но, в связи со стоимостью такого анализа, его применяют редко.
- Вирусологический – основан на определении конкретного вируса.
- Серологический (метод ИФА) – анализ, который используют наиболее часто. Его суть состоит в выявлении антител, которые образуются в ответ на заболевание.
Результатами исследований могут быть выявлены IgM и IgG:
- Если IgM положительный – это свидетельствует об острой фазе заболевания или недавнем инфицировании и всегда подтверждает активность процесса.
- Положительный IgG – присутствие антител, которые появляются через месяц после болезни. Он не является маркером болезни, а только подтверждает факт ее перенесения в прошлом.
- Если IgM положительный, а IgG отрицательный – такой результат отвечает свежему инфицированию, так как IgG еще не успел выработаться.
- Положительны IgM и IgG – обострение болезни.
- Отрицательный IgM и положительный IgG — в этом случае ребенок остается практически здоровым, но при этом является носителем вируса.
В диагностике играет важную роль консультация узких специалистов: оториноларинголога, офтальмолога, инфекциониста, эндокринолога, невропатолога. Она необходима для исключения сопутствующей инфекции и своевременного выявления осложнений.
Лечение препаратами
Лечение цитомегаловирусной инфекции должно быть комплексным и состоять из противовирусных препаратов и препаратов для повышения иммунитета.
Противовирусные средства, влияющие на цитомегаловирус:
- Ганцикловир (Цимевен) – наиболее эффективный этиотропный препарат. Он назначается по 5-10 мг/кг/сутки внутривенно. Кроме своей пользы, Цимевен имеет свойства нейротоксичности, поэтому может провоцировать судороги. Его побочным эффектом также является тромбоцитопеническая реакция.
- Фоскарнет – альтернативный вариант Ганцикловира, применение которого без каких либо причин невозможно (непереносимость, аллергические реакции). Назначают его в дозировке 60 мг/кг/сутки внутривенно капельно. Побочные эффекты Фоскарнета идентичны Цимевену.

- Валацикловир – имеет хорошую биодоступность и переносимость. 2-3 г в сутки его вполне достаточно для желаемого эффекта.
- Денавир и Фамвир – новые на рынке средства, которые хорошо зарекомендовали себя в лечении обычного герпеса 1 и 2 типов. Но в лечении цитомегаловирусной инфекции они еще недостаточно изучены.
- Ацикловир – назначают только в случае невозможности назначения других препаратов, так как для эффективного лечения нужны большие его дозы, которые негативно влияют на организм в целом и переносимость препарата.
В последнее время участились случаи заболевания с мутациями генома. В связи с этим возникает устойчивость возбудителя к лечению противовирусными средствами. Часто отмечается реактивация вируса после окончания курса терапии.
Чтобы избежать этого, нужны препараты, влияющие на дефектное звено иммунитета. В большинстве случаев таким звеном является недостаточность клеточных механизмов или продукции интерферона.
Средства, влияющие на повышение иммунитета:
Несмотря на постоянное усовершенствование медикаментов и синтезирование новых их видов, разработка схемы лечения цитомегаловирусной инфекции на сегодняшний день остается актуальной.
Народные средства
Цитомегаловирус у детей с давних пор лечили народными средствами. Укрепляют иммунную систему женьшень, эхинацея, лимонник, корень солодки, малина, мед.
Самыми действенными рецептами с использованием растений в лечении болезни есть такие:
- Отвар из рябины. Рябина обладает иммуностимулирующим, желчегонным, мочегонным свойствами, которые возникают благодаря ее составу. Она совмещает в себе комплекс аминокислот, эфирных масел, а также янтарную, яблочную, винную кислоту и сорбит.

- Чтобы приготовить отвар, необходимо 1 ст. л. ягод измельчить и заварить в 1 л воды.
- Настаивать отвар нужно не меньше 2 ч, после чего принимать перед каждым приемом пищи.
- Курс терапии – 2 недели, который стоит повторять раз на 2-3 месяца.
- Настой чистотела с одуванчиками.
- Чистотел, корни одуванчиков и расторопшу высушить, взять их равные части, измельчить и перемешать.
- 1 ст. л. смеси заливают 0.5 л кипятка.
- Варят 5-10 мин., после чего процеживают и применяют 3 раза в день до еды.
- Целебный настой из черемухи.
- Нужно смешать траву полыни с плодами черемухи в соотношении 3:4 и добавить 3 части корня солодки и листья смородины и еще 2 части подорожника и такое же количество тимьяна.
- Листья растений высушить и смешать.
- В 0.5 л кипятка заварить 2 ст. л. приготовленной смеси.
- Принимается 2-3 раза в сутки по 50 мл.
- Лечение продолжать 3 недели.
- Настой с эхинацеи.
- 1 ст. л. эхинацеи заливают 0.5 л воды и настаивают 12 ч.
- На протяжении 3-4 недель настой нужно принимать ежедневно за 30 мин. до приема пищи. Можно также употреблять эхинацею в чистом виде по несколько капель, придерживаясь той же схемы.
Предупредить повторное возникновение инфекции можно закаливанием и регулярными физическими нагрузками. В терапии цитомегаловирусной инфекции положительно на ребенка влияет также массаж, особенно точечный, который тонизирует вегетативную нервную систему.
В связи с чувствительностью вируса к высокой температуре окружающей среды, рекомендованы посещения бани, сауны. Важным этапом есть рациональное сбалансированное питание, достаточное количество витаминов и соблюдение правил личной гигиены.
Оформление статьи: Владимир Великий
Видео о цитомегаловирусе
Что такое цитомегаловирус и как его победить:
Читайте также:
- У ребенка колики после кишечной инфекции у
- Герпесвирусная инфекция 6 типа у детей из-за чего
- Акне это инфекционное заболевание или нет
- Сопли с кровью инфекция
- Грибковая инфекция в трахее


