Цитомегаловирусные инфекции наиболее опасны в перинатальном периоде
Цитомегаловирус - очень распространенный вирус, которым может заразиться каждый. Попадая в организм человека, цитомегаловирус остается неактивным за счет подавления иммунной системой - именно поэтому у большинства людей, заразившихся цитомегаловирусом, нет никаких симптомов. Цитомегаловирус легко распространяется через жидкости организма: кровь, желчь, слюну, грудное молоко. Беременная женщина может заразить вирусом ребенка - такое состояние называют врожденной цитомегаловирусной инфекцией.
Подтвердить факт заражения цитомегаловирусом при беременности помогает стандартный анализ крови. В идеале выполнять такой анализ крови необходимо до наступления беременности - беременным женщинам могут потребоваться несколько анализов для определения характера цитомегаловирусной инфекции (инфекция может быть первичной или повторной).
Значение вирусной инфекции с точки зрения акушерства
После первичного инфицирования цитомегаловирусом происходит его пожизненное носительство. Инкубационный период в среднем составляет до 60 дней. Беременность относится к тем факторам, которые провоцируют активацию вируса. Наиболее опасной является та инфекция, которая произошла впервые у беременной женщины на ранних сроках гестации (первый или второй триместры беременности).
Путь передачи инфекции от матери к плоду называется трансплацентарным. Этот путь инфицирования приводит к развитию осложнений или перинатальной патологии, степень выраженности которой зависит от многих факторов (срок беременности, наличие сопутствующей инфекции, состояние иммунной системы и другие). Существует также еще путь инфицирования восходящим путем, когда вирус проникает через интактные оболочки из инфицированной шейки матки. В качестве фактора передачи вируса рассматривают биологические субстраты или выделения организма. Это может быть не только кровь или слюна, но и амниотическая жидкость, грудное молоко.
Чтобы избежать негативного влияния цитомегаловирусной инфекции, рекомендуется пройти обследование на инфекцию перед планированием беременности. Такое обследование входит в программу обязательного обследования женщины. Если заражение беременной женщины произошло непосредственно во время беременности, то в первую очередь имеет значение срок гестации во время инфицирования. У развивающегося плода развиваются поражения в виде бластопатий или эмбриопатий. Можно выделить следующие поражения при цитомегаловирусной инфекции:
бластопатии, которые возникают во время инфицирования на 1-14 день развития или гестации. К ним относятся гибель зародыша или неразвивающаяся беременность, самопроизвольное прерывание беременности, формирование грубой системной патологии (подобно генетическим заболеваниям)
эмбриопатии, формирующиеся при заражении на 15-75 день развития. Чаще всего это пороки развития, которые являются следствием недостаточности на клеточном или органном уровне. Это может быть патология со стороны различных систем организма (сердечно-сосудистая, пищеварительная, дыхательная, центральная нервная системы и другие). Некоторые из этих пороков развития могут быть несовместимыми с жизнью
При заражении беременной на более позднем сроке развития (после 181 дня развития) происходит формирование фетопатий. Следствием воспалительных реакций у плода может быть поражение различных органов в виде гепатита, энцефалита, пневмоний. В настоящее время очень трудно сделать точное заключение, что именно действует повреждающим образом на развивающийся плод, например, факт носительства вируса или обострение инфекции, протекающей в латентной форме. Врожденный характер цитомегаловирусной инфекции проявляется системным или генерализованным поражением различных систем организма. Врожденная вирусная инфекция протекает с развитием желтухи, геморрагического синдрома, поражается печень, селезенка, дыхательная и нервная системы.
Первичная и повторная цитомегаловирусная инфекция при беременности
Если беременная женщина впервые заразилась цитомегаловирусом, то риск заражения ребенка (врожденной цитомегаловирусной инфекции) составляет 30-50%. По статистике, лишь в десяти-пятнадцати процентах всех случаев врожденной цитомегаловирусной инфекции ее симптомы наблюдаются у детей сразу же после рождения. К таким симптомам можно отнести красные пятна на коже ребенка, судороги, проблемы с печенью, селезенкой, зрением. Большая часть таких симптомов исчезает в течение нескольких недель или месяцев. Тем не менее, не стоит недооценивать опасность врожденной цитомегаловирусной инфекции: дети, заразившиеся вирусом в утробе матери, могут пострадать от таких серьезных последствий инфекции, как утрата слуха, нарушения зрения, умственная отсталость, сложность в обучении. Кроме того, согласно статистике, в пятнадцати процентах случаев заражение женщины цитомегаловирусом во время беременности приводит к выкидышу.
В случае повторной цитомегаловирусной инфекции при беременности риск заразить ребенка гораздо ниже - менее 1%. Менее чем в 10% случаев симптомы цитомегаловирусной инфекции наблюдаются у ребенка непосредственно после родов. Тем не менее, повторная цитомегаловирусная инфекция у беременных женщин не менее опасна, чем первичная: заражение ребенка вирусом в 10-15% всех случаев приводит к таким серьезным осложнениям, как проблемы со слухом у ребенка, сложности в учебе.
Время заражения цитомегаловирусом при беременности, как показывают медицинские исследования, не влияют на риск заражения ребенка. Тем не менее, необходимо учитывать, что заражение цитомегаловирусом на ранних сроках беременности может привести к более серьезным последствиям инфекции для здоровья ребенка в будущем.
Существует ли необходимость в назначении курса лечения
Негативное влияние цитомегаловирусной инфекции на течение беременности требует проведения курса иммуномодулирующей терапии. Это обусловлено тем, что беременность характеризуется физиологическим состоянием иммуносупрессии. На таком фоне происходит обострение вирусной инфекции, если женщина является уже ее носителем. Определяющим моментом для назначения терапии является уровень иммуноглобулинов класса М, G.
Со второго триместра разрешено проведение интерферонотерапии. Формой выпуска интерферона являются ректальные свечи. В свечах содержится интерферон альфа-2 или его сочетание с комплексным сухим иммуноглобулиновым препаратом. Иммуномодуляторы назначают курсами по десять дней, их вводят в прямую кишку дважды в течение дня. Если в процессе динамического наблюдения было выявлено нарастание титра иммуноглобулинов класса G, можно рекомендовать внутривенное введение нормального иммуноглобулина человека. Трижды за беременность в каждом из триместров назначается по 2,5 гр три раза через день.
На фоне вирусной инфекции целесообразной является метаболическая терапия. Это хорошее средство профилактики развития фетоплацентарной недостаточности, развитие которой осложняет течение вирусной инфекции. С этой целью назначаются десятидневные курсы приема препаратов:
фолиевая кислота
актовегин
Доза профилактического назначения фолиевой кислоты составляет 0,02 гр три раза в день. В каждом индивидуальном случае доза должна изменяться, ее можно повысить до лечебной, если речь идет об инфицировании во время беременности. Назначение курсов метаболической терапии улучшает процессы обмена в системе фетоплацентарного комплекса, что лежит в основе профилактики развития осложнений (это может быть внутриутробная гипоксия плода, фетоплацентарная недостаточность, задержка развития плода и другие). Особого контроля заслуживают те беременные, которые составляют группу риска по развитию первичной цитомегаловирусной инфекции, поэтому у этой категории беременных следует проводить контроль функционирования фетоплацентарной системы. Так как до сих пор не разработаны специальные меры профилактики вирусной инфекции, необходимо, чтобы беременная женщина соблюдала стандартные меры профилактики, например, обязательное соблюдение гигиенических мероприятий и личной гигиены.
Как определить, заразился ли вирусом ребенок?
Если сам факт заражения цитомегаловирусом во время беременности подтвержден, для проверки возможности заражения вирусом ребенка выполняется специальный анализ - амниоцентез, пункция плодного пузыря для взятия на анализ амниотической (полостной) жидкости. Образцы жидкости исследуются под микроскопом на наличие следов цитомегаловируса. Сам по себе амниоцентез абсолютно безопасен и ни к каким осложнениям беременности, как правило, не приводит.
В некоторых случаях симптомы врожденной цитомегаловирусной инфекции у ребенка можно определить уже на поздних сроках беременности с помощью ультразвукового исследования. Ультразвук может показать замедление развития плода, слишком маленькую головку, нарушение строения определенных структур головного мозга. Впрочем, чаще всего симптомы цитомегаловирусной инфекции проявляются у ребенка уже после родов - либо не проявляются вообще.
Заражение цитомегаловирусом во время беременности может вызвать очень тяжелые последствия для ребенка. Очень распространены отставание в росте и развитии, некоторые нарушения печени и селезенки (в том числе увеличение печени, желтуха). Самым тяжелым последствием считается поражение центральной нервной системы - в этом случае цитомегаловирус может привести к глухоте, церебральному параличу, умственной отсталости ребенка, заразившегося цитомегаловирусом еще в утробе матери.
[youtube.player]В чем трудности диагностики ЦМВ? Каков механизм заражения ЦМВИ? В последние годы отмечена тенденция к увеличению среди беременных частоты вирусных инфекций и возросла их способность, при определенных условиях, к эпидемическому распространению.
В последние годы отмечена тенденция к увеличению среди беременных частоты вирусных инфекций и возросла их способность, при определенных условиях, к эпидемическому распространению.
Особое значение приобретает проблема цитомегаловирусной инфекции (ЦМВИ) при беременности, вследствие того что цитомегаловирус (ЦМВ) может явиться причиной акушерской патологии, эмбрио- и фетопатий, внутриутробной и перинатальной инфекции [1].
Наличие латентных форм ЦМВИ с атипичным течением, инаппарантными проявлениями и поражением тканей органов представляет большие трудности для своевременного распознавания инфекции и является причиной диагностических ошибок.
Среди родившихся живыми 0,2-2,2% детей внутриутробно инфицированы цитомегаловирусом. Внутриутробная ЦМВИ, вне зависимости от формы заболевания, может представлять опасность вследствие поражения ЦНС и привести к возникновению психомоторных нарушений, умственной отсталости детей даже через несколько лет после родов [2].
Беременным принадлежит значительный процент в эпидемиологии ЦМВИ, которая обнаруживается у них в два раза чаще, чем краснуха.
ЦМВИ может способствовать развитию осложнений во время беременности, родов и в послеродовом периоде. Акушерская патология наиболее часто проявляется в виде спонтанных выкидышей, мертворождений, рождения нежизнеспособных детей [3, 4, 11].
Проблема изучения цитомегаловирусной инфекции и ее влияния на течение и исход беременности, разработка основ комплексной профилактики и лечения крайне актуальны и особенно важны для практического здравоохранения.
Цитомегаловирус (ЦМВ) принадлежит к семейству герпетических вирусов, насчитывающих около 40 представителей. Для человека характерны восемь разновидностей герпетических вирусов: простой герпес (1 и 2-го типа), цитомегаловирус, ветрянка-зостер, вирус Эпштейна–Барра, а также вирус герпеса 6, 7 и 8-го типа. Они вызывают обострения хронической инфекции и демонстрируют способность к персистированию в организме [10].
Цитомегаловирус является крупным ДНК-геном со сравнительно низкой вирулентностью и особой способностью к резкому подавлению клеточного иммунитета.
Воздействия экзо- и эндогенных факторов приводят к снижению иммунитета и, соответственно, к активации хронической цитомегаловирусной инфекции.
Источниками инфекции могут являться носители ЦМВ, их биологические жидкости и выделения: кровь, моча, слезы, слюна, грудное молоко, спинномозговая жидкость, амниотическая жидкость, вагинальное отделяемое, слизь из носоглотки, сперма, фекалии и др.
Особый тропизм ЦМВ проявляет к слюнным железам. Отсюда реальная возможность передачи ЦМВ от матери к ребенку при поцелуях. Имеется прямая корреляционная зависимость между инфицированием цитомегаловирусом и сексуальной активностью партнеров.
С учетом возраста и интимности контактов между людьми выявляются две волны атаки ЦМВИ: первая достигается к трехлетнему возрасту, вторая — к периоду половой зрелости.
Входными воротами для вируса являются дыхательные пути, пищеварительный тракт, слизистые. ЦМВ, проникая в кровь, репродуцируется в лейкоцитах и в системе мононуклеарных фагоцитов.
В большинстве случаев имеет место бессимптомное вирусоносительство или субклиническая, инаппарантная, хроническая инфекция, которая вне иммунодепрессии не вызывает никаких субъективных нарушений или объективных клинических проявлений. Длительной (нередко пожизненной) латенции способствует внутриклеточное сохранение ЦМВ в лимфоцитах, где он надежно защищен от действия специфических антител и интерферона.
Морфологические изменения проявляются в виде комплексов из цитомегалических клеток (ЦМК) и интерстициальной лимфогистиоцитарной инфильтрации [3].
Цитомегалические изменения наиболее часто наблюдаются в слюнных железах, легких, почках и головном мозге.
Описаны локальные цитомегалические повреждения глаз (хореоретиниты), кишечника (колиты), кожи (дерматиты), надпочечников, легких, почек, головного мозга [3].
Вопрос о влиянии срока беременности на передачу инфекции от матери к плоду остается открытым. Считается, что наибольшую угрозу для плода представляет развитие цитомегаловирусной инфекции в первой половине беременности.
Реактивация латентной инфекции ведет к передаче вируса от матери к плоду в 0,15%–0,36% случаев [5].
Возможно несколько путей передачи инфекции от матери к плоду:
- трансплацентарный;
- через инфицированные выделения в родовом канале;
- кормление инфицированным материнским молоком.
Трансплацентарная передача ЦМВИ наиболее часто приводит к инфицированию плода [7].
Цитомегаловирус от матери может проникать через плаценту в любом сроке беременности и вызывать поражение плода.
Цитомегаловирусная инфекция у беременных может быть первичной или рецидивирующей. Первичное материнское заражение ЦМВ, возникшее во время беременности, лучше всего диагностируется при изучении сероконверсии антител к ЦМВ. Присутствие антител IgG и IgM можно считать свидетельством первичной материнской инфекции. Рецидивирующая ЦМВ-инфекция во время беременности включает в себя как реактивацию собственного штамма ЦМВ, так и возможную реинфекцию новым штаммом вируса [9].
В большинстве случаев, в популяциях с высоким превалированием антител к ЦМВ, развитие ЦМВИ во время беременности скорее происходит в результате реинфицирования.
Врожденная ЦМВИ возникает либо после первичной инфекции, либо в результате обострения хронической. Более тяжелые последствия наблюдаются в период беременности при первичной инфекции.
При беременности в условиях иммунодефицита возникает неспецифическая депрессия иммунной системы. При ЦМВИ больше всего страдает клеточный иммунитет. Именно характер сдвигов в системе клеточного иммунитета во многом определяет течение и исход цитомегалии.
В ответ на внедрение вируса происходит выработка антител. При цитомегалии комплиментсвязывающие антитела сохраняются на протяжении всей жизни, что позволяет установить случаи имевшего в прошлом заболевания. Очевидно, что специфические антитела важны при защите против цитомегаловируса.
Антитела класса IgG свидетельствуют о том, что женщина ранее встречалась с инфекцией. Беременные имеют более интенсивную и длительную реакцию IgG. Высокие показатели титров антител свидетельствуют об активизации хронического процесса.
Отсутствие IgG в пуповинной сыворотке или сыворотке крови новорожденного исключает врожденную ЦМВИ, в то время как их присутствие может означать пассивный перенос от матери к плоду.
Значительно более высокий уровень IgG у новорожденного, чем у матери, может свидетельствовать о врожденной инфекции.
При исследовании в первые шесть месяцев жизни ребенка врожденная ЦМВИ исключается, если уровень IgG будет постепенно снижаться. Наличие IgМ в сыворотке крови характеризует первичную инфекцию. Антитела IgМ сохраняются в крови от 12 до 18 недель от начала первичной инфекции.
Антитела класса IgM через плаценту не переходят, их синтез осуществляется плодом и новорожденным в ответ на антигенное раздражение.
Механизм передачи ЦМВ предполагает тесный контакт между беременной (родильницей) и плодом (новорожденным). После беременности и родов ЦМВ можно найти почти во всех жидкостях тела, особенно в цервико-вагинальных выделениях и в грудном молоке, что может явиться источником пери- и постнатальной передачи ЦМВ от матери к новорожденному.
Передача инфекции может произойти с кровью при гемотрансфузиях и парентеральных манипуляциях, а также через поврежденную кожу и мацерированные слизистые. Установлено, что интранатальная или ранняя постнатальная передача ЦМВИ происходит в 10 раз чаще, чем трансплацентарная.
В послеродовом периоде эпидемиологическая опасность для новорожденного сохраняется в случаях нарушения женщиной гигиенических норм, а также вследствие передачи вируса с грудным молоком (20% серопозитивных матерей имеют ЦМВ в грудном молоке и 30% из них могут выделять вирус в молоко в течение года после родов) [8].
Перинатальные и постнатальные проявления ЦМВИ у детей почти всегда протекают в легкой форме и асимптоматично.
Многообразие вариантов течения ЦМВИ у беременных связано в большинстве случаев с бессимптомной латенцией и полиморфизмом клинических проявлений заболевания.
Варианты течения ЦМВИ и широкий спектр их проявлений обусловлены сложностью взаимоотношений между ЦМВ и клеткой хозяина.
Нередко клинические симптомы проявляются в виде субфебрильной температуры, ринофарингита, кашля, развития мононуклеозоподобного синдрома.
Диапазон клинических вариантов варьирует от слабо выраженного сиалоаденита и благоприятно текущего мононуклеозоподобного заболевания (лимфоцитоз, атипичные мононуклеары) до тяжелых поражений печени, легких и мозга.
У беременных симптоматическая ЦМВИ обычно проявляется в форме синдрома мононуклеоза, что подтверждается наличием лимфоцитоза, присутствием антител ЦМВ IgG и IgM в сыворотке и культуры ЦМВ в крови, моче, слюне, цервикальных выделениях.
Мононуклеозоподобный синдром характеризуется продолжительной лихорадкой, ознобами, быстрой утомляемостью, болями в мышцах, головными болями, встречается чаще у молодых людей [6].
У беременной женщины наиболее часто происходит обострение хронической ЦМВИ, которая, как правило, не имеет явных клинических проявлений. Однако у данной категории женщин в анамнезе нередко имеются указания на привычное невынашивание или неразвивающуюся беременность, мертворождения, рождение нежизнеспособных детей, а также детей-инвалидов с врожденными пороками развития [11].
Инфицирование возможно в любом триместре, тем не менее наиболее тяжелые последствия возникают при первичной инфекции, возникшей у матери в течение первых 20 недель беременности. Вместе с тем даже при развитии первичной ЦМВИ во время беременности 90-95% женщин имеют шанс родить здорового ребенка [12].
Внутриутробная цитомегаловирусная инфекция может приводить к рождению детей с тяжелыми неврологическими расстройствами, поражениями зрительного и слухового нервов.
Степень поражения плода зависит от срока инфицирования. Заражение на ранних сроках беременности чаще ведет к гибели плода и самопроизвольным выкидышам.
Дети с ЦМВИ (положительным IgM) от серопозитивных матерей имеют более низкий вес и рост при рождении, чем дети серонегативных матерей.
ЦМВ может инфицировать плаценту, плод, амниотическую жидкость. Вирусная культура и характерные цитомегалические клетки могут быть выявлены у плодов от женщин с активной первичной ЦМВИ. Однако наличие признаков или симптомов ЦМВ у плода не всегда является предвестником серьезного заболевания при рождении и в постнатальном периоде.
При выявлении симптомов болезни в течение первых трех недель жизни ребенка ЦМВИ может рассматриваться как врожденная, возникновение заболевания в более поздние сроки чаще характеризует приобретенную форму ЦМВИ (постнатальное инфицирование).
Врожденная ЦМВИ характеризуется, как правило, генерализованным поражением органов плода и целым комплексом клинических симптомов.
Для приобретенной формы ЦМВИ характерно латентное течение, преимущественно с локальным поражением слюнных желез.
У новорожденных, инфицированных внутриутробно, в 90% случаев не бывает симптомов при рождении, у 5-17% их них развиваются осложнения в более позднем периоде [6].
Развитие симптоматики у новорожденного с ЦМВИ коррелируется с симптомами, присутствующими при рождении.
Остальные дети с врожденной ЦМВИ совершенно асимптоматичны и выглядят при рождении здоровыми.
Клинические формы ЦМВИ могут иметь острое или хроническое течение.
По степени тяжести заболевания ЦМВИ выявляют:
- легкую (в том числе стертые и субклинические формы инфекции), при которой поражения внутренних органов незначительны и не сопровождаются функциональными нарушениями (компенсация);
- среднетяжелую, при которой имеется поражение внутренних органов, сопровождаемое функциональными нарушениями различной степени (субкомпенсация);
- тяжелую, при которой резко выражена интоксикация и поражение внутренних органов сопровождается тяжелыми функциональными нарушениями (декомпенсация);
При тяжелом течении врожденной ЦМВИ смерть ребенка чаще наступает в первые дни и недели жизни; при легком — болезнь принимает волнообразное течение.
Следует отметить, что дети с врожденной или перинатальной активной цитомегалией чрезвычайно предрасположены к развитию бактериальных суперинфекций, что обусловлено в первую очередь иммунной недостаточностью.
Симптомы врожденной ЦМВИ включают признаки замедления внутриутробного развития, внутриутробную гипотрофию, конъюгационную желтуху, гепатоспленомегалию, интерстициальную пневмонию, нарушения мозгового кровообращения. Осложнения со стороны ЦНС также очень часты и проявляются у новорожденных повышенной сонливостью, плохим сосательным рефлексом, макро- и микроцефалией, гидроцефалией, порэнцефалией, хориоретинитом, сенсоневральной глухотой [4, 11].
Врожденная ЦМВИ может также иметь необычные проявления, такие как вентрикуломегалия, перивентрикулит или образование кист, гемолитическая анемия, петехии, геморрагическая пурпура, тромбоцитопения, хронический гепатит и асцит [3, 8].
Однако, несмотря на очень большое количество симптомов и осложнений, ассоциируемых с врожденной ЦМВИ, трудно предсказать физическое и интеллектуальное развитие ребенка, основываясь на симптомах, присутствующих при рождении.
Каждое из перечисленных клинических проявлений ЦМВИ заслуживает отдельного рассмотрения.
Гепатомегалия вместе со спленомегалией и петехиями является самым убедительным подтверждением болезни у детей с врожденной ЦМВИ. Обычно присутствуют явления гепатита с нарушениями функции печени (желтуха, гипербилирубинемия).
Функция печени, как правило, нормализуются в первые недели жизни.
Спленомегалия нередко может явиться единственным показателем врожденной ЦМВИ при рождении.
Петехии обычно носят преходящий характер и наблюдаются в течение двух-трех суток после рождения. При врожденной ЦМВИ чаще встречается комбинация петехий с гепатоспленомегалией и тромбоцитопенией.
При исследовании крови выявляется картина гипохромной анемии, эритробластоз, тромбоцитопения.
Врожденная ЦМВИ приводит к ухудшению зрения у 20% детей. Чаще всего наблюдается хориоретинит (односторонний или двусторонний), который может привести к слепоте. Однако врожденная ЦМВИ обычно не вызывает микроофтальмию или катаркту.
Микроцефалия может быть частично причиной замедленного развития новорожденного и сочетаться с внутричерепными кальцификатами, которые локализуются в перивентрикулярной структуре и ликворе.
Компьютерная томография является наиболее чувствительным методом для их определения. Ультразвук и рентгенография черепа относятся к менее чувствительным методам.
Многие дети с микроцефалией и внутричерепными кальцификатами имеют неврологические проявления.
У 10% детей с асимптоматичными проявлениями инфекции могут наблюдаться осложнения, даже в возрасте пяти–семи лет, чаще в виде сенсорной потери слуха, неврологических расстройств или умственного отставания. Половина детей с врожденной ЦМВИ имеют сочетанную потерю слуха. Глухота носит двухсторонний сенсоневральный характер. Нередко также диагностируются врожденные сердечно-сосудистые, гастроинтестинальные, мышечно-скелетные аномалии развития органов [7].
Таким образом, для беременных с цитомегаловирусной инфекцией должен быть предусмотрен комплекс диагностических, профилактических и лечебных мероприятий, направленных на уменьшение случаев возникновения врожденной цитомегаловирусной инфекции, что должно быть обязательным условием создания эффективной системы профилактики и охраны здоровья матери и ребенка.
[youtube.player]При цитомегаловирусной инфекции бычно выражены проявления гепатита, желтуха, гипербилирубинемия. Функции печени при ЦМВ инфекции обычно у новорожденных уже в первые недели приходит в норму. Петехии обычно носят преходящий характер, чаще обнаруживаются в комбинации с гепатоспленомегалий и тромбоцитопенией.
По данным S. Stagno с соавторами, проникновение ЦМВ к плоду при острой инфекции составляет 45 %, при этом в 2-4 % случаев развивается тяжелая генерализованная цитомегалия. В исследованиях А. П. Скоромец было показано, что внутриутробная цитомегалия может приводить как к формированию врожденных пороков развития, так и разнообразным изменениям, сходным с описанными при внутриутробном герпесе. У детей, больных ЦМВ, наблюдается угнетение клеточного иммунитета.
Мы провели анализ клинико-лабораторных особенностей перинатальной цитомегаловирусной инфекции у детей, направленных по поводу клинигеских проявлений гепатита. Под наблюдением Центра гепатологии Детской инфекционной больницы Тулы находилось 63 ребенка, впервые обратившихся в возрасте от 12 дней до 6 месяцев с различными проявлениями ЦМВИ. Поводом для направления ребенка в стационар были: гепатоспленомегалия, затянувшаяся желтуха, неврологическая симптоматика в сочетании с соматическими нарушениями.
Для верификации диагноза, помимо общеклинических анализов, мы исследовали биохимические показатели, серологические маркеры перинатальных инфекций, в том числе вирусов гепатитов В, С, CMV, Herpes. В лабораториях НИИЭМ им. Н. Ф. Гамалеи и Центра молекулярной диагностики ЦНИИЭ МЗ РФ определяли DNA CMV и концентрацию антител anti-CMV классов IgM, IgG в динамике. Проводили ультразвуковое исследование органов брюшной полости и нейросонографию (НСГ).
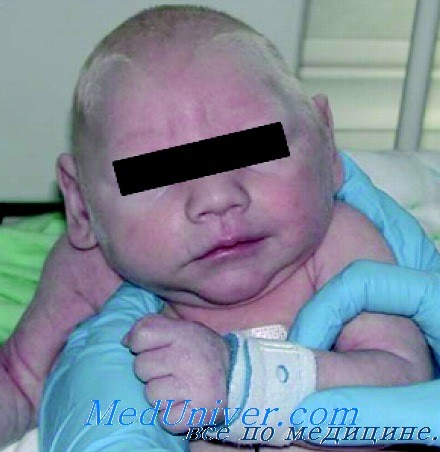
С низкой к сроку гестации массой тела и признаками внутриутробной гипотрофии родились 50 (79,4%) детей. У 33 больных (52,3%) после рождения отмечался кожно-геморрагический синдром, у трех из них — мелена. У 50 (79,4%) детей отмечалось затяжное течение желтухи, которая начиналась, как правило, на 3-5 сутки жизни и сохранялась до 1,5-2-месячного возраста. Преобладала неконъюгированная фракция билирубина. У 25 (39,6 %) новорожденных отмечались дыхательные расстройства, эти дети впоследствии страдали частыми бронхолегочными заболеваниями.
Поражение печени проявлялось в клинической форме гепатита. Увеличение (на 2-5 см из-под края реберной дуги) и плотноватая консистенция печени отмечены у 38 (60,3%) детей. Несколько реже — у 19 (30,2%) — отмечалось увеличение селезенки до 2 см ниже края реберной дуги. У 12 детей (19%) отмечено расширение вен передней брюшной стенки. Функциональные пробы печени были изменены у всех больных: активность АЛТ повышалась в 3-5 раз, ACT — в 2-3 раза, ЩФ — в 1,5-2 раза по сравнению с возрастной нормой.
При УЗИ печени увеличение размеров регистрировалось в основном за счет правой доли, с тенденцией к повышению эхоплотности. Соотношение долей, индекс 1 сегмента, плотность стенок сосудов и желчных протоков мало изменялись, в отличие от УЗИ-картины при врожденных гепатитах В и С. При серологическом исследовании у детей в возрасте до трех месяцев во всех случаях обнаружены антитела anti-CMV класса IgG, в 49,2% (31 человек) обнаружены также anti-CMV класса IgM. При обследовании детей старше трех месяцев более регулярно обнаруживали антитела класса IgG, с нарастанием титра в парных сыворотках.
У 76,2% (48 больных) проведено исследование крови и/или слюны и мочи методом ПЦР, у 31 из них (64,6%) обнаружена DNA CMV. У 39 детей (61,9%) — снижение количества эритроцитов и гемоглобина до уровня легкой и среднетяжелой степени анемии.
Все дети находились под наблюдением невропатолога. Диагностированы: синдром задержки психомоторного развития —у 47 (74,6%), гипертензионно-гидроцефальный синдром — у 27 (42,8%), синдром двигательных нарушений — у 23 (36,5 %). При НСГ отмечалось повышение эхогенности паренхимы мозга, ее неоднородность и зернистость, субэпиндимальные кисты и/или кисты сосудистых сплетений, периваскулярная инфильтрация, проявления смешанной или наружной гидроцефалии. Отличительной особенностью неврологических проявлений цитомегаловирусной инфекции являлась их резистентность к традиционной терапии (сосудистые, ноотропные, витаминные препараты).
[youtube.player]
Цитомегаловирусная инфекция (ЦМВИ) входит в группу наиболее часто встречаемых инфекций. Согласно официальной статистике ВОЗ, к концу первого года жизни каждый пятый ребенок является носителем возбудителя цитомегаловирусных инфекций. В пятилетнем возрасте цитомегаловирус выявляется у сорока-шестидесяти процентов детей.
В зависимости от региона проживания уровень инфицированности населения цитомегаловирусными инфекциями колеблется от пятидесяти до ста процентов.
Специфической особенностью ЦМВИ является многообразие ее клин.форм. Инфекционные процессы могут:
- протекать в скрытых формах,
- приводить к развитию врожденных форм инфекционного процесса (врожденные цитомегаловирусные инфекции),
- протекать в виде поражений печеночных тканей, почек, легочных тканей, нервной системы,
- приводить к бесплодию и невынашиванию беременности, и т.д.
При неблагоприятных условиях, цитомегаловирусная инфекция может протекать в
генерализованной форме.
Цитомегаловирусная инфекция – что это
При диагностике цитомегаловирусной инфекции важную роль играет выявление специфических морфологических признаков:
- цитомегалических клеток, похожих на совиные глаза;
- лимфогистиоцитарных инфильтратов.
Согласно классификации МКБ 10 ЦМВИ шифруется как:
- В25 – для цитомегаловирусных болезней;
- В27.1 – для цитомегаловирусных мононуклеозов;
- Р35.1 – для врожденных цитомегаловирусных инфекций;
- В20.2 – для ВИЧ инфекций с признаками цитомегаловирусных патологий.
Этиологические факторы инфекционного процесса
- специфической способностью подавлять клеточный иммунитет;
- низким уровнем вирулентности;
- медленным размножением в клетках.
Вирус ЦМВИ способен хорошо сохраняться в условиях комнатной температуры. При замораживании или нагревании выше пятидесяти шести градусов возбудитель быстро теряет свою активность.
Эпидемиологические факторы заболевания

Цитомегаловирусная инфекция относится к антропонозным инфекциям, то есть источником вирусов является либо пациент с активной формой цитомегаловирусной инфекции или ее здоровый вирусоноситель.
Цитомегаловирусы могут выделяться с кровью, мочой, слюной, цервикальным и влагалищным секретом, слезами, спермой, грудным молоком, носоглоточной слизью, фекалиями и т.д.
В связи с этим, цитомегаловирус может передаваться воздушно-капельно, парентерально, трансплацентарно, а также контактно-бытовыми и половыми путями.

Это связано с тем, что максимальный риск заражения плода наблюдается только при первичном контакте матери с цитомегаловирусом (согласно статистике, первичные цитомегаловирусные инфекции у беременных женщин регистрируются в 1-2 процентах случаев).
Однако, при первичном инфицировании матери, вероятность тяжелого поражения плода колеблется от тридцати до пятидесяти процентов.
В случае, если во время беременности наблюдается активация латентного вируса (мать ранее болела ЦМВИ), риск заражения ребенка составляет приблизительно 1-3 процента.
У остальных детей последствия цитомегаловирусной инфекции могут проявляться поражением нервных тканей, нейромышечными нарушениями, церебральными параличами, отставанием в умственном и физическом развитии, зрительными нарушениями, потерей слуха и т.д.
Очень важно для будущих мам! Послушайте доктора Маркова.
Тяжелее всего инфекционный процесс протекает при наличии у пациента:
- иммунодефицитных состояний (согласно статистике, приблизительно у сорока процентов пациентов с ВИЧ инфекцией развивается генерализованная цитомегаловирусная инфекция);
- онкогематологических патологий;
- пневмоцистных пневмоний;
- туберкулеза;
- лучевых поражений;
- обширных ожоговых повреждений;
- необходимости длительного лечения кортикостероидными, цитостатическими или иммунодепрессивными препаратами;
- тяжелых стрессов и т.д.
У таких пациентов цитомегаловирусная инфекция может приводить к развитию тяжелых гепатитов, акушерских и гинекологических нарушений, системного поражения сосудов, поражению легочных тканей, развитию криоглобулинемий, способствовать атеросклеротическому поражению сосудов, провоцировать развитие эпилепсии, СХУ (синдром хронической усталости) и т.д.
Цитомегаловирусная инфекция – последствия и патогенез развития
При развитии врожденного инфекционного процесса решающую роль играет степень виремии (циркулирования вируса в крови) у матери. Наличие активных вирусных частиц в крови способствует инфицированию тканей плаценты, с последующим инфицированием плода.
При наличии вирусов в цервикальной слизи может осуществляться инфицирование в родах, при прохождении ребенка через родовые пути.
В дальнейшем, в постнатальных периодах, входными воротами для возбудителей цитомегаловирусной инфекции могут служить слизистые, выстилающие ротоглотку, респираторный тракт, ЖКТ, урогенитальный тракт.
После проникновения в эпителиальные клетки вирусы начинают активно размножаться, а затем поступают в кровь, приводя к возникновению кратковременной виремии. Фиксируясь в моноцитарных и лимфоцитарных клетках. цитомегаловирусы разносятся по всему организму.
В связи с этим, на фоне снижения иммунитета, других инфекционных заболеваний, истощения и т.д. цитомегаловирусная инфекция может переходить из латентной формы в активную. В таком случае начинается активная фаза размножения вируса в тканях, виремия и повторное распространение вируса по всему организму.
Выраженность клинической симптоматики заболевания зависит от степени снижения иммунитета.
При тяжелом течении заболевания, цитомегаловирусная инфекция может вызывать эрозивно-язвенные поражения слизистых пищевода, фиброателектазы легких, кисты и абсцессы в легочной ткани, энцефаловентрикулиты, системные васкулиты, некротические ретиниты и т.д.
Цитомегаловирусная инфекция – симптомы
Симптомы цитомегаловирусных инфекций у женщин и мужчин не различаются.

Симптомы врожденных цитомегаловирусных инфекций обуславливаются сроком заражения плода. При заражении в первые двадцать недель беременности отмечается тяжелое поражение тканей плода, приводящее к развитию врожденных уродств, несовместимых с жизнью пороков или к самопроизвольному аборту.
При позднем инфицировании плода прогноз более благоприятный.
У детей, инфицированных в третьем триместре или в родах, симптомы цитомегаловирусная инфекция могут проявляться:
- гепатоспленомегалией;
- стойкой желтухой;
- геморрагическими высыпаниями;
- выраженными тромбоцитопениями;
- повышением активности печеночных трансаминаз;
- гипербилирубинемией;
- эритроцитарными гемолизом;
- недоношенностью;
- малым весом при рождении и плохим набором массы в дальнейшем;
- врожденной глухотой;
- микроцефалиями или гидроцефалиями;
- судорожной симптоматикой;
- энтероколитами;
- фиброзами поджелудочной железы;
- атрофиями зрительного нерва;
- интерстициальными нефритами;
- врожденными катарактами;
- генерализованным поражением органов;
- диссеминированным внутрисосудистым свертыванием крови и т.д.
В дальнейшем, симптомы цитомегаловирусных инфекций у детей могут проявляться отставанием в развитии, умственной отсталостью, нейросенсорными слуховыми нарушениями, судорожной симптоматикой, парезами, зрительными нарушениями.
При легком течении (чаще при инфицировании в родах или при кормлении грудью) заболевания у доношенных детей с нормальной массой тела инфекция может протекать в бессимптомных формах или в виде воспаления легких.
У маловесных и недоношенных пациентов заболевание может проявляться желтухами, рецидивирующим поражением почек, кишечника, печени, частыми пневмониями и т.д.
Максимальный уровень летальности от заболевания регистрируется в первые четыре месяца жизни.
Симптоматика цитомегаловирусных инфекций у взрослых и детей старшего возраста зависит от напряженности иммунной системы.
При инфицировании в старшем возрасте симптомы цитомегаловирусных инфекций у детей часто протекают в виде инфекционных мононуклеозов или в бессимптомной форме.
- – увеличение лимфоузлов,
- – признаки фарингита и тонзиллита ,
- – увеличение размеров печени и селезенки,
- – развитие лихорадочной и умеренной интоксикационной симптоматики.

Поражение легких может проявляться прогрессирующей интоксикационной симптоматикой, сухим или малопродуктивным кашлем, умеренно выраженной одышкой.
На начальных этапах заболевания рентгенологические изменения в легочных тканях, как правило, отсутствуют. Однако при прогрессировании заболевания отмечается появление деформаций легочного рисунка, а также двусторонних мелкоочаговых или инфильтративных теней.
Степень повреждения легочных тканей может варьировать от интерстициальных воспалений легких до двустороннего легочного фиброза. При отсутствии лечения ЦМВИ легких может закончиться летально.
Также поражение желудочно-кишечного тракта может сопровождаться:
- возникновением язв в желудке;
- развитием энтероколитов (появляется диарея, лихорадка, слабость, при проведении колоноскопии выявляют язвенное поражение слизистой);
- развитием гепатитов ;
- холангитов
- цирроза печени;
- панкреатита.
Основными симптомами поражения ЖКТ будет постоянное вздутие живота, слабость, лихорадка, тошнота, рвота, боли в животе, желтуха, потеря массы тела и т.д.
Развитие специфических цитомегаловирусных ретинитов является основной причиной приобретенной слепоты у больных с иммунодефицитом.
Также возможно развитие сенсорноневральных нарушений слуха.
В редких случаях, ЦМВИ может протекать с симптомами поражения сердечных тканей (миокардитами, дилатационными кардиомиопатиями и т.д.), нефритами, поражением костномозговых тканей и т.д.
Цитомегаловирусная инфекция – анализ
Диагностика заболевания основывается на лабораторных методах исследования.
В первую очередь выполняется анализ крови на Ig класса М и G методом ИФА. Также выполняется исследование анти-ЦМВ IgG в крови в динамике.
Определение анти-ЦМВ иммуноглобулинов G относится к важнейшим критериям оценки наличия врожденной ЦМВИ.
Также проводится определение индексов авидности антител, а также диагностика крови и мочи на ДНК и антигены цитомегаловируса.
Лечение цитомегаловирусной инфекции у детей и взрослых
Лечение ЦМВИ проводится при помощи ганцикловира, валганцикловира, фоскарнета натрия, цидофовира.
Препараты интерферонов при цитомегаловирусной инфекции малоэффективны.
[youtube.player]Читайте также:


