Дефекты шморля с отеком костного мозга
В связи с доступностью современных методов исследования (магнитно-резонансная и компьютерная томография) люди стали чаще проводить их в профилактических целях. Заключение после прохождения диагностики может удивить простого обывателя – туда включается подробное описание изменений. Так как самая распространённая проблема в последнее время – это остеохондроз позвоночника, то люди часто сами себе назначают рентгенологическое обследование позвоночного столба.
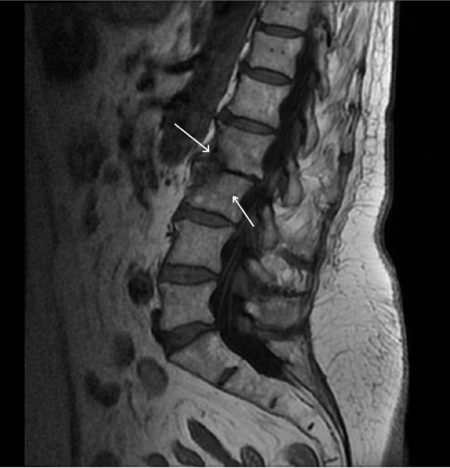
Что такое отёк костного мозга?

Сам по себе такой механизм возникнуть не может, поэтому в его основе всегда лежит другое заболевание. Но патологические процессы в костной ткани проходят по одному сценарию, так как являются защитной реакцией организма:
- Позвонок состоит из губчатой костной ткани в центре, и окружающей её компактной и плотной оболочки. Вместе они придают позвоночнику необходимую прочность и жёсткость, сочетающуюся с гибкостью. Губчатое вещество играет роль амортизатора, не позволяя позвонку разрушаться при прыжках и падениях.
- Различные патологические процессы, возникающие в этом отделе, приводят к ослаблению этой функции кости. Костные балки начинают разрушаться, что приводит к повреждению мелких сосудов, проходящих в промежутках между ними.
- Из их просвета начинает выходить кровь, которая вне сосудистого русла сразу вызывает местный воспалительный процесс. Он может проходить без участия микробов, так как травма стенки сосуда запускает реакции воспаления.
- В тело позвонка начинает поступать тканевая жидкость, содержащая лейкоциты и защитные белки. Они начинают постепенно уничтожать повреждённую кость, чтобы заменить её рубцом.
- Процессы роста соединительной ткани и провоцируют отёк костного мозга, который наблюдается весь период болезни и восстановления.
Губчатая костная ткань тела позвонка является органом кроветворения, содержащим красный костный мозг, поэтому важно своевременно выяснить причину болезни.
Причины отёка костного мозга
Так как процесс является типичным для поражения позвоночника, то в его основе могут лежать несколько заболеваний. Все они в итоге приводят к повреждению сосудов, что провоцирует отёк губчатой сердцевины позвонка. Исход и последствия состояния также зависят от причины, вызвавшей этот симптом.
Например, травма вызывает внезапное повреждение, которое человек может перенести без неприятных симптомов. Произойдёт лишь небольшое сотрясение ткани – контузия, признаки которой исчезнут уже через несколько недель. А воспаление или остеохондроз имеет неуклонно прогрессирующий характер. Изменения при них с течением времени будут лишь прогрессировать, вызывая появление новых рентгенологических изменений.

После прекращения воспалительного процесса жидкость начинает интенсивно рассасываться, что приводит к исчезновению признаков на рентгеновских снимках.
Это заболевание имеет возрастной характер – с течением лет позвоночный столб человека постепенно изнашивается. Первоначально повреждаются лишь мягкие ткани – хрящевые межпозвоночные диски и связки. Сначала дефекты замещаются соединительной тканью – рубцом, но она оказывается не подходящей для позвоночника. Разрушительный процесс постепенно приводит к её замещению плотной костной мозолью.
Изменение подвижных качеств позвоночника приводит к развитию вялого воспаления в поверхностных слоях кости. Это происходит в результате последовательных механизмов, происходящих в позвонке:
- Постепенное разрушение межпозвоночного диска приводит к резкому повышению нагрузки на костную ткань.
- В норме мягкий хрящ принимает на себя все удары, происходящие во время движений человека.
- На поздних стадиях он замещается плотной рубцовой и костной тканью, что приводит к уменьшению его толщины.
- После этого всю нагрузку берёт на себя губчатая кость позвонка, которая длительно не выдерживает эту функцию.
- Её поверхностные слои начинают разрушаться, что приводит к развитию воспаления. Оно вызвано самим организмом, чтобы быстрее восстановить повреждённую ткань.
- Так как человек постоянно двигается, то процессы восстановления не успевают закончиться. Это приводит к формированию отёка, который в этом случае является признаком хронического воспаления.
В отличие от микробного отёка костного мозга, поражающего центр позвонка, в этом случае изменения располагаются в поверхностных слоях кости.
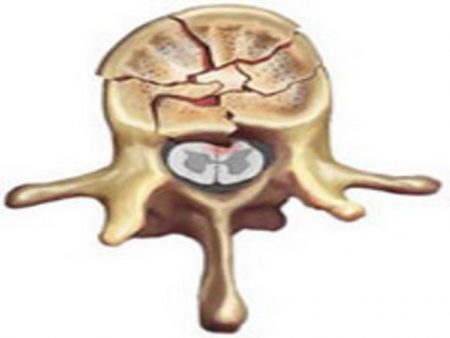
Любое повреждение позвоночника вызывает ответное действие со стороны организма. Чаще всего на практике встречаются межпозвоночные грыжи, вывихи и компрессионные переломы позвонков. Из перечисленных повреждений только последнее поражает именно губчатую костную ткань. При этой травме происходит сильное давление на тело позвонка, что приводит к его раздавливанию.
В отличие от других причин, при травме сразу появляются острые симптомы, заставляющие человека обратиться к врачу. Быстрое развитие признаков не позволяет развиться стойким изменениям в кости:
- Резкое сжимание позвонка, возникающее в результате травмы, в первую очередь повреждает его внутреннюю часть. Губчатое вещество кости менее прочное, поэтому удар приводит к разрушению его перегородок.
- Кровеносные сосуды проходят через эти перегородки, поэтому их повреждение вызывает развитие кровоизлияния.
- Излившаяся кровь начинает сворачиваться, что приводит к развитию воспалительной реакции. Организм пытается уничтожить тромб, заменив его соединительной тканью – рубцом.
- Одновременно начинается восстановление травмированной кости – тоже с образованием мягкого рубца.
- Сочетание этих процессов приводит к распространению воспаления на окружающие ткани, что способствует появлению симптомов. Возникает боль, отёк и повышение температуры в области перелома.
Отёк костного мозга в этом случае является важным диагностическим признаком при отсутствии видимого перелома, так как указывает на повреждение кости.
Диагностика и лечение
Чтобы заподозрить наличие отёка костного мозга позвонка, врачу необходимо найти связь хотя бы с одной из перечисленных причин. Для этого доктор использует методики осмотра, которые включают функциональные пробы с нагрузкой. Когда повреждение позвоночника подтверждается, то используются лучевые методы диагностики. Они позволяют оценить характер заболевания, а также выбрать правильную тактику лечения:
- Обзорная рентгенография даёт представление о соотношении костей в позвоночнике, но выявить она может лишь грубые повреждения. На обычном рентгеновском снимке порой сложно увидеть даже трещину в кости. Для повышения эффективности метода используют разные положения больного – проекции.
- Компьютерная томография (КТ) идеально подходит для выявления повреждений костного аппарата позвоночника. Серия спиральных снимков создаёт трёхмерную модель позвоночного столба, что позволяет увидеть даже минимальные переломы. Но отёк тканей на КТ увидеть очень сложно, так как она почти не отражает состояние мягких тканей.
- Магнитно-резонансная томография является самым информативным методом исследования, так как позволяет описать свойства мягких тканей. Так как отёк вызван воспалительной реакцией, то он будет отлично виден в различных режимах этого исследования. МРТ позволяет описать его размеры и расположение, чтобы назначить адекватное лечение в будущем.
После подтверждения диагноза (вне зависимости от причины) осуществляется разгрузка позвоночника. Это позволяет уменьшить давление на повреждённую кость, чтобы создать оптимальные условия для её восстановления. Для этого используются различные лечебные корсеты – они поддерживают определённый участок позвоночника, уменьшая нагрузку на него. Их жёсткость выбирается в зависимости от объёма травмы, а также от активности пациента.
Завершают лечение методами физиотерапии, которые позволяют улучшить кровообращение. Электрофорез и лазер на область позвоночника ускоряют рассасывание отёка в костной ткани.
В статье рассмотрим, что это такое - отек костного мозга позвоночника. Прежде всего определимся с понятием.
Костный мозг – орган, который находится внутри костной ткани и эпифизов (эндокринные железы неврогенной группы) и выполняет функции кроветворения, ввиду чего его еще называют кроветворным или красным мозгом. Отек этого органа является достаточно распространенной патологией, которая в большинстве случаев протекает без выраженной симптоматики (или со смазанными клиническими признаками) и выявляется случайно во время магнитно-резонансного исследования в связи с иными заболеваниями, к примеру, межпозвоночной грыжей.
Наиболее часто скопление воспалительного экссудата в ткани губчатого вещества кости и костного мозга происходит вследствие различных инфекционных процессов и травм, приводящих к воспалению синовиальных оболочек суставов позвоночника. Классические методы терапии с применением форсированного диуреза при таких нарушениях малоэффективны, поэтому самолечение после диагностированного отека красного мозга позвоночника недопустимо в связи с высоким риском развития серьезных осложнений.
Описание, особенности органа
Кроветворный (костный) мозг находится в губчатом веществе, которое в медицине называется трабекулярной тканью, поскольку состоит из трабекул (рыхлые костные пластинки и перегородки). Основная масса костного мозга находится в костях малого и большого таза, грудине и черепной коробке. В теле позвонков объем мозгового красного вещества существенно меньше по сравнению с тем, который имеется в трубчатых костях, однако трабекулярный отек позвоночника может спровоцировать серьезные осложнения, основным из которых является снижение иммунной функции и быстрое прогрессирование аутоиммунных патологий (к примеру, ревматоидного артрита).
Строение красного мозга обусловлено его функциями, среди которых участие в процессе формирования красных кровяных телец, образование иммунных цепочек при взаимном действии с лимфоидными органами в периферической системе. Основную массу костного мозга составляет остов (фиброзная строма). Кроветворную ткань представляет пять зрелых ростков, производящих форменные элементы крови: эритроциты, лимфоциты, гранулоциты (зернистые лейкоциты), мегакариоциты (гигантские клетки костного мозга) и моноциты.
Итак, отек костного мозга позвоночника - что это такое?
Описание патологии
Отек красного мозга происходит вследствие чрезмерного скопления жидкости или воспалительного экссудата в области губчатого вещества позвонков и эпифизов костей грудины и таза, поэтому данная патология часто интерпретируется как трабекулярный отек.
Проявляется он в виде следующих изменений в костно-хрящевых структурах позвоночника:
- Увеличение количества жидкости в структуре трабекулярных пластин. Нормальное ее содержание в костях позвоночника составляет примерно 10 % (остальные 90 % - неорганические вещества и внеклеточный матрикс). При отеке объем жидкости иногда достигает 20 % и больше.
- Увеличение тела позвонка, которое вызывается повышением объема губчатого вещества.
- Переход отека на близлежащие ткани (включая нервную ткань и субарахноидальное пространство).
Не все знают, что это такое - отек костного мозга позвоночника.
Некоторые пациенты называют отек костного мозга позвоночника костной гематомой, однако это не совсем правильный термин. Гематома является скоплением крови вследствие повреждения небольших кровеносных сосудов и капилляров, которые осуществляют кровоснабжение позвонков, отек же – чрезмерное накопление жидкости, главным образом воспалительного экссудата. Гематома сама по себе практически всегда является причиной отечности костного мозга и трабекулярного вещества, и значит, патогенетически данные явления нужно считать разными патологиями.
Лечение отека костного мозга позвоночника рассмотрим ниже, а пока поговорим о причинах недуга.
Почему развиваются патологии?
Основная причина – это разнообразные повреждения и травмы позвоночника. Подобные отеки называют первичными, и развиваются они в результате падений, ушибов, ударов и разнообразных ранений позвоночника. В телах позвонков формируются гематомы, а из поврежденных кровеносных сосудов выходят кровь и лимфа, которые начинают оказывать давление на трабекулярное вещество. Отек, возникающий вследствие травм, локализуется, как правило, исключительно в костной ткани, однако в некоторых случаях может распространяться на паравертебральную ткань позвоночника (сухожилия, мышцы, связки, синовиальные покровы суставов).
Вторичный отек костного мозга шейного отдела позвоночника не является самостоятельной патологией и развивается на фоне дегенеративных и инфекционных воспалительных процессов в межпозвоночных дисках и телах позвонков. Для назначения адекватной терапии большое значение имеет обширная и правильная диагностика, поскольку лечение трабекулярных отеков подбирается всегда с учетом причины их развития. Ими могут выступать:
- Инфекционное поражение позвоночника (туберкулез позвоночника, остеомиелит, спондилит, спондилодисцит). В качестве ответной реакции на инфицирование тканей начинается активное выделение воспалительного экссудата, который вызывает увеличение позвонков и их деформацию. Наиболее опасен в этом плане острый гематогенный остеомиелит, при котором вблизи костного мозга формируется множество гнойных очагов и происходит скопление гнойного содержимого.
- Воспалительный процесс в суставах позвоночника, который называется остеоартрит. Воспаление позвонков и их оболочек сопровождается отеком костей и близлежащих тканей и может проявляться болевым синдромом и ограничением двигательной активности.
- Дегенеративно-дистрофические патологии. К таким заболеваниям относится остеохондроз, межпозвонковые грыжи, спондилолистез, деформирующий артроз и т. д.
Вероятность отекания красного мозга значительно повышается, если пациент страдает болезнями эндокринной системы или нарушением обменных процессов, поскольку одним из факторов чрезмерного скопления жидкости и задержки белков в межклеточном пространстве считается замедленный процесс выведения из организма ионов натрия.
Разновидности отеков
В основе классификации отеков красного костного мозга лежит этиологический и патогенетический механизм их развития.
- Асептический – возникает на фоне затяжных или резко выраженных дистрофических и дегенеративных изменений в позвонках и межпозвоночных дисках, которые их соединяют.
- Травматический – развивается в результате разнообразных повреждений и травм, а также воздействия механических и химических факторов.
- Реактивный отек костного мозга позвоночника. Это отек, который образуется без видимых причин вследствие скрытых или вяло протекающих воспалительных процессов. В эту же категорию входит аллергический отек.
- Перифокальный отек костного мозга позвоночника. Характеризуется разрушением костных пластин и формированием отека на фоне опухолевых процессов (включая доброкачественные новообразования).
- Инфекционный, причиной которого является бактериальная, грибковая и вирусная инфекция, поражающая кости позвоночника (включая воздействие микобактерий туберкулеза). Очень редко причиной данного патологического процесса могут выступать инвазии простейшими и хронические гельминтозы.
В зависимости от того, где локализуется воспалительный процесс, отеки могут быть трабекулярными и субхондральными. В чем отличие?
При субхондральном отеке костного мозга позвоночника происходит поражение субхондральных костных пластин. Эта патология встречается не слишком часто.
При трабекулярном отеке костного мозга позвоночника жидкость накапливается в губчатом веществе. Данный недуг является наиболее распространенным видом отеков кроветворного мозга.
Симптоматика патологии
Клиническая картина при отеке костного мозга практически всегда смазана, что затрудняет постановку диагноза и зачастую приводит к возникновению опасных осложнений. Первым (и в большинстве случаев – единственным) клиническим признаком подобных явлений является болевой синдром. Отличительной особенностью боли у таких пациентов является ее локализация: болезненность появляется, как правило, не в месте развития патологического процесса, а на некотором расстоянии выше. Это обусловлено тем, что позвонок, который набухает от чрезмерного накапливания в нем жидкости, начинает сдавливать расположенные выше нервные волокна спинного мозга, а также расположенных по соседству мышц и связок.
При продолжительном отсутствии необходимой терапии в процесс часто вовлекается спинной мозг, поэтому клиническая картина первичных нарушений может пересекаться с неврологическими симптомами.
Основные признаки
В целом, основными признаками отека костного мозга шейного отдела позвоночника являются следующие симптомы:
- ноющая боль, главным образом выше пораженного позвонка (болезненность может усиливаться в состоянии покоя, а также при разных видах физической нагрузки);
- нарушения в работе органов таза (затрудненное мочеиспускания, запор с болезненными тенезмами, болевой синдром во время акта дефекации или опорожнения мочевого пузыря);
- неврологические нарушения (утрата чувствительности конечностей).
Постоянная ноющая боль выше пораженного позвонка – главный симптом отека костного мозга. При поражении шейной зоны возможно возникновение гидроцефалии (чрезмерное скопление цереброспинальной жидкости в полости желудочков головного мозга), увеличение внутричерепного давления, поражение нервных окончаний, которые отвечают за иннервацию мышц глаз.
Если происходит отек костного мозга поясничного отдела позвоночника, симптомами являются боль в тазу, крестце, нарушение походки.
Поскольку костный мозг участвует в формировании иммунной системы, патологии этого органа проявляются понижением резистентности организма к влиянию аллергенов и патогенных агентов. У пациента могут появляться аллергические реакции, кишечные и простудные инфекции.
Геморрагический синдром при поражении костного мозга выражен ярко, его локализация не всегда отмечается в месте патологического процесса. У пациента возникает кровоточивость десен, частые носовые кровотечения, образуются синяки на теле.
Важнейшим симптомом отека костного мозга считается анемия, которая характеризуется понижением уровня гемоглобина.

Диагностика
При выборе методов диагностики при признаках отека костного мозга позвоночника важно учитывать, что рентгенография не позволяет определить признаки скопления экссудата или жидкости. Целесообразным будет таким пациентам назначение магнитно-резонансного сканирования (томографии).
Главной задачей МРТ является определение возможных отеков и мест их локализации. Методики дополнительной диагностики направлены на определение причин отека и сопутствующих патологических явлений. В зависимости от симптомов это могут быть следующие методики:
- мультиспиральная компьютерная томография;
- исследование крови на ревматоидный фактор и онкомаркеры;
- рентгенография позвоночника;
- обследование ликворопроводящих путей (при возникновении подозрений на осложнения в спинном мозге, расположенном в центральном позвоночном столбе).
Для исключения наличия онкологических процессов может назначаться биопсия биологического материала с последующим гистологическим изучением.
В чем состоит лечение отека костного мозга позвоночника?

Терапия
С учетом этиологических факторов и причин возникновения отека костного мозга позвоночника, можно сказать, что единственной терапевтической методикой в большинстве случаев является оперативное вмешательство. Хирургическая коррекция необходима при разнообразных травмах, остеомиелите, межпозвоночных грыжах и других патологиях, на фоне которых возникает чрезмерное накопление жидкости в трабекулах.
Как лечить отек костного мозга позвоночника препаратами?
Медикаменты
Медикаментозная терапия может включать следующие категории лекарственных препаратов:

Последствия отека костного мозга позвоночника
Для развития отека кроветворного костного мозга позвоночника нужно воздействие определенных патологических причин. Последствия данного патологического состояния весьма разнообразны и могут существенно варьироваться, начиная от частичного нарушения всех функциональных качеств и заканчивая параличом, а в определенных случаях может наблюдаться летальный исход. Наиболее распространенным осложнением данного заболевания считается потеря подвижности конечностей, а также изменение функционирования тазовых органов. Тем не менее при своевременном лечении болезнь может уйти бесследно, не спровоцировав никаких осложнений.
Мы рассмотрели, что это такое - отек костного мозга позвоночника.
Компрессионный перелом позвонка может возникнуть по двум причинам. Первая — это травма, например автомобильная авария, в результате которой на позвоночник оказывается давление. Под действием силы происходит дробление позвонка на множество мелких костных отломков. Чаще всего подобные травмы локализуются в грудном и поясничном отделах. Вторая причина компресссионных переломов — это снижение прочности костной ткани в результате опухоли или остеомиелита. У пациентов с дегенеративно-дистрофическими заболеваниями скелета повышенный риск компресссионных переломов, они могут получить травму при самых обыкновенных обстоятельствах. По своему характеру компресссионные переломы считаются тяжелыми, поскольку для восстановления целостности позвонка требуется остеосинтез. При повреждении позвоночника чаще всего бывает затронут спинной мозг, что провоцирует различные неврологические нарушения. От локализации травмы зависят разновидности осложнений и лечение.

Спинной мозг принимает участие в работе всех органов и систем организма, поэтому любое его повреждение неизбежно вызывает различные нарушения. При медленно развивающемся сужении позвоночного канала пациент испытывает болезненность и дискомфорт в течение долгого времени. При падениях, авариях и ударах перелом сопровождается мгновенной и очень интенсивной болью. При подозрении на компресссионный перелом позвонка следует сразу же обратиться в травмпункт. Кроме болевых ощущений, в месте повреждения может развиваться гематома и отек. Если спинной мозг или нервные корешки сдавливаются, нарушается кожная чувствительность, возникает чувство онемения, покалывания и затекания в конечностях. Самостоятельно диагностировать травму невозможно, для этих целей применяется:
- рентгенография;
- магнитно-резонансная томография;
- компьютерная томография.
Благодаря этим обследованиям хирургу удается уточнить количество и месторасположение костных отломков, для того чтобы грамотно провести остеосинтез. Часто происходит одновременное повреждение нескольких позвонков, которое может осложняться разрывом связок.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

По статистике чаще всего страдает поясничный отдел позвоночника. Как связаны место перелома и симптомы у пострадавшего?
- Шейный отдел. В эту часть позвоночника включают 7 позвонков, названных латинской буквой С, нумерация начинается от черепа. Все травмы шейного отдела очень опасны, особенно повреждения позвонков С1 и С2. Этот отдел позвоночника отвечает за работу органов чувств. Повреждения спинного мозга в этой части позвоночника приводят к очень тяжелым головным болям, нарушению кожной чувствительности в области головы, шеи и верхних конечностей, потере обоняния и ухудшению зрения и слуха. Травмы 6 и 7 позвонков вызывают сбои в работе щитовидной железы и гормональные нарушения, такие как гипотиреоз.
- Грудной отдел. 12 позвонков, которые входят в грудной сегмент, называются латинской буквой D. Эта часть спинного мозга отвечает за работу почек, надпочечников, органов дыхания и пищеварения. Перелом 4 позвонка грудного отдела влияет на работу желчного пузыря, что приводит к нарушению усвоения жиров, образованию камней в желчном пузыре и к желтухе. Сдавливание нервных корешков и сужение позвоночного канала в грудном отделе вызывает расстройство перистальтики толстого и тонкого кишечника, заболевания дыхательной системы и репродуктивную дисфункцию.
- Перелом 9 позвонка провоцирует нарушения работы надпочечников, что приводит к ослаблению иммунитета и аллергическим реакциям. Компрессионные травмы 11 позвонка негативно влияют на функционирование почек и мочеточников, что приводит к хроническим патологиям почек и нарушению мочеиспускания. Повреждение 12 позвонка у женщин отрицательно сказывается на фаллопиевых трубах, что может быть причиной бесплодия. Заранее сложно составить прогноз, какие именно осложнения получит пострадавший, но без скорейшего восстановления целостности позвоночника состояние будет быстро ухудшаться.
- Поясничный отдел включает в себя пять позвонков, названных латинской буквой L. При переломе L1-позвонка оказывается негативное влияние на аппендикс, слепую кишку и верхнюю часть бедра. Возможна потеря кожной чувствительности и сбой нормальной моторики кишечника, а также запоры, диарея и колит. Перелом L3 и неправильное сращивание приводит к расстройству половой функции у мужчин, в частности к импотенции. Часто возникает болезненность в области коленных суставов, нарушения мышечного контроля и ограничение подвижности. Поясничный отдел спинного мозга регулирует работу мочевого пузыря, при травмах может возникать непроизвольное мочеиспускание или задержка мочи.
- Крестцово-копчиковый отдел состоит из двух позвонков. Спинной мозг в этой части позвоночника отвечает за дефекацию и функционирование органов малого таза. Переломы в области оконечности позвоночника очень распространены. При неправильном сращивании пострадавшему грозят хронические боли и потеря контроля над дефекацией.

Благодаря возможностям современной медицины при своевременном обращении, проведении диагностики и лечения удается свести к минимуму риск потенциальных осложнений. Давление на спинной мозг может оказывать грыжа, смещение хрящевых дисков в результате вывиха или разрыва связок. Особенно серьезными последствиями обладают компресссионные переломы, при которых мелкие осколки раздробленного позвонка проникают непосредственно в спинной мозг.
При всех вариантах расположения костных отломков обязательно проводится проверка безусловных рефлексов и кожной чувствительности.
Если для восстановления тела позвонка не хватило костного материала, хирург осуществляет вертебропластику, то есть замещение недостающего объема с помощью искусственных материалов. Если требуется восстановить не просто структуру, но и высоту позвонка, применяется кифопластика. Если позвонок снижается менее чем на треть, это перелом 1 степени, если на ½ — это перелом 2 степени, если более чем на ½ — это перелом 3 степени, то есть самый тяжелый. Для исключения остеопороза лицам после 50 лет дополнительно назначается денситометрия — это исследование на химический состав костной ткани. В первую очередь специалистов интересует процентное содержание кальция, которое дает информацию о прочности костей.
Для того чтобы восстановить форму позвонка, всегда требуется оперативное вмешательство. По характеру повреждения кожных покровов компресссионные переломы бывают:
- открытыми, то есть с образованием раны, сообщающейся с внешней средой;
- закрытые, то есть с сохранением целостности кожи.
Закрытые переломы часто возникают по причине остеомиелита и при ударах позвоночником о твердую поверхность. Открытые обычно вызваны сгибанием и рассечением оси позвоночника, а также проникающими огнестрельными ранениями. После того как хирург удаляет мелкие костные отломки и скрепляет крупные, требуется время для регенерации костной ткани. Вызвать смещение отломков может напряжение мышц спины, поэтому во время восстановления пациент ведет лежачий образ жизни. Скорость выздоровления зависит от многих факторов:
- от возраста пострадавшего (у детей переломы в среднем заживают быстрее, чем у пожилых);
- от индивидуальных особенностей обмена веществ;
- от тяжести повреждений.
При открытых и закрытых переломах практически всегда страдают кровеносные сосуды. При выплескивании крови в межклеточное вещество окружающих тканей образуется гематома, которая представляет опасность для спинного мозга. Полость гематомы дренируется хирургом, а вся кровь удаляется. При единичных компресссионных переломах среднее время заживления позвонка составляет 3 месяца, при множественных — от 4 месяцев до полугода. В очень редких случаях требуется проведение повторной операции. Для профилактики попадания инфекции назначается курс антибиотиков и нестероидных противовоспалительных средств. Так как переломы позвоночника являются очень болезненными, подбираются обезболивающие либо в виде инъекций, либо в таблетках. По мере заживления болевые ощущения ослабевают, однако начинать физическую активность можно только с разрешения лечащего врача.
Для того чтобы восстановить подвижность позвоночника в полном объеме и вернуть тонус мышцам, пострадавшим подбирается лечебная гимнастика. ЛФК обычно включает в себя занятия под руководством инструктора и самостоятельно. Ответственное и регулярное выполнение упражнений помогает нормализовать кровообращение в области спины, сделать мышечный корсет сильным и эластичным и снизить риск возможных осложнений.
Упражнения из курса лечебной гимнастики подбираются индивидуально, с учетом локализации травмы, а также возраста и физической формы пациента.
Зарядка служит отличной профилактикой негативных последствий перелома. После выполнения упражнений должно появляться ощущение нормальной мышечной усталости, а не сильная боль. При болезненности следует получить консультацию у лечащего врача и скорректировать ЛФК. Комплексный подход к реабилитации предполагает укрепление костей с помощью комплекса витаминов и минеральных веществ. Для обезболивания и ускорения регенерации применяется физиотерапия.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Читайте также:


