Делагил при реактивном артрите
Основу терапии реактивных артритов составляют антибактериальные средства, НПВП, глюкокортикостероиды и иммунодепрессанты из группы цитостатиков.
В отношении антибактериальной терапии существуют различные точки зрения. В частности, доказана ее эффективность при урогенитальных реактивных артритах, в то время как при постэнтероколитических вариантах заболевания антибиотики неэффективны (возможно, в связи с быстрой элиминацией жизнеспособного возбудителя из первичного очага и суставных тканей). Результаты исследований, выполненных в Скандинавии, свидетельствуют о том, что длительное применение у больных постэнтероколитическим реактивном артрите тетрациклина и ципрофлоксацина было сравнимо по эффективности с плацебо, а применение в течение 3 мес. комбинации офлоксацина и рокситромицина у 56 больных сальмонеллезным реактивным артритом не только не отличалось от плацебо-контроля, но и способствовало более высокой частоте развития системных проявлений заболевания (у 42 % пациентов по сравнению с 9 % в группе плацебо).
Напротив, в последних исследованиях была обоснована целесообразность раннего назначения антибактериальных препаратов при реактивном артрите, ассоциированных с хламидийной инфекцией. И хотя убедительных данных о влиянии антибиотиков на течение суставного синдрома не получено, доказано, что при полной элиминации хламидий реже развиваются хронические варианты течения заболевания.
Вместе с тем санация организма от хламидийной инфекции представляет собой достаточно сложную задачу. Это связано как с особенностями поражения (воспалительный процесс в урогенитальном тракте, как правило, не ограничивается уретрой, а распространяется на вышележащие отделы), так и с биологическими особенностями возбудителя. Известно, что хламидии, представляющие собой грамотрицательные кокки (прокариоты), имеют две формы существования - в виде элементарных и ретикулярных телец. Элементарные тельца располагаются внеклеточно и могут неопределенно долгое время находиться в состоянии покоя. Ретикулярные тельца - метаболически активная форма внутриклеточного существования хламидий, ответственная за их репродукцию и оказывающая цитопатический эффект. При неадекватной антибактериальной терапии ретикулярные тельца могут превращаться в промежуточные L-формы (протопласты), которые по сравнению с элементарными тельцами имеют меньшие размеры и не чувствительны к действию антибиотиков, что и является причиной персистирующего течения инфекционного процесса.
При РеА хламидийной этиологии применяются антибиотики тетрациклинового ряда: тетрациклин по 2 г/сут, метациклин (рондомицин) по 0,9 г/сут, доксициклин (вибрамицин) по 0,3 г/сут, миноциклин (миноцин) по 0,2 г/сут. Из группы макролидов эффективны эритромицин (2,0 г/сут), спирамицин (9 млн ЕД/сут), рокситромицин (0,3 г/сут), кларитромицин (0,5 г/сут), из группы фторхинолонов - ципрофлоксацин (0,5 г/сут), офлоксацин (0,6 г/сут), ломефлоксацин (0,8 г/сут). Применение антибиотиков из группы пенициллинов при реактивном артрите хламидийной этиологии противопоказано, так как они могут способствовать переводу хламидий в L-формы, весьма устойчивые к антибактериальной терапии.
В целом, признавая необходимость длительного применения антибактериальных препаратов при урогенитальных реактивных артритах, следует отметить, что в литературе существуют различные мнения как в отношении самих препаратов, так и сроков лечения. Наиболее часто применяются препараты из группы фторхинолонов (ципрофлоксацин - ципролет по 500 мг 2 раза в сутки). Следует особо подчеркнуть, что антибиотики следует принимать длительно (не менее 28 дней), поскольку 10-15-дневные курсы часто оказываются неэффективными и способствуют переходу в затяжное течение заболевания. Для исключения рецидивов урогенитальных реактивных артритах, которые могут быть обусловлены повторным инфицированием, необходимо назначать антибактериальную терапию и половым партнерам.
Для повышения эффективности эрадикации хламидий рекомендуется параллельно с 28-дневным курсом антибактериальной терапии проводить два 5-дневных курса циклоферона по 2 мл внутримышечно ежедневно с интервалом в одну неделю, а также применять системную энзимотерапию на протяжении всего курса лечения (вобэнзим в дозе 7 драже 3 раза в сутки или флогэнзим по 2 таблетки 3 раза в сутки). С целью профилактики дисбактериоза показан прием препаратов, нормализующих состав микрофлоры кишечника (линекс, бактисубтил, бифидумбактерин и др.).
В частности, найз (нимесулид) в 5-20 раз более активен в отношении ингибирования ЦОГ-2, чем другие НПВП, обладает высоким противовоспалительным эффектом, хорошим профилем гастродуоденальной переносимости, а по анальгетической активности равен индометацину, диклофенаку и пироксикаму. Для препарата характерна высокая степень связывания с белками (99 %), он быстро проникает в синовиальную жидкость, создавая там адекватные терапевтические концентрации активного вещества. Обычная суточная доза найза составляет 200 мг, максимальная - 300 мг. Таблетки принимают 2 раза в день с достаточным количеством жидкости, предпочтительно до еды, при необходимости возможен прием в конце приема пищи или после еды.
Многолетняя клиническая практика показала, что выбор того или иного НПВП для каждого больного, как правило, происходит эмпирически, путем постепенного подбора препарата при неэффективности предыдущего. Врач по динамике болевых ощущение в суставах в течение 7-10 дней оценивает противовоспалительный и анальгетический эффект используемого препарата. В случае отсутствия положительного эффекта производят замену одного НПВП на другой, который может быть представителем той же химической группы.
При высокой активности реактивного артрита , системных проявлениях заболевания, а также недостаточной эффективности НПВП больным показано назначение ГКС, обладающих выраженной противовоспалительной активностью. Доза преднизолона зависит от активности заболевания и составляет 30-60 мг/сут. После достижения терапевтического эффекта доза препарата постепенно снижается до полной отмены. В случаях торпидного течения реактивного артрита с высокой иммунологической активностью быстрый и выраженный эффект может быть получен при назначении пульс-терапии (1000 мг метилпреднизолона 3 дня подряд в виде внутривенных инфузий).
Для повышения эффективности пульс-терапию глюкокортикоидами проводят в сочетании с циклофосфаном (1000 мг метипреда 3 дня подряд и 1000 мг циклофосфана внутривенно капельно на 400 мл изотонического раствора хлорида натрия в первые сутки терапии). Пульс-терапия оказывает отчетливый положительный эффект на клинико-лабораторную активность РеА уже спустя 1-2 дня после начала лечения.
При длительно сохраняющейся клинико-лабораторной активности реактивного артрита (хронизации процесса) с системными поражениями (лихорадка, снижение массы тела, лимфоаденопатия, анемия, поражение глаз и др.), развитием рефрактерности к проводимому лечению в комплексную терапию включают базисные препараты, способные модифицировать течение заболевания (уменьшать выраженность суставного синдрома, включая болевой синдром и экссудативный компонент воспаления) и индуцировать ремиссию реактивного артрита. Базисные препараты обладают кумулятивным действием, и их лечебный эффект развивается спустя 2-6 мес. от начала терапии.
Наиболее широко для лечения реактивного артрита используются салазопроизводные - сульфасалазин (салазопиридазин), обладающий антибактериальным и иммуносупрессивным эффектом. Начальная доза препарата составляет 0,5 г/сут, в последующем ее увеличивают до 2-3 г/сут; минимальный курс лечения составляет 6-8 мес. Используются также цитостатические препараты - метотрексат по 7,5-15 мг/нед., азатиоприн (имуран) по 100-150 мг/сут. Следует отметить, что при наличии кожно-слизистых поражений у больных реактивным артритом предпочтение отдается метотрексату. Препараты хинолинового ряда (делагил 0,25 г/сут, плаквенил 0,2 г/сут) для лечения больных реактивным артритаом используются значительно реже из-за их невысокой эффективности.
При достижении ремиссии заболевания базисный препарат не отменяют, а производят коррекцию дозы в сторону уменьшения (общая длительность терапии составляет многие месяцы, а иногда и годы). При неэффективности монотерапии возможна комбинация базисных средств с различным механизмом действия, например сульфасалазин и плаквенил, метотрексат и сульфасалазин, метотрексат, сульфасалазин и плаквенил и др. При приеме базисных препаратов у пациентов возможно развитие побочных эффектов (лейко- и тромбоцитопении, частые бактериальные и вирусные инфекции и др.), в связи с чем такие больные нуждаются в тщательном мониторинге.
В комплексной терапии реактивного артрита показано использование препарата артрофоон, оказывающего противовоспалительный и анальгетический эффекты за счет снижения концентрации ФНО-а и других провоспалительных цитокинов, играющих важную роль в патогенезе заболевания. Артрофоон назначается сублингвально в дозе 8 таб./сут (2 таб. 4 раза в день) при высокой и средней степени активности заболевания, при снижении клинико-лабораторных проявлений заболевания суточная доза уменьшается в 2 раза. С учетом базисных свойств препарата курс лечения, как правило, длительный - от 3 до 6 мес. и более (при хронических вариантах течения реактивного артрита). Побочных явлений при приеме артрофоона не зарегистрировано.
При высокой клинико-иммунологической активности заболевания, тромбоцитозе, недостаточной терапевтической эффективности проводимой комплексной терапии показано использование методов экстракорпоральной детоксикации - плазмафереза, в том числе и обменного, тромбоцитафереза, плазма- и криоплазмосорбции, гемосорбции. Выполняется 3-4 процедуры с интервалом в 3-5 дней.
В качестве патогенетической терапии при реактивном артрите используются и препараты системной энзимотерапии - вобэнзим и флогэнзим, оказывающие противовоспалительный, противоотечный, фибринолитический и иммуномодулирующий эффекты. Вобэнзим назначается в начальный период заболевания в дозе 7-10 драже 3 раза в сутки (препарат необходимо принимать за 40 мин до еды и запивать 150-200 мл воды) в течение 2-3 нед. с последующим уменьшением дозы до 15 драже в сутки. При хронизации процесса более предпочтительно назначение флогэнзима в дозе 3 драже 3 раза в сутки в течение 3-6 мес. Побочных эффектов при приеме препаратов системной терапии, как правило, не наблюдается.
Если на фоне проводимой терапии сохраняется высокая клинико-лабораторная активность реактивного артрита, то показано назначение средних или высоких доз глюкокортикоидов per os (преднизолон 40-60 мг/сут или метипред 32-48 мг/сут) или инфузионно в варианте пульс-терапии (метипред или метипред + циклофосфан), использование методов экстракорпоральной детоксикации. При переходе заболевания в затяжную или хроническуЛ форму назначаются базисные препараты (сульфасалазин, метотрексат, имуран и др.), препараты системной энзимотерапии (флогэнзим), а также симптоматическая терапия. Длительность базисной терапии определяется динамикой реактивного артрита, но, как правило, она продолжается многие месяцы и даже годы.
При доминировании в клинической картине реактивного артрита моно- и/или олигоартрита важное значение приобретает местная терапия. Вначале при необходимости проводится пункция пораженного сустава с удалением синовиальной жидкости (и ее последующим лабораторным исследованием) и внутрисуставным введением глюкокортикоидов (дипроспан по 1 мл в коленные суставы, по 0,5 мл в голеностопные и лучезапястные суставы). В 1 мл дипроспана содержится 2 мг бетаметазона динатрия фосфата, который хорошо всасывается и обеспечивает быстрый противовоспалительный и обезболивающий эффект, и 5 мг бетаметазона дипропионата, обладающего пролонгированным действием.
Местно используют диметилсульфоксид (ДМСО) в виде аппликаций (50 % раствор на дистиллированной воде изолировано или в сочетании с анальгином (0,5 г), гепарином (5000 ЕД), гидрокортизоном (12,5 мг) ежедневно, 5-7 процедур на курс, а также НПВП в виде мазей, кремов и гелей (диклофенакол, долгит, фастум гель, финалгель и др.). Поражения кожи и слизистых оболочек при реактивном артрите, как правило, не требуют специального лечения, в то время как при развитии увеита необходимо офтальмологическое обследование с назначением глюкокортикоидов местно или системно.
При энтезопатиях, которые у больных реактивным артритм часто отличаются упорным течением, консервативное лечение заключается в ограничении физических нагрузок, применении НПВП, локальном применении глюкокортикоидов, мазей и гелей, а также физиотерапевтических процедур. Инъекции дипроспана проводятся периартикулярно в наиболее болезненную точку, определяемую пальпаторно, или в область максимальной припухлости (избегать попадания иглы в ахиллово сухожилие!).
При уменьшении воспалительных явлений назначают физиотерапевтические процедуры (лазеротерапия гелий-неоновым лазером, магнитолазеротерапия, фонофорез гидрокортизона, диатермия, УФО, парафиновые и озокеритовые аппликации ча область пораженных суставов), массаж и лечебная гимнастика. При хронических формах РеА больные нередко нуждаются в длительной реабилитационной терапии.
После выписки из стационара больные реактивным артритом должны находиться под динамическим диспансерным наблюдением ревматолога (участкового терапевта) в течение 6 мес. после реконвалесценции при острой форме заболевания и более длительно - при хронических вариантах течения. Клинико-лабораторный контроль за активностью иммуновоспалительного процесса с выполнением общеклинического исследования крови и мочи, острофазовых реакций проводится каждые 3 мес. В случае, если больной получает цит. статические препараты, лабораторный контроль за показателями крови (количеством лейкоцитов, тромбоцитов, эритроцитов) проводится 1 раз в 2 мес.
Прогноз при реактивном артрите в основном благоприятный, по крайней мере в сравнени с такими нозологическими формами, как ревматоидный артрит или анкилозирующий спондилоартрит. Длительность болезни в среднем составляет 3-5 мес однако у части пациентов (в 10-15 % случаев) заболевание приобретает затяжное течение с выраженным суставным синдромом, поражением глаз, кожи и слизистых оболочек. У HLA-B27+ пациентов прогноз заболевания менее благоприятен: у них чаще развиваются рецидивирующий артрит, ирит, иридоциклит, энтезопатии, поражение подвздошно-крестцовых сочленений, анкилозирующий спондилит.
Делагил относится антипротозойным иммунодепрессивным неспецифическим противовоспалительным препаратам. На фармакологическом рынке он представлен в виде белых круглых таблеток со скошенными краями.
Состав
Действующим веществом лекарства является хлорохин фосфат (в одной таблетке содержится до 250 грамм вещества). В качестве вспомогательных компонентов используются:
- Картофельный крахмал;
- Поливинилбутерол (Мовитал В 30 Т);
- Магния стеарат;
- Тальк;
- Полиакриловая кислота (Карбомер 934 Р);
- Коллоидная кремниевая кислота (Аэросил R 972).
![]()
Стоимость Делагила аптеках не превышает 500 рублей за упаковку.
Фармакологические свойства препарата Делагил
Эффект от Делагила достигается путем угнетения синтеза нуклеиновых кислот, в результате чего нарушается синтез ДНК-цепей паразита. За счет этого гибнут все бесполые эритроцитарные формы малярийных плазмодиев.
Делагил быстро всасывается, уже через несколько часов он достигает своей максимальной концентрации в крови. Препарат связывается с белками паразитов на 50 и более процентов. Метаболизирование лекарства происходит в основном в легких, печени, почках и селезенке. Из организма хлорохин выводится с током мочи.
Показания и противопоказания к использованию Делагила
Основными показаниями к назначению Делагила являются такие патологии:
- Ревматоидный артрит. Это аутоиммунное заболевание, приводящее к воспалению в суставах и окружающих их тканях;
- Системная красная волчанка;
- Фотодерматоз. Так называется кожный невоспалительный процесс, обусловленный повышенной чувствительностью кожи к солнечному свету;
- Малярия. Делагил используют для лечения (купирование приступов и уменьшение их частоты) и для профилактики (применяется, если малярия была вызвана Plasmodium vivax, Pl. malariae, Pl. ovale и Pl. falciparum);
- Порфирия. Это патология, при которой нарушается синтез порфиринов. Так называются вещества, участвующие в образовании гемоглобина. Подобное нарушение становится результатом патологий в нервной системе, ЖКТ, болезней крови и кожного покрова;
- Амебиаз. Паразитарная патология, вызываемая гистолитической амебой. Делагил используется только для лечения внекишечных форм амебиаза.

В некоторых случаях использование Делагила категорически нежелательно.
Препарат противопоказан при:
- Патологиях сетчатки глаза;
- Повышенной чувствительности или непереносимости компонентов лекарства;
- Изменениях полей зрения любой природы, характера и интенсивности (имеется ввиду выпадение полей зрения, дальнозоркость, близорукость, астигматизм и прочие нарушения).
Делагил запрещен для женщин, вынашивающих плод и кормящих грудью. Это связано с тем, что средство оказывает токсический эффект на ребенка через кровь или грудное молоко. При попадании в организм плода хлорохин концентрируется в сетчатке глаза. Из-за этого у ребенка могут развиться глазные патологии.
Способ использования и дозировки
Обратите внимание!Все дозировки перерассчитываются на хлорохиноснову. Если в одной таблетке препарата содержится 250 грамм хлорохина, в ней будет 150 грамм хлорохиносновы. Дозировки для взрослых и детей между собой отличаются.

Дозировка Делагила для взрослых зависит от того, в каких целях используется лекарство. Для купирования острого приступа назначается прием 4-х таблеток препарата (общая доза хлорохина составляет 600 мг).
Через шесть часов пациенту нужно будет принять еще 2 таблетки Делагила. На вторые и третьи сутки назначается по 2 таблетки средства ежесуточно. В итоге за трое суток больному следует принять 10 таблеток препарата.
Если Делагил назначается в профилактических целях, пациенту нужно принимать 2 таблетки в неделю. Прием препарата должен осуществляться в один и тот же день недели. Прием препарата начинается за 2 недели до попадания в зону заражения. Продолжается он еще шесть недель после возвращения.
Длительность лечения острого приступа малярии у детей составляет трое суток. В первые сутки доза должна составлять 10 мг на каждый кг веса. Важно, чтоб общее количество препарата не превышало 300 мг. На вторые и третьи сутки дозировка должна составлять 5 мг на кг веса.
Для профилактики малярии Делагил принимается 1 раз в неделю. Дозировка составляет 5 мг на 1 кг веса. При этом, вне зависимости от массы тела ребенка, недельная доза не должна превышать дозу для взрослого человека.

Сначала взрослым назначается 4 таблетки Делагила в сутки в течение двух суток. Затем лечение продолжается еще в течение 3-х недель, но дозировка снижается до 2 таблеток препарата. Все таблетки употребляются за раз.
Лечение внекишечного амебиаза Делагилом у детей тоже длится 3 недели. Дозировка составляет 10 мг хлорохиносновы на каждый килограмм веса. Крайняя суточная доза для ребенка — 2 таблетки.
Лечение ревматоидного артрита у взрослых может длиться от 4-х недель до 4 месяцев. Суточная доза — 1 таблетка. После устранение клинических проявлений патологии или установления ремиссии количество лечение прекращается.
Если Делагил используется для лечения ревматоидного артрита у детей, дозировка рассчитывается по принципу 3 мг на каждый кг массы тела.
Суточная доза для взрослых — 1 таблетка. Для детей дозировка должна составлять по 3 мг на 1 кг массы тела.
Если интенсивность местных или системных нарушений уменьшается, дозировка препарата тоже постепенно снижается. После того как дозировка Делагила будет снижена до минимальной эффективной дозы, лечение препаратом прекращается.

Назначается по 1-2 таблетке в сутки во время постоянного пребывания на солнце. Для детей максимальная суточная доза составляет 3 мг на каждый килограмм веса.
Делагил нужно с осторожностью использовать людям, страдающим от нарушений со стороны печени и почек. Дозировка для пожилых пациентов устанавливается индивидуально.
Побочные эффекты и передозировка лекарства
Побочные эффекты проявляются при длительной терапии высокими дозами Делагила. Чаще всего они проявляются в виде:
![]()
Зрительных нарушений;- Мышечных спазмов и слабости;
- Звона в ушах;
- Головной боли и головокружения;
- Повышенной нервной возбудимости;
- Резкого сброса веса вплоть до анорексического состояния;
- Слуховых нарушений;
- Поноса;
- Тошноты и рвоты;
![]()
Кожного зуда и высыпаний;- Появления седины и выпадения волос;
- Нарушений пигментации кожи и слизистых;
- Пониженного давления;
- Миокардических нарушений.
В случае передозировки Делагилом растет интенсивность этих симптомов. В отдельных случаях наступает внезапная сердечно-сосудистая недостаточность, с потерей сознания, угнетение дыхательного центра.
Для лечения передозировки врачи могут прибегнуть к перитонеальному диализу, плазмаферезу, искусственному вызову рвоты и последующему промыванию желудка. Для ускорения выведения токсических веществ из организмов можно перорально принять сорбенты.
Аналогичные лекарства
На фармакологическом рынке не представлено такого средства, которое по действующему веществу и составу в целом будет повторять Делагил. Существуют препараты, которые оказывают лечебный эффект за счет схожего с хлорохином вещества — гидроксихлорохина.
В аптеках они продаются под такими рыночными названиями:
- Иммард (Индия);
- Плаквенил (Украина/Великобритания).
![]()
Стоимость препаратов в торговых точках приблизительно одинаковая — до 1500 рублей. Вопрос замены Делагила на аналогичный препарат должен обязательно обсуждаться с лечащим врачом. Так как у препаратов разные действующие вещества, эффект от них может отличаться от желаемого.
Понятие заболевания
Реактивным артритом называют воспаление суставов, вызванное существованием или появлением в организме ряда инфекций.
Реже всего артрит ревматоидный встречается у пожилых людей, подростков. Самые частые случаи у мужчин двадцати-сорока лет. Женщины болеют реже.
Классический, самый распространенный вид реактивного артрита вызван инфекционно-воспалительными заболеваниями кишечника и половыми инфекциями.
В 10% случаев реактивный артрит возникает как следствие ангины, гриппа , ОРЗ.
Симптомы, развитие реактивного артрита
Современные методы обследования позволили обнаружить в ткани воспаленных суставов микроорганизмы. Их деятельность влияет на иммунные клетки. Которые вместе с чужеродными поражают собственные клетки.
Попадая в организм любым путём: половым, через носоглотку, инфекция поражает любые органы. Суставы не будут исключением.
После затихания симптомов основного заболевания — ангины, гриппа, воспаляется какой-нибудь сустав. Считается осложнением после болезни, воспаление суставов провоцируется теми же микробами.
Поражаются суставы при артрите:
◉ Больших пальцев ног
Симптомы реактивного артрита:
◈ Покраснение, посинение сустава
Форма артрита с расстройством мочеполовой системы называется болезнью Рейтера. При этом недуге поражается подошва стопы.
Красные пятна на стопе трансформируются в огрубевшие участки стоп, напоминающие натоптыши . Но сопровождающиеся сильной болезненностью и отслаиванием кожи, иногда ногтей.
Лечение реактивного артрита
Полноценное лечение возможно только после полного обследования. Отличить реактивный артрит от прочих болезней суставов не очень просто.
Главные критерии, определяющие недуг:
▣ Несимметричное поражение суставов (например, различная степень на правой и левой руке)
Типичная картина артрита данного вида будет с признаками поражения глаз, половых органов, мочевого пузыря, кишечника, стоп. Но чаще артрит реактивный проходит лишь с болями суставов. Поэтому проводится обширная диагностика заболевшего.
Не вылеченный, запущенный реактивный артрит в отдельных случаях может переходить в ревматоидный артрит . Таких случаев не более двадцати процентов. Случается, что болезнь не излечивается до конца, а приобретает затяжной характер. Лечение тогда продолжается годами.
Чтобы поставить диагноз — реактивный артрит. Нужно провести ряд обследований:
❖ Анализы
Показания СОЭ повышаются, показывая наличие воспалительного процесса. Какой именно это процесс показывает другое обследование.
Ревмопробы: С-реактивный белок, серомукоид и пр. показывают при реактивном артрите повышение показателей. Информацию о наличии воспалительного или инфекционного характера поражения суставов.
❖ Рентгенография крестцово-повздошных сочленений позволит определить воспаление, называемое сакроилетит. Характерный при артирте сакроилетит бывает односторонний. В отличии от болезни Бехтерева.
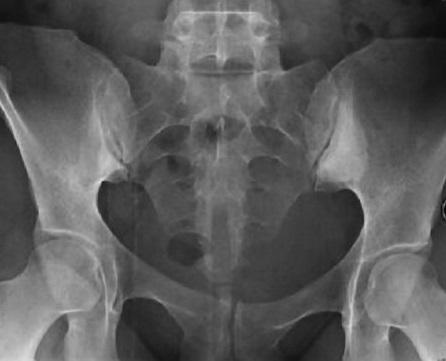
❖ Посев из кишечника, половых путей, носоглотки определит возбудителя этой болезни. Лабораторный анализ распознает возможность подбора к конкретному возбудителю какого-либо антибиотика для лечения артрита.
◆ Лечебные меры с антибиотиками, дополняют корректирующими действиями для иммунной системы.
Борясь с микроорганизмами, иммунитет, посылает клетки по привычке в воспаленный сустав. Даже при стихании воспалительного поражения сустава.
Иммунитет в таком случае нуждается в подавляющем действии, либо стимулирующем. Медикаментозными средствами, подобранными специалистом, удается добиться излечивания реактивного артрита.
◆ Помимо препаратов, используют фиксацию пораженного сустава при помощи бандажа, ортеза. Подбирая по поврежденному воспалением суставу, бандаж на колено, запястье, голеностоп поддерживают этим больное место. Часть нагрузки с сустава бандаж возьмет на себя.
◆ Народная медицина в дополнении к врачебным рекомендациям способствует излечиванию реактивного артрита. Травы, примочки при артрите снимают воспаление, боль.
Что такое реактивный артрит?
Реактивный артрит – тип артрита воспалительной природы, который поражает суставы, но его проявления могут затронуть глаза, кожу и мочевыводящие пути (мочевой пузырь, влагалище, уретра). Заболевание развивается на фоне проникновения в кровоток патогенных бактерий из одной или большего числа областей организма, перечисленных ниже:
- Урогенитальный тракт. Бактериальное заражение может распространяться через влагалище или по уретральному каналу в ходе полового акта либо подниматься по уретре до мочевого пузыря.
- Желудочно-кишечный (ЖК)тракт. Бактерии проникают в организм вместе с инфицированной пищей или едой, которая контактировала с зараженной поверхностью.
Как правило, реактивный артрит сопровождается опуханием, ригидностью и болезненностью в области колен, голеностопов и пальцев ног. Изредка симптоматика заболевания распространяется только на пальцы ног.
Иногда с реактивным артритом связаны два других состояния:
- Конъюнктивит. Воспалительное заболевание, для которого характерны покраснение и отек глаз.
- Уретрит. Воспаление мочеиспускательного канала.
Реактивный артрит обычно развивается в течение периода от 2 до 4 недель после инфицирования. Эта инфекция не отличается высокой контагиозностью, однако бактериальное заражение передается от человека к человеку.
Чаще всего от реактивного артрита страдают мужчины в возрасте до 40 лет включительно. Исследования показывают, что они – по сравнению с женщинами – подвержены инфицированию половым путем в 9-тикратном масштабе. Тем не менее, без учета гендерного распределения, представители обеих полов имеют равные шансы на заражение пищевыми продуктами.
Симптомы реактивного артрита
Для симптоматики реактивного артрита наиболее характерно воспаление, локализованное в области суставов, глаз, мочевого пузыря и мочеиспускательного канала. Изредка заболевание сопровождается появлением язв и высыпаниями на коже. Ниже перечислены симптомы, характерные для различных участков тела.

- Болезненность и отек в коленях, голеностопах, ступнях – изредка – в соединениях пальцев рук и запястьях
- Отек сухожилий (тенденит) или в местах крепления сухожилий к кости (энтезит)
- Боль в пятке или болезненная шпора (костный нарост на пятке)
- Боль, локализованная в области поясницы и ягодиц
- Спинальное воспаление (спондилит) либо воспалительный процесс, затрагивающий нижний отдел спины в области соединения позвоночника с тазом (сакролит)
- Покраснение глазного яблока
- Болезненность глаз и раздражение
- Помутнение зрения
Перечисленные симптомы могут быть признаками как воспалительного процесса на поверхности глазного яблока или век (конъюнктивит), так и заболевания сосудистой оболочки глаза (увеит).
- Боль при мочеиспускании
- Частые позывы к мочеиспусканию
Реактивный артрит может сопровождаться смазанными симптомами, которые появляются и исчезают на протяжении периода от нескольких недель до нескольких месяцев. В связи с этим они могут быть малозаметны на ранней стадии болезни. Манифестация проявлений, связанных с мочеполовой сферой, обычно характерна для начала недуга, но у женщин она может и не появиться. Иногда эта симптоматика сопровождается конъюнктивитом либо поражение глаз возникает уже после проявлений в мочеполовой системе. Явные признаки артрита обычно возникают в последнюю очередь.
При правильном лечении, здоровье и подвижность большинства пациентов с реактивным артритом полностью восстанавливаются через несколько месяцев после появления первых симптомов болезни. Тем не менее, они могут сохраняться до года, но при этом иметь слабую выраженность и не препятствовать повседневной активности. У некоторых пациентов длительность реактивного артрита имеет долгосрочный характер со слабой выраженностью симптоматики. Согласно результатам исследований, от 10 до 15% пациентов снова сталкиваются с проявлениями болезни из-за повторного заражения. Чаще всего возвращение болезни сопровождается болью в спине и манифестацией артрита. У некоторых пациентов с тяжелым хроническим артритом, который не поддается лечению, разрушаются суставы.
Причины реактивного артрита
Развитие реактивного артрита иногда связано с воздействием определенных бактерий. Чаще всего с этим заболеванием ассоциируются такие микроорганизмы:
- Chlamydiatrachomatis. Простейшая, которая передается при половом контакте. Инфицированными оказываются влагалище, мочевой пузырь или уретра.
- Salmonella, Shigella, YersiniaиCampylobacter. Перечисленные бактерии обычно инфицируют желудочно-кишечный тракт.
Изредка бактерия Chlamydia pneumonia, провоцирующая респираторные инфекции, может являться причиной развития реактивного артрита.
У врачей нет единого мнения относительно того, почему часть людей, инфицированных этими бактериями, заболевают, а часть пациентов – нет. Однако исследователям удалось выделить лейкоцитарный антиген человека (HLA) B27, у носителей которого выявлена повышенная вероятность развития реактивного артрита. Не у всех людей, которым передался этот ген, развивается заболевание.
Диагностика реактивного артрита
Реактивный артрит сложно диагностировать, поскольку нет единого специализированного теста, который позволил бы сразу выявить заболевание. В зависимости от интенсивности симптоматики пациенту может понадобиться консультация ревматолога.
Список некоторых методов диагностики, которые позволяют выявить реактивный артрит:
- Физический осмотр.Для постановки диагноза врач ознакомится с анамнезом заболевания, симптомами и наличными проблемами со здоровьем. Специалист обследует суставы, чтобы выявить признаки воспаления и проверить диапазон их подвижности. Также обследованию подлежат глаза, кожа, тазовые соединения и гениталии.
- Лабораторные анализы. Исследование образцов крови, мочи и кала поможет исключить другие патологии со схожими проявлениями и подтвердить предварительный анализ. Рекомендованы также исследования для оценки ряда таких параметров как: интенсивность воспалительного процесса; выявление антител, характерных для других типов артрита; признаки актуального или недавнего инфицирования; генное присутствие HLA B27, которое иногда наблюдается у пациентов с реактивным артритом.
- Образцы тканей. Для выявления признаков заболевания может потребоваться изучение образцов тканей горла, уретры (у мужчин) и шейки матки (у женщин).
- Исследование суставной жидкости. Врачом может быть осуществлен забор синовиальной жидкости из колена для обнаружения признаков инфицирования или воспаления. Также рекомендовано изучение взятого материала на наличие кристаллов мочевой кислоты, присутствие которых может свидетельствовать о развитии подагры – состояния, связанного с артритом.
- Рентгенография. Врачу может потребоваться визуальная оценка состояния позвоночника, суставов, соединений таза, наличия отложений кальция и других признаков реактивного артрита.
Лечение реактивного артрита
Реактивный артрит неизлечим. Цель терапии при этом заболевании – устранить инфицирование и установить контроль над симптоматикой.
Поскольку реактивный артрит может иметь разную локализацию, в лечении пациента могут принимать участие врачи разной специализации. Вероятно, основным специалистом среди них будет выступать ревматолог, подготовка которого непосредственно позволяет заниматься лечением артрита. Вероятно привлечение врачей следующих специальностей:
- Дерматологдля излечения симптомов, связанных с кожными покровами
- Гинекологдля лечения генитальных проявлений патологии у женщин
- Офтальмологдля лечения поражений глаз
- Ортопедобеспечивает хирургическое вмешательство в случаях выраженного разрушения суставов
- Физиотерапевтосуществляет контроль и рекомендации относительно физических нагрузок пациента
- Урологдля лечения проявлений болезни в мочеполовой системе мужчин и женщин
Для устранения проявлений заболевания инфекционной природы назначают прием антибиотиков. Комплекс других лекарств предназначен для устранения болезненности и воспаления. К ним относятся:
- Нестероидные противовоспалительные препараты (НПВП). Эти лекарства часто выступают препаратами первой линии и объединяют аспирин, ибупрофен и напроксен. Принцип действия всех НПВП заключается в блокировании веществ, называемых простагландинами, которые играют заметную роль в развитии воспаления и болезненности. Указанные медикаменты выпускаются в виде таблеток, капсул и порошков.
- Кортикостероиды. Препараты этого ряда помогают быстро купировать воспаление. В случаях острого воспаления возможны их инъекции непосредственно в пораженный сустав. Как правило, такие инъекции лечащий врач назначает, когда симптоматику заболевания не удается облегчить. Кортикостероиды также доступны в виде кремов и лосьонов для нанесения непосредственно на кожу.
- Болезнь-модифицирующие базисные противовоспалительные препараты (БПВП). У некоторых пациентов с реактивным артритом острую симптоматику не удается купировать при помощи указанных выше лекарств. В этом случае лечащий врач может назначить противоревматические лекарства болезнь-модифицирующего ряда (БПВП). Они подавляют реакцию иммунной системы и состоят из двух групп: традиционные БПВП и новое поколение, называемое биологическими препаратами.
Упражнения помогают не только поддерживать, но и улучшать функциональность суставов. Силовые упражнения укрепляют мышцы в области сустава, что обеспечивает его поддержку. Упражнения, направленные на увеличение подвижности соединений, расширяют диапазон мобильности суставов и сокращают их ригидность. Также могут оказаться полезны упражнения на растяжение и занятия в воде. Перед началом занятий физкультурой следует проконсультироваться с врачом, чтобы он порекомендовал соответствующую программу либо обратиться к сертифицированному специалисту по фитнесу или физиотерапии.
Самоконтроль при реактивном артрите
Самоконтроль подразумевает активное участие пациента, поскольку оно имеет большое значение для улучшения состояния.
Программа самоконтроля включает организацию хранения продуктов питания при надлежащей температуре и их правильное приготовление. Такой подход позволит избежать размножения в продуктах пищевых бактерий, которые могут спровоцировать развитие реактивного артрита. Также заболевание может развиться на фоне инфекции, передающейся половым путем. Снизить риск такого артрита может использование презервативов.
Ключом к сохранению гибкости суставов является физическая активность. Гиподинамия может обернуться скованностью соединений. Сильные мышцы защитят суставы. Перед тем, как приступить к тренировкам, следует посоветоваться с лечащим врачом. Также важно нормализовать вес, полноценно питаться и найти баланс между ежедневной активностью и отдыхом.
Читайте также:






