Дерматит и присоединение вторичной инфекции

За последнее десятилетие заболеваемость атопическим дерматитом имеет определённую тенденцию к увеличению, особенно у детей, а также к развитию более тяжелых, непрерывно рецидивирующих форм заболевания, протекающих с явлениями присоединения микробных осложнений, устойчивых к традиционной терапии.
Наличие вторичного инфицирования кожи является серьезной проблемой у большинства больных атопическим дерматитом. Микроорганизмы, живущие на поверхности кожи маленьких пациентов, могут играть роль важнейшего фактора, который вызывает и поддерживает аллергическое воспаление кожи. О современных методах диагностики и лечения атопического дерматита у детей, осложненного вторичной инфекцией мы беседуем с доктором медицинских наук, профессором кафедры пропедевтики детских болезней и факультетской педиатрии с курсом детских болезней лечебного факультета КГМУ Татьяной Геннадьевной Маланичевой.
— Татьяна Геннадьевна, какие выделяют этиологические факторы атопического дерматита у детей?
— Атопический дерматит занимает одно из первых мест в структуре аллергических заболеваний у детей, а его частота непрерывно растет, варьируя от 13 до 25 %. Заболевание характеризуется ранним началом, упорным рецидивирующим течением, развитием вторичных инфекционных осложнений и сопровождается сложностями в лечении.
Ведущим этиологическим фактором развития атопического дерматита, особенно в раннем детском возрасте являются пищевые аллергены (белки коровьего молока, куриного яйца, рыба, злаки и др.). Развитию пищевой аллергии у детей первого года жизни способствует незрелость желудочно-кишечного тракта, недостаточная выработка пищеварительных ферментов и снижение его барьерной функции.
Другими факторами являются аэроаллергены жилищ (клещи домашней пыли), грибковые аллергены (плесневые, дрожжевые), аллергены животных и насекомых, бактериальные и лекарственные аллергены. К неспецифическим триггерам атопического дерматита относятся климатические, химические, физические, психосоциальные факторы, инфекционные заболевания кожи.
— В чем особенность атопического дерматита у детей? Перечислите, пожалуйста, формы заболевания?
— Одной из современных особенностей атопического дерматита у детей является патоморфоз клинических проявлений, связанный с формированием осложненных форм заболевания. Присоединение вторичной инфекции при атопическом дерматите встречается в 25-34 % случаев. Важное значение среди бактериальных агентов принадлежит Staphylococcus aureus. Условно-патогенные грибы (дрожжевые, плесневые, дерматомицеты) при атопическом дерматите у детей вызывают не только грибковые поражения кожи, но и способствуют микотической сенсибилизации. Грибковая инфекция играет важную роль в поддержании хронического как инфекционного, так и аллергического воспалительного процесса в коже при атопическом дерматите.
Выделяют следующие морфологические формы заболевания: экссудативная, эритематозно-сквамозная, лихеноидная, эритематозно-сквамозная с лихенификацией.
— Что способствуют присоединению вторичной инфекции при атопическом дерматите?
— Способствуют особенности кожных покровов, а именно, снижение барьерной функции по отношению к микроорганизмам, нарушение процессов кератинизации, изменения pH кожи, истончение водно-липидного слоя, уменьшение активности потовых и сальных желез. Также наличие входных ворот для инфекции вследствие расчесов и зуда, при котором создается порочный круг (воспаление, сухость, зуд, расчесы, инфицирование). Нарушение правильного ежедневного ухода за кожей (редкое купание, отсутствие увлажнения кожи), изменение количественного и качественного состава микробной флоры вследствие нарушения механического удаления микробов с чешуйками кожи, частое применение системных антибиотиков, широкое использование топических кортикостероидов, развитие вторичной иммунной недостаточности.
Таким образом, у детей, больных атопическим дерматитом, на коже создаются вполне благоприятные условия для активации грибковой и бактериальной микрофлоры, играющей важную роль в поддержании хронического аллергического воспаления, что создает определенные трудности в диагностике и лечении данной патологии.
— Обозначьте, пожалуйста, методы диагностики и лечения заболевания?
— Диагностика включает общий анализ крови, культуральное бактериологическое обследование кожных покровов. Также методы специфической лабораторной диагностики грибковой инфекции. Среди них микроскопия патологического материала, культуральные исследования на дрожжевую и плесневую микрофлору и дерматомицеты, определение чувствительности выделенной грибковой микрофлоры к антимикотикам, определение в сыворотке крови антигенов грибов рода Candida.
Терапия атопического дерматита у детей, осложненного вторичной инфекцией, должна быть комплексной и включать в себя элиминацию причинно-значимых аллергенов (диетотерапия, контроль за окружающей средой), наружную терапию (комбинированные препараты — противовоспалительные с антимикробным действием, лечебно-косметический уход за кожей), этиотропную терапию (антибиотики, антимикотики по показаниям), фармакотерапию (антигистаминные средства, энтеросорбенты, иммунокорректоры по показаниям).
— Каковы особенности структуры и течения атопического дерматита у детей, осложненного микотической инфекцией?
— В настоящее время в условиях экологического неблагополучия, нерационального применения антибиотиков, широкого использования топических кортикостероидов, одним из факторов, приводящих к утяжелению атопического дерматита, является микотическая инфекция. У детей раннего возраста в структуре грибковой преобладают дрожжевые грибы – Malasezia furfur и Сandida albicans. У детей старшего возраста грибковую инфекцию вызывают дрожжевые грибы рода Сandida и Rodothorula rubra, а также мицелиальные дерматофиты. В целом, атопический дерматит, осложненный вторичной микотической инфекцией, характеризуется более тяжелым течением, непрерывно-рецидивирующим процессом, пролонгированием обострения, резистентностью к традиционной противоаллергичской терапии и положительной динамикой после санации грибковой микрофлоры. Микотическая инфекция ведет к развитию грибковой сенсибилизации организма, а обострение зачастую развивается в сырую погоду, при контакте с плесенью и употреблении в пищу продуктов, содержащих грибы.
Аллергические заболевания кожи по-прежнему остаются актуальной проблемой современной дерматологии. Их течение нередко носит упорный характер, часто сопровождается неприятными для пациента симптомами и косметическими дефектами, а также осложняется присоединением вторичной инфекции. Все это не только влияет на самочувствие больного, но и существенно снижает качество его жизни.
Среди значимых факторов развития воспалительных реакций на коже рассматриваются генетическая предрасположенность, снижение иммунной реактивности организма, функциональные изменения нервной системы, вегетативно-сосудистые нарушения, микробная и вирусная гиперсенсибилизация, нерациональное питание, состояние микробного пейзажа кожи. У пациентов с аллергическими заболеваниями наблюдается дисбаланс микрофлоры и даже незначительные нарушения целостности кожного покрова ведут к быстрому присоединению осложнений. Наиболее частой и типичной жалобой пациентов при заболеваниях кожи любой этиологии являются наличие высыпаний, шелушение кожи и зуд различной интенсивности.
Основными целями терапии аллергических заболеваний кожи являются:
• устранение зуда;
• снижение активности аллергического кожного воспаления;
• устранение сухости кожи;
• предупреждение инфицирования;
• профилактика обострений.
Зуд сопровождается расчесами кожи, которые приводят к ее инфицированию (бактериальному, грибковому или смешанному). На фоне сниженного местного иммунитета наиболее частыми возбудителями инфекционного процесса становятся дрожжевые грибы рода Candida или Malassezia, нередко к ним присоединяется и бактериальная инфекция. Известно, что от грибковых поражений кожи в мире страдает от 5 до 28 млн человек (5- 20% населения планеты), а по некоторым данным, и в 2- 3 раза больше. Установлено, что присоединение грибковой или бактериальной инфекции при аллергических заболеваниях кожи приводит к более продолжительному течению обострений, сокращению сроков ремиссии или даже к прогрессированию заболевания. Учитывая вышесказанное, препарат для лечения аллергических заболеваний кожи, осложненных вторичной инфекцией, должен отвечать следующим требованиям:
• иметь широкий спектр антимикробного действия (бактерии и грибы);
• эффективно устранять аллергическое воспаление и зуд (уменьшать прогрессирование заболевания);
• не вызывать дополнительной аллергизации (это может быть обусловлено наличием антибиотика в препарате);
• не вызывать дисбактериоз кожи (часто бывает, когда одним из компонентов препарата является антибиотик).
Как правило, препаратами выбора при лечении различных аллергических дерматозов считаются глюкокортикостероиды (ГКС) для наружного применения, т.к. именно они действуют на все стадии воспаления. Широкое применение препаратов этой группы продиктовано не только их мощным противовоспалительным, но и антиаллергическим, иммуносупрессивным и противозудным действием.
Наиболее удобной формой местной терапии инфекционно-аллергических дерматитов специалисты считают применение комбинированных препаратов, содержащих ГКС и/или антибиотики, антисептики, антимикотики, которые оказывают одновременно противовоспалительное, антибактериальное и/или противогрибковое действие. Так, при аллергических заболеваниях кожи, осложненных вторичной инфекцией, часто возникает необходимость применения комбинированных препаратов тройного действия.
Помня о том, что лекарственное средство для лечения аллергических заболеваний кожи, осложненных вторичной инфекцией, не должно вызывать дополнительной аллергизации и дисбактериоза в очаге воспаления, следует отдавать предпочтение комбинированным препаратам, не содержащим антибиотик. Всем упомянутым требованиям отвечает препарат, содержащий сочетание топического глюкокортикостероида - дифлукортолона и современного антимикотика с антибактериальной активностью - изоконазола. Дифлукортолон оказывает выраженное противовоспалительное, антиэкссудативное, противоаллергическое и противозудное действие. Изоконазол проявляет активность против дерматофитов, дрожжеподобных и плесневых грибов, а также ряда грамположительных бактерий (стафилококков, микрококков, стрептококков). Блокируя синтез парааминобензойной кислоты, он останавливает синтез белков в бактериальной клетке, а нарушая синтез эргостерола, разрушает структуру клеточной мембраны гриба. Изоконазол накапливается в коже, и его действие продолжается до 3- 4 недель после прекращения лечения.
Мнение специалиста
Жаудат УМЕРОВ, докт. мед. наук, проф., ведущий сотрудник кафедры дерматологии РМАПО
Воспалительные реакции на коже имеют три клинико-морфологические формы: экссудативную, эритематозно-сквамозную и лихеноидную. Кроме того, они подразделяются на два типа: гиперергический (генетически обусловленный) и инфекционный (обусловленный микробной гиперсенсибилизацией).
Факторов, обусловливающих появление аллергических заболеваний кожи, множество. К внешним (экзогенным) факторам относят:
• механические (ушибы, трение, давление);
• высокие и низкие температуры (ожоги, обморожения);
• солнечное и радиоактивное излучение;
• химическое воздействие кислот и щелочей, красителей и др.;
• бактерии, грибы, паразиты;
• насекомые (вши, клещи, блохи и др.);
• растения (крапива и др.).
Для большинства пациентов, страдающих аллергическими заболеваниями кожи, основной проблемой является зуд. Он становится причиной бессонницы и повышенной нервной возбудимости. Кроме того, расчесывание пораженных мест чревато присоединением различных инфекций. Расчесы становятся входными воротами для внедрения патогенных микроорганизмов. Наиболее часто это происходит у лиц, страдающих так называемыми зудящими дерматозами: простым контактным и атопическим (аллергическим) дерматитом, экземой, почесухой, токсидермией и др.
Нередкими осложнениями дерматитов (например, атопического) являются грибковые поражения, вызываемые дрожжеподобными грибами, которые представляют собой сильные антигены. Это значительно повышает общий аллергический фон организма, а нередко служит и непосредственной причиной развития аллергического дерматита и микотической экземы. Как правило, аллергодерматозы, развивающиеся на фоне микотического поражения, характеризуются яркими клиническими проявлениями и выраженной устойчивостью к проводимой терапии. Достаточно часто бактериальное (чаще всего это стрептококки и стафилококки) и грибковое поражение сочетаются.
В группе риска по восприимчивости к грибковой инфекции находятся люди:
• с ослабленным иммунитетом;
• носящие воздухонепроницаемую одежду (синтетическое нижнее белье и носки, брюки, резиновую обувь);
• очень часто принимающие душ или ванну;
• путешествующие по странам с жарким, влажным климатом;
• с заболеваниями сосудов и сахарным диабетом;
• злоупотребляющие приемом лекарств, как правило антибиотиков;
• находящиеся в постоянном контакте с домашними животными.
Чаще всего грибы селятся там, где тепло и влажно. У взрослых обычно поражаются кожа (особенно кожные складки), ногти, волосистая часть головы, стопы, кисти, у детей - слизистая полости рта (возникает так называемая молочница, которая проявляется творожистым налетом, болезненностью и покраснением).
Лечение основного заболевания (аллергического воспаления кожи) невозможно без устранения вторичного инфицирования. При проведении наружной местной терапии нужно учитывать форму заболевания, остроту процесса, присоединение осложнений, наличие или отсутствие сухости кожи.
Наиболее предпочтительным и эффективным в лечении инфицированных аллергических заболеваний кожи считается назначение комбинированных препаратов с противовоспалительной, противогрибковой и антибактериальной активностью. В частности, хорошо зарекомендовал себя двухкомпонентный препарат для местного применения, содержащий глюкокортикостероид дифлукортолон и противогрибковое средство изоконазол, обладающее выраженной антибактериальной активностью. После нанесения на кожу он легко и быстро проникает в роговой и нижележащие слои дермы, где длительно сохраняется и не биотрансформируется.
Наружное лечение больных дерматозами, осложненными вторичной инфекцией, должно проводиться до полного исчезновения даже самых минимальных симптомов болезни, т.к. любой очаг кожного воспаления может стать основой рецидива. Длительность курса лечения обычно составляет две недели.
Как при обострении заболевания, так и во время его ремиссии следует избегать раздражения кожи, которое вызывают грубая шерстяная и синтетическая одежда, сухой холодный воздух, повышенное потоотделение, эмоциональное перенапряжение. Сухость кожи также способствует усилению зуда. Поэтому для ее устранения следует применять моющие средства, не содержащие мыла, и избегать частого контакта кожи с водой, наносить на кожу увлажняющие и смягчающие средства.
Атопический дерматит — это хроническое воспалительное заболевание кожи, характеризующееся сильным зудом, раздражением кожных покровов, их сухостью, и весьма характерными высыпаниями. Начавшись еще в младенческом возрасте, атопический дерматит сопровождает человека на протяжении всей его жизни. Стадии ремиссии сменяются стадиями обострения. Такое заболевание значительно ухудшает качество жизни пациента, а зачастую делает его жизнь невыносимой. Постоянные высыпания, сопровождающиеся сильным зудом, создают не только физический дискомфорт, являясь достаточно заметным косметическим дефектом, но и оказывают пагубное влияние на психосоматическое состояние больного. Часто психологические переживания становятся даже более опасными, чем физический дискомфорт. Больные атопическим дерматитом часто замкнуты, избегают общения, что рано или поздно приводит к депрессивным состояниям, нарушению функции сна и другим психическим расстройствам.
- Особенности течения младенческой формы заболевания
- Подростковая форма атопического дерматита
- Атопический дерматит у взрослых
- Причины возникновения атопического дерматита
- Симптомы атопического дерматита
- Возникновение осложнений при атопическом дерматите
- Лечение атопического дерматита
- Диетическое питание при атопическом дерматите
- Медикаментозная терапия атопического дерматита
- Профилактика атопического дерматита
- Прогноз при атопическом дерматите
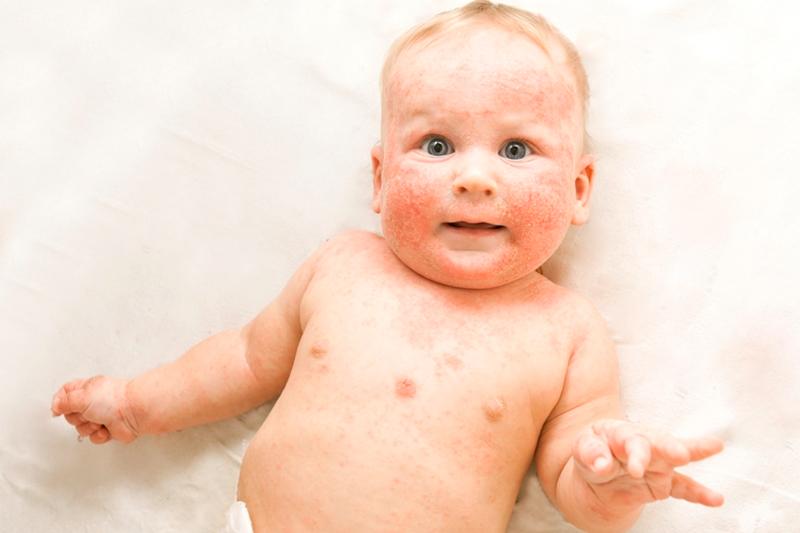
Особенности течения младенческой формы заболевания
Характерные особенности течения заболевания у маленьких пациентов (в возрасте до трех лет) относятся, прежде всего, к изменениям кожных покровов. Динамика кожных изменений выглядит следующим образом:
Поражения чаще всего локализуются на коже лица (исключая носогубный треугольник), с наружной стороны локтей и коленей, реже — на ягодицах малыша, под коленями, на запястьях и т.д. Кожный зуд является очень интенсивным, что заставляет ребенка беспокоиться и капризничать. Как следствие, нарушения психосоматического состояния приводят к дисфункции сна и различным проблемам неврологического характера.
Подростковая форма атопического дерматита
Для подростковой формы аллергического дерматита характерны крупные блестящие папулы. Кожа больного значительно утолщена, ее рисунок усилен, а пигментация нарушена. Вследствие механического нарушения целостности кожных покровов возникают геморрагические корочки, локализующиеся преимущественно вокруг глаз, в области рта, на шее, вокруг запястий, на кистях рук, в локтевых сгибах и под коленями. У пациента может наблюдаться устойчивый белый дермографизм кожных покровов.
Атопический дерматит у взрослых
Если в период полового созревания пациента явления атопического дерматита не проходят бесследно, то данное заболевание остается с ним навсегда. Существуют случаи самоизлечения ребенка в процессе роста, но чувствительность кожи к различным аллергенам сохраняется на всю жизнь.
Течение заболевания включает вариативные сочетания всех описанных выше симптомов. Кожа пациента сухая и шелушащаяся, рисунок кожи ярко выраженный, изменяется пигментация кожи. Часто при расчесывании возникает присоединение стрептококковой или стафилококковой инфекции, что лишь усугубляет состояние больного. Периоды обострения циклично сменяются стадиями ремиссии. У каждого человека индивидуально могут быть обнаружены эндогенные и экзогенные факторы, провоцирующие обострения заболевания.
Причины возникновения атопического дерматита
Атопический дерматит, причины возникновения которого являются предметом постоянных дискуссий, может возникать в силу различных внешних и внутренних факторов. Единственный из них не вызывает сомнений — наследственная или генетическая предрасположенность некоторых людей к развитию атопического дерматита. Ученые установили, что у пациентов, родственники которых страдали или страдают различными аллергическими заболеваниями, в 50% случаев появляется врожденная предрасположенность к различным аллергическим реакциям, в том числе и к развитию атопического дерматита. Если у обоих родителей малыша есть предрасположенность к аллергии, то такая ситуация увеличивает риск появления атопического дерматита у ребенка до 80%.
- иммунодефициты различного генеза;
- экологические факторы;
- климатические факторы;
- неправильное питание;
- авитаминозы и анемии;
- различные инфекционные заболевания;
- психосоматические факторы и т.д.
Часто атопический дерматит сопровождается другими заболеваниями аллергической природы: аллергическим ринитом, бронхиальной астмой и т.д. Полностью излечить данное заболевание на сегодняшний день практически невозможно, но улучшить качество жизни пациента под силу современной медицине. В результате систематической терапии удается добиться состояния устойчивой ремиссии у многих пациентов.
Принято выделять три степени тяжести атопического дерматита: легкую, среднюю и тяжелую. Такая градация основана на длительности периода ремиссии и характеристике клинических проявлений патологии.
Симптомы атопического дерматита
Первые проявления атопического дерматита появляются у ребенка в возрасте до шести месяцев, если у него есть предрасположенность к аллергическим реакциям. Ученые установили, что малыши, питающиеся грудным молоком, менее подвержены аллергическим реакциям, чем их сверстники, находящиеся на искусственном вскармливании. Первые проявления атопического дерматита могут появиться у ребенка во время введения в рацион питания различных прикормов или замены грудного молока на сухие молочные смеси.
К началу пубертатного периода (периода полового созревания) у 65-70% пациентов подобные аллергические реакции проходят бесследно. У остальных детская и юношеская формы патологии переходят во взрослую и сопровождают пациента на протяжении всей жизни.
По характеру клинического течения заболевания принято выделять острую и хроническую формы атопического дерматита. Для каждой стадии характерна возрастная морфология высыпаний. При остром аллергическом дерматите наблюдается красный или смешанный дермографизм (местное изменение цвета кожи), кожа пациента гиперемирована и отечна, в некоторых случаях появляются папулы (узелковые высыпания), участки эрозий, сухие корочки, шелушение кожи. Наиболее характерным признаком заболевания является экссудация — образование воспалительного выпота, вследствие чего воспаленные участки становятся мокрыми. По причине интенсивного зуда больной постоянно расчесывает кожу, что нередко становится причиной возникновение вторичной инфекции. Это приводит к тому, что папулы превращаются в гнойничковые высыпания — пустулы.
При хронической форме атопического дерматита у больного наблюдается устойчивое утолщение кожных покровов, усиление кожного рисунка, изменение пигментации кожи и т.д. Для данной формы заболевания характерны следующие симптомы:
Существуют некоторые возрастные особенности течения заболевания. Единственный неизменный признак, характерный абсолютно для всех возрастных категорий, — кожный зуд. Остальные симптомы могут варьироваться в зависимости от возраста пациента.
Возникновение осложнений при атопическом дерматите
Практически все осложнения при атопическом дерматите связаны с тем, что при расчесывании происходит присоединение вторичной инфекции. Нарушается целостность кожных покровов, что способствует снижению местного иммунитета и создает благоприятную среду для размножения различных патогенных микроорганизмов (грибов, бактерий и т.д.). Это значительно осложняет течение заболевания.
Бактериальные осложнения атипичного дерматита являются самыми распространенными. Вследствие распространения бактериальной микрофлоры различного генеза у пациентов возникает такое дерматологическое заболевание, как пиодермия. Возбудитель заболевания — гноеродные кокки (стафилококки, гонококки, стрептококки и т.д.). Бывают случаи заражения не одним, а двумя и более видами кокков (стрептостафиллодермия). Самый распространенный клинический симптом пиодермии — гнойничковые высыпания на теле пациента и волосистой части головы. Подсыхая, они образуют характерные корочки. Возможны нарушения общего соматического состояния пациента: повышение температуры тела, быстрая утомляемость, общая слабость и т.д.
Кроме бактериальных осложнений часто встречаются вторичные вирусные поражения кожных покровов. Достаточно распространенным осложнением атопического дерматита является присоединение вируса простого герпеса. Для вирусных заболеваний кожи характерно появление везикул (пузырьков с прозрачной жидкостью внутри). Локализуются герпетические поражение на лице пациента (около губ, ушей, на веках, на щеках), а также на слизистых оболочках (полость рта, половые органы, конъюнктива глаза и т.д.).
Наиболее распространенным осложнением атопического дерматита у детей является присоединение грибковой инфекции. В большинстве случаев у малышей возникает молочница (кандидоз) полости рта. Атопический дерматит у взрослых, осложненный присоединением грибковой инфекции, проявляется признаками грибковых поражений в кожных складках, на ногтях, на стопах ног, кистях рук и т.д.
Лечение атопического дерматита
Если у пациента диагностирован атопический дерматит, лечение должно быть комплексным, направленным на достижение следующих целей:
- общая дезинтоксикация организма;
- антигистаминная (противоаллергическая) терапия;
- снижение чувствительности организма пациента к тому или иному аллергену;
- устранение зуда;
- лечение вторичных патологий;
- предотвращение рецидивов заболевания;
- противовоспалительная терапия.
Атопический дерматит, симптомы которого вариативны и зависят от возраста пациента, локализации патологического процесса и других клинических проявлений, может быть полностью вылечен лишь при условии соблюдения пациентом всех рекомендаций лечащего врача.
Диетическое питание при атопическом дерматите
Большое значение имеет питание пациента во время ремиссии и в периоды обострения. Как правило, пациенты сами знают, какие именно продукты питания вызывают у них аллергию. Более сложная ситуация складывается с детьми младенческого возраста. Из рациона питания нужно исключить все продукты, на которые у пациента есть аллергия. Однозначно исключаются молочные продукты на основе коровьего молока и куриные яйца, так как они являются сильными аллергенами и могут провоцировать обострения атопического дерматита.
Кроме того, из рациона больного полностью исключают жирную, жареную пищу, копчёности, жирные рыбу и мясо, продукты, содержащие красители и консерванты. Нельзя употреблять в пищу шоколад, какао, лимоны, апельсины, мандарины, грейпфруты, черную смородину, мед, дыни, орехи, грибы, икру рыб.
Следует ограничить употребление соли и всех соленых продуктов (солёные, маринованные овощи, рыбу, грибы и т.д.). Актуален прием препаратов, содержащих жирные кислоты. Более подробную информацию о диетическом питании лучше получить у врача-диетолога, который подберет для вас индивидуальную диету с учетом особенностей вашего организма.
Медикаментозная терапия атопического дерматита
Первоочередная задача лечения атопического дерматита — устранение зуда. Если кожа пациента постоянно раздражена, то это причиняет психологический дискомфорт, становится причиной постоянного расчесывания и, как следствие, инфицирования поврежденных кожных покровов. Для устранения кожного зуда в системной терапии атопического дерматита применяют антигистаминные (противоаллергические) препараты и транквилизаторы.
Антигистаминные препараты не только снимают кожный зуд, но и способствуют устранению отеков слизистых оболочек, что помогает избежать таких осложнений, как астма, аллергический ринит и т.д. Следует учитывать, что при систематическом приеме некоторых противоаллергических препаратов организм человека достаточно быстро вырабатывает к ним резистентность (привыкание). Это ведет к тому, что лекарство перестает оказывать нужное воздействие. Рекомендуется менять антигистаминные препараты каждые 5-7 дней. Подобные препараты (супрастин, диазолин, тавигил и др.) оказывают выраженное седативное действие, что следует учитывать людям, чья работа требует повышенной концентрации внимания.
Существует ряд гормональных противоаллергических препаратов, но их использование возможно только на протяжении непродолжительного времени, с постепенным снижением дозировки. Назначают гормональные препараты в случаях, если зуд становится нестерпимым, а другие средства оказываются малоэффективными.
Если у пациента наблюдаются явления острой общей интоксикации организма, то целесообразно применение сорбентов — препаратов, очищающих организм от токсических веществ. Дети могут принимать энтеросорбенты (активированный уголь, энтеросгель и прочие).
Интенсивная терапия проводится путем капельного введения таких препаратов, как гемодез, физраствор, реополиглюкин и других. В особо тяжелых случаях возможно очищение крови пациента по методу плазмафереза. Такие процедуры, в зависимости от тяжести течения заболевания, могут проводиться как ежедневно, так и 3-4 раза в неделю. Курс состоит из 8-10 процедур.
Если пораженные участки кожи пациента требуют подсушивания, принято назначать специальные лосьоны и примочки. Выбор препаратов для местного лечения зависит от локализации кожных поражений, стадии заболевания и индивидуальных особенностей пациента.
При наличии вторичной инфекции, пациентам показана системная антибиотикотерапия. Выбор препаратов основывается на бактериологических исследованиях, позволяющих точно определить возбудитель воспалительного процесса. Одновременно с антибиотиками назначают лактобактерии, бифидумбактерии и прочие препараты, способствующие укреплению иммунитета и предотвращающие дисбактериоз.
Обобщая, следует отметить, что дать ответ на вопрос, как лечить атопический дерматит, может только специалист после тщательного обследования пациента. Лечение в силу особенностей заболевания назначается каждому пациенту индивидуально.
Профилактика атопического дерматита
Достаточно сложно предотвратить заболевание, возникающее в силу причин, не зависящих от человека. Сложно избавиться от генетической предрасположенности или оградить себя от влияния окружающей среды. Однако вполне решаемая задача предотвратить обострения заболевания. Каждый пациент способен избегать ситуаций, которые могут спровоцировать рецидив.
Профилактические мероприятия можно поделить на первичные и вторичные. Первичная профилактика — это правильное ведение беременности у женщин. Стоит избегать развития тяжелых форм токсикозов и применения некоторых лекарственных препаратов во время беременности. Женщина должна соблюдать диету и избегать употребления продуктов питания, способных вызвать аллергические реакции.
В первый год жизни малыша нужно как можно дольше продлить период грудного вскармливания. При этом питание кормящей женщины должно исключать продукты питания, способные спровоцировать у малыша аллергию. С осторожностью вводят прикорм, особенно фруктовые и овощные пюре. По возможности следует ограничить прием лекарственных средств.
Вторичная профилактика включает устранение провоцирующих факторов, профилактику сезонных обострений и санаторно-курортное лечение. Особое внимание следует уделять уходу за кожей. Избегать средств личной гигиены, содержащих красители, ароматизаторы и другие агрессивные химические элементы. Существуют специальные гипоаллергенные косметические средства, которые бережно очищают и увлажняют кожные покровы.
Следует отказаться от синтетического нательного белья, жестких мочалок и использования для гигиенических процедур слишком горячей воды. Кожу нужно постоянно увлажнять, питать и оберегать от вредных воздействий окружающей среды (холода, мороза, ветра, воздействия солнечных лучей и т.д.).
Пациентам с атопией следует ответственно отнестись к выбору профессии, избегая тех, где требуется постоянный контакт с моющими средствами, химическими соединениями, пылью, водой, маслами, животными и т.д.
Прогноз при атопическом дерматите
В большинстве случаев атопический дерматит возникает у детей в самом раннем возрасте. По статистике, к началу периода полового созревания у 50% детей заболевание проходит вовсе, или обострения становятся крайне редкими. Выздоровевшим принято считать больного, у которого обострения не наблюдались на протяжении длительного времени (от трех до семи лет).
Ни в коем случае нельзя заниматься самолечением и бесконтрольно принимать те или иные лекарственные средства, использовать методы нетрадиционной медицины. Некорректное лечение может привести к развитию осложненных форм заболевания или возникновению достаточно серьезных осложнений.
Читайте также:


