Детские инфекционные заболевания пищеварения
Болезни органов пищеварения у детей наиболее распространены. Частота неинфекционных поражений органов пищеварения у детей превышает 330 случаев на 1000 человек. В структуре заболеваемости на первом месте находятся гастродуодениты, на втором месте — заболевания кишечника, на третьем месте — заболевания гепатобилиарной системы. У 70—75% детей имеются сочетанные поражения органов пищеварения.
Хронический гастродуоденит
Хронический гастродуоденит — это воспалительно-дистрофическое поражение слизистой оболочки желудка и двенадцатиперстной кишки различной этиологии.
Этиологическими факторами хронического гастродуоденита являются бактерии рода Helicobacter pylori (у 70—75% детей), иммунологические нарушения (20%) и токсическое поражение различными веществами (5%).
Важное значение имеют факторы, Предрасполагающие к заболеванию гастродуоденитом: отягощенный анамнез, качество и количество пищи, сухоедение, употребление приправ, пряностей, регулярность питания (1—2 раза в день). Существует большой процент детей с аллергической предрасположенностью к пищевым продуктам.
Патогенетически у детей чаще всего выявляется гастродуоденит геликобактерной этиологии. Н. pylori вызывает в основном нейтрофильную инфильтрацию слизистой оболочки, при иммунном гастрите — инфильтрация эозинофилами, при токсических воздействиях — смешанная. Кроме воспалительной инфильтрации в слизистой оболочке обнаруживают изменения в виде альтерации, гиперплазии, субатрофии. Настоящий атрофический процесс в гастродуоденальной зоне развивается не ранее 15—20 лет заболевания. Изолированный гастрит у детей — редкое заболевание, чаще выявляют гастродуоденит.
Гастродуоденит у детей протекает циклически. Без правильного лечения периоды обострения сменяются ремиссиями. Период обострения длится от нескольких дней до 2—3 недель. У ребенка выявляют болевой абдоминальный синдром. Обострения обычно связаны с началом учебы (сентябрь—ноябрь), но они бывают зимой и весной. Ребенок, как правило, жалуется на боли после еды (от 20 мин до 1,5 ч), возможно возникновение боли сразу после еды. Боли по интенсивности и характеру могут быть тупыми, острыми, колющими и неопределенными. При фундальном гастрите боли обычно ранние, малоинтенсивные, тупые; для антрального гастрита характерны поздние боли; при распространенном гастрите возможны боли ранние и поздние. Изолированный дуоденит встречается редко и характеризуется поздним болевым синдромом. По интенсивности боли могут быть разлитыми, но не достигающими интенсивности болей при язвенной болезни двенадцатиперстной кишки или при прободении язвы.
Боли локализуются в пилородуоденальной области, эпигастрии. Младшие дети часто жалуются на боли вокруг пупка.
В период обострения хронического гастродуоденита могут появляться изжога, отрыжка, горечь во рту, изменения стула. Это чаще всего связано с сочетанной дисфункцией желудочно-кишечного тракта прежде всего за счет недостаточности сфинктерного аппарата.
При пальпации живота выявляется болезненность в пилородуоденальной области, эпигастрии или иногда выше пупка.
Заболевание протекает волнообразно, с рецидивами, у некоторых детей течение непрерывное. В период ремиссии самостоятельных болей нет, но при пальпации живота определяется его болезненность. Имеются и умеренные диспептические явления. В период полной клинической ремиссии исчезают и боли при пальпации, и диспептические симптомы.
Диагноз хронического гастродуоденита ставят на основании эндоскопического исследования желудка и двенадцатиперстной кишки. Второй по значимости метод — ультразвуковое исследование органов брюшной полости. Функциональные методы (фракционное зондирование желудка, зондирование двенадцатиперстной кишки) в настоящее время имеют ограниченное применение, так как у детей редко встречается изменение функций желудка, а содержимое двенадцатиперстной кишки является смесью соков желудка, двенадцатиперстной кишки, печени и поджелудочной железы. Для верификации диагноза проводят морфологическое или цитохимическое исследование прицельно взятых биоптатов слизистой оболочки желудка и двенадцатиперстной кишки. Производят бактериологическое исследование слизистой оболочки желудка на геликтобактериоз.
В период обострения необходим физический и психический покой. Большое внимание уделяют диетотерапии. Ребенка кормят четыре раза в день, назначают диетические столы №1, 5, 4. Показаны медикаментозная терапия и физиотерапия. При обнаружении Н. pylori назначают антибиотики, фуразолидон, де-нол. При нормальной и повышенной кислотности применяют неадсорбируемые антациды: альмагель, фосфалугель, маалокс. Средства, подавляющие секрецию желудка, детям с гастродуоденитом практически не назначают.
При эрозивном гастродуодените, по мнению И. П. Шабалова, эффективны денол, сукральфат, вентер, синтетические аналоги простагландинов (мезопростол).
Проводят также и физиотерапию: индуктотермию, электрофорез с новокаином, папаверином, озокерит или парафиновые аппликации.
После выписки из стационара ребенка ставят на диспансерный учет у гастроэнтеролога. Наблюдение не менее двух раз в год. При этом ребенок должен получать противорецидивную терапию не менее двух раз в год, санаторное лечение, при необходимости санацию очагов сочетанной патологии.
Язвенная болезнь двенадцатиперстной кишки
Язвенная болезнь двенадцатиперстной кишки — это хронический процесс язвообразования на слизистой оболочке двенадцатиперстной кишки. Язвенная болезнь двенадцатиперстной кишки — процесс первичный, который возникает за счет воздействия на слизистую оболочку Н. pylori. Агрессия желудочного сока имеет вторичное значение, так как язвообразование возможно и без повышения уровня кислотности и пептической активности желудочного сока.
Обнаружена семейная предрасположенность к язвенной болезни двенадцатиперстной кишки. Оказалось, что в семьях детей больных язвенная болезнь двенадцатиперстной кишки хотя бы еще один член семьи имеет гастроэнтерологическое заболевание, вызванное Н. pylori. В случаях дуоденальных язв по материнской линии чаще болеют мальчики, а при язвенной болезни двенадцатиперстной кишки у отцов чаще болеют девочки.
Язвенная болезнь двенадцатиперстной кишки развивается у детей, имеющих, как правило, повышенное количество гастрина (G) и гистаминпродуцирующих клеток (Есl). У них отмечаются гиперплазия главных и обкладочных клеток, распространение секретирующей зоны желудка на антральную часть, метаплазия слизистой оболочки двенадцатиперстной кишки.
Язвенная болезнь двенадцатиперстной кишки у детей может развиваться как на фоне повышенной секретообразующей функции желудка, так и на фоне ее нормальной функции. В начале заболевания моторно-эвакуаторная активность повышается, затем в процессе заболевания при наступлении рубцово-язвенной деформации луковицы она замедляется. У больных язвенной болезнью двенадцатиперстной кишки имеется снижение чувствительности моторики и к тормозящим факторам — интенсивным физическим нагрузкам, высокой температуре окружающей среды и др.
Как и у детей с гастродуоденитом, у больных язвенной болезнью двенадцатиперстной кишки, как правило, прослеживаются те же факторы предрасположения к данной патологии. Это алиментарные нарушения, пищевая аллергия, нервно-психические перегрузки, длительный прием некоторых лекарственных средств (салицилаты, глюкокортикоиды, цитостатики и др.), гиподинамия или физические перегрузки, очаги хронической инфекции, кишечные паразитозы, курение и токсикомания.
Морфологически в луковице или в двенадцатиперстной кишке обнаруживаются язвы (от одной до трех и более). Язвенный процесс имеет стадийность от свежей язвы до ее эпителизации и протекает на фоне дуоденита. При хроническом течении язвенная болезнь двенадцатиперстной кишки формируется рубцово-язвенная деформация, чаще в области луковицы двенадцатиперстной кишки.
Клиника язвенной болезни двенадцатиперстной кишки практически не отличается от проявлений гастродуоденита, но при тщательно собранном анамнезе, расспросе больного и на основании клинического осмотра у большинства детей можно заподозрить язвенную болезнь двенадцатиперстной кишки. При исследовании живота выявляется болезненность в эпигастрии и пилородуоденальной области. Там же определяется и перкуторная болезненность. Начало заболевания или обострения язвенной болезни двенадцатиперстной кишки обычно бывает осенью или весной, но нередко встречается летом или зимой.
Почти всегда в начале болезни отмечается болевой абдоминальный синдром. Как правило, боли голодные (через 1,5 —2 ч после еды), после приема пищи они прекращаются, а при голоде возобновляются. По интенсивности боли могут быть сильными слабыми. Локализация болей в пилородуоденальной области или в эпигастрии. По характеру боли упорные, приступообразные, режущие, ноющие, иррадиирующие в спину, правое плечо, лопатку. При язвенной болезни двенадцатиперстной кишки длительностью более 2—3 лет болей может и не быть. Аппетит обычно сохранен или повышен, чаще возникает изжога, затем тошнота, может быть рвота, отрыжка кислым. Диспепсические симптомы свидетельствуют о наличии у больного дуоденогастрального рефлюкса и рефлюкс-эзофагита. У больных с язвенной болезнью двенадцатиперстной кишки бывают запоры на фоне повышенной кислотности желудка и дистонии толстой кишки.
У детей с язвенной болезнью двенадцатиперстной кишки выявляют симптомы изменения нервно-психического статуса. Дети эмоционально лабильны, с повышенной утомляемостью, потливостью.
Основное значение в диагностике язвенной болезни двенадцатиперстной кишки придают эндоскопическому методу. При эндоскопии выделяют свежую язву, начало эпителизации язвы, рубцующуюся язву, неполное заживление язвы; а также выявляют осложнения язвообразования (кровотечение, пенетрацию, перфорацию и стеноз луковицы двенадцатиперстной кишки). Обязательно обследуют больного на Н. pylori. В некоторых клиниках определяют кислото- и пепсинообразование. Обязательно проводят ультразвуковое исследование органов брюшной полости.
Лечение язвенной болезни двенадцатиперстной кишки состоит из режима питания, диеты, медикаментозной и противорецидивной терапии.
Все больные с язвенной болезнью двенадцатиперстной кишки должны находиться на диспансерном учете у гастроэнтеролога.
Лечение обострения или рецидива язвенной болезни начинают с назначения диет № 1, 5 и 4 по Певзнеру. Режим с ограничением физической нагрузки, своевременным отдыхом, дневным сном. Применяют три схемы лечения язвенной болезни двенадцатиперстной кишки.
I схема: кислотоподавляющие средства — М-холинолитики, блокаторы Н2 гистаминовых рецепторов, блокаторы транспорта водородных ионов, антагонисты гормонов, антибиотики, де-нол или вентер.
II схема: кислотоподавляющие средства, антибиотики, фуразолидон.
III схема: де-нол или вентер, антибиотики, фуразолидон.
Больным с язвенной болезнью двенадцатиперстной кишки показаны средства, улучшающие моторику желудочно-кишечного тракта (реглан, мотилиум).
Диспансерное наблюдение ведут один раз в 3 месяца. В первый год диспансерного наблюдения показана гастроскопия один раз в 3 месяца, во второй и последующие годы — два раза в год. При эндоскопии проводят тест на Н. pylori. При выявлении язвы назначается лечение.
Дискинезия желчевыводящих путей
При дискинезии желчевыводящих путей нарушаются тонус сфинктерного аппарата, моторика желчного пузыря и протоков. Это приводит к нарушению пассажа желчи в двенадцатиперстную кишку.
При дискинезии желчевыводящих путей изменяются и местные, и общие нейрогуморальные механизмы. Больные часто страдают вегетососудистой дистонией. Это заболевание сочетается с гастродуоденальной патологией, язвенной болезнью, болезнями печени, кишечника. Дискинезия желчевыводящих путей может развиться на фоне пищевой погрешности (злоупотребление жареной и жирной пищей), у детей с кишечными инвазиями, при ряде инфекций (гепатиты, эпидемический паротит, сальмонеллез, дизентерия), при пищевой аллергии, дисбактериозе.
Выделяют две формы дискинезии желчевыводящих путей: гипокинетическую и гиперкинетическую.
При гиперкинетической дискинезии желчевыводящих путей боли возникают через 30—40 мин после еды. Они локализуются в правом подреберье или около пупка и могут быть приступообразными, колющими, длительностью 5—15 мин. При пальпации живота определяются болезненность в правом подреберье, положительные пузырные симптомы. Печень обычно увеличена за счет холестаза. У больного имеются проявления вегетативной дисфункции, невротические симптомы.
При гипокинетической дискинезии желчевыводящих путей боли возникают в правом подреберье через 1—1,5 ч после еды (часто после употребления жареной и жирной пищи) на фоне физических перегрузок. Боли могут быть тупыми, ноющими, давящими длительностью 1—2 ч. Иногда возникает тошнота. При пальпации живота определяются боли в правом подреберье, выявляют положительные пузырные симптомы, увеличенную печень.
Диагноз ставят на основании ультразвуковой диагностики. Используют различные функциональные пробы. Определяют наполнение желчного пузыря и его способность к сокращению. Дуоденальное зондирование применяют лишь для диагностики лямблиоза.
Лечение дискинезии желчевыводящих путей комплексное. Прежде всего внимание обращают на соблюдение ребенком режима дня. Питание предусматривает четырехразовый прием пищи с исключением жирных, жареных, острых блюд. Пища должна быть обогащена белком (молоко и молочные продукты), растительной клетчаткой, растительным жиром.
В соответствии с типом дисфункции используют малые транквилизаторы в индивидуальной дозировке. Детям проводят желчегонную терапию. При дискинезии желчевыводящих путей широко используют минеральные воды (Ессентуки №17, Баталинская), отвары трав.
При гиперкинетической дискинезии желчевыводящих путей назначают неселективные холинолитики (белладону, беллоид, метацин) и миотропные спазмолитики (папаверин, но-шпу, галидор). Используют истинные холеретики (легалон, карсил, фламин), гидрохолеретики (валериану, женьшень). Холиномиметики противопоказаны.
Детям с дискинезией желчевыводящих путей показаны физиотерапевтические процедуры: парафиновые и озокиритовые аппликации на область печени, электрофорез с папаверином.
Гельминтозы
На территории России зарегистрировано 65 видов гельминтов. Глистная инвазия распространена широко. Пик заболеваемости приходится на возраст 7—12 лет.
Диагноз основывается на данных клинических, эпидемиологических и лабораторных исследований, на выявлении паразитов в кале, в соскобе с перианальных складок. Некоторые гельминты требуют рентгенологического, серологического, эндоскопического, биохимического, иммунологического методов диагностики.
Он вызывается гельминтом, относящимся к классу круглых червей — аскаридой. Заражение происходит с пищей, водой и контактным способом. Проглоченное яйцо, а в дальнейшем личинка через портальную систему проникает в легкие, затем по бронхиальному дереву поднимается вверх и вновь возвращается в кишечник. Личинки, находясь в легких, вызывают инфильтрацию (эозинофильную). Может развиться пневмония. Клиническая картина аскаридоза может протекать с явлениями энтероколита, аппендицита. Ребенка беспокоят боли в животе без определенной локализации, снижение аппетита, тошнота, раздражительность, плохой сон.
Диагноз ставят на основании клиники и определения в кале яиц гельминтов.
Лечение противопаразитарное. Применяют пиперазин, вермокс, декарис, комбактрин.
Он вызывается глистной инвазией — острицами. Острицы паразитируют в нижнем отделе тонкого кишечника и в толстой кишке. Для отложения яиц они выходят через задний проход, что вызывает зуд. Ребенок расчесывает это место и вновь заражается острицами, т. е. происходит реинфекция.
Диагноз ставят на основании обнаружения в кале глистов и в перианальных соскобах яиц остриц.
Лечение включает гигиенические мероприятия, препятствующие заражению. Дегельминтизация охватывает всех членов семьи и проводится комбактрином, вермоксом, декарисом, пиперазином.
Это гельминтоз, вызываемый широким лентецом. Заболевание встречается преимущественно на севере России в бассейнах крупных рек. Заражение детей происходит в результате использования в еде сырой инвазированной рыбы. Широкий лентец паразитирует в кишечнике ребенка, прикрепляясь к его слизистой оболочке. Он травмирует слизистую оболочку кишки, в результате чего возникает ее воспаление. У ребенка появляются эпизоды жидкого стула, боли в животе, тошнота, слабость. Иногда развивается В12-дефицитная анемия.
Диагноз основывается на обнаружении в кале яиц гельминта или его члеников (стробил).
Дегельминтизацию проводят экстрактом мужского папоротника, фенасалом в сочетании с дихлорафеном.
Он вызывается мелкими круглыми нематодами. Заражение происходит при заглатывании яиц, прошедших стадию развития в почве. Личинки проникают через кишечную стенку в кровь, разносятся по всем органам и вызывают гранулематозную реакцию и некрозы. Чаще болеют дети 1—4 лет. У большинства детей течение инвазии бессимптомное, но возможны появление лихорадки, кашля, свистящего дыхания, умеренное увеличение печени, сыпь на коже, боли в животе, судороги. Отмечаются снижение остроты зрения, периартритические отеки, стробизм. В крови эозинофилия (более 20%).
Диагноз ставят на основании выявления повышенного титра токсоплазменных антигенов или специфических антител.
Бессимптомная форма лечения не требует. При формах с выраженной клиникой и при поражении глаз назначают вермокс (тиобендазол), иногда проводят лечение кортикостероидами.
Профилактика заключается в выработке у детей гигиенических навыков, тщательной обработке продуктов питания, своевременной дегельминтизации домашних животных.
Кишечные инфекционные заболевания возникают у детей почти с той же частотой, что и ОРВИ. Анатомические особенности пищеварительной системы, а также тесный контакт с возможными носителями инфекции в детских коллективах способствуют тому, что малыши легче заражаются, болеют чаще, чем взрослые. Последствия некоторых болезней могут быть очень тяжелыми. Родителям необходимо знать, как можно распознать кишечные инфекции и отличить их от других заболеваний. Нельзя заниматься самолечением. При возникновении тревожных признаков надо обязательно обратиться к врачу.
Содержание:
- Виды и формы кишечных инфекций
- Пути заражения и типы возбудителей
- Микроорганизмы-возбудители болезней
- Формы протекания
- Фазы течения болезней
- Причины заражения
- Осложнения инфекционных заболеваний кишечника
- Симптомы отдельных заболеваний
- Дизентерия
- Сальмонеллез
- Ротавирусная инфекция
- Стафилококковая инфекция
- Кампилобактериоз
- Что делать при признаках заболевания кишечника у ребенка
- Диагностика
- Лечение
Виды и формы кишечных инфекций
Возбудители инфекции, попадая в кишечник, начинают размножаться, отравляя организм токсинами, что приводит к появлению характерных тяжелых симптомов. Дети гораздо более восприимчивы к инфекциям, чем взрослые. Это обусловлено тем, что защитные силы организма у них слабее, микробы быстро распространяется по различным отделам более короткого кишечника. К тому же кислотность желудочного сока у ребенка ниже, чем у взрослого, поэтому жизнеспособность патогенных микроорганизмов выше.
Наиболее часто такие заболевания возникают у малышей в возрасте до 3 лет. Частые кишечные инфекции у ребенка могут стать причиной отставания его в физическом и психическом развитии. Особенно легко заражаются ослабленные дети.
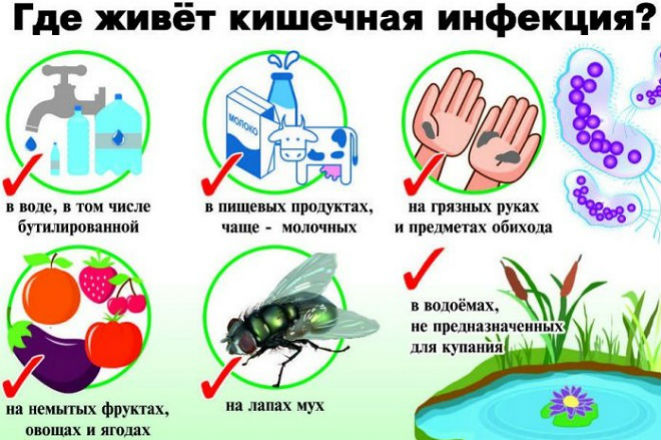
Основные пути передачи возбудителей – это контакт с больным или вирусоносителем, а также фекально-оральный (через воду, продукты, грязные руки и предметы быта), воздушно-капельный (через воздух, при кашле больного) и трансмиссионный (инфекцию распространяют грызуны и насекомые).
В особую группу выделяются пищевые инфекции, к которым относятся холера, дизентерия, сальмонеллез, вирусный гепатит А. Возбудители пищевых инфекций могут длительно сохраниться в таких продуктах, как яйца, сливочное масло, сметана, сыр, творог.
К пищевым инфекциям относят также так называемые зооантропонозы. Это бруцеллез, ящур, туберкулез, сибирская язва. Носителями инфекции являются животные. Заразиться можно, употребляя в пищу мясо и молоко (молочные продукты) больных животных.
Возбудителями чаще всего являются бактерии. К ним относятся, например, дизентерийная палочка, вибрион холеры, сальмонелла, кампилобактерия. Если малыш физически крепок, у него достаточно сильный иммунитет, то большая часть бактерий нейтрализуется слюной, желудочным соком, подавляется полезной микрофлорой кишечника.
Предупреждение: Если ребенок плохо пережевывает пищу, ест на ходу, переедает, у него не успевает выделяться достаточное количество слюны, способной уничтожать вредные бактерии. Употребление щелочной минеральной воды снижает эффективность воздействия на них соляной кислоты желудочного сока. Антибиотики убивают полезную микрофлору, которая не дает развиваться патогенным микробам.
Существуют так называемые условно-патогенные бактерии (стафилококки, кишечные палочки), которые являются неотъемлемой частью естественной микрофлоры кишечника и не наносят вреда организму. Однако при неблагоприятных условиях (нехватке полезных лактобактерий, ослаблении иммунной защиты) они начинают усиленно размножаться.
Помимо бактерий, вызывать заболевания могут вирусы (ротавирусы, аденовирусы, энтеровирусы), простейшие микроорганизмы (амебы, лямблии), грибки.
Наиболее часто у детей встречаются такие инфекционные заболевания, как дизентерия, сальмонеллез, кампилобактериоз, ротавирусная, стафилококковая инфекция. Заболевание развивается у отдельно взятого малыша (спорадическое заражение), но нередко в детских учреждениях возникают вспышки (эпидемии) тяжелых кишечных инфекционных заболеваний, которые зачастую носят сезонный характер. Замечено, что пик заболеваемости дизентерией приходится на летне-осенний сезон, а ротавирусной инфекцией – на зиму.

Кишечная инфекция у детей может развиваться в легкой, средней тяжести и тяжелой форме. В зависимости от того, насколько ярко выражены симптомы, протекание болезни может быть типичным и атипичным (со стертыми симптомами).
Возбудители могут поражать пищеварительный тракт не полностью, а лишь некоторые его отделы. В зависимости от того, в каком отделе желудочно-кишечного тракта развивается инфекция, выделяют следующие виды заболеваний:
- гастрит (воспаление слизистой оболочки желудка);
- дуоденит (воспаление двенадцатиперстной кишки);
- энтерит (поражение тонкого кишечника);
- колит (поражение толстого кишечника).
Очень часто возникают смешанные формы заболевания, например, гастроэнтерит, гастроэнтероколит.
В развитии кишечного инфекционного заболевания выделяют 3 фазы.
Острая фаза может длиться до 1.5 месяцев.
Затяжной называют фазу болезни, не прекращающейся через 1.5 месяца.
Хроническая – это фаза, при которой эпизоды заболевания периодически повторяются, так как инфекция продолжает оставаться в организме свыше 6 месяцев.
Причины заражения
Причинами заражения являются обычно:
- несоблюдение правил гигиены (ребенок ест грязными руками, не приучен мыть их после посещения туалета, игры с домашним животным);
- употребление некачественной воды и еды;
- прием на работу в детские учреждения (особенно на кухню) лиц, не имеющих справки об отсутствии у них инфекционных заболеваний (не только кишечника, но и других органов, кожи);
- плохие санитарно-бытовые условия проживания (обилие мух, тараканов – переносчиков заразы, грязь в помещениях, плохое водоснабжение).
Вирусы и бактерии попадают в желудок и кишечник через рот. Возможно контактное заражение при общении с больным человеком или вирусоносителем. Существует несколько источников.
Некачественная пища. Употребление несвежих блюд, просроченных продуктов очень опасно для любого человека, особенного для маленького ребенка. Важнейшее значение имеет правильное хранение продуктов в холодильнике.
Предупреждение: Продукты, которые не подвергаются тепловой обработке, нельзя держать рядом с сырым мясом или рыбой, откуда в них легко попадают возбудители тяжелых инфекций. Ребенку можно давать только хорошо сваренные яйца. Опасно покупать ему еду на улице, в лотках и киосках, где могут быть нарушены правила ее приготовления и хранения. Острая кишечная инфекция у детей, особенно в теплое время года, возникает из-за употребления пирожных с кремом, в котором бактерии размножаются очень быстро.
Плохо очищенная вода. Качество сырой воды из-под крана часто не соответствует санитарным нормам. Употребление некачественной воды – это самый распространенный путь попадания кишечных бактерий и вирусов в организм. Нередко из-за этого происходит массовое заражение людей.
Бытовые предметы (посуда, игрушки) содержат на своей поверхности множество кишечных бактерий. Попадая в рот ребенка, они проникают в желудочно-кишечный тракт.

Осложнения инфекционных заболеваний кишечника
Попадая в желудочно-кишечный тракт детей, возбудители кишечных инфекций травмируют слизистые оболочки, что приводит к их воспалению, нарушению пищеварения, попаданию в кровь токсинов. При этом возникают такие симптомы, как понос, тошнота, рвота, повышение температуры. Происходит резкая потеря жидкости и солей.
Вместе с жидкостью из организма уходят соли калия, натрия и кальция, без которых невозможно функционирование всех систем организма. Поэтому обезвоживание является наиболее опасным последствием развития инфекции в пищеварительном тракте у ребенка. Неукротимая рвота и понос могут привести к его гибели в течение нескольких часов.
Обезвоживание становится причиной резкого уменьшения объема циркулирующей крови, нарушения свертываемости, образования тромбов, возникновения отека легких, почечной и сердечной недостаточности.
Симптомы отдельных заболеваний
Важно вовремя обратиться к врачу, который по симптомам и с помощью обследования сможет диагностировать наличие конкретного возбудителя и принять все меры для эффективного лечения. Различные кишечные заболевания отличаются характером протекания и имеют специфические проявления.
Инфекция локализуется, главным образом, в толстой кишке. Проявления возникают через 1-5 дней после заражения. Появляется сильный понос, схваткообразные боли в животе, больше слева.
Температура поднимается до 39-40°С. Ребенок слабеет, его рвет, он жалуется на головную боль, бредит. Малыша знобит, могут появиться судороги, обмороки. Жидкий стул с примесями слизи и крови возникает до 15-20 раз в сутки. При тяжелой форме дизентерии происходит кишечное кровотечение.

У маленьких детей в большей степени проявляются симптомы отравления организма (тошнота, рвота, понос, слабость, потеря сознания), чем у старших. Для больших детей и подростков более характерными являются явления колита (чередование запоров и поноса, вздутие живота, боли в кишечнике).
При своевременном лечении на 4-5 день состояние больного улучшается, к 15 дню исчезают основные симптомы. Полное выздоровление наступает примерно через 1 месяц.
Бактерии поражают желудок, толстый и тонкий кишечник.
При легкой форме подобная кишечная инфекция у детей сопровождается подъемом температуры до субфебрильных значений (37.5-38°С). Стул имеет жидкую консистенцию, темно-зеленоватый цвет, появляются примеси крови и слизи. У больного прощупываются увеличенные печень и селезенка. Возникает рвота, наблюдается слабость. После лечения чаще всего у детей происходит быстрое выздоровление. Для грудного ребенка возможен летальный исход вследствие тяжелого отравления организма.
Иногда наблюдается развитие респираторной и тифоподобной форм, при которых к симптомам поражения кишечника присоединяются насморк, боль в горле, нарушения работы сердца (тахикардия, снижение артериального давления и частоты пульса). В очень редких случаях у детей нескольких месяцев жизни возникает септическая форма заболевания – наиболее опасная. При этом развиваются тяжелейшие осложнения (пневмония, менингит, остеомиелит).
После инкубационного периода, составляющего 1-3 дня, в течение 1 суток развиваются симптомы гастрита и энтерита. У ребенка возникает частый пенистый стул, рвота, слабость, вызванная интоксикацией. Повышается до 38° температура. Эти симптомы сочетаются с проявлениями респираторного заболевания (кашлем, раздражением горла, насморком). Выздоровление обычно наступает через 4-7 дней.
Проявляется тяжелым токсикозом. Каловые массы водянистые, зеленого цвета, имеют примеси слизи. Как правило, такое кишечное заболевание проявляется на фоне бактериального поражения других органов, сопровождает пневмонию, гнойный отит, ангину. Выздоровление зависит от тяжести основного заболевания.
Передаются человеку от больных животных через мясные и молочные продукты питания (зоонозная инфекция). Чаще всего заражаются дошкольники. Бактерии начинают развиваться в тонком кишечнике, затем по лимфоузлам распространяются на остальные отделы. Инкубационный период составляет 2-3 дня.
Появляются боли в мышцах, судороги, температура до 40-41°С, понос (стул частый, жидкий, зловонный), тошнота, рвота. Происходит резкое обезвоживание, истощение организма, снижение уровня гемоглобина в крови, увеличение печени.
Нередкими осложнениями являются аппендицит, гастроэнтероколит. Возможно появление очагов гнойного воспаления в сердце, легких, суставах.
Что делать при признаках заболевания кишечника у ребенка
Врачи советуют, не теряя драгоценного времени, повести малыша к врачу. Необходимо вспомнить, чем его кормили в последнее время, какой продукт мог быть зараженным.
Всем остальным членам семьи рекомендуется как можно чаще мыть руки, используя дезинфицирующие средства. Больному ребенку должна быть выделена отдельная посуда, которую следует каждый раз кипятить после употребления.
Не следует стараться сразу остановить понос и рвоту. Организм должен очиститься от токсинов. Если ребенка тошнит, но рвоты нет, следует ее вызвать специально. Ускорить выведение токсинов можно с помощью очистительной клизмы (используется кипяченая вода с температурой 20°).
О возникновении обезвоживания можно судить по потемнению мочи, редкому мочеиспусканию, отсутствию слез при плаче.
Диагностика
Основным методом диагностики кишечных заболеваний является бактериологический анализ кала, рвотных масс, крови. При этом устанавливается тип возбудителя инфекции.
Проводится иммуноферментный анализ крови (ИФА), позволяющий выявить возбудителей по наличию антител.

Расшифровка копрограммы, полученной после расширенного анализа кала, позволяет установить локализацию инфекции по цвету каловых масс, их консистенции, запаху, наличию слизи, крови, непереваренных остатков пищи.
Кишечная инфекция у детей может по симптомам иметь сходство с такими патологиями, как лактозная недостаточность, панкреатит. Анализы позволяют точно установить характер заболевания и определить необходимость лечения.
Примечание: Если жалоб на плохое самочувствие нет, но бактерии или вирусы обнаружены, значит, ребенок является их носителем, а его иммунная система с инфекцией справляется, не давая малышу заболеть. Для окружающих он заразен, для нейтрализации инфекции обязательно требуется лечение.
Лечение
При появлении у ребенка симптомов кишечного инфекционного заболевания, в первую очередь, проводится борьба с обезвоживанием организма, вводится строгая диета. Поить больного следует не просто водой, а специальными солевыми растворами (такими как регидрон, гастролит, хумана), чтобы восполнить потерю важнейших минеральных веществ.
В домашних условиях при отсутствии готовых препаратов можно поить ребенка раствором, приготовленным из 1 л воды, 1 ч. л. поваренной соли, 1 ч. л. пищевой соды и 2 ч. л. сахара. Для того чтобы всасывание жидкости происходило быстрее, ее надо подогреть до температуры тела больного. В стационаре при невозможности напоить ребенка обычным способом ему внутривенно вводится физраствор с глюкозой.
Очень часто голодание и обильное лечебное питье приводят к полному выздоровлению за несколько дней без применения лекарственных средств.
Основой диетического питания должны стать жидкие супы с добавлением риса и овощей, а также каши из различных круп, приготовленные на воде. Соблюдать диету необходимо и после выздоровления, добавляя в пищу постепенно фруктовые пюре, печенье, вареное нежирное мясо.
Для восстановления работы кишечника назначаются ферменты, препараты с лактобактериями, бактериофаги (дизфаг, колифаг и другие). Применяются жаропонижающие средства, а также спазмолитики для обезболивания.

Лечение антибиотиками (гентамицином, канамицином), а также антисептическими препаратами (фуразолидоном, невиграмоном) проводится в тех случаях, когда в каловых и рвотных массах присутствует кровь, диарея не прекращается в течение нескольких дней. Такие препараты обязательно применяются при лечении холеры, лямблиоза, тяжелых форм других кишечных заболеваний.
Часто врачи назначают энтеросорбенты (смекта, энтеросгель, полисорб, фильтрум), способные поглощать токсины и ускорять очистку организма от вредных веществ.
Читайте также:


