Диагностическим критериям узелкового полиартериита

Заболевание относится к обширной группе системных васкулитов, главным признаком которых является воспалительный процесс в сосудистых стенках. При узелковом полиартериите, наряду с болезнью Кавасаки, поражаются сосуды среднего размера, их стенки расширяются с формированием аневризм. В результате страдает кровообращение большинства органов и тканей.
Куссмауль и Майер описали заболевание в 1896 году. Для типичного течения болезни характерны лихорадка, ночная потливость, потеря веса, кожные гнойнички или мягкие узелки и сильные боли в мышцах и суставах, развивающиеся в течение нескольких недель или месяцев.
Заболевание встречается и у детей в возрасте от 1 до 7 лет. В этом случае его причина – сложная генетическая мутация, которая может встречаться у членов одной семьи.
Причины и механизм развития
Причины узелкового полиартериита изучены недостаточно. Предполагается, что в его развитии играют роль такие факторы:
- вирусные гепатиты В и С, ВИЧ-инфекция, инфицирование парвовирусом В19 и цитомегаловирусом;
- побочное действие некоторых лекарственных средств – антибиотиков и сульфаниламидов, препаратов йода и висмута, профилактических сывороток.
Инфекция вирусным гепатитом обычно осложняется развитием узелкового полиартериита в первые полгода. При этом чаще поражается желудочно-кишечный тракт, яички, почки, возникает злокачественная гипертония. До применения вакцинации около 30% случаев узелкового полиартериита были вызваны гепатитом, сейчас эта цифра составляет 8%.
Другие возможные инфекционные агенты, способные спровоцировать заболевание: вирусы ветряной оспы, Т-клеточного лейкоза, клебсиеллы, стрептококки, псевдомонады, иерсинии, токсоплазмы, риккетсии, трихинеллы, возбудители саркоспоридиоза, туберкулеза. Возможные провоцирующие заболевания – ревматоидный артрит и синдром Шегрена.
Как именно повреждается стенка сосудов при этом заболевании, неясно. При микроскопическом исследовании в ней не находят изменений. Поражаются артерии мышечного типа, возможно развитие инфарктов различных органов, кровоизлияний в них, рубцовых процессов.
Повреждение стенки сосуда ведет к усилению свертываемости крови в этом участке. Повышается склеиваемость тромбоцитов, эритроцитов, появляются тромбозы. Из-за депонирования факторов свертывания в таких тромбах возникает ДВС-синдром, сопровождающийся кровоточивостью и тяжелыми нарушениями микроциркуляции.
При острой стадии болезни полиморфно-ядерные лейкоциты проникают во все слои стенки артерий, в подострой их количество значительно увеличивается. При хронической форме узелкового полиартериита возникает некроз сосудов и их расширение диаметром до 1 мм. Гломерулонефрит нехарактерен, но при тяжелой длительной гипертонии формируется гломерулосклероз.
Симптомы
Обычно проявления узелкового периартериита развиваются быстро. У больного повышается температура до 38 градусов и выше, появляются боли в мышцах голеней, в крупных суставах. Пациент за несколько месяцев худеет на 20 и более кг. На коже у 20% больных появляются узелки, образованные расширенными артериями. В редких случаях развивается ишемия конечностей, которая может привести к гангрене.
Через 2-3 месяца после начала болезни появляются симптомы поражения внутренних органов, на которых и строится диагностика:
- У 70% больных страдают почки: повышается артериальное давление, быстро прогрессирует почечная недостаточность. В моче обнаруживаются кровь и белок. В редких случаях почечная артерия может разорваться с формированием в околопочечной ткани кровоизлияния.
- У 60% больных поражаются нервы. Проявление патологии асимметричное, чувствительность сохраняется, а движения в кистях и стопах резко ограничиваются. Эти симптомы сопровождаются сильной болью и распространенностью поражения.
- Воспаление сосудов в брюшной полости вызывает при узелковом полиартериите абдоминальный синдром. Характерны сильные боли в животе. Возникает панкреатит, язвы в кишечнике, возможен некроз желчного пузыря и перитонит.
Реже вовлекаются сосуды сердца с развитием инфаркта миокарда, легких, яичек, головного мозга.
Возможные осложнения
Заболевание довольно редко сопровождается опасными для жизни осложнениями, хотя у пациентов могут развиться поражение периферических нервов, почечная недостаточность или гипертония. Основные осложнения узелкового полиартериита:
- кожные трофические язвы;
- гангрена конечностей;
- инфаркт какого-либо из внутренних органов;
- разрыв аневризмы сосуда с внутренним кровотечением;
- инсульт;
- энцефалопатия (недостаточность функций мозга);
- миелопатия (поражение оболочек, покрывающих нервные клетки);
- сердечная недостаточность;
- инфаркт миокарда;
- перикардит;
- почечная недостаточность;
- желудочно-кишечное кровотечение;
- периферическая нейропатия.
Диагностические исследования
При подозрении на узелковый полиартериит важно тщательно собрать анамнез и провести углубленный физикальный осмотр больного, в том числе и неврологический. Назначаются дополнительные исследования:
- анализ крови: повышение СОЭ, увеличение числа лейкоцитов и тромбоцитов;
- анализ мочи: количество белка (протеинурия) до 3 г/л, эритроциты в небольшом количестве;
- биохимия крови: нарастание содержания креатинина с одновременным снижением скорости клубочковой фильтрации, повышение уровня печеночных проб;
- диагностика вирусного гепатита: ИФА или ПЦР для обнаружения антител к вирусу или его ДНК соответственно;
- ангиография артерий брыжейки или почек: обнаруживаются частичные расширения и сужения сосудов;
- биопсия вовлеченной кожи или пораженных мышц (в основном икроножных): обнаруживается пропитывание стенок средних и мелких артерий гранулоцитами (видом лейкоцитов) и мононуклеарными клетками.
Диагностические критерии
Диагноз узелкового полиартериита предполагается при наличии следующих симптомов:
- вовлечение почек, с клиническими симптомами и лабораторными изменениями;
- абдоминальный синдром, боли в животе;
- возникновение приступов стенокардии или инфаркт миокарда (чаще его безболевая форма).
Диагноз считается подтвержденным, если у больного имеется как минимум 3 симптома из нижеперечисленных:
- снижение веса на 4 кг и больше, не связанное с другими причинами;
- узелки на коже;
- боль в мошонке, не связанная с другими причинами;
- слабость или боли в мышцах ног;
- нарушение движений в конечностях, вызванное полиневритом;
- повышение диастолического АД более 90 мм Hg;
- в биохимическом анализе крови уровень мочевины более 660 ммоль/л и/или креатинина более 132,5 мкмоль/л, не связанное с другими причинами;
- вирусный гепатит В или С;
- характерные изменения при ангиографии;
- характерные изменения при биопсии.
Дифференциальная диагностика
Диагноз узелкового полиартериита поставить в начале развития заболевания достаточно сложно. Врач-ревматолог должен исключить другие системные болезни, напоминающие это поражение:
| Заболевание | Отличия от узелкового полиартериита |
| Микроскопический полиангиит | Поражаются капилляры и мелкие сосуды, в крови обнаруживаются АНЦА (антинейтрофильные цитоплазматические антитела). Характерен гломерулонефрит, давление повышается незначительно и на поздней стадии болезни, но быстро прогрессирует почечная недостаточность. Характерно поражение легких и легочные кровотечения. |
| Гранулематоз Вегенера | Характерны язвы на слизистой носа, прободение носовой перегородки, легочное кровотечение. Часто обнаруживаются АНЦА. |
| Ревматоидный васкулит | Развиваются язвы на коже конечностей, воспаление и деформация суставов, обнаруживается ревматоидный фактор. |
| Сепсис | Возможны инфаркты кожи, напоминающие изменения при узелковом периартериите. Необходимо соответствующее обследование, в том числе выделение бактерий из крови. |
| Болезнь Лайма | Напоминает узелковый полиартериит лихорадкой, поражением нервов, болью в суставах. Необходимо выяснить, не было ли укуса клеща или пребывания в природном очаге боррелиоза, а также исследовать кровь на антитела к боррелиям. |
Лечение
В питании рекомендуется щадящая диета, богатая солями кальция, витамином D и другими, для профилактики поражений желудка и остеопороза.
Основа терапии узелкового полиартериита – глюкокортикоидные гормоны, цитостатики (циклофосфамид, реже метотрексат или азатиоприн) и плазмаферез.
Глюкокортикоиды в первый месяц назначают в большой дозе, постепенно ее снижая. Поддерживающее лечение необходимо в течение 1-5 лет. Их обязательно сочетают с циклофосфамидом в большой дозе в течение 2 недель с переходом на поддерживающую в течение не менее года после наступления ремиссии заболевания. Заменить достаточно токсичный циклофосфамид можно азатиоприном или метотрексатом.
При быстром нарастании почечной недостаточности, повышении уровня креатинина в крови более 500 мкмоль/л показаны сеансы плазмафереза – искусственного очищения крови от продуктов обмена веществ.
При одновременном наличии вирусного гепатита проводится его лечение ламивудином и интерферонами, при этом циклофосфамид не используется.
Сообщается о случаях положительного ответа на лечение биологическими препаратами – инфликсимабом, этанерцептом и ритуксимабом.
Хирургическая помощь может потребоваться в случае абдоминального синдрома – ишемии и некроза кишечника, аппендицита, холецистита. При поражении артерий мозга с образованием аневризм возможно эндоваскулярное вмешательство с установкой в просвет сосуда микроспирали.
При тяжелой почечной недостаточности возможна трансплантация почек, причем ее результаты не хуже, чем при такой же операции по поводу других заболеваний.
Пациенту следует объяснить, что узелковый полиартериит – тяжелое прогрессирующее заболевание с вовлечением многих внутренних органов. Поэтому после первоначального улучшения под действием лечения нельзя прерывать терапию. Применение иммунодепрессантов и глюкокортикоидов может сопровождаться побочными эффектами, и нужно заранее объяснить пути их профилактики.
Прогноз
Наиболее опасны для жизни перфорация кишечника с развитием перитонита и злокачественная гипертония, не поддающаяся лечению. Если узелковый полиартериит не лечить, то в течение 5 лет выживает лишь 5% больных, причем большинство гибнут в первые 2-3 месяца, когда с постановкой диагноза могут быть трудности.
Основные причины летального исхода:
- интенсивное воспаление сосудов;
- инфекции, связанные с медикаментозным подавлением иммунитета;
- инфаркт миокарда;
- инсульт.
Применение глюкокортикоидов увеличивает этот показатель до 60%. Совместное использование этих гормонов и цитостатиков увеличивает 5-летнюю выживаемость до 80% и более. После достижения полной ремиссии риск рецидива болезни составляет 57%. Ухудшают прогноз наличие абдоминального синдрома и вовлечение головного и спинного мозга.
Восстановление функций, вызванных полиневритом, занимает до 18 месяцев. Если пациента удается излечить от вирусного гепатита, прогноз значительно улучшается, и рецидивы наблюдаются лишь в 6% случаев.
Прогноз узелкового полиартериита у детей:
- у 52% удается добиться полного выздоровления;
- 32% переходят в стойкую ремиссию, но потребность в приеме лекарств сохраняется;
- в 12% случаев отмечается стойкое или рецидивирующее течение;
- в 4% случаев наблюдается летальный исход, который обычно связан с поражением мозга, черепно-мозговых нервов, высоким давлением, судорогами, абдоминальным синдромом.
Оценить прогноз узелкового полиартериита можно по наличию нескольких факторов:
- креатинин крови более 1,58 мг/дл;
- выделение более 1 г белка с мочой в сутки;
- поражение желудочно-кишечного тракта, в том числе панкреатит, инфаркт кишечника, кровотечение;
- кардиомиопатия (поражение сердца);
- нейролейкемия (поражение нервной системы).
При отсутствии этих факторов риск летального исхода в ближайшие 5 лет составляет около 12%, при наличии хотя бы одного – 26%, а двух и более – 46%.
Наглядно об узелковом полиартериите (перевод с англ.):
Узелковый полиартериит - это системный некротизирующий васкулит с преимущественным поражением артерий мышечного типа среднего и мелкого калибра и вторичными изменениями органов и систем. Болеют в основном мужчины в возрасте 30-60 лет.
Этиология и патогенез
Этиология до конца не выяснена, обсуждается роль вируса гепатита В. Предрасполагающими факторами являются перенесенные инфекции, интоксикации, введение вакцин, сывороток, прием лекарств, инсоляции, переохлаждение. Патогенез сводится к формированию аутоиммунной реакции антиген-антитело в ответ на этиологические факторы с формированием иммунных комплексов и накоплением их в сосудистой стенке с развитием иммунозависимого воспаления. Иммунные комплексы активируют комплемент, вследствие чего происходит непосредственное повреждение сосудов и образование хемотаксических веществ, которые привлекают в очаг поражения нейтрофилы.
Они фагоцитируют иммунные комплексы, при этом в большом количестве выделяются лизосомальные протеолитические ферменты, которые повреждают структуры сосудистой стенки. Развитию патологических процессов в стенке сосуда способствует также и то обстоятельство, что эндотелиальные клетки имеют рецепторы для Fc-фрагмента IgG и первой фракции комплемента Clq, что значительно облегчает взаимодействие иммунных комплексов с сосудистой стенкой.
Важным патогенетическим моментом является также способность нейтрофилов прилипать к эндотелию и выделять в присутствии комплемента активированные кислородные радикалы, усугубляющие повреждение сосуда. Кроме того, усиливается выделение эндотелием факторов, способствующих свертыванию крови и тромбообразованию в воспаленном сосуде.
При исследовании глазного дна выявляются аневризмы артерий, периваскулярные инфильтраты, тромбозы центральной артерии сетчатки; поражение глаз рассматривается как один из ранних симптомов болезни.
Абдоминальный синдром встречается в 50% случаев. Поражения желудочно-кишечного тракта проявляются появлением выраженных болей в различных отделах живота. Наблюдается напряжение передней брюшной стенки, тошнота, рвота, частый жидкий стул с примесью крови и слизи, возможны желудочно-кишечные кровотечения, развитие панкреонекроза, перфорация язв кишечника, инфаркт кишечника.
Из других клинических признаков отмечают изменения кожи: бледность, мраморность конечностей и туловища, различные высыпания (эритематозные, пястнисто-папулезные, геморрагические, уритикарные, реже некротические извъязвления с последующей пигментацией). У 20% больных в коже или подкожной клетчатки по ходу сосудисто-нервных стволов голеней, предплечий и бедер пальпируются болезненные узелки (аневризмы сосудов или гранулемы). Формируется мышечно-суставной синдром: интенсивные боли в мышцах, слабость, атрофия мышц, болезненность при пальпации. Отмечаются полиарталгии, реже — полиартриты с преимущественным поражением крупных суставов (коленных, голеностопных. Наиболее частыми синдромами при узелковом полиартериите рассматривают почечно-полиневротический, почечно-абдоминально-кардиоваскулярный, легочно-сердечно-почечный, легочно-полиневритический.
Выделяют следующие варианты течения узелкового периартериита: благоприятное (доброкачественное), медленно прогрессирующее, рецидивирующее, быстро прогрессирующее и острое, или молниеносное.
Доброкачественное течение наблюдается у больных кожным узелковым периартериитом без висцеритов. Возможны рецидивы кожного васкулита с ремиссиями до 3-5 лет. Больные соматически и социально сохранны.
Медленно прогрессирующее течение узелкового пери-артериита наблюдается у половины больных тромбангитическим вариантом узелкового периартериита. У них в течение ряда лет превалируют остаточные явления периферических невритов и нарушения кровообращения в конечностях. При неосложненном течении длительность болезни составляет до 10 лет и более.
Рецидивирующее течение сопровождается обострениями при отмене глюкокортикоидов и цитостатиков или снижении их дозы, при интеркуррентной инфекции, лекарственной аллергии, охлаждении. Возникновение новых органных поражений ухудшает прогноз.
Быстро прогрессирующее течение наблюдается при тяжелом поражении почек со злокачественной артериальной гипертензией. Прогноз узелкового периартериита определяется сосудистыми осложнениями.
Острые, или молниеносные формы с продолжительностью жизни 5-12 месяцев наблюдаются относительно редко. Причиной смерти являются поражение почек с развитием хронической почечной недостаточности, тяжелая артериальная гипертензия, церебральные расстройства, сердечная недостаточность, перфорация язв и тромбоз мезентериальных артерий.
Клинические варианты: классический (почечно-висцеральный или почечно-полиневритический), астматический, кожно-тромбангитический, моноорганный.
Осложнения: инфаркты различных органов и их склероз, геморрагии (разрыв аневризмы), прободение язв, гангрена кишечника, развитие уремии, нарушение мозгового кровообращения, энцефаломиелит.
Лабораторные данные не специфичны: лейкоцитоз с нетрофильным сдвигом влево, эозинофилия, повышение СОЭ, при тяжелом течении — анемия и тромбоцитопения, повышение уровня α2- и γ-глобулинов, серомукоида, фибрина, сиаловых кислот, С-реактивный белок, повышение содержания ЦИК. Наличие в крови HBsAg или антител к нему.
При ангиографии обнаруживаются характерные аневризмы сосудов среднего калибра.
При биопсии мышц из области голеней и брюшной стенки выявляется гранулоцитарная и мононуклеарная инфильтрация стенок мелких и средних артерий.
Диагностические критерии узелкового периартериита
Диагноз устанавливается при наличие трех или более классификационных критериев, предложенных Американской коллегией ревматологов (ACR, 1990):
- потеря 4 кг массы тела и более, не связанная с диетой или другими факторами;
- сетчатое ливедо;
- боль или повышенная чувствительность в яичках, не связанная с инфекцией, травмами, другими причинами;
- диффузная миалгия (за исключением мышц плечевого и тазового пояса), мышечная слабость, повышенная чувствительность мышц голеней;
- мононейропатии или полинейропатии;
- диастолическое артериальное давление более 90 мм рт. ст;
- повышение уровня мочевины более 40 мг/дл или креатинина более 1,5 мг/дл в крови;
- вирус гепатита В;
- артериографические изменения (аневризмы и окклюзии висцеральных артерий, не связанные с артериосклерозом, фибромускулярной дисплазией или другими невоспалительными причинами;
- выявление при биопсии мелких или средних сосудов полиморфноядерных лейкоцитов.
Лечение
Применяют глюкокоротикостероиды в дозах от 60 до 100 мг в сутки в течение 3-4 дней. При улучшении состояние дозы медленно снижают. Лечение проводят короткими курсами 1,5-2 месяца. При злокачественной гипертензии и почечной недостаточности методом выбора являются цитостатики — азатиоприн или циклофосфамид — 150-200 мг в день в течение 2,5 месяцев, а затем по 50-100 мг в день в течение длительного времени. В комплексную терапию вводят гепарин в суточной дозе 20000 ед в течение 30-45 дней. Применяют антикоагулянты, дезагреганты, нестероидные противовоспалительные препараты, аминохинолиновые препараты, ангиопротекторы, системную энзимотерапию в программах комбинированного лечения кортикостероидами и цитостатиками. При выявлении маркеров активной репликации вируса гепатита В — противовирусные препараты. Эффективно назначение плазмофереза, лимфоцитофереза, иммуносорбции. При развитии артериальной гипертензии, полиневрита, хронической почечной недостаточности — симптоматическая терапия.
При хроническом течении с мышечными атрофиями и полиневритами рекомендуется гимнастика с учетом органной патологии, массаж и гидротерапия.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Узелковый полиартериит (болезнь Куссмауля-Майера, классический узелковый полиартериит, узелковый полиартериит с преимущественным поражением внутренних органов, узелковый полиартериит с преимущественным поражением периферических сосудов, узелковый полиартериит с ведущим тромбангиитическим синдромом) - острое, подострое или хроническое заболевание, в основе которого лежит поражение периферических и висцеральных артерий, преимущественно мелкого и среднего калибра, развитие деструктивно-пролиферативного артериита и последующей периферической и висцеральной ишемии.
Код по МКБ 10
- М30.0 Узелковый полиартериит.
- М30.2 Ювенильный полиартериит.
Эпидемиология узелкового полиартериита
Узелковый полиартериит относят к редким заболеваниям (регистрируют с частотой 0,7-18 на 100 000 населения); в популяции встречается чаще у мужчин, чем у женщин (6:4).
Частота узелкового полиартериита у детей не известна. В настоящее время крайне редок классический узелковый полиартериит, чаще встречается ювенильный полиартериит, отличающийся выраженным гиперергическим компонентом с возможным формированием очагов некрозов кожи и слизистых оболочек и гангрены дистальных отделов конечностей. Заболевание встречается во всех периодах детства, но ювенильный полиартериит чаще начинается в возрасте до 7 лет и у девочек.

[1], [2], [3], [4], [5], [6]
Причины узелкового полиартериита
Этиология заболевания в большинстве случаен остается неизвестной. Среди предрасполагающих факторов развития узелкового полиартериита можно выделить:
- вирусы гепатита В (наиболее часто), гепатита С, цитомегаловирус, парвовирус, ВИЧ;
- прием лекарственных препаратов (антибиотики, сульфаниламидные препараты);
- вакцинация,сыворотки;
- роды;
- инсоляция.

[7], [8], [9], [10], [11], [12]
Патогенез узелкового полиартериита
Патогенез поражения сосудов связан с отложением циркулирующих иммунных комплексов в их стенке и развитием клеточных иммунных реакций, приводящих к воспалительной инфильтрации и активации системы комплемента с последующим развитием фибриноидного некроза, нарушением структурной организации стенки артерий и формированием аневризм. В последующем происходят склеротические процессы, приводящие к окклюзии просвета артерий.
Симптомы узелкового полиартериита
Для узелкового полиартериита характерен полиморфизм клинических проявлений (множественный мононеврит, очаговый некротический гломерулонефрит, инфаркты сосудов кожи, сетчатое ливедо, артриты, миалгии, боли в животе, судороги, инсульты и др.). У 10% больных может развиться локальная (моноорганная) кожная форма болезни: пальпируемая пурпура, сетчатое ливедо, язвы, болезненные узелки. Однако чаще наблюдают повреждение всех тканей и органов (реже - сосудов легких и селезенки) с признаками фибриноидного некроза, полиморфной клеточной инфильтрацией, локальным разрушением эластических мембран, тромбозами и аневризмами сосудистой стенки.
Узелковый полиартериит занимает первое место среди системных васкулитов по развитию сердечно-сосудистых осложнений, среди которых можно выделить коронарииты. Особенность последних - преобладание дистального характера поражения, безболевых форм ишемии и очаговых некрозов миокарда с развитием очагового фиброза миокарда, определяемого при аутопсии. Клинически наскулит коронарных артерий может проявляться стенокардией, острым инфарктом миокарда, внезапной сердечной смертью и хронической сердечной недостаточностью. По данным Е.Н. Семенковой, хроническую сердечную недостаточность отмечают у 39% больных узелковым полиартериитом.
Может развиваться фибриноидный перикардит, по в этих случаях всегда необходимо исключать уремию. Характерна артериальная гипертензия (АГ), связанная с повышением содержания ренина в крови (гиперрениновая форма АГ), что, в свою очередь, связано с вовлечением в процесс почечно-сосудистого русла и формированием в ряде случаев ишемической болезни почек. Артериальная гипертензия характеризуется стабильно высокими цифрами АД, в трети случаев - злокачественным течением с быстрым поражением органов-мишеней, развитием ишемических и геморрагических инсультов, дилатацией полостей сердца и прогрессированием хронической сердечной недостаточности.
Где болит?
Что беспокоит?
Диагностика узелкового полиартериита
Диагностика узелкового полиартериита до развития характерной клинической картины чрезвычайно затруднительна. Лабораторные данные не имеют специфических для узелкового полиартериита отклонений.
- Клинический анализ крови (нормохромная анемия легкой степени, лейкоцитоз, тромбоцитоз, увеличение СОЭ).
- Биохимический анализ крови (увеличение содержания креатинина, мочевины, С-реактивного белка, а также щелочной фосфатазы и печеночных ферментов при нормальном уровне билирубина).
- Общий анализ мочи (гематурия, умеренная протеинурия).
- Иммунологическое исследование (увеличение уровня циркулирующих иммунных комплексов, снижение СЗ и С4 компонентов комплемента) антитела к фосфолипидам (аФЛ) обнаруживают у 40-55% больных, что ассоциируется с сетчатым ливедо, язвами и некрозами кожи, ANCA (три классическом течении узелкового полиартериита выявляются редко.
- Обнаружение в сыворотке крови больных НВsAg.
Для морфологического подтверждения диагноза узелкового полиартериита больным показана мышечная биопсия, а также биопсия почек, печени, яичка, слизистой оболочки желудка и прямой кишки. При невозможности ее проведения или получении сомнительных данных больным показана ангиография почек, печени, желудочно-кишечного тракта и брыжейки, при которой выявляют аневризмы от 1 до 5 мм и/или стенозы артерий среднего калибра.

[13], [14], [15], [16], [17], [18]
Для постановки диагноза узелкового полиартериита используют критерии, предложенные Американской коллегией ревматологов в 1990 г. (Lightfoot R. et al., 1990). *
- Потеря массы тела на 4 кг и более с момента начала заболевания (не связанная с особенностями питания).
- Сетчатое ливедо - пятнистые, сетчатые изменения рисунка кожи на конечностях и туловище.
- Боль в яичках или их болезненность при пальпации, не связанная с травматическим повреждением, инфекционным процессом и пр.
- Диффузные миалгии, слабость или болезненность при пальпации в мышцах нижних конечностей.
- Мононеврит - развитие множественной мононейропатии или полинейропатии.
- Развитие артериальной гипертензии с уровнем диастолического артериального давления >90 мм рт.ст.
- Повышение уровня мочевины >40 мг% и/или креатинина >15 мг% в сыворотке крови, не связанное с дегидратацией или нарушением выделения мочи,
- Инфицирование вирусом гепатита В (наличие HBsAg или антител к вирусу гепатита В в сыворотке крови).
- Ангиографические изменения (аневризмы и/или окклюзии висцеральных артерий, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболеваниями).
- Данные биопсии (нейтрофильная инфильтрация стенок средних и мелких артерий, некротизирующий васкулит).

[19], [20]
Узелковый периартериит – иммунопатологическое воспаление сосудов. Патология протекает с преимущественным поражением артерий мелкого и среднего калибра. Симптомы узелкового периартериита весьма разнообразны, что затрудняет диагностику. Несвоевременная терапия ведет к тяжелым осложнениям, прогноз на лечение которых в большинстве случаев неблагоприятный.
Общие сведения о заболевании
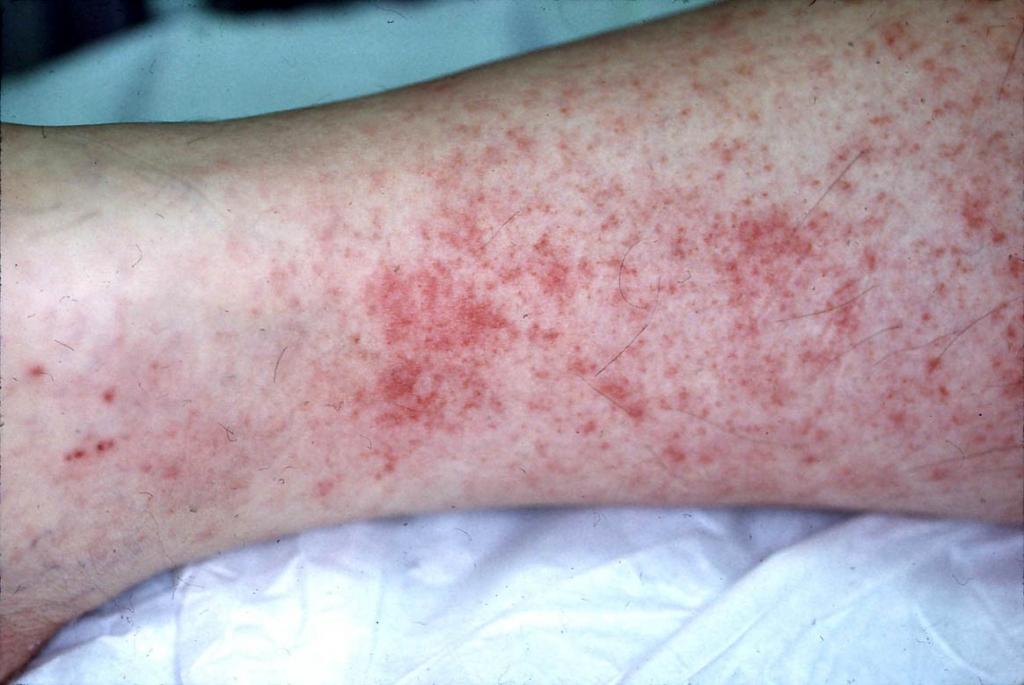
Заболевание, характеризующееся воспалительно-некротическим поражением периферических, мелких и средних висцеральных артерий, в медицине называется узелковый периартериит. Лечение и симптомы (на фото показана пораженная область) зависят от возраста пациента и особенностей организма. У патологии есть еще одно название - болезнь Куссмауля-Майера.
Узелковый периартериит (фото в статье) относят к редким заболеваниям. Однако наблюдается четкая тенденция к его распространению. Способствует этому размытость этиологии и отсутствие специфических клинических признаков. Эпидемиология изучена слабо, в год регистрируется 1 случай на 100 тыс. населения. Чаще всего заболевание встречается у мужчин в возрасте от 30 до 50 лет.
Причины возникновения патологии
Этиология заболевания доподлинно не установлена. Наиболее распространенной причиной возникновения узелкового периартериита (симптомы - косвенное тому подтверждение) является аллергия. Наиболее часто гиперергическая реакция сосудов возникает на пенициллины, препараты йода, сульфаниламиды, аминазин, ртуть, введение чужеродных сывороток. При исследовании биоматериала на биопсию в период обострения заболевания, в базальных мембранах сосудистых петель обнаруживаются антитела к аллергенам иммуноглобулины IgG, IgA, IgM.
Также есть все основания полагать, что причиной развития патологического процесса является вирусная инфекция. Чаще всего провоцирует развитие воспалительного процесса артерий сывороточный гепатит. Антитела к гепатиту В обнаруживаются в стенках пораженных артерий и мышцах. В 40 % случаев узелкового периартериита наблюдается длительное сохранение вируса HBsAg.
Существовала гипотеза о том, что артерии поражаются после перенесенного острого заболевания, возбудителем которого является стафилококк или стрептококк. Суть теории строилось на том, что возбудитель оказывает опосредованное токсическое действие на сосуды. Но у пациентов с периартериитом так и не удалось обнаружить грамположительные кокки.
Помимо основных причин, существуют факторы риска:
- Постоянно повышенное кровяное давление.
- Врожденная слабость эластического слоя сосудов.
- Ослабление стенок сосудов из-за токсического воздействия (алкоголь, наркотики).
- Облучение солнечной радиацией.
- Гипотермия.
- Профилактические прививки.
Классификация патологии

Общепринятой систематизации для заболевания не существует. В зависимости от локализации пораженных сосудов и симптомов, узелковый периартериит (фото представлено выше) классифицируют следующим образом:
- Классический, или поливисцеральный. Сопровождается лихорадкой, сильным истощением, мышечно-суставными болями. Прогноз при клиническом варианте чаще не благоприятный. Но рациональная профилактика может значительно удлинить срок жизни больного.
- Астматический, или эозинофильный. Во многих зарубежных странах заболевание носит название аллергический ангиит или синдром Черга-Штраусса. На начальных стадиях возникают приступы астмы, которым, как правило, предшествует гиперчувствительность к лекарственным препаратам, отсюда и название.
- Кожно-тромбангиитический. Основные симптомы узелкового периартериита – поражения кожи с образованием сосудистых аневризм, размером с чечевицу, болезненных при пальпации. В некоторых случаях наблюдаются некрозы мягких тканей, слизистых, гангрена конечностей. Кожный вариант развития болезни считается наименее опасным.
- Моноорганный. Такой вариант встречается очень редко, как правило, поражается какой-то один орган: почка, желчный пузырь. Диагноз ставится только при гистологии удаленного пораженного органа или при исследовании биоматериала, взятого при биопсии органа.
Также патологию классифицируют по скорости течения:
- Медленное прогрессирование свойственно для кожного варианта болезни Куссмауля-Майера. Отличается частыми рецидивами.
- Стремительное прогрессирование связано с поражением почек и артериальной гипертензией. Иногда патология развивается молниеносно, пациент умирает через год.
Как развивается узелковый периартериит

С помощью гистологических и гистохимических исследований было установлено, что морфологические изменения в сосудах при периартериите протекают в определенной последовательности.
Сначала возникает слизистая дистрофия стенок сосудов. Из-за разделения на части белково-полисахаридных комплексов соединительной ткани повышается сосудистая проницаемость. Дальше возникает фиброзный некроз, характеризующийся выпадением в стенки артерий масс фибрина. На этом фоне развивается воспалительная реакция клеток, при которой стенки сосудов лимфоцитами, лейкоцитами. Также в инфильтрате выявляются фибробласты, плазмоциты, которые очень быстро становятся преобладающими, что приводит к склерозу стенок артерий.
Заболевание развивается сразу или последовательно во многих органах. Но наиболее часто поражаются при узелковом периартериите почки, сосуды сердца, мозга, кишечника. В пораженных артериитом тканях и органах возникают местные изменения:
- Геморрагии – кровоизлияния различной тяжести.
- Нарушение клеточного обмена паренхимы.
- Образование язв и некрозов в пораженных очагах.
- Инфаркты с образованием рубцов.
- Нарушение эластичности сосудов.
- Цирротические изменения.
Распространенность воспаления сосудов и тяжесть, обусловленная процессом вторичных изменений, весьма разнообразны, что говорит о заболевании как о полиморфном.
Узелковый периартериит у взрослых: симптомы
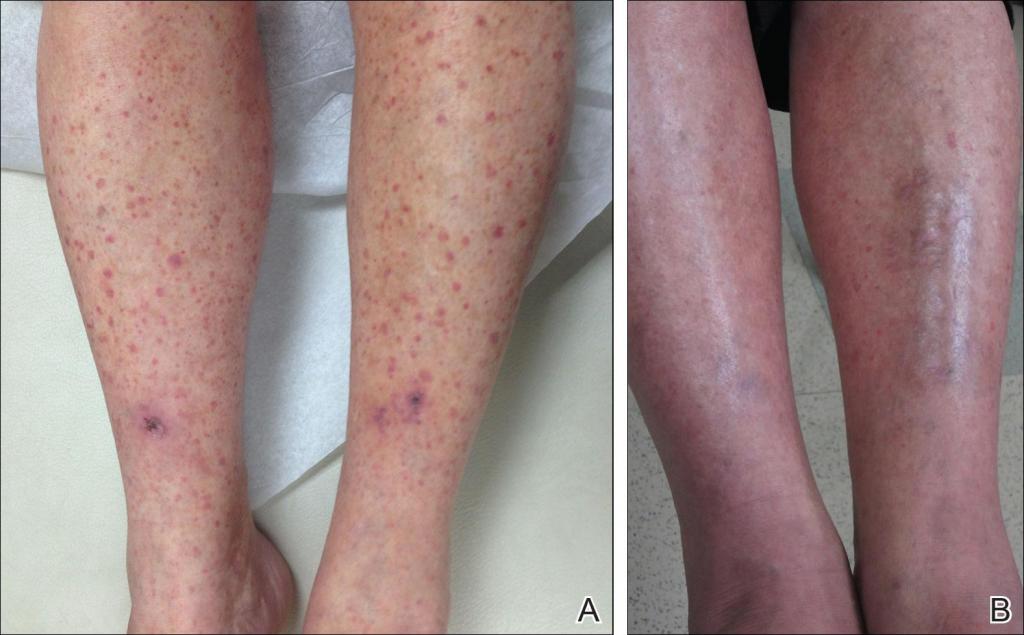
Заболевание начинается с общих клинических проявлений. Независимо от того, какой орган поражен, характерными признаками воспаления сосудов являются лихорадка, мышечно-суставные боли и похудание. Из-за большого разнообразия симптомы узелкового периартериита объединяют в синдромы, определяющие специфику клинической картины.
Почечный синдром наблюдается примерно у 90 % пациентов и характеризуется следующими признаками:
- Стабильная артериальная гипертензия.
- Заболевание сетчатки глаз с последующей потерей зрения.
- Обнаружение в моче белка, эритроцитов.
- Разрыв сосуда почки.
- Почечная недостаточность развивается в течение трех лет.
Абдоминальный синдром чаще наблюдается в начале патологии:
- Постоянные, нарастающие боли в животе.
- Понос, частота стула до 10 раз в день.
- Из-за тошноты развивается анорексия.
- Воспаление брюшины.
- В результате разрыва язв возникают желудочные кровотечения. Подобная симптоматика серьезно затрудняет лечение узелкового периартериита.
- Если причиной развития патологии стал сывороточный гепатит, нередко наблюдается развитие хронических форм гепатита и цирроза печени.
Кардиальный синдром встречается примерно у 70 % больных:
- Мелкоочаговые инфаркты миокарда.
- Разрастание соединительной ткани в сердечной мышце.
- Нарушение ЧСС.
- Сердечная недостаточность.
Легочный синдром проявляется у половины больных периартериитом:
- Бронхиальная астма.
- Кашель с небольшим количеством слизистой мокроты, иногда крови.
- Повышение температуры.
- Усиливающиеся признаки дыхательной недостаточности.
- Поражение периферических нервов.
- Расстройство чувствительности мышц.
- Мышечная слабость.
- Болезненность мышц, преимущественно икроножных.
Особенности узелкового периартериита у детей

Маленьких пациентов, страдающих иммунопатологическим воспалением сосудов меньше, чем взрослых. И это, пожалуй, единственный плюс. Девочки и мальчики болеют с одинаковой частотой и в любом возрасте.
Симптомы узелкового периартериита у детей в основном такие же, как у взрослых:
- Высокая температура, тяжело поддающаяся лечению.
- Нарастающая слабость.
- Снижение веса. Для детей даже незначительное похудание может повлечь серьезные проблемы.
- Боли в мышцах.
- Синюшный окрас ладоней и подошв.
- Некрозы кожи в основном на руках и ногах.
- Отеки слизистых.
У детей чаще возникают классический или кожно-тромбангиитический варианты узелкового периартериита (фото представлено выше). Причем кожный встречается в основном у детей дошкольного возраста. Помимо общих симптомов, на коже ног возникают болезненные узелки до 1 см в диаметре, которые быстро распространяются на туловище.
Течение патологии прогрессирующее, с тяжелым поражением сердца, почек, печени и других органов. Микроинфаркты внутренних органов нередко протекают бессимптомно, ни ребенок, ни родители даже не подозревают о нарушениях.
Пожизненный диагноз детям поставить сложно. В основном врачи ориентируются на наиболее выраженные признаки, касающиеся определенного органа.
Как проводится диагностика

Комплекс диагностических мероприятий для детей и взрослых одинаковый.
Лабораторные тесты включают общие и специфические исследования:
- В общем анализе крови наблюдается значительное превышение нейтрофилов, СОЭ. В некоторых случаях отмечается превышение числа эозинофилов, снижение эритроцитов и гемоглобина.
- Анализ на антитела к иммуноглобулинам Е показывает положительный результат.
- При ИФА гепатита В в сыворотке крови обнаруживаются антитела к HBsAg.
- Общий анализ мочи выявляет наличие белка до 3 г, эритроцитов, альбумина, креатина.
- При копрограмме в каловых массах обнаруживается слизь и примеси крови.
Основой диагностики узелкового периартериита являются клиническая симптоматика:
- Похудение на 4 кг и более при неизменном питании.
- Сосудистые изменения на коже (синюшный отчетливый рисунок).
- Боли в мышцах ног, причем обезболивающие препараты малоэффективны при ее устранении.
- Боли в яичках, не связанные с травмой или инфекционным заболеванием.
- Пациенты жалуются на постоянное повышенное кровяное давление.
- Наблюдаются характерные симптомы мононеврита: ухудшение чувствительности мышц, невозможность согнуть пальцы в кулак, стопу, мышцы атрофируются.
При выявлении любых трех критериев ставится диагноз узелковый периартериит.
Дифференциальная диагностика
Вследствие схожести многих заболеваний с узелковым периартериитом в симптомах лечение недуга часто назначают неправильное. Особенно опасна антибиотическая терапия, ухудшающая состояние пациентов. Во избежание тяжелых последствий иммунопатологическое воспаление сосудов следует дифференцировать от других заболеваний:
- Периартериит необходимо дифференцировать от некоторых форм опухолей. Гипернефрома почки, рак поджелудочной железы протекают со схожими симптомами. Для всех заболеваний характерны лихорадка, миалгия, резкое снижение веса.
- В самом начале клиническая картина воспаления сосудов схожа с инфекционным эндокардитом (воспаление оболочки сердца) и злокачественной гранулемой. Из общих симптомов выделяют ознобы, обильное потоотделение и зуд.
- Абдоминальные формы по клинике схожи с дизентерией и острым животом.
У детей дифференциальная диагностика болезни Куссмауля-Майера включает следующие заболевания:
- Лимфогранулематоз.
- Острый лейкоз.
- Инфекции вирусной и бактериальной этиологии.
- Сепсис.
- Красная волчанка.
- Дерматомиозит.
Наибольшую сложность вызывает дифференциация абдоминального синдрома с некротическим энтероколитом, гепатитом, кишечными инфекциями.
Немедикаментозные методы терапии
При лечении узелкового периартериита клинические рекомендации заключаются в следующем:
- Терапевтические мероприятия должны осуществляться под постоянным наблюдением медицинского персонала и лечащего доктора. И взрослые, и дети в острые периоды патологии должны находиться в стационаре.
- В период обострения ограничивается двигательный режим пациента. Следует сохранять правильную осанку при ходьбе или когда пациент сидит. Спать необходимо на жестком матрасе и небольшой тонкой подушке.
- Исключить психические и эмоциональные нагрузки.
- Показаны ежедневные непродолжительные пешие прогулки в вечернее время. Пребывание на солнце следует исключить.
- Ввиду иммунопатологического механизма заболевания все пациенты обязаны соблюдать гипоаллергенную диету. При значительном прогрессирующем снижении веса показана белковая диета. При почечном синдроме потребление жидкости пациентом находится под контролем.
- Для профилактики остеопороза рекомендовано потреблять пищу с высоким содержанием кальция и холекальциферола (витамин D).
- Лечебную физкультуру проводят в зависимости от состояний больного и его индивидуальных возможностей.
К хирургическим методам прибегают крайне редко. Основными способами оперативного лечения являются протезирование, шунтирование (в основном операцию проводят на сердце, реже на желудке), трансплантация почек.
Медикаментозное лечение

У каждого пациента разные симптомы узелковый периартериит. Лечение, соответственно, назначается индивидуально. Однако общие методы терапии для всех едины.
Пациенты должны хорошо понимать, что заболевание тяжелое и положительного эффекта можно достигнуть лишь при продолжительной непрерывной, комплексной терапии. Как правило, лечение осуществляется совместными усилиями ревматолога, нефролога, у детей - педиатра и других специалистов.
Наиболее действенными являются следующие препараты:
Профилактика заболевания
При классическом варианте заболевания прогноз неблагоприятный. Но адекватная терапия и рациональная профилактика могут значительно продлить жизнь пациента. Специфических профилактических рекомендаций узелкового периартериита не существует. Необходимо реагировать на иммунопатологические реакции организма при воздействии любых факторов, особенно лекарственных препаратов. Вакцинацию и переливание крови лучше проводить в медучреждениях, где регулярно ведется эпидемиологический надзор.
Читайте также:


