Диета при дисплазии суставов у ребенка
ЛФК при дисплазии тазобедренных суставов у детей: гимнастика и упражнения
Дисплазия тазобедренного сустава – это врожденная патология расположения элементов, составляющих тазобедренный сустав. Дисплазию можно охарактеризовать, как порок развития всех частей сочленения.
К сожалению, данное заболевание встречается довольно часто. В зависимости от вида смещения головки бедренной кости дисплазию подразделяют на:
- вывих;
- подвывих;
- предвывих.

Для успешного лечения крайне важно как можно раньше диагностировать патологию. Если оставить дисплазию без внимания, формирование сустава младенца пойдет неправильным путем, что чревато в дальнейшем неисправимыми дефектами, вплоть до инвалидности.
Родители должны иметь понятие о симптомах этого патологического состояния, так как при первых признаках дисплазии необходимо срочно показать ребенка врачу. Самое типичное проявление дисплазии у детей – это ограничение движений в тазобедренном суставе при пассивном отведении бедра.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Присутствие этого признака проверяется так:
- малыша кладут на спинку;
- ножки сгибают в коленных и тазобедренных суставах;
- мягкими движениями отводят бедра в разные стороны.
При дисплазии пассивное разведение ножек будет ограничено.
Существует еще один способ определения патологии:
- ребенка кладут на живот;
- его ножки сгибают на манер ползанья.
Если тазобедренный сустав поврежден, в этой позе нарушение будет заметно.
О наличии дисплазии может свидетельствовать асимметричное расположение складочек, расположенных под ягодицами и на бедре. При тяжелой патологии возможно укорочение конечности.

Обычно комплекс терапевтических процедур при дисплазии заключается в лечении положением, для которого применяют метод широкого пеленания или в наложении шины. Кроме того, дисплазия у детей лечится ЛФК и массажем.
При слабовыраженной патологии можно ограничиться этими действиями, тем более что гимнастика при дисплазии тазобедренных суставов – мера весьма эффективная. Особенно хорошо помогает зарядка на раннем этапе заболевания. Для полного выздоровления малышу порой достаточно несколько сеансов ЛФК.
Любые упражнения из ЛФК нужно выполнять на твердой ровной поверхности. Это может быть пеленальный или обеденный стол. Под малыша следует положить непромокаемую пеленку. Массаж проводится один раз в день. Для процедуры следует выбирать то время, которое благоприятно для ребенка, то есть когда малыш не голоден, у него хорошее настроение и его ничего не беспокоит.
Количество сеансов на курс составляет от 10-ти до 15-ти. Для закрепления эффекта всего необходимо пройти 2-3 курса, между которыми обязательно должен присутствовать перерыв в 1,5-2 месяца.
Это обусловлено тем, что для маленьких детей массаж является большой нагрузкой.
Обхват сустава. Ребенок находится на спине, массажист обхватывает весь сустав и массирует его. Другой вариант: в том же положении массируется лишь передняя поверхность бедер, после этого ребенка переворачивают на живот и те же движения проделывают на задней поверхности бедра, с особой осторожностью, если есть врожденный вывих бедра.
- Массаж начинается с поглаживания. Руки должны плотно прилегать к тельцу в области тазобедренного сустава. Необходимо контролировать давление рук, оно не должно быть сильным. Руки должны легко скользить по поверхности кожи и не смещать ее.
- Спиральные массирующие движения выполняются либо всей ладонью, либо указательным и большим пальцами. Поверхность бедер рядом с гениталиями массировать нельзя. Поглаживания необходимо выполнять в течение 3-5 минут, после этого делают растирания.
- При растираниях давление рук должно быть сильнее, руки не просто скользят по телу, а смещают кожные покровы. Кожу лучше растирать подушечками пальцев, глубоко проникая ими в мышцы. При растирании можно использовать ту же технику, как и при поглаживании. Длительность процедуры — 10 минут.
Очень полезно при дисплазии у детей включать в ЛФК массирование стоп, делать растирание ягодиц и поясничной области. Эти процедуры улучшают циркуляцию крови. Упражнения делают 2-3 раза в день, каждое из них выполняется по 10-15 раз:
Если на суставе ребенка наложена шина, гимнастику нужно проводить в том объеме, который приемлем для данной укладки.
Отводя в стороны согнутые ножки младенца, необходимо стараться с максимальной осторожностью класть их на стол. При этом нужно все время наблюдать – присутствует ли положительная динамика. После проведенных оздоровительных курсов ЛФК родители должны показать ребенка ортопеду.
Для определения результата терапии может потребоваться рентгенография сустава. Врач, изучив снимок, определит состояние, в котором находится сустав малыша. Если лечебная физкультура не помогла, может понадобиться наложение шины. Но чаще всего данной меры можно избежать, если вовремя заподозрить дисплазию и проводить курсы лечебной гимнастики.
- Причины дисплазии тазобедренных суставов у детей
- Факторы риска формирования дисплазии
- Классификация недуга
- Характерные симптомы
- 1. Признаки дисплазии, когда ребенок еще не ходит
- 2. Симптомы, когда ребенок начал ходить
- 3. Симптомы у подростков и взрослых
- Методы диагностики
- Диагностика при осмотре у грудничков до года
- УЗИ и рентген тазобедренных суставов для диагностики
- Лечение
- Стандартное консервативное лечение
- Операция
- Заключение
Дисплазия тазобедренных суставов у детей – врожденное недоразвитие суставной впадины и головки бедерной кости либо врожденная повышенная подвижность сустава из-за слабости связочно-мышечного аппарата. Такое нарушение развития элементов тазобедренного сустава (одного или сразу обоих) приводит к неправильному взаиморасположению суставных структур, вследствие чего головка бедра смещается относительно суставной поверхности, формируется подвывих, предвывих либо вывих сустава.
Четыре основные причины патологии:
Патологию необходимо выявлять и лечить с первых дней жизни младенца – только так можно избежать серьезных нарушений двигательных функций ног. В раннем возрасте малыша дисплазия практически не беспокоит, но если ее вовремя не устранить, то впоследствии она может привести значительным трудностям при ходьбе и инвалидности.
По статистике диспластический процесс тазобедренных суставов (сокращенно ТБС) диагностируют у 2–3% новорожденных. В 80% случаев болеют девочки.
Дисплазия одного либо обоих тазобедренных сочленений успешно лечится. Комплексный подход плюс разработанные современные методики позволяют успешно устранять патологию в раннем детстве. Родителям нужно запастись терпением, потому что лечение в зависимости от степени недоразвития элементов суставов может быть длительным.
Далее из этой статьи вы узнаете о видах дисплазий, причинах их развития, особенностях симптомов у детей разных возрастов, о методах диагностики и современных способах лечения недуга.
Точные причины этого врожденного недуга медики не знают. Существует несколько теорий, наиболее обоснованные их которых – это генетическая и гормональная:
(если таблица видна не полностью – листайте ее вправо)
Три основные формы патологии:
Четыре степени тяжести патологии:

Дисплазия бывает односторонней или двусторонней. Двустороннюю диагностируют в 7 раз реже односторонней, а правостороннюю – в 1,5–2 раза реже левосторонней.
На начальном этапе недуг не причиняет новорожденному никакого дискомфорта или болей. Внешне ребенок практически ничем не отличается от здоровых малышей, но характерные признаки проблемы может обнаружить врач-ортопед или педиатр при осмотре в роддоме либо внимательная мама уже дома.
Дисплазия тазобедренных суставов у детей до года определяется по следующим симптомам (на которые можно обратить внимание во время купания, переодевания или пеленания грудничка):
- несимметричности кожных складочек на ягодицах и бедрах,
- разной длине ног,
- развороту стопы со стороны пораженного сустава наружу,
- ограничению подвижности в суставах бедер либо легкому и неестественному отведению ножки со щелчком.

Явные симптомы диспластического процесса появляются у ребенка, когда он начинает ходить:
Если по каким-то причинам патологию не выявили и не устранили в раннем детском возрасте, то с годами она переходит в более тяжелую форму – диспластический коксартроз. При этом симптомы становятся ярко выраженными:
- У подростков или взрослых вывих одной или обоих головок бедра существенно влияет на походку: трудность вызывает обычная ходьба, а прыжки, бег, приседания или другие действия порой вообще невозможны.
- Движения ногами болезненны, при одностороннем процессе возникает атрофия мышц ноги, искривление позвоночного столба в районе поясницы, возможно нарушение функций органов малого таза.
- Вправление вывиха со временем становится все затруднительнее из-за постепенного заполнения суставной впадины соединительной и жировой тканью.
- Нередко пациенту дают 3 либо 2 группу инвалидности.
Первый осмотр новорожденного проводит неонатолог и врач-ортопед еще в родильном доме. Детей в возрастах 1, 3, 6 и 12 месяцев в обязательном порядке амбулаторно обследуют у детского ортопеда на предмет обнаружения дисплазии.
(если таблица видна не полностью – листайте ее вправо)
Врач предполагает дисплазию при обнаружении одного достоверного или трех неспецифических признаков. Для подтверждения диагноза доктор назначает рентген и УЗИ тазобедренного сустава.
УЗИ тазобедренных соединений – высокоинформативная и безопасная методика – отличная альтернатива рентгенограмме у новорожденных.
Рентгенограмму назначают малышам старше 3 мес. по причине того, что у детей младше этого возраста значительная часть суставной впадины и головки бедра состоит из хрящей, поэтому не видна на снимке. Для чтения детских рентгеновских снимков предусмотрены особые схемы с горизонтальными и перпендикулярными линиями.
Рентген- и УЗ-диагностика у взрослых – это основные классические методы обследования при подозрении на вывих или коксартроз тазобедренных сочленений.
Лечат эту врожденную патологию детский ортопед совместно с мануальным терапевтом, врачом ЛФК, физиотерапевтом. Терапия дисплазии тазобедренных суставов у детей – длительный процесс, который начинают с первых месяцев жизни малыша (при ранней диагностике). Выбор способов лечения, их комбинация, длительность терапии зависят от степени дисплазии и возраста пациента.
(если таблица видна не полностью – листайте ее вправо)
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Это специальное ортопедическое приспособление, в котором малыш находится постоянно до завершения формирования тазобедренных суставов. Устройство состоит из грудного бандажа и распорок, которые крепятся липучками к голеностопам.
Различные модификации абдукционных шин
Показаны при оставшихся дефектах на завершающем этапе лечения.

Специальные упражнения назначают в комплексе с другими методами с первых дней жизни. Они укрепляют мышцы и связки тазобедренного сустава, способствуя полноценному развитию ребенка.
УФО, аппликации с парафином, электрофорез с кокарбоксилазой, хлористым кальцием, аскорбиновой кислотой.
Назначают после первой недели жизни грудничка. Он улучшает кровоснабжение неполноценного сустава, предотвращая мышечную дистрофию.
Накладывают после вправления вывиха, которое возможно до 5–6 летнего возраста ребенка.
Хирургическое лечение необходимо в следующих пяти случаях:
Оперативное вмешательство проводят ребенку после достижения 1 года.
В тяжелых случаях делают открытое вправление вывиха либо проводят корригирующую операцию на кости бедра и вертлужной впадине. Взрослым в тяжелых случаях делают эндопротезирование пораженного сочленения.
Дисплазию ТБС в младенческом возрасте лечат за несколько месяцев, после чего ребенок растет и развивается здоровым. Чем позднее ее обнаружат – тем больше времени и сил уйдет на лечение. Коррекция вывихов в подростковом или взрослом возрасте обычно не обходится без операции и длительной реабилитации.
Поэтому родителям следует посещать детского ортопеда и выполнять его рекомендации. Только своевременное обследование и лечение поможет избежать тяжелых последствий врожденного диспластического процесса.

- Отчего хрустят суставы? Что делать?
- Препараты хондропротекторы для лечения суставов
- Правильные упражнения при сколиозе, пять правил лечебной физкультуры
- Полная характеристика остеопороза костей: симптомы, лечение, последствия болезни
- Эффективное лечение остеопороза средствами народной медицины
При неправильном развитии тканей и органов приходится говорить о таком заболевании, как дисплазия. Возникает в результате дефектов развития в период эмбрионогенеза. Очень часто дисплазии подвергается опорно-двигательная система. Также, дисплазия может развиться и в первые недели жизни после рождения. Поэтому крайне важно наблюдаться за здоровьем и нормальным развитием ребенка. В последнее время
недуг встречается у подростков и взрослых людей. Поэтому утверждать, что дисплазия исключительно врожденная патология, не приходится. Данный термин применим к любым заболеваниям, которые спровоцированы аномалией развития тканей и органов.
Причины и виды дисплазии
Основной причиной дисплазии является генетическая предрасположенность, наследственность. Это и становится главным фактором врожденной дисплазии органов. 
Данной аномалии подвержены дети, чьи матери во время беременности вели не здоровый образ жизни: вредные привычки, неправильное питание, нарушения течения беременности, заболевания у женщины вирусного характера во время вынашивания малыша.
Из-за таких рисков, большую роль играет питание будущей матери. Важно, чтобы рацион был максимально насыщен витаминами и минералами. Не стоит ограничивать себя в потреблении некоторых продуктов. Достаточно просто потреблять все в меру, и по рекомендации доктора. Если же наблюдается дефицит витаминов, детки часто страдают дисплазией опорно-двигательной системы.
Среди причин дисплазии приобретенного характера стоит отметить такие:
- Изменение гормонального фона организма;
- Кислородное голодание сосудов;
- Неблагоприятные экологические условия окружающей среды;
- Инфекционные заболевания;
- Гинекологические заболевания;
- Травмы во время родов;
- Вирус папилломы человека.
Что же касается видом дисплазии, то они отличаются характером поражения тканей и органов. Очень часто у женщин развивается дисплазия шейки матки. Причиной может послужить травма во время родов, гормональный дисбаланс. Но, основной фактор дисплазии шейки матки все еще не установлен. Для такой патологии характерно перерождение клеток тканей, их замещение. Опасность такого недуга состоит в вполне возможном злокачественном перерождении клеток.

Следующий вид — дисплазия тазобедренного сустава. В большинстве случаев встречается у новорожденных детей, а значит является врожденной патологией. Реже может развиться уже в зрелом возрасте. В этом случае наблюдается выпад головки бедра из ямки лимбуса. Часто патология поражает только одно бедро. Очень важно своевременно обнаружить дисплазию. Достаточно квалифицированной визуальной диагностики ножек ребенка сразу же после рождения. Так, заметно, что одна ножка длиннее другой. Складки расположены несимметрично. Если же не выявить проблему вовремя, ребенок может всю жизнь страдать от нарушения двигательной активности.
Обязательно стоит упомянуть такой распространенный вид патологии, как дисплазия соединительной ткани. Здесь стоит говорить только о врожденном заболевании. В течение жизни дисплазия соединительной ткани развиваться не может. Наблюдается дисфункция соединительных тканей: хрящей, суставов, сухожилий. Такой вид дисплазии часто является частью следующих заболеваний:
- Синдром Стиклера;
- Синдром Морфана;
- Синдром Элерса-Данлоса.
Часто приводит к астигматизму, миопии, нарушению всасываемости необходимых веществ в желудке, пролапсу митрального клапана сердца, астении. Это заболевание не относится к числу тяжелых. Очень часто люди с дисплазией соединительной ткани живут, как обычное здоровое население. Достаточно только поддерживать состояние здоровым образом жизни, применением витаминных комплексов, правильным питанием. Но, человек более подвержен развитию других недугов.
Достаточно редким видом недуга является прогрессирующая фиброзная дисплазия. В этом случае поражаются мышцы, связки, артерии, сосуды множественными воспалительными процессами. Из-за этого в данных тканях начинают откладываться кальцификаты. С течением времени происходит полное окостенение тела человека, что приводит к неподвижности скелета. Любой вид дисплазии характеризуется увеличением количества клеток. Для поддержания работы организма большую роль играет налаживание правильного питания.
Симптомы недуга зависят от вида дисплазии. Общим для всех видов проявлениям является увеличение клеток в размерах и количестве. Определить это можно при помощи несложных лабораторных исследований. Также, правильное питание подбирается под конкретный тип патологии. В некоторых случаях очень важно насытить организм кальцием. В то время, как при фиброзной дисплазии кальций практически полностью исключается из питания.
Правильное питание при дисплазии
При медикаментозном или хирургическом лечении дисплазии очень важно соблюдать правильное питание. Только такой комплексный подход к проблеме поможет максимально снизить проявления недуга. Так, при дисплазии шейки матки важно насытить ежедневный рацион питания продуктами, богатыми фолиевой кислотой. Значит питание женщины долго состоять из такой пищи:
- Бобы;
- Бананы;
- Свекла;
- Яичный желток;
- Пивные дрожжи;
- Спаржа;
- Цитрусовые;
- Чечевица;
- Говяжья печень;
- Цветная капуста;
- Морковь.
Также, для женского здоровья большую роль играет витамин С, который повышает как общий, так и местный иммунитет. Является природным антиоксидантом, который нейтрализует воздействие свободных радикалов на организм. Так, в рацион питания включаются шиповник, черная смородина, лимоны, калина, брокколи, черемша, земляника, рябина, шпинат, киви, болгарский перец.

Не стоит забывать и о таких элементах, как селен, и витамин Е. При дисплазии шейки матки они очень важны. Найти их можно в таких продуктах питания: орехи, растительное масло, курага, морепродукты, чеснок, пшеница, овсянка, чернослив, оливки, сельдерей, гречневая крупа. При данной патологии стоит нормализовать уровень бета-каротина в организме при помощи такого питания: морковь, кабачки, куриные яйца, молочная продукция, овощи, зеленый чай.
Чтобы избежать развития дисплазии тазобедренного сустава в разные периоды жизни, важно максимально сбалансировать рацион питания. Особенно это касается беременных женщин, ведь в это время увеличивается нагрузка на суставы. Также, патологии подвергаются люди, с малоподвижным образом жизни. Лечебное питание состоит из витаминов, минералов, и большого количества жидкости. Ежедневное меню должно состоять из свежих овощных салатов, растительного масла, морской рыбы, творога, сметаны, яичного желтка.
В случае дисплазии соединительной ткани нужно насытить меню белковой пищей. Так, правильное питание состоит из:
- Рыба;
- Мясо (курица, кролик, говядина, индюшатина);
- Твердые сорта сыра;
- Бобовые.
Положительное влияние на состояние соединительной ткани оказывают холодцы, бульоны из сухожилий и хрящей животных. Также, в питание стоит включить жирные кислоты Омега-3. Соблюдая данные рекомендации можно избежать тяжелых последствий дисплазии. Очень важно заниматься подвижными видами спорта. Особенно, если трудовая деятельность больного заключается в сидячей малоподвижной работе.
Вредные продукты питания при дисплазии
Что же касается вредных продуктов питания при дисплазии, здесь должны соблюдаться правила стандартной лечебной диеты. Из рациона обязательно исключаются такое питание:
- Соления;
- Маринады;
- Копчености;
- Острая пища;
- Жирная, жареная пища;
- Маринады;
- Уксус.

На состоянии здоровья негативно сказываются различные сладости. Особенно искусственного происхождения. Разрешается включать в рацион питания небольшое количество меда. А вот выпечку, шоколад, печенье, конфеты, сдобу, мороженое стоит исключить. Также, не стоит при готовке использовать специи и приправы. Соль можно лишь в ограниченном количестве.
Любое лечебное питание категорически запрещает употребление алкогольных и спиртных напитков. В некоторых случаях запрещены даже медикаментозные препараты на спиртовой основе. Только при соблюдении здорового образа жизни, без алкоголя и курения, можно добиться положительного результата. Большую роль играет утренняя зарядка, подвижность в течение дня, занятия ЛФК, плаванье. При комплексном подходе к проблеме дисплазия поддается терапии.

Общие сведения
Дисплазия соединительной ткани в организме зачастую манифестирует патологией со стороны опорно-двигательного аппарата, в том числе и патологией крупных (тазобедренных и коленных) суставов в виде дисплазии коленных суставов и дисплазии тазобедренных суставов. Врожденный вывих бедра (синоним врождённая дисплазия тазобедренных суставов), относится к тяжёлым порокам развития опорно-двигательного аппарата и занимает одно из ведущих мест среди всех врождённых заболеваний суставов. По литературным данным различные степени недоразвития тазобедренного сустава (дисплазия) встречаются у 0,5-5% новорожденных детей.
Нестабильность тазобедренного сустава, подвывих/вывих бедра диспластического генеза у детей имеет тенденцию к быстрому прогрессированию и является ведущей причиной развития диспластического деформирующего коксартроза уже в подростковом возрасте. При отсутствии адекватного лечения прогрессирующие трофические/функциональные нарушения в тазовом суставе (ТС) приводят к вторичным тяжелым нарушениям структур сустава, что и обуславливает дисфункцию опоры конечности и ее движения, нарушения физиологического положения таза, искривление позвоночника и последующее развитие деформирующего коксартроза и остеохондроза, являющихся ведущей причиной инвалидизации у взрослых.
Код дисплазия тазобедренных суставов по мкб-10: Q65.0; Q65.1; Q65.2; Q65.3; Q65.4; Q65.5; Q65.6; Q65.9. Дисплазия тазобедренных суставов у детей характеризующаяся недоразвитием практически всех элементов тазобедренного сустава (костей, мышц, капсулы сустава, связок, сосудов, нервов) и измененными пространственными соотношениями вертлужной впадины и головки бедренной кости. В целом, по литературным данным различные степени недоразвития тазобедренного сустава (дисплазия) встречаются у 0,5-5% новорожденных детей. При этом, диспластические изменения в тазобедренных суставах обнаруживают с двух сторон в 25% случаев. Левостороннее поражение встречается чаще (1:1,5), чем правостороннее. Патологии ТС статистически достоверно встречается чаще у девочек (1:3). Более того, у девочек отмечаются более тяжелые степени задержки развития суставов, т.е. эту патологию можно отнести к сопряженной с полом.
Тазобедренный сустав выполняет не только физиологическую функцию многоосевого движения. Его особенностью (в сочетании с функцией позвоночника) является формирование правильной осанки человека, что обусловлено его анатомическим строением (рис. ниже) — сочетанием шарообразной головки бедренной кости и вертлужной впадины, формирующих с помощью связочно-мышечного аппарата чрезвычайно стабильное сочленение.
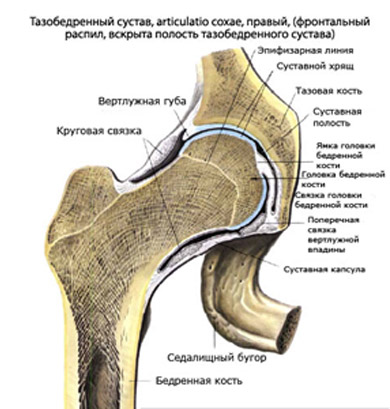
В тоже время у новорожденного ребенка даже в норме строение тазобедренного сустава отличается незрелостью (не полностью сформированной структурой), избыточной эластичностью связок сустава, что проявляется:
- неглубокой уплощённой вертлужной впадиной;
- несоответствием размера головки бедренной кости относительно размера вертлужной впадины;
- недостаточной плотностью суставной капсулы;
- слабой развитостью мышечной ткани таза (ягодичной мышцы).
По сути, головка бедра у младенцев удерживается во вертлужной впадине лишь круглой связкой, суставной капсулой и вертлужной губой. Кроме того, преобладающая часть элементов сустава при рождении ребенка является хрящевой, а процесс оссификации и роста кости активно продолжается с 1 до 3-х лет. На первом году жизни увеличивается преимущественно оссификация шейки бедренной кости, сохраняя хрящевое строение лишь в ее верхнем отделе. В этот же период отмечаются наибольшие темпы роста вертлужной впадины. В норме рост головки бедренной кости и вертлужной впадины происходит синхронно.
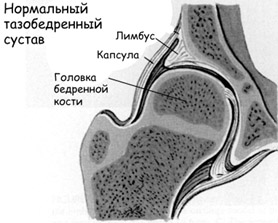
При дисплазии тазобедренного сустава у новорожденных суставная впадина, головка/шейка бедра изменены, но соотношение суставных поверхностей еще соответствует норме. Именно выраженность анатомических дефектов сустава, являющихся следствием тканевой сегментарной неполноценности, и определяет степень дисплазии. Врожденная дисплазия ТБС проявляется в трех формах, которые постепенно переходят одна в другую (рисунки ниже):
- Неустойчивое бедро (предвывих) — характеризуется нестабильностью сустава на фоне дисплазии соединительной ткани. Ее анатомическим проявлением является периодическим смещением головка бедра внутри суставной полости. Т.е. головка бедренной кости за пределы вертлужной впадины не смещается. При этом, вывих и вправление осуществляется легко.
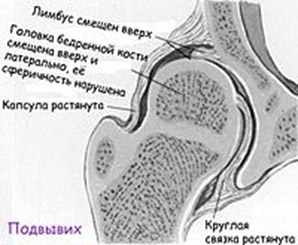
- Подвывих бедра — суставная поверхность головки бедренной кости частично смещается наружу и вверх относительно вертлужной впадине, но не выходит за пределы лимбуса. При этом контакт между этими элементами сустава сохранен. Круглая связка и капсула растянуты, а лимбус смещается вверх, теряя функцию поддержки, что и позволяет головке бедра смещаться вверх и частично в стороны.
- Вывих бедра – головка бедренной кости сдвигается еще выше и выходит за пределы вертлужной впадины. При этом контакт головки бедра с суставной впадиной полностью утрачен. Лимбус смещён вниз, связки и капсула сустава растянуты. Вывих относится к наиболее часто встречаемой форме поражения тазобедренного сустава (около 70%).
При отсутствии лечения/или его неэффективности постепенно вертлужная впадина заполняется соединительно-жировой тканью, что затрудняет или делает невозможной процедуру вправления сустава.
Большое значение имеет раннее выявление нестабильности ТБС и своевременное начало лечения, поскольку по мере взросления ребенка заболевание прогрессирует, что существенно нарушает биомеханику нижних конечностей, требует проведения корригирующих хирургических вмешательств, направленных на стабилизацию сустава, что значительно снижает качество жизни.
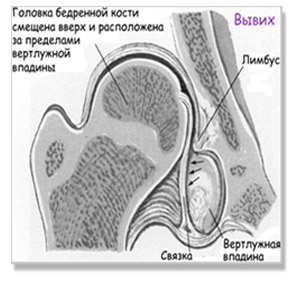
Патогенез
Дисплазия тазобедренных суставов обусловлена недостаточностью соединительной ткани, обусловленной мутациями различных генов в разных сочетаниях и воздействием неблагоприятных факторов внешней среды. Характерными анатомическими проявлениями дисплазии ТБС являются недоразвитие сустава: гипоплазия и уплощение вертлужной впадины у новорожденного, замедление развития головки бедренной кости, сумочно-связочного и нервно-мышечного аппарата сустава, что и обуславливает его повышенную подвижность.
Классификация
Выделяют несколько видов дисплазии тазобедренного сустава:
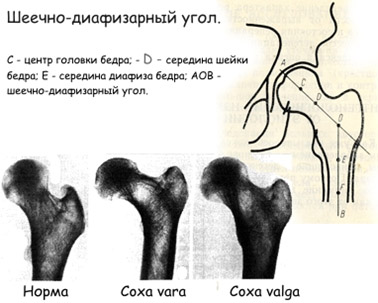
- Дисплазия бедренной кости. Механизм развития дисплазии ТБ заключается в нарушении шеечно-диафизарного угла, определяющего централизацию головки бедра в вертлужной впадине (угла сочленения шейка бедра с его телом). Может наблюдаться как уменьшение угла тазобедренного сустава — coxa vara, так и его увеличение — coxa valga (рис. ниже).
- Ацетабулярная дисплазия. Патология обусловлена нарушением развития вертлужной впадины, которая уменьшена в размерах, более плоская, с недоразвитым хрящевым ободком.
- Ротационная дисплазия. Обусловлена несовпадением осей движение всех суставов нижней конечности (избыточным углом антеторсии бедренной кости), то есть, нарушением расположения головки бедренной кости относительно вертлужной впадины.
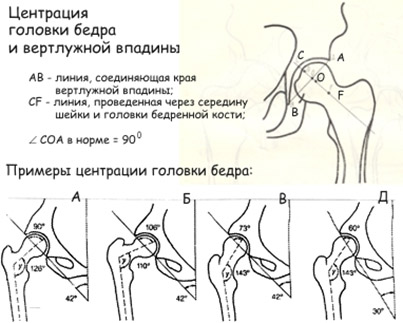
По клинико-рентгенологическим критериям выделяют предвывих (неустойчивое бедро), подвывих (первичный, остаточный и вывих бедра (переднебоковой/боковой), надацетабулярный и подвздошный высокий вывих.
Причины
В этиологии дисплазии ТБС у детей ведущее значение играет задержка развития сустава в период внутриутробного развития (эмбриональной закладки), развивающаяся под воздействием неблагоприятных эндо/экзофакторов, а также внешние воздействия на сустав после рождения ребенка. К факторам, способствующим развитию дисплазии ТБС относятся:
- Неблагоприятная наследственность (передается аутосомно-доминантным способом от родителей к ребенку).
- Осложнения и неблагоприятное течение беременности (тазовое предлежание плода, крупный плод, маловодие, токсикоз первой половины беременности, роды у женщин до 18 и старше 35 лет).
- Повышенная выработка релаксин-гормона, который выделяется в организме женщины тканями матки и плацентой для подготовки непосредственно к родам (воздействует на связки, увеличивая их эластичность).
- Заболевания щитовидной железы.
- Инфекционные заболевания с 10 по 15 неделю беременности (ОРВИ, краснуха, грипп).
- Внешние воздействия – неконтролируемый прием лекарств во время беременности и алкоголя, рентгеновское излучение, радиация, неблагоприятная экологическая обстановка.
- Нерациональное питание во время беременности, способствующие развитию нарушений водно-солевого и белкового обмена, дефицита витаминов и минералов в организме.
- Тугое пеленание ребенка с выпрямленными ножками.
Симптомы дисплазии тазобедренного сустава
Как правило, симптомы у новорожденного при дисплазии ТБС при отсутствии смещения головки бедра чрезвычайно скудны. Основным симптомом в этом периоде можно считать наличие избыточной ротации в одном/обеих суставах, а также увеличение пассивной подвижности в ТБС. У грудных детей ранними и основными клиническими симптомами неустойчивого бедра являются:
- Ограничение угла пассивного разведения ног в тазобедренных суставах у новорожденного, согнутых под прямым углом. В норме бедра должны отводятся до горизонтальной плоскости (80-90), при наличии патологии отмечается ограничение отведения бедра (двухстороннее или на стороне поражения).
- Асимметрия ягодичных складок и складок кожи на бедре.
- Относительное укорочение ноги и ротация конечности кнаружи.
- Симптом щелчка или соскальзывания Маркса-Ортолани/Барлоу.
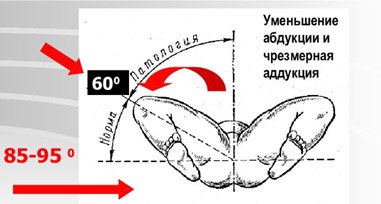
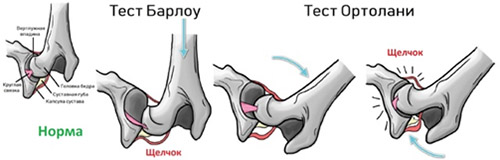
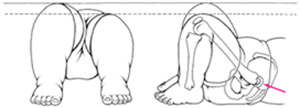
Более поздние симптомы вывиха бедра появляются с началом самостоятельной ходьбы и проявляются выраженным ограничением отведения бедра, укорочением бедра (признак Галеацци).
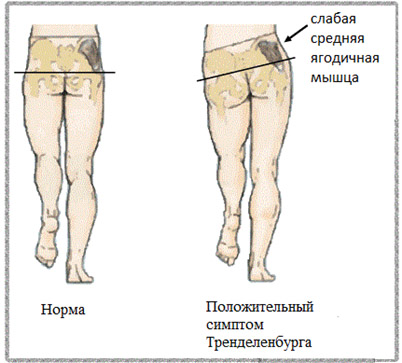
Симптомы у взрослых проявляются болевым синдромом в ТБС, быстрой утомляемостью при ходьбе, более высоко расположенным большим вертелом и нарушением локомоторных функций (специфический патобиомеханический симптомокомплекс, проявляющийся недостаточностью средней ягодичной мышцы — симптом Тренделенбурга).
Снижение функции ягодичной мышцы способствует нарушению стабильности таза – возникновению его бокового наклона, что компенсаторно проявляется симптом Дюшена (большим наклоном туловища), обусловленным усилением функции косых мышц живота.
Функциональное укорочение нижней конечности, вызванное смещением головки бедра вверх, изменения ягодичных мышц и отсутствие упора головки бедра способствуют появлению нарушений биомеханики походки, а именно: раскачиванию таза и корпуса при ходьбе, нарушению ритма ходьбы, появлению хромоты.
Анализы и диагностика
Диагностика дисплазии ТБС у детей первого года жизни должна проводиться строго дифференцированно, в зависимости от степени выраженности нарушений в суставе (дисплазия, подвывих, вывих) и возрастных характеристик. Диагноз у детей до 3 месяцев ставится на основе клинико-функциональных показателей и данных ультрасонографических исследований.
Диагностика патологии ТБС у детей старше 3 месяцев включает дополнительные инструментальные исследования: УЗИ шейного/пояснично-крестцового отделов позвоночника, рентгенографию тазобедренных суставов (после 6 месяцев), дуплексное сканирование кровеносных сосудов ног.
Читайте также:


