Дифференциальная диагностике при системной красной волчанке
Дата публікації: 24.07.2019
Автори: Журавлева Л. В. проф., Харьковский национальный медицинский университет, кафедра внутренней медицины № 3
Системная красная волчанка является одним из наиболее тяжелых системных заболеваний соединительной ткани. Атипичные варианты дебюта и течения, полисиндромность, резистентность к агрессивным методам лечения, широкий спектр сопутствующей патологии — все это затрудняет проведение дифференциальной диагностики и постановку диагноза при ведении таких пациентов. В статье представлены диагностические критерии системной красной волчанки, основные симптомы и синдромы, представлен спектр сопутствующей патологии, приведены оценка влияния проводимой терапии на клиническую картину и основные заболевания, с которыми необходимо проводить дифференциальную диагностику, описан лабораторный диагностический алгоритм для проведения дифференциальной диагностики системных заболеваний соединительной ткани.
В соответствии с современными представлениями системная красная волчанка (СКВ) — это хроническое аутоиммунное полисиндромное заболевание неизвестной этиологии, развивающееся на фоне генетически обусловленного несовершенства иммунорегуляторных процессов, приводящих к неконтролируемой продукции аутоантител к клеткам и их компонентам, что вызывает иммуновоспалительное повреждение тканей и нарушение функции внутренних органов [5, 8].
СКВ является одним из наиболее тяжелых системных заболеваний соединительной ткани, чаще встречается в возрасте 20—40 лет; около 90% заболевших составляют женщины [8]. Этиологический фактор СКВ не выявлен. Предполагается роль хронической вирусной инфекции и генетической предрасположенности в развитии заболевания. Имеются доказательства обнаружения в крови больных СКВ антител к РНК-содержащим и медленным ретровирусам [5]. Также установлено, что семейная распространенность во много раз выше популяционной. Наблюдается также связь между носительством определенных HLA и СКВ [8]. При СКВ чаще встречаются антигены HLA AII, B7 и B35, а также DR2 и DR3, снижается содержание DR7. При остром и подостром течении болезни чаще наблюдается носительство антигенов HLA AII, B7 и B35, а при первично-хроническом В8 и В35, DR2 и DR3. Аллели DR2 и DR3 связаны с функцией иммунного ответа, при этом DR3 обуславливает широкую гиперреактивность к различным иммуногенным стимулам, а DR2 — к эндогенным (например, ядерным) и экзогенным (например, вирусным) антигенам. Не отмечено носительство какого-либо универсального для всех больных СКВ антигена, наблюдается генетическая гетерогенность, с которой, возможно, связан характерный для заболевания клинический полиморфизм. Большинство исследователей предполагают наличие хронической вирусной инфекции, мультифакториальной предрасположенности, генетически детерминированных нарушений иммунитета [15].
Большинство исследователей предполагают наличие хронической вирусной инфекции, мультифакториальной предрасположенности, генетически детерминированных нарушений иммунитета.
Патоморфология
При СКВ наблюдается системная дезорганизация соединительной ткани с преобладанием фибринозных изменений и генерализованное поражение сосудистого русла [5]. Особенностью СКВ является наличие морфологических феноменов, связанных с патологией ядер, преимущественно в клетках мезенхимального происхождения. Указанные изменения заключаются в деформации ядер, обеднении ядер хроматином, в явлениях карио пикноза и центрального хроматолиза. К внеклеточным изменениям относится примесь хроматинового материала к фибриноиду, скопление масс хроматинового материала в тканях и просвете сосудов, образование гематоксилиновых телец и формирование LE-клеток, что считается наиболее патогномоничным для СКВ [3, 8]. По данным электронно-микроскопических исследований они являются продуктом деградации клеточных ядер. Помимо патологии ядерных субстанций, при СКВ наблюдается ряд иммуноморфологических реакций: плазмоклеточная и макрофагальная реакции, явления диспротеиноза, заключающиеся в отложении белковых преципитатов в селезенке и лимфатических узлах [5].
Диагностика СКВ
Диагноз СКВ устанавливают на основании клинической картины, данных лабораторных и инструментальных методов исследования в соответствии с классификационными критериями Американской коллегии ревматологов (АКР). Для верификации достоверного диагноза СКВ необходимо наличие 4 и более из 11 критериев (табл.1).
Следует отметить, что диагностические критерии Американской коллегии ревматологов (АКР) (1982, 1997) разрабатывались для эпидемиологических исследований и не всегда позволяют со стопроцентной вероятностью исключить или подтвердить диагноз СКВ, особенно на ранних стадиях и при атипичных вариантах болезни. Среди больных с диагнозом СКВ только две трети удовлетворяли критериям АКР, тогда как около 10% имели признаки люпуса не в полном для верификации достоверного диагноза объеме, а у 25% наблюдалась картина фибромиалгии в сочетании с положительными антиядерными антителами (АЯА), при этом даже при длительном наблюдении не отмечалось эволюции болезни в достоверную СКВ [28]. При типичной СКВ с поражением кожи, наличием LE-клеток или антител к нативной ДНК, высоких титров антинуклеарного фактора диагноз не представляет проблем. Однако часто встречаются случаи необычного начала болезни с отсутствием кожных проявлений, моносимптомным течением и отсутствием характерных лабораторных признаков, когда определенный диагноз устанавливают через месяцы и даже годы.
Часто встречаются случаи необычного начала болезни с отсутствием кожных проявлений, моносимптомным течением и отсутствием характерных лабораторных признаков, когда определенный диагноз устанавливают через месяцы и даже годы.
В 2012 г. группа экспертов из Systemic Lupus International Collaborating Clinics (SLICC) представила результаты многолетнего анализа большого числа историй болезни около 700 пациентов с СКВ и предложила модифицированные диагностические критерии диагноза, расширенные за счет внесения ряда дерматологических, неврологических и лабораторных признаков с более точными дефинициями [26, 27]. Новые критерии обладают большей чувствительностью (97%) и меньшей специфичностью (84%) по сравнению с критериями АКР 1997 г. (83 и 96% соответственно), однако, несмотря на несомненные преимущества, нуждаются в дальнейшей доработке и валидации [28].
Клинические проявления СКВ
Для СКВ характерны многообразие клинических проявлений, вариантов течения и дебютов заболевания, а также вариабельность клинической симптоматики в период болезни, что нередко вызывает диагностические трудности (табл. 2) [16, 17, 23, 24, 25, 30].
Наряду с верификацией достоверного диагноза и проведения дифференциальной диагностики важное значение у больных СКВ имеет установление причины имеющихся проявлений (активность заболевания, сопутствующая патология и влияние терапии) [28].
СКВ может манифестировать с одного или двух симптомов, однако для развернутой картины болезни характерно полиорганное поражение. СКВ обычно начинается с одного или нескольких следующих симптомов: необъяснимой лихорадки, похудания, анемии, артрита, поражения кожи, феномена Рейно, серозитов, почечной патологии, неврологических нарушений (судороги или психоз), рецидивирующих тромбозов [5]. Отличительной чертой СКВ является выраженная вариабельность признаков как у разных больных, так и у одного и того же пациента в разное время. СКВ присуще многообразие не только клинических проявлений, но и вариантов течения. Классификация СКВ включает определение варианта течения болезни в зависимости от характера ее начала (острое, подострое или первично-хроническое). Острое течение заболевания характеризуется быстрым развитием мультиорганных проявлений, включая поражение почек и ЦНС, и высокой иммунологической активностью. Сочетание специфических клинических симптомов и лабораторных маркеров позволяет с большой долей вероятности поставить достоверный диагноз уже на ранней стадии заболевания. При подостром течении в дебюте наблюдаются конституциональные симптомы, неспецифическое поражение кожи и суставов, интенсивность которых то усиливается, то уменьшается. Типичная полисиндромная картина появляется через 2—3 года, поэтому на начальных этапах верификация диагноза СКВ затруднена. При данном варианте дифференциальный диагноз в дебюте, как правило, проводится с различными ревматическими (ревматоидный артрит — РА, реактивный артрит — РеА, другие системные болезни соединительной ткани), кожными заболеваниями и др. Для первично-хронического варианта течения характерно длительное превалирование одного или нескольких симптомов: дискоидных высыпаний, феномена Рейно, артрита, судорожного синдрома, гематологических нарушений, синдрома Шегрена. Множественные органные поражения появляются к 5—10-му году болезни. Такие пациенты, как правило, наблюдаются врачами других специальностей — дерматологами, гематологами, нефрологами, неврологами — и попадают в поле зрения ревматологов только при появлении развернутой картины СКВ. Окончательный диагноз нередко ставится лишь в процессе длительного наблюдения. Первично-хронический вариант течения наиболее часто наблюдается при сочетании СКВ и вторичного АФС.
Лабораторные исследования
При проведении лабораторных исследований выявляют:
1. Общий анализ крови:
— увеличение СОЭ часто наблюдают при СКВ, но данный признак плохо коррелирует с активностью заболевания. Необъяснимое увеличение СОЭ указывает на наличие интеркуррентной инфекции. — лейкопения (обычно лимфопения) ассоциируется с активностью заболевания.
— гипохромная анемия связана с хроническим воспалением, скрытым желудочным кровотечением, приемом некоторых ЛС. Часто выявляют легкую или умеренную анемию. Выраженную Кумбсположительную аутоиммунную гемолитическую анемию наблюдают менее чем у 10% больных.
— тромбоцитопению обычно выявляют у пациентов с АФС. Очень редко развивается аутоиммунная тромбоцитопения, связанная с синтезом АТ к тромбоцитам.
— увеличение СРБ нехарактерно, отмечают в большинстве случаев при наличии сопутствующей инфекции. Умеренное увеличение концентрации СРБ ( Максимальна кількість балів, яку Ви можете отримати:
Диагноз cистемной красной волчанки (СКВ) складывается из комплекса клинических и лабораторных данных. Имеются характерные признаки болезни, позволяющие установить диагноз очень быстро. При типичной СКВ с поражением кожи, наличием LE-клеток или антител к нативной ДНК, высоких титров антинуклеарного фактора диагноз не представляет проблем.
Однако нередко встречаются случаи необычного начала болезни с отсутствием кожных проявлений, моносимптомным течением болезни и отсутствием характерных лабораторных признаков, когда определенный диагноз устанавливают через месяцы и даже годы.
Попытка разработать критерии диагностики СКВ была предпринята более четырех десятилетий назад. В 1970 г. Американская ревматологическая ассоциация (АРА) создала группу ученых для разработки критериев, отличающих cистемную красную волчанку от ревматоидного артрита (РА). После апробации 74 клинических и лабораторных признаков на больших группах больных СКВ и РА было отобрано 14 критериев, наиболее характерных, как полагали авторы, для СКВ.
В критерии входили:
В дальнейшем оказалось, что критерии достаточно специфичны и чувствительны для установления диагноза cистемной красной волчанки, но только при наличии полисиндромной картины уже в самом начале болезни, а для случаев СКВ со стертой картиной чувствительность критериев была не более 67%.
В Институте ревматологии АМН СССР в 1972—1978 гг. была предпринята попытка создания критериев cистемной красной волчанки.
Для каждого критерия рассчитаны чувствительность, специфичность и информативность. Симптомы с отрицательным значением показателя информативности были перенесены в отдельную группу признаков, более характерных для сходных с СКВ заболеваний.
Были установлены пороговые значения сумм информативностей, достоверно указывающие на принадлежность больного к той или иной нозологической форме. Лишь в очень небольшом проценте случаев имело место попадание больных не в свой класс. На основе найденных пороговых значений была разработана таблица условных единиц, позволяющая формализовать решающее правило диагностики (табл. 4.5).
Пользоваться таблицей диагностических критериев достаточно просто. После обследования больного подсчитывается сумма информативности имеющихся у больного симптомов, относящихся к первой группе (положительные симптомы), и сумма информативности симптомов, относящихся ко второй группе (отрицательные симптомы). Для каждой из этих сумм по табл. 4.5 определяют число условных единиц. При сумме условных единиц, равной 3, можно предполагать диагноз СКВ с вероятностью 93,4%; при сумме условных единиц, равной 4, диагноз cистемной красной волчанки достоверен с вероятностью 98,6%.
Таблица 4.5. Пороговые интервалы для оценки симптомов
У больной Б., 22 лет, оказались следующие симптомы первой группы: преходящие сгибательные контрактуры пальцев кисти — информативность составила 0,3; мигрирующий характер артрита — 0,7; артрит без деформации — 0,7; приступообразное развитие суставного синдрома — 1,0; эритема на лице — 1,1; алопеция — 1,0, язвы во рту и носоглотке — 0,4; фотосенсибилизация — 0,2; цилиндрурия — 1,9; плеврит — 0,7, перикардит — 1,9, лейкопения (4 10 /л) — 1,1; LE-клетки в крови — 2,6; комплемент CH50 — 1,5.
У этой больной обнаружены также следующие симптомы второй группы: утренняя скованность — информативность 2,1; нарушение пигментации кожи — 3,6; синдром Рейно — 1,6.
Согласно решающему правилу, суммируются величины информативности, соответствующие имеющимся у больной признакам болезни. В первой группе симптомов сумма информативности равна 15,1, во второй — 7,3. По табл. 4.5 оцениваем полученные суммы критериев в условных единицах в соответствии с пороговыми значениями.
В первой группе симптомов сумма равна 15,1 и оценивается 4 условными единицами. Сумма информативности во второй группе симптомов (7,3) попадает в пороговый интервал 4,1—7,5, т. е. дает 0 условных единиц. Таким образом, общая алгебраическая сумма условных единиц равна 4, что с высокой степенью вероятности подтверждает диагноз СКВ, который и был поставлен больной в клинике.
Результаты распознавания СКВ по таблице критериев были весьма обнадеживающими. В группе из 87 больных с достоверным диагнозом cистемной красной волчанки правильная классификация была достигнута в 97,7% случаев; ошибка диагностики составила 2,3%. Среди 219 больных, страдавших сходными с СКВ заболеваниями, диагноз волчанки был правильно отвергнут у 97,3%.
Симптомы
Важным преимуществом данных критериев является возможность дифференцированной количественной оценки каждого симптома. Так, если в критериях АРА фотосенсибилизация и LE-клетки равноценны для диагноза, то в разработанных критериях информативность этих симптомов различается (соответственно 0,2 и 2,6). Использование данных критериев способствует улучшению качества диагностики СКВ на ранних стадиях болезни, когда требуется дифференциация с РА, началом дерматомиозита, склеродермии или другими ревматическими заболеваниями.
В 1982 г. Американская ревматологическая ассоциация пересмотрела диагностические критерии cистемной красной волчанки, проведя исследование в основном с целью усовершенствовать установление диагноза. Высокая специфичность определенных лабораторных показателей, среди которых были выявлены новые (например, антиген Sm), переоценка старых (антитела к двуспиральной ДНК, антитела к рибонуклеопротеину, гипокомплементемия) в сочетании с комплексом наиболее характерных клинических симптомов сделала новые критерии более пригодными для точной диагностики заболевания. Сочетание четырех или более признаков делало диагноз достаточно достоверным (67—80%).
В ранней стадии болезни дифференциальный диагноз проводят с ревматоидным артритом, дерматомиозитом, системной склеродермией, изолированным синдромом Рейно.
Для установления диагноза СКВ помимо перечисленных клинических и лабораторных признаков большое значение имеют молодой возраст и женский пол. Иногда дифференциальный диагноз должен также проводиться с гемолитической анемией, тромбоцитопенической пурпурой, идиопатической тромбоцитопенией, болезнью Шенлейна—Геноха, системным васкулитом, лимфомой, лейкозом и другими заболеваниями.
В последнее время стала очевидной необходимость дифференцировать ЦНС-люпус с синдромом Снеддона, антифосфолипидным синдромом. В ряде случаев необходим дифференциальный диагноз с бактериальным эндокардитом, менингитом различной этиологии, туберкулезом, саркоидозом, сывороточной болезнью, ангиоиммунобластической лимфаденопатией, артритом при лайм-боррелиозе и синдромом приобретенного иммунодефицита. 4.5. Системная красная волчанка и беременность
Вопрос о беременности и возможности иметь детей больным СКВ остается актуальным до настоящего времени. Многолетнее наблюдение за больными показало, что при отсутствии поражения почек, как правило, беременность и роды протекают нормально.
Для предотвращения возможных осложнений важно отметить два момента: 1) активность болезни должна быть хорошо подавлена перед зачатием; 2) поддерживающую дозу кортикостероидов следует несколько увеличить (примерно на 25%) к моменту родов и в послеродовой период. По данным Института ревматологии РАМН, включающим наблюдение более 200 больных, беременность заканчивалась благополучно у 90% больных, не имеющих волчаночного нефрита. Кортикостероиды не препятствуют росту плода, не вызывают каких-либо отклонений в его развитии.
Более того, из литературы известно, что от матерей, не леченных кортикостероидами, дети рождаются с меньшей массой тела, т. е. эти препараты способствуют внутриутробному росту плода. В отношении продолжения приема цитостатиков в период беременности вопрос сложный, однако известны случаи благополучных родов при продолжении лечения азатиоприном в период беременности. Об этом имеются сообщения в зарубежной литературе, а наши наблюдения двух случаев показывают, что дети (оба мальчика) здоровы в течение 12 и 20 лет после родов.
Функции почек ухудшаются к 16—20-й неделе беременности почти у всех больных с люпус-нефритом. В таких случаях имеется большой риск смерти плода, преждевременных родов, перинатальной смерти. Гибель плода наступает не только вследствие почечной недостаточности у матери и интоксикации, но и в результате отложения иммунных комплексов в базальной мембране трофобластов, проникновения в плаценту анти-Ко-антител или волчаночного антикоагулянта.
Больным cистемной красной волчанкой следует избегать абортов, кесарева сечения, сопровождающихся значительным кровотечением и дополнительным стрессом. Из контрацептивов лучше использовать механические средства. Контрацептивы-эстрогены противопоказаны, так как могут вызвать серьезные осложнения (флебиты, тромбозы) и обострение самого заболевания. Для благополучного исхода беременности важно совместное наблюдение больной ревматологом и акушером-гинекологом, а также тесный контакт после родов с микропедиатром.
Сигидин Я.А., Гусева Н.Г., Иванова М.М.
Далее следует лабораторное и инструментальное обследование, которое нужно провести для постановки диагноза, а также проходить периодически при необходимости (!объем обследования определяет лечащий специалист!):
- Общий анализ крови (характерно увеличение СОЭ, снижение количества лейкоцитов, тромбоцитов, эритроцитов),
- анализ мочи,
- С-реактивный белок,
- иммунологические исследования: антинуклеарный фактор (АНФ) — очень важный маркер СКВ, который выявляется более чем у 95% пациентов; антитела к ДНК, антитела к фосфолипидам, снижение компонентов С3, С4 системы комплемента, антитела к Ro/SS-A, La/SS-B, антитела к Смит-антигену (Smith, Sm), новые маркеры поражения,
- рентгенография костей и суставов, УЗИ суставов или МРТ,
- рентгенография, КТ легких,
- Эхокардиография (ЭхоКГ),
- ЭКГ, УЗИ сонных артерий,
- УЗИ органов брюшной полости,
- МРТ головного мозга, УЗДГ, ЭЭГ при наличии показаний,
- консультация других специалистов: невролог, нефролог, окулист, психиатр, гинеколог и др. при необходимости.
Дифференциальную диагностику СКВ проводят с:
- заболеваниями крови,
- васкулитами,
- другими ревматическими заболеваниями,
- лекарственной волчанкой,
- опухолями,
- различными инфекционными заболеваниями (инфекционный мононуклеоз, Лайм-боррелиоз, туберкулез, сифилис, ВИЧ-инфекция, вирусные гепатиты и др.) и другими заболеваниями.
Теперь перейдем к диагностическим критериями системной красной волчанки. Диагноз системной красной волчанки должен быть обоснован наличием клинических проявлений и данными лабораторных исследований.

ВАЖНО. Для подтверждения диагноза требуется не менее 4 из 11 критериев ACR, 1997 г.
Согласно Диагностическим критериям SLICC 2012 года для установления диагноза СКВ должно быть 4 критерия, один из которых должен быть иммунологический (любой из: антитела к ДНК, антинуклеарный фактор (АНФ), Sm, антифосфолипидные антитела, C3, C4).
Диагностические критерии СКВ (ACR, 1997)
ИММУНОЛОГИЧЕСКИЕ КРИТЕРИИ:
НАПОМНЮ, что по данным критериям для постановки диагноза СКВ должно быть 4 критерия, один из которых должен быть иммунологическим ( любой из: а-ДНК, АНФ, Sm, a-KL, C3, C4).
Пациентка П., 26 лет, поступила в ревматологическое отделение в тяжелом состоянии со следующими симптомами: повышение температуры тела до 38,5 С в течение последнего месяца, выпадение волос, прогрессирующее снижение веса, отеки голеней и лица, боли в сердце, одышка при незначительней физической нагрузки, повышение АД до 220/120 мм рт ст., высыпания на лице (локализация — спинка носа, щеки), боли и припухлость суставов. Из анамнеза известно: 6 месяцев назад первые срочные роды через естественные родовые пути, 3 месяца назад — аборт (понадеялась на лактационную аменорею). Через 2 недели после проведённого аборта появилась субфебрильная температура, слабость. Проведено повторное выскабливание полости матки, назначена терапия антибактериальными препаратами широкого спектра действия — без существенного улучшения. По м/ж диагностирована пневмония, лечилась стационарно-без существенного улучшения. Консультирована по телефону ревматологом, назначен ряд специфических анализов, подозрение на системное заболевание соединительной ткани. Направлена экстренно в ревматологическое отделение нашей больницы. После проведённого обследования диагностирована диагноз: системная красная волчанка, острое течение, с поражением сердца (эндокардит Либмана-Сакса, СН 2а), почек (люпус-нефрит с нефротическим синдромом и артериальной гипертензией, ХПН), легких (люпус-пневмонит), кожи (дискоидные высыпания), слизистых оболочек (люпус-хейлит), трофическими нарушениями (выпадение волос, снижение веса), сосудов (сетчатое ливедо, капилляриты кистей), суставов (полиартралгии), иммунологическими нарушениями.
Далее следует лабораторное и инструментальное обследование, которое нужно провести для постановки диагноза, а также проходить периодически при необходимости (!объем обследования определяет лечащий специалист!):
- Общий анализ крови (характерно увеличение СОЭ, снижение количества лейкоцитов, тромбоцитов, эритроцитов),
- анализ мочи,
- С-реактивный белок,
- иммунологические исследования: антинуклеарный фактор (АНФ) — очень важный маркер СКВ, который выявляется более чем у 95% пациентов; антитела к ДНК, антитела к фосфолипидам, снижение компонентов С3, С4 системы комплемента, антитела к Ro/SS-A, La/SS-B, антитела к Смит-антигену (Smith, Sm), новые маркеры поражения,
- рентгенография костей и суставов, УЗИ суставов или МРТ,
- рентгенография, КТ легких,
- Эхокардиография (ЭхоКГ),
- ЭКГ, УЗИ сонных артерий,
- УЗИ органов брюшной полости,
- МРТ головного мозга, УЗДГ, ЭЭГ при наличии показаний,
- консультация других специалистов: невролог, нефролог, окулист, психиатр, гинеколог и др. при необходимости.
Дифференциальную диагностику СКВ проводят с:
- заболеваниями крови,
- васкулитами,
- другими ревматическими заболеваниями,
- лекарственной волчанкой,
- опухолями,
- различными инфекционными заболеваниями (инфекционный мононуклеоз, Лайм-боррелиоз, туберкулез, сифилис, ВИЧ-инфекция, вирусные гепатиты и др.) и другими заболеваниями.
Теперь перейдем к диагностическим критериями системной красной волчанки. Диагноз системной красной волчанки должен быть обоснован наличием клинических проявлений и данными лабораторных исследований.

ВАЖНО. Для подтверждения диагноза требуется не менее 4 из 11 критериев ACR, 1997 г.
Согласно Диагностическим критериям SLICC 2012 года для установления диагноза СКВ должно быть 4 критерия, один из которых должен быть иммунологический (любой из: антитела к ДНК, антинуклеарный фактор (АНФ), Sm, антифосфолипидные антитела, C3, C4).
Диагностические критерии СКВ (ACR, 1997)
ИММУНОЛОГИЧЕСКИЕ КРИТЕРИИ:
НАПОМНЮ, что по данным критериям для постановки диагноза СКВ должно быть 4 критерия, один из которых должен быть иммунологическим ( любой из: а-ДНК, АНФ, Sm, a-KL, C3, C4).
Пациентка П., 26 лет, поступила в ревматологическое отделение в тяжелом состоянии со следующими симптомами: повышение температуры тела до 38,5 С в течение последнего месяца, выпадение волос, прогрессирующее снижение веса, отеки голеней и лица, боли в сердце, одышка при незначительней физической нагрузки, повышение АД до 220/120 мм рт ст., высыпания на лице (локализация — спинка носа, щеки), боли и припухлость суставов. Из анамнеза известно: 6 месяцев назад первые срочные роды через естественные родовые пути, 3 месяца назад — аборт (понадеялась на лактационную аменорею). Через 2 недели после проведённого аборта появилась субфебрильная температура, слабость. Проведено повторное выскабливание полости матки, назначена терапия антибактериальными препаратами широкого спектра действия — без существенного улучшения. По м/ж диагностирована пневмония, лечилась стационарно-без существенного улучшения. Консультирована по телефону ревматологом, назначен ряд специфических анализов, подозрение на системное заболевание соединительной ткани. Направлена экстренно в ревматологическое отделение нашей больницы. После проведённого обследования диагностирована диагноз: системная красная волчанка, острое течение, с поражением сердца (эндокардит Либмана-Сакса, СН 2а), почек (люпус-нефрит с нефротическим синдромом и артериальной гипертензией, ХПН), легких (люпус-пневмонит), кожи (дискоидные высыпания), слизистых оболочек (люпус-хейлит), трофическими нарушениями (выпадение волос, снижение веса), сосудов (сетчатое ливедо, капилляриты кистей), суставов (полиартралгии), иммунологическими нарушениями.
Дифференциальная диагностика сыпи при красной волчанке:
• Лекарственно-индуцированная волчанка является волчаночно-подобным синдромом и наиболее часто возникает при приеме прокаинамида, гидралазина, изониазида, хлорпромазинам, метилдопы и хинидина.
• Склеродермия проявляется утолщением кожи и системным склерозом.
• Очаги актинического кератоза на лице могут сливаться, но при этом системные симптомы волчанки отсутствуют.
• Розацеа сочетается с центрофациальной эритемой на коже, папулами и пустулами без системных симптомов красной волчанки и обычно поражает носогубные складки.
• При саркоидозе могут развиваться кожные бляшки, но без цегнтрального разрешения и атрофии, характерных для красной волчанки.
• Сифилис иногда проявляется сыпью по типу бляшек, напоминая дискоидную красную волчанку. Различить эти заболевания помогают короткое течение сифилиса и серологические тесты. Однако волчаночпые аутоантитела могут давать ложноположительный результат при скрининговом тесте на сифилис.

• Системные глюкокортикоиды (преднизон или его аналог 1-2 мг/кг/депь) отдельно или в комбинации с иммуносупрессивными препаратами назначаются пациентам с выраженным поражением почек или ЦНС, или любого другого органа при наличии угрожающих симптомов. Для симптоматической терапии при тяжелых или резистентных к лечению скелетно-мышечныx симптомах применяются небольшие дозы глюкокортикостероидов (прсднизоп в дозе 10-20 мг/день). В тяжелых, угрожающих жизни ситуациях, можно вводить метилпреднизолон (1 мг внутривенно ежедневно) в течение трех дней.
• Иммупосупрессивные препараты (например, метотрексат, циклофосфамид, азатиоприн, микофенолат или ритуксимаб) обычно резервируются для пациентов с выраженным поражением внутренних органов или для случаев неадекватного ответа на глюкокорт костероиды.
• Пациенты с тромбозом, который обычно связан с наличием антифосфолипидных антител, нуждаются в аптикоагуляционной терапии варфарином с целевым MHO 3:3,5 при артериальном тромбозе и 2:3 при венозном тромбозе.
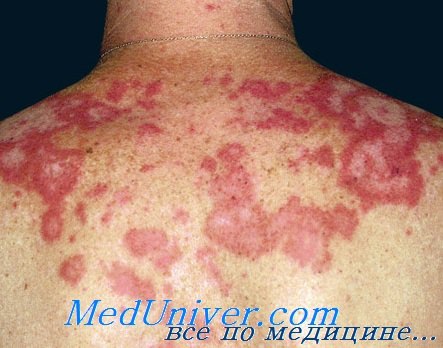
Лечение дискоидной красной волчанки:
• Терапия дискоидной красной волчанки включает кортикостероиды (местные или внутриочаговые) и антималярийные препараты. Другие виды лечения основаны на приеме ауранофина, пероральных или местных ретиноидов и иммуносупрессивных препаратов.
Рекомендации пациентам с красной волчанки:
• Пациенту следует разъяснить необходимость защиты от солнца, так как воздействие ультрафиолетового излучения может вызвать обострение волчанки. Рекомендуется использовать солнцезащитные препараты, предпочтительно, блокирующие оба типа ультрафиолетовых лучей (А и Б) С фактором защиты кожи не менее 30.
• Так как курение повышает риск развития красной волчанки, а само заболевание у курящих протекает более остро, лицам, страдающим красной волчанкой, рекомендуется отказаться от этой привычки.
• Пациенту необходимо сообщать врачу о любых признаках суперинфекции, поскольку в этом случае требуется антибиотикотерапия.
• Следует избегать сульфонамидных препаратов, с приемом которых связаны обострения волчанки.
Пациенты должны находиться под постоянным наблюдением с целью предупреждения поражения внутренних органов. Для оценки эффективности и побочных эффектов лекарственных препаратов, а также координации всех назначаемых пациентам лечебных мероприятий необходимы регулярные визиты к врачу.
Клинический пример кожных проявлений красной волчанки. 39 летняя темнокожая женщина обратилась в клинику по поводу отека верхней губы и щек, возникшего два месяца назад, и вновь появившихся темных пятен на лице. Тест па аптинуклеариые антитела был положительным в разведении 1:80. Наблюдалось гомогенное свечение ядер, характерное для системной красной волчанки (СКВ) и лекарственно-индуцированной волчанки. Результат биопсии очага на лице указывал на хроническую кожную красную волчанку. Остальные лабораторные показатели были в норме. Применение местных стероидов эффекта не имело, поэтому был назначен короткий курс системной стероидотерапии. Улучшение наступило через три недели. Гиперпигментация не исчезла, однако эритему, отечность и зуд удалось купировать.
Читайте также:


