Диклофенак при мышечных спазмах
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Болезненный мышечный спазм возникает и при другой довольно распространенной причине болей в спине и конечностях — миофасциальных болях, вызванных формированием так называемых триггерных зон в мышцах и (или) связанных с ними фасциях. Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка — постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Для каждой мышцы существует самостоятельный миофасциальный синдром с характерной локализацией боли при раздражении триггерной зоны, распространяющийся за пределы проекции мышцы на кожную поверхность. Очаговые неврологические нарушения отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Баклофен оказывает миорелаксирующее действие преимущественно на спинальном уровне. Препарат близок по структуре к γ -аминомасляной кислоте (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения эксцицаторных аминокислот (глутамата, аспратата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение мышечного тонуса; баклофен также оказывает умеренное центральное анальгезирующее действие. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 ч после приема. Начальная доза составляет 15 мг в сутки (в три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Обычные дозы для лечения болезненного мышечного спазма 20—30 мг. Максимальная доза баклофена для взрослых составляет 60—75 мг в сутки. Побочные эффекты чаще проявляются сонливостью, головокружением. Иногда возникают тошнота, запор, диарея, артериальная гипотония; требуется осторожность при лечении больных пожилого возраста.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
- Авакян Г. Н., Чуканова Е. И., Никонов А. А. Применение мидокалма при купировании вертеброгенных болевых синдромов // Журн. неврол. и психиат. 2000. № 5. С. 26-31.
- Парфенов В. А., Яхно Н. Н. Неврология в общемедицинской практике. - М., 2001.
- Парфенов В. А. Мидокалм в неврологической практике // Лечение нервных болезней. 2002. № 2. С. 10-12.
- Pratzel H. G., Alken R. G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo-controlled double-blind trial // Pain. 1996. Vol. 67.- P. 417-425.
- Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double-blind, placebo-controlled trial // Pharmacopsychiat. 1998. Vol. 31. P. 137-142.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы
Спазм мускулатуры может быть как самостоятельным явлением, так и симптомом заболевания. Препараты, снимающие мышечный спазм, помогают снять напряжение со скелетной мускулатуры, с гладких мышц пищеварительного тракта и облегчить дистонию, спровоцированную нейромедиаторами.

Причины возникновения недуга
Судороги, боль, головокружение, тошнота, тахикардия — это симптомы мышечного спазма. Вызывать это болезненное состояние может ряд причин:
- стрессы, переутомление;
- остеохондроз шейного и других отделов позвоночника;
- особенности строения позвоночного столба;
- беременность;
- ответная реакция на боль;
- интенсивные занятия спортом;
- авитаминоз, нехватка микро- и макроэлементов;
- обезвоживание;
- гипоуглеводные диеты.
Медикаментозное устранение симптома
Мышечные спазмы — симптом, который связан с некоторыми заболеваниями. Для его лечения в медицине используются различные препараты.
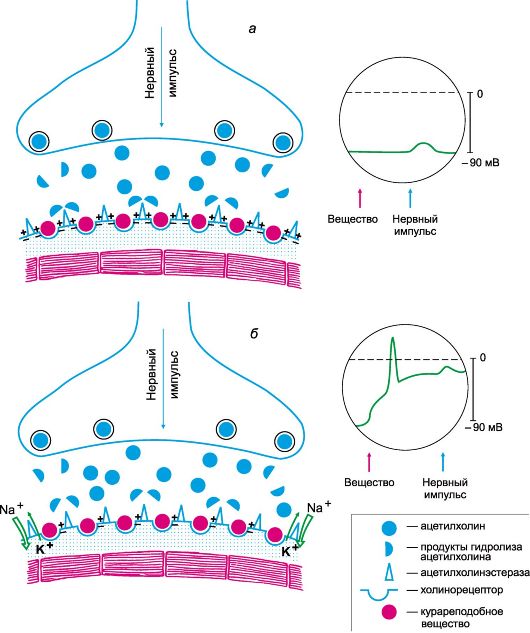
Они снимают напряжение со скелетной мускулатуры и способствуют замедлению проведения нервного импульса:
- Мидокалм (толперизон) назначают при остеохондрозе, артрозе, склерозе, после операционных вмешательств, при миалгиях и для удаления спазмов; способствует замедлению проведения нервных импульсов, благодаря этому снимает мышечную боль, судороги, напряжение, головокружение.
- Сирдалуд (тинадизин) — миорелаксант центрального типа действия: способен не только снимать спазм с мускулатуры, но и обладает выраженным анальгезирующим эффектом.
- Баклофен — миорелаксант, который практически не действует на нервно-мышечное напряжение и не вызывает такой слабости, как Мидокалм и Сирдалуд.
- Сибазон — препарат, обладающий выраженным успокаивающим действием на ЦНС, относится к транквилизаторам, производным бензодиазепина, но обладает и миорелаксирующим свойством: применяют при сложных травмах, артрозах, миозитах.
Спазмолитические препараты (Но-шпа, Папаверин, Мебеверин), убирающие спазм с мускулатуры желудочно-кишечного тракта, печеночную и почечную колику.
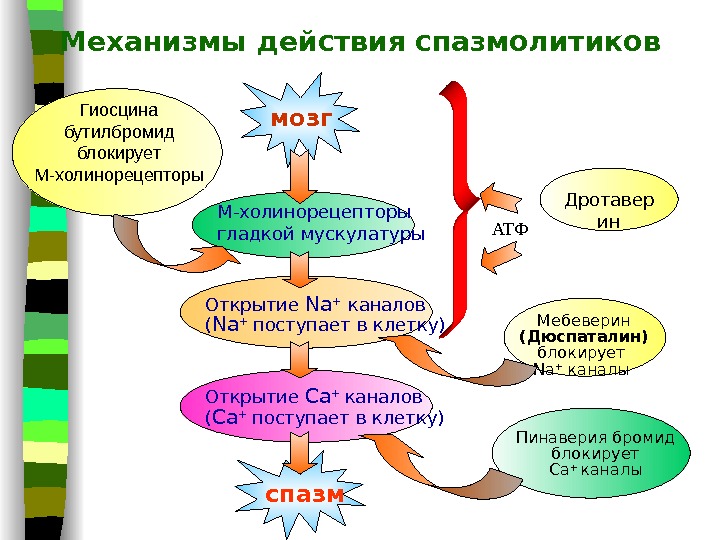
Нестероидные противовоспалительные средства. В фармации используют следующий список препаратов:
- Ксефокам (лорноксикам);
- Целебрекс (целекоксиб);
- Найз, Нимесил (нимесулид);
- Мовалис, Мовасин (мелоксикам).
Препараты НПВС блокируют ферменты ЦОГ1 и ЦОГ2, отвечающие за выработку медиаторов воспаления. За счет этого снимают воспаление, спазм, уменьшают боль и отечность.
На фармацевтическом рынке лекарства этой группы представлены широкой линейкой: Ибупрофен, Кетонал, Пироксикам, Индометацин, Диклофенак. Но их используют реже, так как они агрессивны в отношении желудочно-кишечного тракта.
Седативные средства способствуют расслаблению, снимают нервное напряжение и уменьшают проведение нервных импульсов по волокнам. Их делят на следующие группы:
- растительного происхождения (Ново-пассит, Персен);
- химической природы (Афобазол);
- комбинированные (Корвалол, Валосердин, Валемидин).

Витамины, микро- и макроэлементы способствуют нормализации кровообращения, кроветворения, улучшают трофику тканей, поддерживают водно-электролитный баланс. В неврологии используются следующие препараты:
- Витамины группы B (Комбилипен, Мильгамма, Нейромультивит) в инъекциях и таблетках: улучшают кровообращение, кроветворение, проведение импульса по нервным волокнам.
- Препараты магния (Магнелис В6, Магне B6, Магнерот, Магний плюс) обязательно используют для снятия спазма мышц: они снимают судороги, спазм мускулатуры, улучшают сократительную способность миокарда, повышают настроение и работоспособность, избавляют от метеоризма (вздутия).
- Поливитамины (Супрадин, Мульти-табс, Центрум, Компливит, Витрум) улучшают обменные процессы организма.
Особые указания
Для лечения невралгий, остеохондроза и других неврологических заболеваний используется комплекс вышеперечисленных средств, но все они имеют противопоказания и побочные эффекты:

- Миорелаксанты вызывают брадикардию и снижение артериального давления, головокружение, снижают скорость реакций. Поэтому их назначают с осторожностью при работах, требующих повышенного внимания, или назначают на ночь.
- Спазмолитики могут вызвать снижение артериального давления. Гипотония, брадикардия — абсолютные противопоказания для приема.
- НПВС обладают ульцерогенным действием в отношении желудочно-кишечного тракта. Их назначают с осторожностью при заболеваниях ЖКТ. Принимают НПВС обязательно после еды, желательно, запивая молоком.
- При слабом болевом синдроме назначают местные препараты в форме мазей (Нурофен, Найз, Кетонал, Вольтарен), виде пластырей (Нанопласт, Вольтарен, Дорсапласт, Версатис)
- При остеохондрозе назначают миорелаксанты в сочетании с НПВС и витаминами.
- При болевом синдроме, который не купируется пероральными и местными средствами, применяют уколы миорелаксантов, НПВС и витаминов. Медикаментозная провокация приводит к устранению боли.
- Часто мышечные спазмы требуют назначения средств, способствующих нормализации кровообращения (Актовегин, Церебролизин, Кавинтон).
Заключение
Мышечный спазм может быть единичным, особенно после физических нагрузок. Тогда достаточно принять анальгетик или НПВС, и проблема решается. Но часто мышечный спазм — это симптом какого-либо заболевания. Тогда требуется комплексная терапия.
Чем снять боль в этом случае, должен решать невропатолог. А после снятия острой боли необходимо пройти курс массажа и лечебной физкультуры. Чтобы мышечный спазм не повторялся, нужно правильное, сбалансированное питание и физическая активность.

Доброго времени суток, уважаемые читатели!
Я уже рассказывал вам о препаратах, облегчающих неприятные симптомы при заболеваниях позвоночника. Сегодня хочу остановиться на том, как правильно использовать Диклофенак при остеохондрозе.
Этот медикамент является одним из самых популярных при болезнях опорно-двигательной системы и выпускается в разнообразных лекарственных формах. Если у вас диагностировали остеохондроз, рано или поздно вы столкнетесь с Диклофенаком.
Описание
Основа средства – Диклофенак натрия, вещество из группы НПВП (нестероидных противовоспалительных препаратов). Обладает выраженной способностью снимать воспаление, отек и болевой синдром, как в состоянии покоя, так и во время движения, уменьшает припухлость и утреннюю скованность суставов. Также нормализует повышенную температуру тела и разжижает кровь, препятствуя образованию тромбов.
Выпускается в таких формах:
- таблетки для приема внутрь – по 50 миллиграмм натрия диклофенака;
- таблетки ретард (пролонгированного действия) – по 100 миллиграмм;
- раствор для внутримышечного или инфузионного (капельного) введения – с содержанием 25 миллиграмм диклофенака в 1 миллилитре раствора, по 75 миллиграмм активного компонента в ампуле;

- ректальные суппозитории (свечи) – по 50 и 100 миллиграмм;
- мазь 1%, гель 1% и 5% – предназначены для местного применения;
- капли глазные 0,1% – используются в офтальмологии.
На основе натрия диклофенака выпускается большое количество препаратов с разными названиями, некоторые из них можно найти с другой концентрацией вещества, например, таблетки по 25, 75 и 150 миллиграмм.
Когда использовать
Показаниями к применению лекарства являются:
- заболевания суставов и позвоночника воспалительного и дегенеративного характера – артриты, бурсит, тендовагинит, артрозы, остеохондроз;
- невралгии и невриты – радикулит, ишиас, люмбаго;
- подагра;
- поражение мягких тканей ревматической природы;
- отек, воспаление или боль, вызванные операциями или травмами;
- неревматические воспалительные состояния, сопровождающиеся болью – головная и зубная боль, проктит, гинекологические патологии (аднексит, дисменорея), болезни уха, горла и носа (отит, фаринготонзиллит);
- артралгия или миалгия (боль в суставах или мышцах) после физической нагрузки.
Не забывайте, что средство снимает или уменьшает боль и воспаление только в период лечения, и не может повлиять на течение заболевания.
Особенности терапии
Теперь о том, как принимать лекарство. Средство можно использовать при остеохондрозе любого из отделов позвоночника – болезненные ощущения могут возникать и в шее, и в грудной или поясничной области. Главное правило – применять диклофенак по возможности кратковременно и в минимальных дозах, которые окажутся эффективными для вас.
Дозировка препарата в таблетках зависит от протекания болезни. При обострении взрослые и подростки от 14 лет пьют по 100-150 миллиграмм в день, постепенно снижая количество до 50-75 миллиграмм. Хронический дискомфорт устраняют, принимая 50 миллиграмм вещества в сутки.

Дневной объем нужно разделить на 2-3 приема. Суточная доза не должна превышать 200 миллиграмм лекарства, а для детей от 6 лет – до 2 миллиграмм на 1 килограмм массы тела.
Таблетки иногда лучше заменить суппозиториями. Их вводят глубоко в кишечник, перед этим желательна дефекация. Дозировка такая же, как у таблеток – в острых случаях начинают со 100-150 миллиграмм в день, максимум – 200 миллиграмм. Суточное количество делят на 2-3 раза. При хроническом течении болезни ограничиваются одной свечой по 50 миллиграмм в сутки.
Многие люди интересуются вопросом, как и сколько времени можно колоть диклофенак. Здесь важно знать, что применение раствора для инъекций оправдано только в случаях, когда нужен быстрый эффект либо невозможно использовать суппозитории.
Уколы обычно делают в ягодичную мышцу, вводя 75 миллиграмм диклофенака (это 1 ампула). В особых случаях допускаются 2 инъекции в сутки. Действие лекарства развивается немедленно, и особенно заметно уже через 20 минут.
Капельницы предназначены для профилактики или устранения послеоперационной боли. Рекомендуется медленное введение лекарства – 1 ампула в течение 2 часов. Это способствует более длительному действию препарата.
Тонкий слой геля или мази наносят на воспаленную болезненную область до 4 раз в день и легко втирают. Средства, где концентрация диклофенака составляет 1%, выдавливают по 2-4 грамма за 1 раз. Гель 5% можно применять до 2 грамм за 1 прием. Для детей 6-12 лет объем лекарства в 2 раза меньше, а обработки проводят 1-2 раз в день.
Препарат не нужно назначать себе самостоятельно, терапия проводится только под врачебным контролем. Специалист учитывает особенности пациента и тяжесть протекания болезни, назначает оптимальные дозы и продолжительность курса.
Кому нельзя
Для Диклофенака существует множество противопоказаний. Общее для всех форм – индивидуальная чувствительность к компонентам лекарства или другим НПВП.

Таблетки, свечи и уколы запрещены в таких случаях:
- обострение язвы или кровотечение из желудочно-кишечного тракта (в том числе в прошлом, если причиной было лечение с помощью НПВП);
- воспаление кишечника – болезнь Крона, язвенный колит, проктит;
- недостаточность почек или печени, застойная сердечная недостаточность;
- болезненность после аортокоронарного шунтирования, применение аппарата искусственного кровообращения – Диклофенак не подходит для лечения таких послеоперационных болей;
- стенокардия, ишемия сердца, инфаркт миокарда в анамнезе;
- цереброваскулярные расстройства (сужение сосудов головного мозга) у пациентов после инсульта либо страдающих ТИА (транзиторными ишемическими атаками);
- патологии периферических артерий;
- склонность к кровотечениям, ухудшение свертываемости крови.
Гели и мази противопоказаны, если целостность кожи в месте обработки нарушена – это может привести к системным побочным эффектам.
Опасности применения
Лечение НПВП всегда сопряжено с рисками возникновения побочных действий.
Во время приема средства в таблетках, суппозиториях и растворах могут начаться:
- проявления аллергии, включая кожные реакции, бронхоспазм, бронхиальную астму, отек Квинке и анафилактический шок;
- плохой аппетит, тошнота и рвота, понос или запор, воспаление органов пищеварения – стоматит, гастриты и колиты, панкреатит, гепатиты, печеночная недостаточность, язвы или кровотечения органов ЖКТ;
- мигрени, бессонница, ухудшение концентрации внимания и памяти, головокружение, расстройства зрения и слуха, дрожь конечностей, судороги, психологические патологии, спутанность сознания, нарушение мозгового кровообращения, инсульт;
- учащенное сердцебиение, скачки артериального давления, болевые ощущения в области сердца, сердечная недостаточность, инфаркт миокарда;
- обнаружение крови или белка в моче, интерстициальный нефрит, недостаточность почек.
Нанесение мазей и гелей может вызвать кожные реакции – красноту, отечность, зуд, разнообразные высыпания, экзему, повышенную чувствительность к солнцу. Длительное лечение или обработка больших площадей провоцирует реакции, характерные для системных средств.
Аналоги
Как я уже говорил, Диклофенак натрия выпускается и под другими торговыми названиями, например, Алмирал, Вольтарен, Диклак, Диклоран, Наклофен, Ортофен. Отзывы о лекарстве в основном положительные. Случаев, когда Диклофенак не помогает, очень мало. Если же такое произошло, можно подобрать другие препараты с похожими свойствами.
Из группы нестероидных противовоспалительных средств, с аналогичными показаниями и действием:
- Ибупрофен, Имет, Нурофен – лекарства на основе ибупрофена. Выпускаются в виде таблеток, жевательных капсул, сиропов, ректальных суппозиториев, гелей и мазей.
- Кеторол, Кетанов, Кеталгин – действующим веществом является кеторолак. Производится в форме таблеток, растворов для внутримышечных инъекций, гелей для наружного применения.
- Кетопрофен, Кетонал, Фастум-гель – средства с кетопрофеном. Применяются внутрь, внутримышечно, внутривенно, ректально и местно.
- Амелотекс, Мовалис, Аспикам, Мелбек – активным компонентом является мелоксикам. Подходит для системного и местного лечения – выпускается в таблетках и суспензии для приема внутрь, ректальных свечах, растворах для инъекций, гелях для наружного использования.
Из других фармакологических групп:
- Мидокалм, Толперил – эти лекарства в таблетках содержат только толперизон, а растворы для инъекций обогащены лидокаином. Относятся к миорелаксантам – препаратам, расслабляющим мышцы при спазмах.
- Меновазин – спиртовой раствор и мазь, содержащие ментол, новокаин и бензокаин. Местнораздражающее и обезболивающее средство, помогает при болях по ходу нерва, в мышцах и суставах.
О том, чем заменить Диклофенак, какое средство помогает лучше и стоит ли вам вообще его принимать, обязательно спросите у врача.
В заключение
Рога этого оленя содержат природные хондроитин и глюкозамин – вещества, способные предупредить разрушение хрящевой ткани, защитить и восстановить ее. Также в крем входят экстракты лекарственных растений, натуральные масла и витамины.
На этом время прощаться. Если вам нравятся мои статьи, пожалуйста, делитесь ими с друзьями и подписывайтесь на новости блога – это для меня очень важно. Спасибо и до новых встреч!
Читайте также:


