Для чего глюкоза при дисбактериозе
КИШЕЧНАЯ МИКРОФЛОРА И САХАРНЫЙ ДИАБЕТ

МИКРОФЛОРА И ДИАБЕТ 1 ТИПА
Примечание: Диабет (сахарный диабет) классифицируется в медицине, как нарушение метаболизма. Подробнее об этом заболевании, а также о роли инсулина в развитии ожирения, повышающего в свою очередь риск возникновения диабета, см. по ссылке: "Диабет - расстройство метаболизма"
При диабете 1-го типа иммунная система ошибочно атакует клетки поджелудочной железы, производящие инсулин. В результате концентрация инсулина в крови падает, а уровень глюкозы растет. Хотя точная причина диабета 1-го типа остается не известной, ученые считают, что некоторые люди с особым набором генов больше подвержены развитию заболевания. Новые исследования показывают, что кишечные бактерии тесно связаны с развитием диабета.
Диабет 1 типа (T1D или СД1) - это аутоиммунное заболевание, характеризующееся иммуноопосредованным разрушением бета (β)-клеток. Генетические и экологические взаимодействия играют важную роль в сбое иммунной системы, вызывая агрессивный адаптивный иммунный ответ против β-клеток. Микробы, обитающие в кишечнике человека, тесно взаимодействуют с иммунной системой слизистой оболочки кишечника. Колонизация кишечной микробиоты и созревание иммунной системы происходят параллельно в первые годы жизни; следовательно, нарушения в микробиоте кишечника могут нарушать функции иммунных клеток и наоборот. Нарушения микробиоты кишечника (дисбиоз) часто выявляются у пациентов с СД1, особенно у тех, у кого диагностированы множественные аутоантитела в результате агрессивного и неблагоприятного иммунореагирования. Патогенез СД1 включает активацию аутореактивных Т-клеток, что приводит к разрушению β-клеток Т-лимфоцитами CD8 + . Становится также очевидным, что кишечные микробы тесно взаимодействуют с Т-клетками. Обнаружено, что устранение дисбактериоза кишечника с использованием специфических пробиотиков и пребиотиков связано со снижением аутоиммунного ответа (с уменьшением воспаления) и целостности кишечника (за счет повышенной экспрессии белков с плотным соединением в кишечном эпителии). В этом обзоре обсуждаются потенциальные взаимодействия между микробиотой кишечника и иммунными механизмами, которые участвуют в прогрессировании T1D, и рассматриваются потенциальные эффекты и перспективы применения модуляторов кишечной микробиоты, включая пробиотические и пребиотические вмешательства, при улучшении патологии T1D как у человека, так и у животных моделей. Подробнее см. статью по кнопке-ссылке:
Кишечные бактерии защищают от диабета. Предыстория.
Ученые обнаружили, что бактерии, живущие в кишечнике, играют большую роль в защите от сахарного диабета 1 типа. Этот эффект обусловлен сложным взаимодействием иммунитета и симбиотической кишечной микрофлоры .
Еще в 90-х было замечено, что у мышей, генетически предрасположенных к диабету 1 типа, это заболевание развивается с большей вероятностью, если животные растут в стерильных условиях. Группа исследователей из Университета Чикаго под руководством Александра Червонски (Alexander Chervonsky) решила изучить механизм этого явления. Для этого ученые лишили мышей, предрасположенных к диабету, гена белка MyD88 – ключевого регулятора иммунного ответа на симбиотическую микрофлору.
Оказалось, что мыши без гена MyD88 диабетом не заболевают. Однако если их выращивали в стерильных условиях, болезнь все же развивалась. Мыши, которым после выращивания в стерильных условиях вводили смесь кишечных бактерий, заболевали менее часто – 34% по сравнению с 80%. На основании полученных данных ученые предположили, что действие MyD88 снижает возможность бактерий предотвращать развитие диабета.
О роли кишечной микрофлоры в развитии сахарного диабета 1-го и 2-го типов см. по ссылке:
О роли кишечной микрофлоры в защите от развития сахарного диабета 1-го типа см. по ссылке:
О роли кишечной микрофлоры в здоровье проджелудочной железы:

В тонком кишечнике человека обитает огромное количество бактерий и других микроорганизмов, которые играют важную роль в сохранении и поддержании нашего здоровья. Они помогают переваривать пищу и снабжают нас энергией и витаминами.
Cимбиотические бактерии, обитающие в тонком кишечнике, предотвращают внедрение болезнетворных микроорганизмов. Биологические реакции, протекающие в нашем организме и поддерживающие постоянство его внутренней среды, зависят от населяющих тонкий кишечник бактерий и особенностей взаимодействия с ними клеток организма.
Одно из проведенных исследований указало на взаимосвязь между сосоянием микрофлоры тонкого кишечника и риском развития СД 1 типа:

Новое исследование было проведено под руководством профессора Джейне Данска (Jayne Danska) из Детской клиники при Университете Торонто ( Sick Children’s Hospital of the University of Toronto , Канада) и профессора Эндрю Макферсона (Andrew Macpherson) из Клиники Висцеральной Хирургии и Медицины Инзельшпиталь ( Clinic for Visceral Surgery and Medicine at the Inselspital ) при Бернском Университете ( University Bern , Швейцария).
Результаты исследования показали, бактерии, обитающие в тонком кишечнике, влияют на степень вероятности развития у их хозяина сахарного диабета. Поддержание нормального баланса микрофлоры за счет регулирования соотношения штаммов полезных микроорганизмов, является крайне важным фактором в профилактике данного заболевания.
Сегодня сахарный диабет все чаще диагностируют у людей молодого возраста, и медики уже говорят о настоящей эпидемии сахарного диабета
Увеличение распространенности этого заболевания наблюдается в последние сорок лет, когда отмечено повышение чистоты и гигиенического состояния наших домов и окружающей среды. У детей и пациентов молодого возраста развитие сахарного диабета обусловлено нарушением функционирования клеток иммунной системы, которые повреждают специализированные клетки поджелудочной железы, вырабатывающие гормон инсулин. В настоящее время после диагностирования у ребенка сахарного диабета он нуждается в пожизненном лечении.

Тридцать лет назад японские ученые обратили внимание на то, что лабораторные мыши штамма NOD (прим.: Мыши NOD - это модель у лабораторных животных аутоиммунного диабета человека, характеризующаяся разрушением b-клеток) имеют склонность к развитию сахарного диабета, так как в их геноме присутствуют гены, обусловливающие у человека предрасположенность к развитию сахарного диабета.
Еще раз отметим, что такая разновидность диабета, по мнению ученых, связана с образованием дефектов в иммунной системе организма. При возникновении этих процессов начинают формироваться специальные структуры - антитела, которые действуют отрицательным образом в поджелудочной железе на размножение и деятельность клеток, производящих инсулин. Развитие аутоиммунного диабета получает дополнительный толчок при распространении различных инфекционных заболеваний вирусного типа, а также влияния на организм человека ряда канцерогенных веществ.
Благодаря специальному оборудованию из Университета Берна и Канады исследовательские команды на данной модели на мышах смогли продемонстрировать, что бактерии, обитающие в тонком кишечник е , могут синтезировать биохимические соединения и гормоны, предотвращающие развитие сахарного диабета.
Подробнее об исследовании см:
По словам Эндрю Макферсон из Бернского Университета, ученые надеются, что полученные результаты расширят представления ученых о механизмах, позволяющих бактериям, обитающим в тонком кишечнике, защищать организм от развития сахарного диабета. Он считает, что новые данные о причинах развития диабета и о роли здоровой кишечной микрофлоры, препятствующей его появлению путем продукции определенных веществ, помогут создать инновационные методы лечения пациентов и предотвратить развитие заболевания у детей.
Еще об одном исследовании см.:

Возможно, больным диабетом 1-го типа удастся помочь, восстановив состав микрофлоры кишечника.
Как показало новое исследование, таргетирование конкретной микробиоты в кишечнике может быть одним из способов защиты от диабета 1 типа. Исследователи из Квинслендского Университет (University of Queensland) в Австралии обнаружили явные изменения микробиоты кишечника у грызунов и людей, которые подвергаются высокому риску диабета 1 типа.
Подробнее об исследовании см:
По матералам статьи в Microbiome
Соавтор исследования Доктор Эмма Гамильтон Уильямс (Dr. Emma Hamilton-Williams) из Института Трансляционных Исследований в Университете Квинсленда и ее коллеги говорят, что их результаты показывают, что таргетирование кишечной микробиоты может иметь потенциал для предотвращения диабета типа 1.
МИКРОФЛОРА КИШЕЧНИКА И САХАРНЫЙ ДИАБЕТ 2 ТИПА

Поджелудочная железа вырабатывает недостаточно инсулина или инсулин не перерабатывается.
Сахарный диабет 2-го типа - это метаболическое заболевание, которое проявляется нарушением обмена углеводов. Организм не производит достаточного количества инсулина для надлежащей функции, или клетки в теле не реагируют на инсулин (устойчивость к инсулину или инсулинорезистентность). Приблизительно 90% всех случаев диабета во всем мире - это диабет 2 типа. В результате приобретения инсулинорезистентности, то есть невосприимчивости клеток организма к этому гормону, - развивается гипергликемия (увеличение концентрации глюкозы в крови). Простыми словами, в организме - нормальный уровень инсулина и повышенный уровень глюкозы, которая по каким-то причинам не может попасть в клетки.


На рисунке: Влияние инсулина на поглощение и метаболизм глюкозы. Инсулин связывается со своим рецептором (1), который, в свою очередь, запускает несколько каскадов активации протеина (2). К ним относятся: транслокации транспортёра GLUT4 к плазматической мембране и приток глюкозы (3), синтез гликогена (4), гликолиз (5), синтез жирных кислот (6).
Ученые подтвердили роль микробиоты на инсулинорезистентность экспериментально путем пересадки микрофлоры от здорового донора к пациенту с сахарным диабетом 2 типа. В результате эксперимента у пациентов увеличилась чувствительность к инсулину на несколько недель.
Подробнее по ссылке:
Уже ни у кого не вызывает сомнения тот факт, что биохимические реакции, протекающие в нашем теле и фактически определяющие наше здоровье, напрямую зависят от состояния желудочно-кишечного тракта и взаимодействия его микрофлоры с клетками нашего организма. Если учесть, что пробиотики обладают иммуномодулирующими свойствами, способствуют нормализации микрофлоры ЖКТ, в т.ч. снижению избыточной массы тела , повышающей риск развития СД, то систематическое потребление в пищу пробиотических продуктов функционального питания и прием пробиотиков может рассматриваться как одно из перспективных средств в профилактике и комплексной терапии сахарного диабета.
ПОЧЕМУ РАСТИТЕЛЬНАЯ КЛЕТЧАТКА ЗАЩИЩАЕТ ОРГАНИЗМ ОТ САХАРНОГО ДИАБЕТА

С помощью кишечной микрофлоры пищевые волокна превращаются в жирные кислоты, которые кишечник потом использует для синтеза собственной глюкозы. Последняя служит для мозга сигналом о том, что нужно подавить чувство голода, повысить энергетические расходы и уменьшить выброс сахара из печени.
Вы ведь слышали о пользе клетчатки, верно? О тех самых пищевых волокнах, что защищают нас от ожирения и диабета. Волокна эти в изобилии есть в овощах и фруктах, но сам кишечник расщепить их не может, а потому ему на помощь спешит микрофлора. Положительный метаболический и физиологический эффект клетчатки подтверждён многочисленными опытами: животные на такой диете накапливали меньше жира, и у них снижался риск развития диабета. Однако нельзя сказать, что мы понимаем, как именно эти волокна действуют. Известно, что кишечные бактерии расщепляют их с образованием короткоцепочечных жирных кислот , пропионовой и масляной, которые потом всасываются в кровь. Учёные из Национального центра научных исследований (CNRS) во Франции предположили, что эти кислоты как-то влияют на синтез глюкозы кишечником. Его клетки действительно могут синтезировать глюкозу, выбрасывая её в кровь между приёмами пищи и по ночам. Нужно это вот для чего: сахар связывается с рецепторами воротной вены, которая собирает кровь, идущую от кишечника, и рецепторы эти подают соответствующий сигнал в мозг. Мозг реагирует, подавляя чувство голода, повышая расход запасённой энергии и заставляя печень сбавить производство глюкозы.
То есть за счёт небольшой порции глюкозы из кишечника подавляется выброс глюкозы из печени, и предпринимаются меры против поглощения новых — ненужных и опасных — калорий.
Оказалось, что активность генов в клетках кишечника, отвечающих за синтез глюкозы, зависит от тех самых волокон, а также от пропионовой и масляной кислот. Кишечник использовал пропионовую кислоту как сырьё для синтеза глюкозы. Мыши, поглощавшие много жира и углеводов, меньше набирали вес и реже болели диабетом, если вместе с жиром и сахаром съедали достаточно клетчатки. При этом у них повышалась чувствительность к инсулину (которая, как известно, снижается при диабете второго типа).
Прим.: Стоит заметить, что пропионовая кислота является одним из основных продуктов жизнедеятельности пропионовокислых бактерий , которая наряду с пропионатами и пропиоцинами, способна подавлять рост патогенных микроорганизмов. А, к примеру, масляную кислоту продуцируют клостридии , входящие в состав нормальной микрофлоры человека.
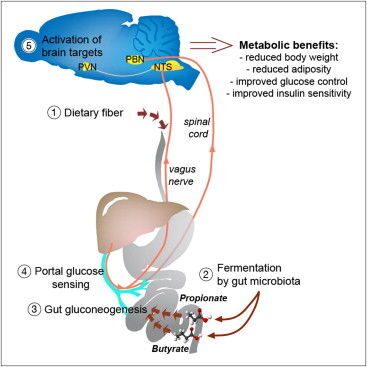
В другом эксперименте использовались мыши, у которых была выключена способность синтезировать глюкозу в кишечнике. В этом случае никакого полезного эффекта от пищевых волокон не было. То есть просматривается такая цепочка: мы едим клетчатку, микрофлора перерабатывает её до жирных кислот, которые потом клетки кишечника могут использовать для синтеза глюкозы-регулятора. Эта глюкоза нужна, чтобы ограничивать наше неуместное стремление пожевать что-нибудь ночью, а также для поддержки правильного баланса глюкозы в организме.
С одной стороны, это очередной аргумент в пользу того, что кишечная микрофлора нужна нам для того, чтобы оставаться здоровыми, причём сей аргумент обзавёлся конкретным биохимическим механизмом. С другой стороны, возможно, с помощью этой биохимической цепочки удастся в будущем искусственно пресекать нездоровые процессы, которые могут довести нас до ожирения и диабета. / Результаты исследования опубликованы в журнале Cell.

*О практическом использовании свойств пробиотических микроорганизмов в создании инновационных препаратов для лечения и профилактики дислипидемии и диабета см. в описании к пробиотику "Бификардио":
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
А. Демкин
Лечебное питание при дисбактериозе.
Первое и общее условие правильного питания при дисбактериозе – это регулярное питание через определенные промежутки времени (лучше употреблять пищу чаще, но в меньшем объеме). Принимаемая пища должна быть не горячее температуры тела и не холоднее температуры окружающей среды в летнее время. Необходимо избегать употребления любых продуктов с избыточной кислотой, горечью, остротой, жирностью, соленостью, содержанием специфических химических веществ (алкоголь, копчености, консервы, маринады).
Представьте себе, что микрофлора кишечника – это небольшой аквариум с вашими любимыми золотыми рыбками. Стали бы вы кормить их холодным пивом с водкой, заставляя закусывать солеными огурцами и салом, а потом заливать в аквариум стаканы обжигающе горячего чая?
Кстати это образное сравнение не так уж и абстрактно: в тонком кишечнике человека для обеспечения нормального пищеварения должно находиться достаточное количество жидкости. Недостаток выпиваемой воды также негативно сказывается на состоянии кишечной микрофлоры.
При коррекции дисбактериоза потребуется исключить из рациона следующие виды продуктов и напитков:
1. Горячие (обжигающие) и холодные (со льдом или замороженные) блюда и напитки.
2. Острые, кислые, горькие блюда, напитки и приправы.
3. Жирные, жаренные, копченые, сушеные, маринованные, консервированные продукты, продукты в вакуумных упаковках.
4. Жирные наваристые мясные бульоны.
5. Все виды сырого или пастеризованного молока.
6. Выдержанные сорта сыра, плесневелые сыры, грибы.
7. Сладкие, газированные напитки, напитки, содержащие ортофосфорную кислоту (кока-кола, пепси-кола и т.п.), фруктовые соки.
8. Дрожжевые продукты: фабричная выпечка, свежий хлеб, бульонные кубики, квас, пиво.
9. Сахар, мед, кондитерские изделия, сухофрукты, искусственные подсластители.
10. Мучные изделия и крахмалосодержащие овощи и фрукты (картофель, бананы).
11. Сырые овощи и фрукты.
12. Алкогольные напитки.
13. Крепкий чай, кофе, какао, шоколад.
14. Некипяченая или небутилированная вода.
15. Табачные изделия (как минимум – сокращение курения).
Сорбенты в питании при дисбактериозе
Для всех видов дисбактериоза или дизбиоза потребуется применение натуральных сорбентов – продуктов, содержащих компоненты, которые способны связывать и выводить из организма токсические продукты жизнедеятельности микрофлоры, желчные кислоты и сами бактерии и вирусы. К природным сорбентам относятся пектин и клетчатка.
Пектин выбирают в случае отсутствия запоров, но при частоте стула менее двух раз в день. Пектин относится к растворимым сорбентам: в кишечнике пектин загущает пищевую массу, превращая ее в желе, которое адсорбирует частицы непереваренной пищи, холестерин, токсины и микробы из просвета кишечника. Большое количество пектина содержится в яблоках, грушах, цитрусовых, морских водорослях, свекле, тыкве, кабачках, черной смородине, капусте и моркови. Однако при дисбактериозе не рекомендуется прием сладких фруктов и труднопервариваемых овощей. Поэтому в списке рекомендованных продуктов лучше оставить лишь овощи: свеклу, морковь, тыкву и кабачки. Употреблять эти овощи нужно в вареном и протертом виде – при варке обеспечивается образование пектина из протопектина, облегчается переваривание овощей в желудочно-кишечном тракте и увеличивается поверхность сорбции. Пектин можно покупать и применять в виде готовой пищевой добавки. Другим рекомендуемым растворимым сорбентом является псиллум или испагол (шелуха семян блошиного подорожника).
Клетчатку применяют главным образом при запорах (отсутствию стула в течение двух суток, либо неполном ежедневном опорожнении кишечника). Клетчатка, как и пектин, проходит весь пищеварительный тракт не перевариваясь, при этом поглощает токсические вещества, непереваренные и гниющие в кишечнике остатки пищи, патогенные микробы и вирусы. Клетчатка, формируя оформленный пищевой комок, способствует восстановлению сниженной моторики кишечника, помогает избавиться от запоров. Также клетчатка содержит олигосахариды, которые являются пищевым субстратом для питания колоний полезных облигатных бактерий. Много клетчатки содержится в яблоках с кожицей, чернике, грушах, малине, грейпфрутах, авакадо, капусте, моркови, фасоли, горохе, шпинате, картофеле, тыкве, хлебе с отрубями, овсе, макаронных изделиях, коричневом рисе, фасоли, чечевице, черных бобах, отрубях. Однако сладкие, трудноперевариваемые, жирные, крахмалосодержащие продукты и продукты с избытком углеводов не рекомендуются для употребления при дисбактериозе. Поэтому из списка природных источников клетчатки рекомендуется оставить вареные и протертые морковь, тыкву и шпинат. Можно употреблять и клетчатку в виде пищевой добавки из отрубей пшеницы или льняного семени. Принимается клетчатка на ночь, через 1 час после ужина. Если появляются позывы на дефекацию ночью, то объем клетчатки необходимо уменьшить в два раза. Если стул не появляется в течение суток, то принимается дополнительная порция клетчатки после завтрака.
Природные пребиотики при коррекции дисбактериоза
Природные пребиотики – это неперевариваемые в тонком кишечнике ингредиенты пищи, такие как фруктоолигосахариды, инулин, ксилоолигосахариды и галактоолигосахариды. За счет попадания этих веществ в неизменном виде в толстую кишку, они служат субстратом для питания и роста колоний бифидо- и лактобактерий. Увеличение численности лакто- и бифидофлоры приводит к подавлению размножения потенциально патогенной микрофлоры – бактероидов, клостридий и колиформ.
Источники природных пребиотиков:
- Фруктоолигосахариды: чеснок, рожь, пшеница, черника, бананы, цикорий, лук-порей, чеснок, спаржа, артишок, бананы, помидоры, мед, пиво.
- Инулин: корневища цикория, девясила, одуванчика, лука репчатого, артишока и топинамбура.
- Галактоолигосахариды: грудное молоко, лук, чеснок, соевые бобы, цикорий, топинамбур.
- Ксилоолигосахариды и пищевые волокна: отруби и шелуха семян блошиного подорожника (псиллиум или испагол).
Особенности питания и употребления пре- и пробиотиков при различных видах дисбактериоза
Различные виды дисбактериоза требуют подбора индивидуальных рекомендаций по оптимальному подбору продуктов:
При дисбактериозе тонкого кишечника с учащенным незловонным стулом или поносом показаны пробиотики в виде несладких кисломолочных продуктов, чайного гриба. При поносах следует избегать нерастворимых пробиотиков (отруби), а применять растворимые сорбенты-пребиотики в виде пектина, вареной протертой моркови. При поносе вначале на 1-2 дня назначется голод: можно употреблять только несладкий чай, отвар ромашки, пить минеральную воду с выпущенным газом и есть немного пшеничных сухарей. Далее питаться предпочтительно обволакивающими легкоперевариваемыми кашами (протертая каша из коричневого риса), небольшим количеством пшеничных сухарей, вареным на пару нежирным мясом и рыбой (в протертом виде), пить несладкий чай, настой ромашки и применять вяжущие отвары (кора дуба, кожура граната, корневище цикория), несладкие компоты из черники или черемухи. При поносах происходит значительное обезвоживание организма, поэтому необходимо употреблять не менее 2-3 литров кипяченой или бутилированной негазированной воды в день. Рекомендуется добавление в воду небольшого количества поваренной соли, глюкозы для восполнения потерь электролитов при поносе, либо приобрести в аптеке специальные растворимые смеси для восстановления электролитного и кислотно-щелочного баланса.
При дисбактериозе тонкого кишечника со вздутием живота следует исключить все сладкие и мучные, дрожжевые, крахмалосодержащие продукты, трудноперевариваемые крупы и бобовые. Основой питания также служат вареные на пару нежирные сорта мяса и рыбы, творог, кисломолочные продукты – пробиотики, вареные и протертые овощи (морковь). Для улучшения моторики можно применять небольшое количество отрубей в несладких кисломолочных продуктах. Использование растворимых пектиновых пребиотиков-сорбентов не рекомендуется. Рекомендуются отвары брусники, ромашки, барбариса, кизила, шиповника, календулы, шалфея, малины, земляники.
При дисбактериозе толстого кишечника с запорами необходимо обеспечить в рационе достаточное количество клетчатки, для продвижения пищевого комка и формирования каловых масс. Можно использовать пшеничные отруби в кисломолочных пробиотиках содержащих бифидобактерии, отварные овощи: цветную капусту, брокколи, морковь, тыкву. Измельчать и протирать овощи не требуется. Можно употреблять несладкую курагу, яблоки в виде пюре, пить компот из ревеня. Показано употребление отвара корня цикория в качестве пребиотика. Вареное мясо употребляется крупными кусками, без измельчения. Хорошие результаты дает использование в рационе масла амаранта.
При синдроме дисбактериоза толстого кишечника с гнилостной диспепсией, которая проявляется в виде темного и зловонного кала из рациона убирают все источники жиров и белков, переходя на углеводную диету. При гнилостной диспепсии показана комбинация растворимых и нерастворимых сорбентов-пробиотиков: пектина и отрубей. Для питания рекомендуются отварные протертые овощи (морковь, свекла), каши и кисломолочные продукты. Гнилостные процессы подавляются природными антибиотиками (чайный гриб) и кисломолочными пробиотиками содержащими лактобациллы и бифидобактерии. Употребление кисломолочных продуктов при гнилостной диспепсии может вызвать поносы, поэтому употреблять их нужно с осторожностью и при необходимости прекратить прием. Можно добавить отвары, которые помогают бороться с гнилостными процессами в толстой кишке: лаврового листа, абрикоса, шалфея, тмина, мелиссы, полыни, смородины, рябины и клюквы.
Хотя дисбактериоз сам по себе не является заболеванием, хронический дисбаланс микрофлоры кишечника может служить одним из факторов развития многих болезней. Поэтому правильное питание, профилактика и коррекция дисбактериоза являются из важными элементами улучшения качества жизни человека.
Внимание! Все статьи носят информационный характер и ни при каких условиях не могут быть использованы в качестве руководства для диагностики и лечения заболеваний самостоятельно, без участия врача. Статьи могут содержать ошибки и неточности и являться отражением субъективного мнения автора. Если вы или кто-то из ваших близких заболел: пожалуйста, обратитесь за помощью к врачу, а не занимайтесь самолечением!

Диета при дисбактериозе – это организация лечебного питания, которое своей главной задачей имеет нормализацию нарушенного баланса микрофлоры кишечника. Диетические блюда обязательно должны составлять основу рациона больного, так как именно они базой терапии всех расстройств органов ЖКТ, наряду с медикаментозным лечением. Иногда, просто нормализовав свое меню и откорректировав образ жизни, можно добиться полного выздоровления. Тем не менее, дисбактериоз кишечника – это следствие серьезных нарушений в организме человека, которое должно быть устранено совместно с доктором.
Именно врач помогает пациенту составить оптимальное в его случае меню, исключить нарушающие работу кишечника продукты.
Задачи диетического питания при дисбактериозе:
Восполнение потребности организма в питательных веществах, которые призваны компенсировать затраты энергии.
Восстановить нарушенную моторную функцию кишечника.
Восстановить нарушенный метаболизм.
Восстановить микрофлору кишечника.
Что можно есть при дисбактериозе?
Если дисбактериоз сопровождается запором, то пациентам рекомендуют включать в рацион блюда, которые способствуют усилению моторной функции толстой кишки. Выраженным послабляющим эффектом обладают не подвергшиеся обработке овощи и фрукты, сухофрукты (особое внимание следует уделить кураге и черносливу). Не стоит игнорировать вареные и тушеные овощи, а также молочнокислые продукты.
Если дисбактериоз сопровождается поносом, то пациенту будут полезны продукты с высоким содержанием танина. Среди таковых: крепкий чай, какао без молока, черника, черемуха, все блюда, обладающие вязкой консистенцией.
Итак, при дисбактериозе к употреблению разрешены следующие продукты и блюда:
Если преобладает диарея
Если преобладают запоры
Мучные изделия и хлеб
Сухари и подсушенный хлеб. Следует снимать поджаристую темную корочку перед употреблением. Несдобное печенье.
Подсушенный бисквит, вчерашний хлеб, хлеб из муки второго сорта. Печенье несдобное.
Обезжиренные бульоны, приготовленные на мясе или на рыбе. Возможно добавление в суп отваренных круп, перетертого мяса.
На овощном бульоне, на мясном бульоне, но не слишком крепком и жирном.
Любая рыба, но только не жирная. Способ приготовления: кнели, котлеты или фрикадельки, либо в цельном виде на пару и отварная.
Нежирная рыба. Способ приготовления: не рубить, в цельном виде. Рыбу можно отваривать и запекать. Разрешены морепродукты.
Только нежирный творог. Простокваша, кефир, сметана, неострый сыр – по мере затухания процесса воспаления.
Молоко, кефир, ряженка, сметана, творог, сливки, неострые сыры.
Не более 2 штук в сутки. Способ приготовления: на пару, отварные всмятку или при добавлении в супы.
Не более 2 штук в сутки, можно готовить их вкрутую, разрешены паровые омлеты.
Салаты на основе сырых овощей с заправкой из растительного масла, сметаны. Нежирная ветчина, закуски из вымоченной сельди, заливное.
В сыром виде можно только перетертые яблоки. Рекомендуется на десерт готовить кисели и желе. За основу можно брать грушу, айву, черемуху, кизил и иные плоды, богатые танином.
Любые свежие фрукты и ягоды, сухофрукты. Мармелад, пастила, варенье, мед.
Немного сливочного масла можно добавлять в блюда, заправка только на основе обезжиренного бульона.
Соусы с добавлением зелени, соусы на мясных и рыбных бульонах, томатный соус, сметанный соус.
Черный и зеленый чай. Какао и кофе на воде, отвары трав, смородины, черемухи.
Чай с молоком, отвар шиповника, овощные и фруктовые соки.
Небольшое количество сливочного масла.
Сливочное масло, растительные масла.
Отдельным пунктом в разрешенных продуктах при запорах идут овощные блюда. Их необходимо есть как можно больше, так как они содержат трудноперевариваемую клетчатку и способствуют скорейшему продвижению пищевого комка по кишечнику. Полезны будут такие отварные и свежие овощи, как: свекла, салат, морковь, помидоры, кабачки, тыква, цветная капуста. Можно тушить белокочанную капусту, чтобы она не способствовала повышенному газообразованию.
Что нельзя есть при дисбактериозе?
Большинство не рекомендованных к употреблению при дисбактериозе продуктов, находятся под запретом и при иных болезнях органов пищеварения. При составлении меню необходимо учитывать то, по какому типу расстройства протекает дисбактериоз. Преобладают у больного запоры или диарея, так как список блюд будет варьироваться.
Итак, при дисбактериозе запрещены следующие продукты:
Если преобладает диарея
Если преобладают запоры
Хлеб и изделия из муки
Все мучные изделия, кроме подсушенного хлеба.
Любые изделия, изготовленные из муки высшего сорта.
Жирные бульоны, молочные супы, с макаронами.
Разрешены все супы, кроме тех, которые приготовлены на жирном бульоне.
Все жирное и переработанное мясо, кусковое жилистое мясо, колбасы, консервы и пр.
Жирное мясо, гусь, утка, консервированные мясные продукты.
Вся жирная рыба, икра, рыбные консервы.
Прошедшая копчение, соленая рыбы, рыбные консервы.
Запрещено цельное молоко.
Разрешены любые молочные продукты.
Яичница, сваренные вкрутую яйца, а также в сыром виде.
Чеснок, сырой лук, грибы, редька, редис, репа.
С добавлением копченостей или жирных и острых продуктов.
Свежие ягоды и фрукты, все кондитерские изделия, в том числе мед и варенье.
Айва, кизил, кисели, кондитерские изделия на основе крема, черника.
Острые, пряные, жирные. Майонез, кетчуп, горчица.
Горчица, острые соусы, жирные соусы.
Рис, манка, бобовые, макароны.
Меню на неделю при дисбактериозе
Меню также различается в зависимости от того, запор у вас преобладает или диарея.
Основной прием пищи
Ленивые вареники. Зеленый некрепкий чай.
Куриные колбаски с рассыпчатой гречневой кашей. Капустный салат. Борщ с говядиной. Компот из сухофруктов.
Сельдь рубленая, вымоченная в молоке.
Куриные котлеты под сметанным соусом. Картофельное пюре с куриным желтком. Квас из ревня.
Печные морковно-яблочные котлеты, какао на молоке.
Тыква с урюком под молочным соусом с медом.
Салат яично-овощной (морковь, картофель, свекла, яблоко, 2 листа зеленого салата, яйцо). Щи с яичными хлопьями, перловая крупа с говядиной под сметанным соусом. Компот.
Хлеб ржаной с рыбным паштетом.
Курино-овощная запеканка (морковь, цветная капуста). Салат из яиц и зеленого лука с заправкой из сметаны. Яблочная пастила. Отвар шиповника.
Запеканка из творога и кукурузных хлопьев. Кофе с молоком.
Гренки с овощами.
Винегрет. Перловый суп с говядиной. Пареная тыква. Компот.
Яичный паштет с ржаным хлебом.
Рыба в молочном соусе. Картофельное пюре. Компот.
Каша из сухарей. Какао с молоком.
Салат из вишни и листьев клевера. Диетический рассольник. Суфле из судака с маслом. Чай.
Свежие огурцы, фаршированные яйцом и цветной капустой со сметанным соусом.
Мясной паровой пудинг из говядины. Отвар шиповника.
Яблоки, фаршированные творогом. Черный чай с молоком.
Суп из листьев лопуха с картофелем, тушеным луком и сметаной. Мясное рагу с рассыпчатой гречкой.
Рыба, фаршированная яблоком. Тыквенная каша. Отвар шиповника.
Яичный омлет на пару. Кофе с молоком.
Мясокапустная запеканка. Ягодный суп с гренками. Чай.
Компот из сухофруктов.
Куриный бульон с морской капустой. Домашние мюсли. Компот.
Запеканка из тыквы. Зеленый чай.
Кисло-сладкое мясо кролика с гречневой крупой. Куриный бульон с морской капустой. Сок.
Компот из ревня и яблок. Ржаной сухарь.
Биточки из крапивы. Гречка отварная с маслом. Грушево-морковный суп. Компот.
Основной прием пищи
Ленивые вареники без сметаны с сахаром. Зеленый чай.
Борщ на овощном бульоне с картофелем. Гречневая крупа с яблоками. Морс из смородины.
Кисель из ревня.
Битки мясные. Рис с яблоками. Паштет из кабачков с брынзой. Отвар шиповника.
Белковый паровой омлет. Черный чай.
Щи с яблоками. Мясные биточки с рисом. Чай.
Рыбное суфле. Овсяная каша. Сок.
Манная каша. Зеленый чай.
Щи зеленые из кипрея с морковью и картофелем. Ячневая крупа, перетертая с паровыми котлетами из индейки. Черный чай.
Кнели из рыбы. Кабачки, фаршированные рисом. Отвар шиповника.
Овсяная каша. Какао на рисовом отваре.
Сладкий суп с рисовыми клецками. Паровые фрикадельки из курицы. Морс из черной смородины.
Паровая стерлядь. Перетертая гречка со сливочным маслом. Плодово-ягодный кисель.
Манные оладьи на пару. Кофе без молока.
Желе из смородины.
Картофельные зразы с отварным мясом. Суп на овощном бульоне с яичными хлопьями. Сок.
Кисель из сушеной черники.
Котлеты из кролика. Отварные макароны твёрдых сортов или любая разрешенная крупа. Твороженное суфле. Зеленый чай.
Сладкий рис с творогом. Кофе без молока.
Подсушенный хлеб с куриным паштетом.
Куриные котлеты с протертой гречкой. Рисово-овощной бульон с яичными хлопьями. Сок.
Галетное печенье с киселем.
Биточки из индейки, отварной рис, тост с твороженным кремом. Отвар шиповника.
Яично-творожная запеканка. Зеленый чай.
Рулет из риса с фруктами. Овощной суп с фрикадельками из кролика. Черный чай с молоком.
Крекер, отвар черной смородины.
Запеканка из говяжьего фарша с яйцом и неострым сыром. Картофельное пюре. Плодово-ягодный кисель.

Автор статьи: Кузьмина Вера Валерьевна | Эндокринолог, диетолог
6 простых способов убрать живот

Куркума – более 70 научных фактов о пользе куркумы
Дисбактериоз кишечника – это заболевание, которое возникает по причине нарушения микрофлоры данного отдела пищеварительной системы, сопровождающееся видовым изменением существующих в нем бактерий. Происходит сокращение полезных лакто- и бифидобактерий, а патогенная флора, напротив, разрастается. В итоге, функционирование кишечника нарушается.
Таблетированные препараты для лечения дисбактериоза можно разделить на две основных группы – антибактериальные (устраняют основную причину заболевания – патогенные микроорганизмы) и пробиотические (способствуют размножению нормофлоры кишечника, повышению иммунитета). Причиной дисбактериоза может быть кишечная палочка.
Данный народный метод лечения дисбактериоза обладает почти мгновенным действием, и поэтому считается в народной медицине самым эффективным способом лечения дисбактериоза. Человек, который рассказал его, сам вылечился всего за один день, за один приём средства. В начале своего лечения он обратился к молочной продукции.
Читайте также:


