Для рентгенологической картины остеоартроза характерно
Медицинский эксперт статьи


Несмотря на бурное развитие в последние годы таких современных методов медицинской визуализации, как МРТ, рентгеновская компьютерная томография, расширение возможностей ультразвуковой диагностики, рентгенологическая диагностика остеоартроза остается наиболее распространенным объективным методом диагностики и контроля эффективности лечения остеоартроза. Это обусловлено доступностью данного метода, простотой исследования, экономичностью и достаточной информативностью.
В целом рентгенологическая диагностика остеоартроза основана на выявлении сужения суставной щели, субхондрального остеосклероза и остеофитов (ОФ), причем основное диагностическое значение имеет степень сужения рентгено-суставной щели. На рентгенограммах суставов могут определяться участки оссификации суставной капсулы (поздний остеоартроз). При узелковой форме остеоартроза наибольшее диагностическое значение имеет обнаружение остеофитов, иногда сопровождающееся выраженной деструкцией суставных поверхностей (так называемый эрозивный артроз).
Рентгено-суставная щель будучи заполненной хрящом и прослойкой синовиальной жидкости, не дающими изображения на рентгенограммах, имеет вид более прозрачной полосы между суставными поверхностями.
Суммарная толщина суставного хряща на рентгенограммах определяется измерением ширины рентгено-суставной щели между суставными поверхностями эпифизов костей. Укажем, что ширина рентгено-суставной щели до настоящего времени используется как основной показатель в диагностике остеоартроза, а стандартная рентгенография коленных суставов в прямой и боковой проекциях рекомендуется WHO и ILAR как метод выбора для оценки динамики изменений в суставном хряще при проведении клинических испытаний лекарственных препаратов. Сужение рентгено-суставной щели соответствует уменьшению объема суставного хряща, а субхондральный остеосклероз и остеофиты на краях суставных поверхностей большинство исследователей рассматривают как ответную реакцию костной ткани на увеличение механической нагрузки на сустав, что в свою очередь является результатом дегенеративных изменений и уменьшения в объеме суставного хряща. Перечисленное важно не только для диагностики остеоартроза, но и для оценки прогрессирования заболевания и проводимого лечения.
Указанные рентгенологические симптомы считаются специфическими для остеоартроза и включены в перечень рентгенологических критериев диагностики этого заболевания наряду с клиническими.
Методы оптимизации рентгенологической диагностики остеоартроза
Как уже упоминалось, методы оценки прогрессирования остеоартроза основаны на выявлении рентгенологической динамики в суставах. Следует учитывать, что динамика рентгенологических изменений при остеоартрозе отличается медленным темпом: скорость сужения рентгено-суставной щели у больных с гонартрозом составляет приблизительно 0,3 мм в год. Результаты длительных исследований рентгенологических изменений у больных с остеоартрозом в коленных суставах, получавших негормональное противовоспалительное лечение, показали отсутствие рентгенологического прогрессирования заболевания после 2 лет наблюдений и минимальные различия между группами больных, получавших лечение, и контролем. Отсутствие достоверных изменений при длительных исследованиях дают основание предполагать, что рентгенологические симптомы остеоартроза при стандартной рентгенографии суставов остаются относительно стабильными в течение длительного времени. Следовательно, для оценки динамики изменений предпочтительнее использовать более чувствительные рентгеновские технологии, к одной из которых относится микрофокусная рентгенография суставов.
В микрофокусных рентгеновских аппаратах применяются специальные рентгеновские трубки с точечным источником излучения. Количественная микрофокусная рентгенография с прямым увеличением изображения показывает достаточную чувствительность по выявлению мелких изменений в структуре костей. С помощью этого метода прогрессирование остеоартроза и эффект от проводимого лечения может быть зарегистрирован и точно измерен за достаточно короткое время между исследованиями. Это достигается благодаря стандартизации исследования и использованию рентгенографической измерительной процедуры, улучшению качества получаемых рентгенограмм суставов с прямым увеличением изображения, что позволяет регистрировать невидимые на стандартных рентгенограммах структурные детали кости. WHO/ILAR рекомендуют измерять ширину рентгено-суставной щели вручную методом Lequesne с использованием увеличительной линзы и расчетом ширины рентгено-суставной щели в различных точках. Такие измерения показывают, что при повторных измерениях коэффициент вариации составляет 3,8%. Развитие микрокомпьютерной и анализирующей изображения техники обеспечивает более точную оценку изменений анатомии суставов, чем ручные методы. Цифровая обработка рентгеновского изображения сустава позволяет автоматически измерить ширину суставной щели с помощью компьютера. Ошибка исследователя практически исключается, потому что точность при повторных измерениях устанавливается самой системой.
С точки зрения оперативности диагностики, простоты и удобства использования особый интерес представляют передвижные рентгено-диагностические аппараты с полипозиционным штативом типа С-дуга, широко применяемые в мировой практике. Аппараты данного класса позволяют проводить обследование пациента в любых проекциях без изменения его положения.
Остеоартрит – это общее название разнообразных заболеваний суставов, при которых в них развивается воспаление, происходит деформация и нарушение подвижности. Заболевание может протекать как в острой, так и в хронической форме. В Юсуповской больнице созданы все условия для лечения пациентов с остеоартритами:
- Комфортные условия в палатах;
- Обследование с помощью новейшей аппаратуры ведущих мировых производителей и современных лабораторных исследований;
- Лечение препаратами, зарегистрированными в РФ, которые обладают высокой эффективностью и минимальным спектром побочных эффектов;
- Индивидуальный подход к выбору тактики ведения пациентов в зависимости от причины заболевания и выраженности симптомов заболевания.
Тяжёлые случаи остеоартритов обсуждают на заседании Экспертного Совета с участием кандидатов и докторов медицинских наук, врачей высшей категории. Медицинский персонал уважительно относится к пациентам и их родственникам.
Остеоартрит и остеоартроз
Отличия между остеоартритом и остеоартрозом существенные. Суставы человека являются подвижными соединениями, которые позволяют сочленяющимся костям совершать движения относительно друг друга. В местах соприкосновения костные поверхности покрыты хрящевой тканью, что делает процесс скольжения лёгким и безболезненным. Изнутри сустав выстилает синовиальная оболочка, Она вырабатывает жидкость, или смазку, облегчающую движение суставных поверхностей.
Остеоартрит представляет собой воспаление суставов. Различают следующие виды остеоартритов:
- Реактивный – развивается под воздействием инфекционных агентов;
- Ревматоидный – системная патология соединительной ткани;
- Подагрический – возникает при нарушении обмене веществ;
- Псориатический – хроническое прогрессирующее заболевание суставов, которое возникает у больных псориазом.
При остеоартрите воспалительный процесс затрагивает преимущественно только синовиальную оболочку сустава. В ней находится много кровеносных сосудов, которые являются важными соучастниками воспалительной реакции. Причиной появления классических симптомов остеоартрита (боли, припухлости, нарушения функции сустава) является синовиальный выпот – жидкость, которую при воспалении в большом количестве продуцирует синовиальная оболочка.
Остеоартроз – дистрофическое заболевание, которое связано с постепенным и медленным разрушением хряща. Воспаление сустава вызывают элементы разрушающейся хрящевой пластинки. Различают следующие причины остеоартроза:
- Травмы;
- Частые остеоартриты;
- Нарушение обмена веществ;
- Дегенеративные возрастные изменения.
В начале развития деформирующего артроза количество внутрисуставной жидкости снижается. Затем хрящ теряет эластичность, покрывается трещинами, и, если не принимать никаких мер, полностью разрушается. Ревматологи Юсуповской больницы проводят дифференциальный диагноз (определяют отличия между остеоартритом и остеоартрозом) с помощью анализа клинической картины и истории болезни, данных лабораторных исследований, рентгенографии и магнитно-резонансной томографии. Пациентов консультирует травматолог-ортопед, фтизиатр, инфекционист, кардиолог. Только, убедившись в правильности диагноза, ведущие специалисты в области ревматологии составляют индивидуальный план лечения. Мультидисциплинарный подход позволяет добиться существенных результатов лечения пациентов.
Клинические рекомендации по лечению остеоартрита
Остеоартрит занимает ведущее место по распространенности среди ревматических заболеваний. Жалобы на боль и припухание крупных суставов в 54% случаев обусловлены остеоартритом. При поражении крупных суставов снижается работоспособность пациента, его жизненная активность.
Остеоартрит характеризуется хроническим воспалением, при котором в патологический процесс вовлечены все компоненты сустава:
- Синовиальная оболочка;
- Хрящ;
- Суставная капсула;
- Сухожилия;
- Связки;
- Субхондральную кость.
При наличии этих изменений симптомы заболевания отсутствуют, хрящ не имеет нервных окончаний. Клинические признаки остеоартрита начинают проявляться при вовлечении в процесс иннервируемых тканей. Это одна из причин поздней диагностики.
В дальнейшем развивается воспаление синовиальной оболочки сустава, происходит повреждение субхондральной кости, нарушается процесс костного восстановления, образуются остеофиты, возникает субхондральный склероз. Европейской антиревматической лигой и Международным обществом по изучению остеоартрита разработаны рекомендации по лечению заболевания.
Они включают нефармакологические, фармакологические и хирургические методы. На ранней стадии болезни доминируют боль и припухание коленного сустава, поэтому лечение направлено на их купирование с помощью нестероидных противовоспалительных препаратов или парацетамола. Основными в лечении остеоартроза являются медленнодействующие симптоматические средства. Они уменьшают выраженность боли и в то же время оказывают хондропротективное действие.
У больных остеоартритом коленного сустава установлены низкие показатели качества жизни. Это связано с прогрессирующим хроническим течением заболевания. В связи с пожилым возрастом больных, прогрессирующим поражением коленных суставов, болезнь оказывает отрицательное влияние на важнейшие функции пациента — физическое, психологическое, социальное функционирование.
Симптомы и диагностика остеоартрита
Проявлением остеоартрита могут быть следующие симптомы:
- Боль при движении и после длительного состояния покоя;
- Скованность суставов после долгой неподвижности;
- Припухлость суставов.
Остеоартрит не является системным заболеванием. Наиболее часто патологический процесс развивается в мелких суставах пальцев рук, стоп, коленных, тазобедренных суставах, а также суставах позвоночника. Нехарактерным для остеоартрита является поражение суставов кистей, плечевого, локтевого и височно-челюстного суставов.
Как проявляется остеоартрит колена? Наиболее частыми симптомами заболевания являются ноющие боли в одном коленном суставе, онемение и нарушение подвижности. Онемение нижней конечности чаще возникает при длительном отсутствии физической активности (долгом сидении, ночном сне) и облегчается после физической разминки. Боль обостряется в период повышенной влажности, после интенсивной нагрузки, чаще проявляются ночью. По мере прогрессирования заболевания больной жалуется на боль даже в покое, что вызывает нарушение качества сна. Признаком остеоартрита колена может крепитация (хруст) в коленном суставе во время движения.
Остеоартрит голеностопного сустава возникает на фоне системной волчанки, подагры, болезни Бехтерева, ревматизма. Развитию воспалительного процесса зачастую сопутствует инфекция, которая попадает в сустав с кровью и лимфой. Для острой формы заболевания характерно стремительное начало болезни с яркой симптоматикой. Которая выражается в быстром развитии отёка в области голеностопа с местным повышением температуры. При острой гнойной форме остеоартрита кожный покров над голеностопным суставом приобретает красноватый оттенок, температура тела повышается до высоких цифр.
Хронический остеоартрит голеностопного сустава проявляется болевыми ощущениями и ощущением скованности в суставе. При разрушении суставного хряща область голеностопного сустава заметно утолщается, человек испытывает значительные затруднения при ходьбе, пассивные движения голеностопом становятся крайне затруднительными. Симптомы остеоартрита стопы аналогичны признакам воспаления других суставов.
Остеоартрит плечевого сустава проявляется сильной болью, которая становится причиной постоянного дискомфорта. Нарастающая боль препятствует движению верхней конечности. Отмечается местное повышение температуры над поражённым плечевым суставом, нарушение подвижности руки, хруст при лёгком движении. При ревматоидном остеоартрите возникает припухлость над суставом.
Остеоартрит пальцев рук поражает каждого седьмого жителя планеты. В большинстве случаев страдают женщины в связи с тем, что они чаще занимаются мелким ручным трудом, чем мужчины. Обычно остеоартрит локализуется в пястно-фаланговых и межфаланговых суставах.
Это вторичное заболевание, которое является следствием уже имеющейся болезни. Остеоартрит пальцев рук наблюдается при ревматических, инфекционных и метаболических нарушениях. Следствием заболевания является утрата пациентом способности к труду и самообслуживанию. Человек при несвоевременном и неадекватном лечении может стать инвалидом.
Основным симптомом заболевания является боль, которую человек испытывает при совершении любых действий руками. На начальной стадии заболевания она может быть слабо выраженной. По мере прогрессирования патологического процесса неприятные ощущения становятся сильнее. Иногда боль сопровождается чувством жжения и покалывания. Суставы рук реагируют на смену погоды и перепады атмосферного давления. Если имеются симптомы остеоартрита, пальцы на фото напоминают сосиски.
При обострении воспалительного процесса кожа вокруг поражённых болезнью суставов становится красной, горячей на ощупь, натягивается. Мягкие ткани вокруг суставов рук отекают, что делает руки похожими на подушки. Пальцы утолщаются. В месте поражённого сустава повышается температура. При инфекционном или ревматоидном остеоартрите может повышаться общая температура тела, часто наблюдается лихорадка. Во время движения пальцами может быть слышна крепитация – характерный суставный скрип.
Диагностика и лечение остеоартрита
Врачи Юсуповской больницы устанавливают диагноз остеоартрит на основании жалоб пациента, сведений о развитии заболевания, данных инструментальных и лабораторных методов исследования. Рентгенологические признаки остеоартрита зависят от причины и вида воспаления суставов. Для визуализации изменений в крупных суставах проводят артроскопию – осмотр суставной полости с помощью эндоскопа. Воспалительные изменения выявляют с помощью лабораторных исследований. Для идентификации возбудителя инфекционного процесса применяют микроскопические с серологические методы диагностики.
Лечение остеоартрита в Юсуповской больнице проводят с помощью новейших препаратов. Лекарственное средство, дозу и длительность курса терапии врачи подбирают индивидуально каждому пациенту. Иглорефлексотерапия оказывает болеутоляющее, седативное и антидепрессивное действие, улучшает микроциркуляцию в суставах. Специалисты клиники реабилитации обладают достаточными знаниями и опытом, поэтому процедура является абсолютно безопасной, позволяет снизить применение лекарственных препаратов в процессе лечения, дает долгосрочный эффект.
Озонотерапия – внутривенное введение озонированного физиологического раствора и введение озонокислородной смеси в биологически активные точки вокруг суставов. Озон обезболивает, снимает воспаление, улучшает микроциркуляцию. У пациента быстро устраняется боль.
Под влиянием местного применения лечебных грязей улучшается состояние костно-мышечной системы, усиливаются защитные процессы в организме. У пациентов снижается мышечная контрактура, успокаивается боль. Ванны и компрессы уменьшают воспаление в суставах. Внутривенное лазерное облучение крови является методом фотобиологического воздействия на форменные элементы крови, в результате которого все системы организма активизируются для коррекции имеющихся нарушений. Электрофорез с использованием лекарственных препаратов оказывает обезболивающее, противовоспалительное, противоотёчное действие. Все процедуры в клинике реабилитации проводятся под контролем лечащего врача. Независимо от того, какие симптомы остеоартрита присутствуют, записывайтесь по телефону на приём к ревматологу Юсуповской больницы.
Лабораторные данные при остеоартрозе.
Клинический анализ крови и мочи обычно нормальные. При синовите может быть ускорение СОЭ до 20-25 мм/ч. Биохимические и иммунологические показатели соответствуют норме. Увеличение СРБ, α2-глобулина и фибриногена, обычно отсутствующее при остеоартрозе, может выявляться при наличии синовита, однако повышение обычно незначительное.
При исследовании синовиальной жидкости определяется ее нормальная вязкость с хорошо формирующимся муциновым сгустком, количество клеток нормальное или слегка увеличено (не более 5 • 103). Количество нейтрофилов при развитии реактивного синовита обычно не превышает 50 %.
При морфологическом исследовании биопсированной синовиальной оболочки наблюдается ее фиброзно-жировое перерождение без пролиферации покровных клеток, с атрофией ворсин и наличием небольшого количества сосудов. Увеличение количества сосудов, небольшая очаговая пролиферация покровных клеток, очаги слабо выраженной лимфоидной инфильтрации выявляются только при развитии синовита.
Рентгенография суставов является важным методом диагностики остеоартроза.
Основные рентгенологические признаки остеоартроза:
- остеофиты - костные краевые разрастания, увеличивающие площадь соприкосновения и изменяющие конгруэнтность суставных поверхностей;
- сужение суставной щели, более выраженное в сегментах, испытывающих бульшую нагрузку (в коленных суставах - в медиальных отделах, в тазобедренных суставах - в латеральных отделах);
- субхондралъный склероз (уплотнение костной ткани).
Необязательными рентгенологическими признаками при остеоартрозе являются:
- кисты (обычно расположены по оси наибольшей нагрузки);
- подвывихи и вывихи;
- эрозии.
Для определения рентгенологических изменений и степени выраженности остеоартроза наиболее часто используется классификация). Kellgren и J. Lawrence (1952), оценивающая степень выраженности основных рентгенологических признаков остеоартроза.
Стадии остеоартроза (по J. Kellgren и J. Lawrence, 1952):
- 0 - отсутствие рентгенологических признаков;
- I - сомнительные рентгенологические признаки;
- II - минимальные изменения (небольшое сужение суставной щели, единичные остеофиты;
- III - умеренные проявления (умеренное сужение суставной щели, множественные остеофиты);
- IV - выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты).
Для более точной оценки рентгенологических изменений при остеоартрозе в 1987 г. A. Larsen предложил усложненную методику, позволяющую количественно оценить степень остеоартроза.
Рентгенологические критерии остеоартроза (Larsen А., 1987):
- 0 - отсутствие рентгенологических признаков;
- I - сужение суставной щели менее чем на 50 %;
- II - сужение суставной щели более чем на 50 %;
- III - слабая ремодуляция;
- IV - средняя ремодуляция;
- V - выраженная ремодуляция.
Следует учитывать, что динамика рентгенологических изменений при остеоартрозе отличается медленным темпом: скорость сужения суставной щели у больных гонартрозом составляет приблизительно 0,3 мм в год, поэтому в целях более точной диагностики, оценки динамики заболевания и эффективности лечения используются компьютерная томография, магнитно-ядерная томография, артросонография, остеосцинтиграфия и артроскопия. С помощью указанных методик можно оценивать толщину хряща и синовиальной оболочки, выявить наличие эрозий в хряще, определить характер и количество жидкости в различных отделах суставов. В последние годы артроскопия рассматривается как метод ранней диагностики остеоартроза, поскольку позволяет выявить отмеченные изменения хряща даже в случае отсутствия рентгенологических признаков болезни.
На рисунках представлены рентгенограммы больных остеоартрозом различной локализации.

Рентгенограмма кистей. Определяется ужение рентгенологических суставных щелей. Субхондральный склероз в ДМФС и ПМФС

Рентгенограмма кистей. Определяется сужение рентгенологических суставных щелей. Субхондральный склероз, остеофиты в ДМФС и ПМФС

Рентгенограмма стоп. Определяется сужение суставных щелей. Субхондральный склероз и краевые остеофиты в ПФС 1-х пальцев стоп.

Рентгенограмма правого коленного сустава. Определяется неравномерное сужение суставной щели. Субхондральный склероз, выраженные краевые остеофиты
Для постановки диагноза остеоартроза можно пользоваться критериями, предложенными различными авторами.
Критерии диагноза остеоартроза (по Л. И. Беневоленской [и др.], 1993):
- боли в суставах, возникающие в конце дня и (или) в первую половину ночи;
- боли в суставах, возникающие после механической нагрузки и уменьшающиеся в покое;
- деформация суставов за счет костных разрастаний (включая узелки Гебердена и Бушара).
- сужение суставной щели;
- остеосклероз;
- остеофитоз.
Для постановки диагноза остеоартроза наличие первых двух клинических и рентгенологических критериев обязательно.
Диагностика остеоартроза в большинстве случаев, особенно в развернутой стадии заболевания, не представляет больших трудностей и основывается на клинико-рентгенологических проявлениях заболевания. Для постановки диагноза остеоартроза целесообразно использовать вышеприведенные критерии заболевания.
Однако в ранней стадии остеоартроза, когда отсутствуют характерные рентгенологические признаки заболевания, диагностика остеоартроза может быть затруднена. В этих случаях должны учитываться клинические особенности болезни, такие как механический характер болей, медленное прогрессирование, локализация болей в тазобедренных или коленных суставах, анамнестические указания на перегрузку сустава.
В некоторых случаях находят рентгенологические изменения суставов, характерные для остеоартроза. У лиц с такими изменениями при отсутствии клинических проявлений заболевания диагноз остеоартроз не ставится.
Течение остеоартроза.
Выделяют остеоартроз с быстрой генерализацией процесса и костно-суставной деструкцией (эрозивный артроз). Такое течение чаще наблюдается при полиостеоартрозе с наличием узелков Гебердена и наследственной предрасположенностью, а также у женщин в период менопаузы.
В этой статье мы рассмотрим такую болезнь как остеоартроз, расскажем, что это такое и как его лечить, как проявляется заболевание в зависимости от место локализации, разберем какие методы терапии эффективны на сегодняшний день.
- Что такое остеоартроз?
- Причины артроза
- Классификация остеоартроза
- Эпидемиология
- Симптомы и признаки артроза
- Признаки локализованного остеоартроза
- Другие места артроза
- Диагностика
- Как лечить остеоартроз
- Фармакологическая терапия
- Физиотерапия
- Хирургическая терапия
- Профилактика и рекомендации
Что такое остеоартроз?
Артроз или остеоартроз — это болезнь суставов с хронической и прогрессирующей динамикой, которое поражает, в частности, определенные суставы, вызывая дегенеративные нарушения.
Чаще всего поражаются следующие суставы: позвоночника, тазобедренный, коленный, суставы рук и ног.
Дегенеративные нарушения затрагивают всю структуру сустава, включая хрящ, кость под суставом (субхондрально), сухожильные вставки, мышцы и связки.
Суставы представляют собой сложные системы связи между сегментами кости; они являются частью артикуляции: суставной хрящ, который покрывает костные головки, синовиальная мембрана, которая покрывает полость, синовиальная жидкость, присутствующая в полости, которая оказывает смазывающее и питательное действие, уменьшая трение и способствуя скольжению суставной капсуле, которая окружает сустав.
В суставе могут присутствовать вспомогательные структуры, такие как мениски, синовиальные сумки, сухожилия, внутри- и внекапсульные связки.
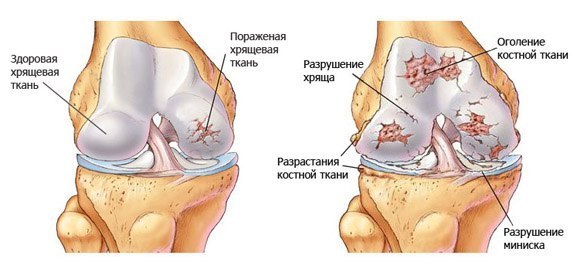
Дегенеративный процесс остеоартроза проявляется прогрессирующим ухудшением состояния суставного хряща, который организм не может восстановить, и повреждением кости с вторичной его деформацией, а также образованием наростов кости (остеофитов), которые препятствуют движению.
В субхондральной кости также имеются сферические полости с четкими краями и жидким содержимым, связывающимися с суставами (геодезами). Хрящ изнашивается настолько, что оставляет основную кость непокрытой и вызывает воспаление суставов (артрит); в результате этих повреждений капсула может выделять излишнюю жидкость, вызывая выпот и отек суставов; после воспалительных явлений суставная капсула утолщается и сковывается, что ограничивает подвижность суставов.
При артрозе могут также затрагиваться мышцы, вызывая болезненное сокращение и прогрессирующую атрофию; связки, которые обычно помогают поддерживать стабильность сустава, имеют тенденцию ослабевать.>
Причины артроза
Существует множество факторов, которые могут изменить баланс суставов и привести к развитию остеоартроза.
Классификация остеоартроза
Остеоартроз (артроз) можно разделить на:
- Первичный артроз, когда оно проявляется как изолированное заболевание, без сопутствующих болезней, на генетической основе.
- Вторичный артроз, когда возможно выявить конкретную причину, вызвавшую повреждение суставов, такую как травма, дисморфизм сустава, метаболические заболевания (например, заболевания с накоплением метаболитов в суставах).
Другая возможная классификация отличает:
Локализованный остеоартроз:
- рук (в частности, дистальные межфаланговые и запястно-пястные суставы 1-го пальца — ризартроз);
- артроз ног и коленного сустава (гонартроз);
- артроз тазобедренного сустава (коксартроз)
- позвоночного столба (особенно шейный и поясничного отдела позвоночника — спондилоартрит)
Широко распространённый остеоартроз:
- большие + малые суставы;
- малые + позвоночные суставы;
- большие + позвоночные суставы;
- малые + большие + позвоночные суставы.
Эпидемиология
Артроз в настоящее время является наиболее частым и распространенным ревматическим заболеванием, а также первой причиной инвалидности у пожилых людей.
Частота заболевания прогрессивно увеличивается с возрастом; из-за постепенного удлинения средней продолжительности жизни можно предположить, что его распространение будет расти в ближайшие десятилетия. По оценкам, в России более 5 миллионов человек страдают от симптоматического артрита, расстройства, которое является одним из случаев, когда чаще обращаются к врачу общей практики.
Эпидемиологические исследования, основанные на лучевой диагностике в Италии, показывают, что распространенность заболевания составляет около 50% среди их населения в возрасте от 15 до 79 лет, впрочем, как и во всем мире.
В частности, возможно, заболеваемость выше среди работающих мужчин в возрасте до 45 лет, в то время как после 55 лет остеоартроз поражает чаще женщин.
Артроз коленного сустава был наиболее распространенной формой, с распространенностью 26% у женщин и 12% у мужчин; 21% женщин и 16% мужчин имели остеоартроз кистей, а 14% женщин и 8% мужчин имели артроз бедра.
Эпидемиологическое исследование было проведено в Италии на 3000 субъектах старше 65 лет (1854 женщины и 1245 мужчин).
Симптомы и признаки артроза
Симптомы артроза возникают не одновременно с первыми поражениями хряща, а позже.
На ранних стадиях заболевания это выраженная боль, проявляется после интенсивной деятельности сустава; впоследствии боль также возникает при минимальных движениях или сохранении некоторых поз (например, в вертикальном положении в течение длительного периода). По мере прогрессирования заболевания боль может проявляться ночью и в покое.
Скованность суставов может быть более или менее связана с болью: это ощущение затруднения при движении пораженного сустава, особенно утром или после длительного периода бездействия, она кратковременна, обычно длиться менее 30 минут.
На поздних стадиях остеоартроза также имеется функциональное ограничение сустава, то есть затруднение выполнения движений.
Для артрозного сустава характерен хруст, который сам пациент испытывает в случае активной или пассивной мобилизации сустава; она обусловлена трением, вызванным натиранием суставных головок.
Кроме того, может наблюдаться гипотрофия и жесткость околосуставных мышц, особенно явные признаки наблюдаются в случае остеоартроза тазобедренного и коленного сустава.
Артроз тазобедренного сустава (коксартроз).

Тазобедренный сустав часто страдает от артроза, а поскольку это несущий нагрузку сустав, то вызывает частичную или полную нетрудоспособность (инвалидность).
Коксартроз чаще бывает односторонним и поражает пациентов в возрасте от 40 до 60 лет. Вторичная форма коррелирует с врожденными или приобретенными дефектами, например, врожденной дисплазией бедра или переломами, и возраст начала заболевания варьируется.
В клинической картине преобладает боль, которая возникает во время ходьбы или после долгого сидения и отступает в горизонтальном положении. Боль наблюдается в паху и/или передней части бедра; нередко боль может поражать внутреннюю сторону бедра при отдавать в колено.
Артроз коленного сустава (гонартроз).
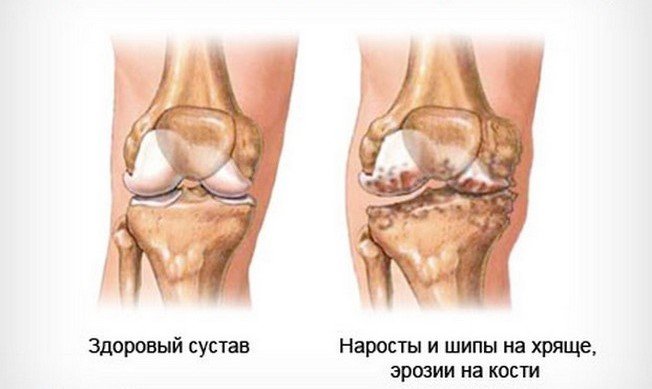
Эта локализация болезни особенно сильно сказывается на субъектах женского пола. Боль затрагивает передний или передне-медиальный сустав колено; это проявляется, в частности, при пробуждении или после периода продолжительного бездействия (длительного сидения), длиться боль недолго и отступает при движении.
Боль также может быть вызвана некоторыми особыми положениями, такими как приседание или определенные движения, такие как спуск по лестнице.
Пальпация (прощупывание) провоцирует болезненность в околосуставных областях.
На поздних стадиях заболевания боль затрагивает весь сустав и может также возникать в часы ночного отдыха.
Артроз позвоночника (спондилоартроз).
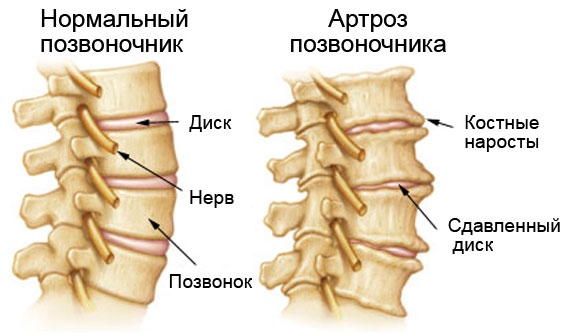
Шейный и поясничный области наиболее подвержены артрозу.
На уровне цервикального отдела сжатие, которое остеофиты оказывают на структуры, проходящие через внутрипозвоночное отверстие, вызывает боль в шее и руке, связанную с покалыванием или парестезиями (изменения чувствительности кожи). Эти расстройства возникают только с одной стороны и распространяются на область иннервации пораженного нервного корешка (чаще корешков С5, С6, С7).
Поясничный отдел также часто участвует при артрозе, вызывая люмбаго (острая боль, прострел) в пояснице; поскольку эта часть позвоночника часто участвует в контрактурах и дископатиях мышц, важно провести тщательную дифференциальную диагностику.
Артроз кистевого сустава.
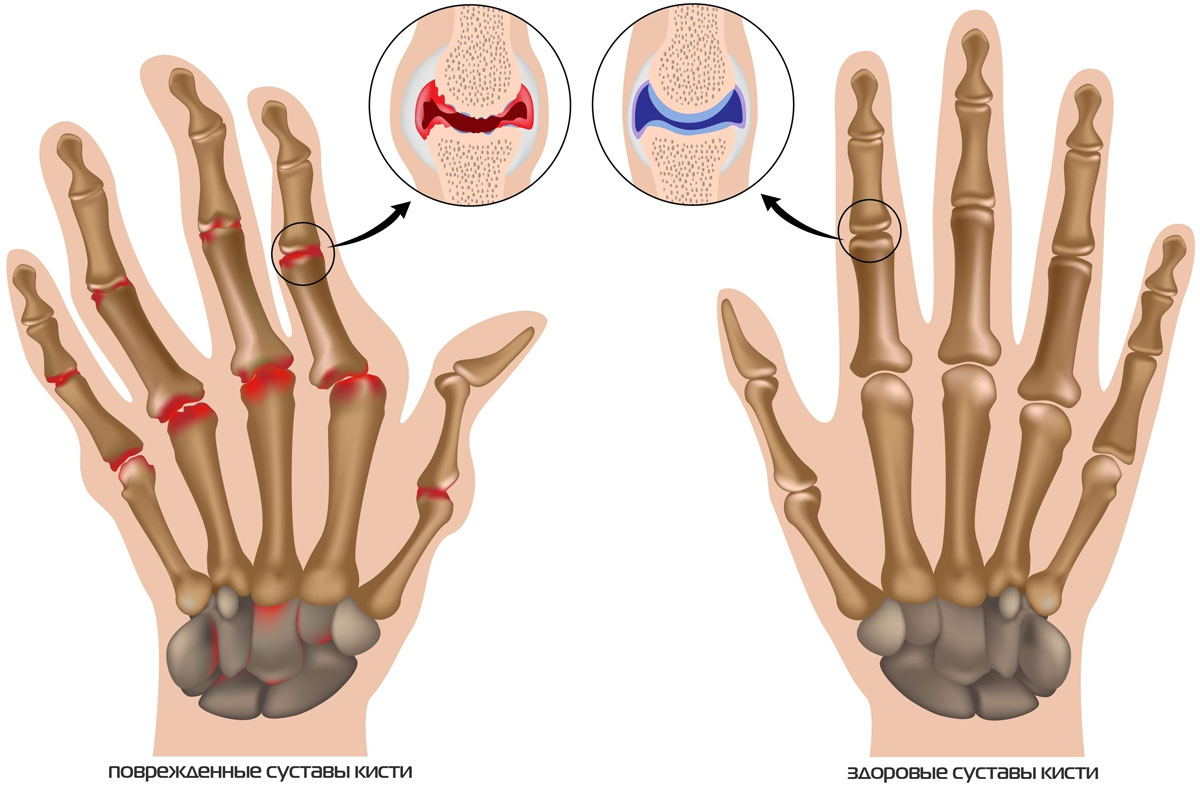
Эти суставы (особенно проксимальные межфаланговые) могут привести к деформациям, поставив под угрозу функциональность кисти. Как правило, пястно-фаланговые суставы защищены от первичного артроза, но могут пострадать в случае травматической работы или занятий спортом.
Артроз сустава большого пальца руки (ризартроз) проявляется болью в основании большого пальца; позже, по мере прогрессирования заболевания возникает опухание у основания большого пальца, прогрессирующим снижением функции захвата. Иногда требуется операция, чтобы уменьшить боль и восстановить функцию захвата.
Особой формой артроза кистей рук является эрозионный остеоартроз, который обычно поражает женщин в климактерический период. Это воспалительный вариант, часто поражающий дистальные межфаланговые суставы. Начало может быть очень болезненным; при данная форме артроза происходит быстрое и массивное разрушение суставного хряща и кости, что вызывает заметные осевые отклонения, ставящие под угрозу функциональность кисти.
Стопа также может поражаться артрозом, в частности, в первом плюсне-фаланговом суставе и вызывать значительную боль, особенно если она связана вальгусной деформацией стопы. Есть редкий артроза голеностопного сустава и локтя, вторичный по отношению к травме или трудовой деятельности.
Височно-нижнечелюстной сустав также может быть вовлечен в артротические процессы, особенно у пациентов с нарушением прикуса.
Диагностика
Врач примет к сведению признаки и симптомы заболевания, а также сбор общей и семейной истории, чтобы выявить любые факторы риска или формы вторичного остеоартроза (метаболические и эндокринные заболевания, травматизм, наследственные заболевания соединительной ткани, артрит).
Объективное обследование:
Врач смотрит на нарушение ориентации конечности, смещение, деформацию и отек суставов.
При пальпация сустава возникнет боль, в частности, давление на суставные линии; активная и пассивная мобилизация может привести к появлению трещин или даже царапин на суставах. При ходьбе можно выявить хромоту.
Анализ крови:
Особых изменений в анализах крови нет, а также показатели воспаления (скорость оседания эритроцитов, С-реактивный белок) в норме. Тем не менее, врач назначит анализы крови для выявления любых вторичных форм эндокринно-метаболических нарушений или артрита.
Обследование синовиальной жидкости:
При артроцентезе (эвакуации выпота в суставах) необходимо приступить к его анализу.
Инструментальные анализы:
Рентгенологическое исследование показывает наиболее характерные аспекты артроза:
- сужение суставов;
- склероз субхондральной кости;
- геодезии (округлые остеолитические зоны);
- остеофиты (маргинальная остеокартилагиновая пролиферация).
Ультразвук (УЗИ) позволяет морфологически изучать хрящ и выделять прерывание или неровность хондросиновиального края, остео-хрящевого края, изменение эхоструктуры хряща и уменьшение его толщины.
Остеофиты также на УЗИ проявляются в виде гиперэрогенных структур с задним теневым конусом, который изменяет регулярность суставного костного профиля.
ПЭТ и МРТ — это не плановые обследования, которые должны проводиться в соответствии с четкими инструкциями специалиста.
Как лечить остеоартроз
Врач, принимая во внимание клиническую картину пациента с артрозом, может прописать терапию, которая может быть фармакологической, нефармакологической (физиотерапия) и хирургической.

Препараты, используемые при остеоартрозе, можно разделить на симптоматические, быстродействующие, такие как анальгетики, нестероидные противовоспалительные препараты (традиционные НПВП — это анальгин, диклофенак, ибупрофен, кетопрофен, напраксен, пироксикам, мелоксикам, нимесулид) или препараты, избирательно действующие на циклооксигеназу (ЦОГ)-1, (ЦОГ)-2, либо рецептурные опиоидные анальгетики.
При выборе терапии специалисты руководствуются прежде всего критерием безопасности для здоровья пациента. Так, Амелотекс является селективным НПВС, имеющим высокий профиль безопасности. Широкая линейка разнообразных форм выпуска позволяет проводить ступенчатую терапию — быстро купировать боль с помощью инъекций, продолжая лечение в удобной для человека таблетированной форме. Амелотекс обладает высокой противовоспалительной и анальгетической эффективностью и хорошо переносится.
Такие препараты, как Кортизон или гиалуронические препараты на основе кислот, могут использоваться при локальных инфильтрациях.
При данной болезни будут полезными следующие методы физиотерапии:
- электротерапия;
- термотерапия;
- ультразвуковая терапия;
- лазеротерапия;
- тепловая терапия;
- рефлексотерапия.
Хирургия представляет собой терапевтическую помощь в случаях тяжелого и прогрессирующего артроза; применяются такие методы, как:
- корригирующие остеотомии (операция, направленная на устранение деформации или улучшение работы опорно-двигательного аппарата путем искусственного перелома кости);
- артродез (хирургическая операция, направленная на восстановление опорной способности конечности);
- эндопротезирование тазобедренного и коленного суставов;
- артроскопия коленного сустава (малотравматичная операция на коленном суставе).
Профилактика и рекомендации
Для предотвращения остеоартроза необходимо:
- физические упражнения, чтобы способствовать развитию хорошей мышечной массы вокруг сустава, избегая чрезмерной нагрузки при несоответствующих или травмирующих видах спорта;
- избегать неправильного положения суставов и неправильных поз;
- избегать игровых или спортивных занятий, которые могут вызвать травму суставов;
- проверить вес тела: хорошо известно, что снижение веса является хорошей профилактикой артроза; на самом деле, в случае избыточного веса снижение веса на 5 кг показало на 50% снижение риска развития симптоматического гонартроза.
Для предотвращения обострения заболевания у людей с артрозом, необходимо поддерживать нормальный вес тела, делать физические упражнения и растяжку. Врач может комбинировать эти меры с хондрозащитной и вязкоуправляющей терапией, чтобы ограничить ухудшение структурных повреждений.
Читайте также:


