Дорсалгия у детей что это такое
… развитие болей в спине, наблюдающихся почти у 1/3 школьников, представляет собой немаловажную проблему, к необходимости решения которой должно быть привлечено внимание родителей, учителей, врачей и самих подростков.
Клиническая симптоматика БС (в том числе в её нижней части) у подростков почти не отличается от хорошо известной клиники у взрослых. При расспросе необходимо выявить влияние на интенсивность БС различных движений в позвоночном столбе - умывания и одевания, ходьбы, сидения и стояния, подъема тяжести и др. Факторами, облегчающими БС, у большинства подростков, являются: отдых в положении лежа, смена позы или разминка, самомассаж, локальное применение медикаментозных средств в сочетании с массажем. Таким образом, среди факторов, усиливающих выраженность боли, наибольшее значение имеют положения сидя и стоя, а среди уменьшающих ее – пребывание в положении лежа. Большое значение имеет осмотр, при котором уточняются изменения осанки и вида позвоночного столба, наличие или отсутствие физиологических изгибов, снижение размеров подвижности позвоночника при наклонах вперед (тесты Томайера и Шобера), наличие мышечных напряжений, физической характеристики прямых мышц спины (уплотнение, болезненность при пальпации и др.). Естественно, должно быть проведено физическое исследование для выявления гипермобильности суставов и самого позвоночника. Подросток с БС обязательно должен быть подвергнут рентгенологическому исследованию этого отдела позвоночника, включая фиксацию возможных преходящих двигательных изменений, а при необходимости показано проведение МРТ.
Методика лечения БС у подростков практически не разработана, хотя некоторые принципы терапии, получившие наибольшее распространение у взрослых, могут быть рекомендованы.
-
Необходимо избегать длительного постельного режима во время эпизода острых болей и стремиться как можно раньше возвращаться к привычной физической нагрузке с привычными двигательными приемами, которые следует чередовать с коротким отдыхом. Но при этом не показаны резкие движения, чрезмерные нагрузки, нельзя, чтобы туловище находилось в неестественном положении в течение длительного времени.
Постель, на которой спит подросток, должна быть ровной, умеренно жесткой, на матрац целесообразно стелить шерстяное одеяло, покрывая его простыней, подушка должна быть нежесткой, небольших размеров, т. е. в постели следует соблюдать максимально физиологическое положение, избегая перегрузок отдельных частей тела.
Необходим контроль со стороны родителей за правильной осанкой подростка при сидении и стоянии: и в том и в другом положении спина должна быть выпрямлена; высота стула должна быть такой, чтобы при сидении ноги упирались в пол, а спина опиралась на спинку стула.
При наличии плоскостопия, что характерно для гипермобильного синдрома, необходим индивидуальный подбор супинаторов, при этом обувь должна быть удобной, с хорошей соответствующей подошвой, что дает возможность избегать подвертывания в голеностопных суставах. Необходимо помнить, что при плоскостопии резко повышается нагрузка на коленные суставы и поясничный отдел позвоночника.
Полезны курсы массажа мышц спины, но при этом не должны подвергаться давлению костные структуры позвонков.
Особое значение имеют систематические занятия лечебной гимнастикой, предусматривающей укрепление мускулатуры живота и спины. Алгоритм ведения подростков и лиц молодого возраста с БС (Н.А. Шостак и соавт., 2009, Кафедра факультетской терапии им. акад. А.И. Нестерова Лечебного факультета Российского государственного медицинского университета им. Н.И. Пирогова):
1. профилактика обострений:
- ограничение времени непрерывной работы с компьютером (не более 2 ч подряд);
- ограничение времени позной нагрузки (сидя за столом, стоя, сидя на рабочем месте), использование разминочных упражнений;
- улучшение эргономики рабочего места (индивидуальный подбор мебели с учетом антропометрических показателей, применение биомеханических приемов для нормального функционирования рук и спины);
- выявление гипермобильного синдрома, сколиоза и других деформаций позвоночника в школьном возрасте, устранение неблагоприятных факторов, способствующих их прогрессированию;
- 2.1. Острый вариант течения:
- покой 1 - 3 дня;
- НПВП (желательно начать прием в первые 24 ч);
- миорелаксанты (не более 10 дней); - 2.2. хроническое интермиттирующее течение:
- устранение провоцирующих факторов;
- НПВП;
- миорелаксанты;
- консультация ортопеда; - 2.3. хроническое течение:
- исключить воспалительный тип дорсопатии, в том числе серонегативные спондило-артиты;
- устранение провоцирующих факторов;
- НПВП, парацетамол;
- миорелаксанты;
- консультация ортопеда, психолога.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Дорсалгия (неспецифическая боль в спине) встречается очень часто. Только единицы могут констатировать отсутствие в своей жизни эпизодов болей в спине; большинство же людей испытывали боли в спине эпизодически, а у некоторых боль спине имеет хронический характер. Хроническая неспецифическая боль в спине (хроническая дорсалгия) чаще всего локализуется в пояснично-крестцовой области и в задней части шеи. В индустриально развитых странах боль в пояснице является наиболее частой причиной снижения трудоспособности у людей младше 45 лет. Если болевой синдром длится до 6 недель, то речь идет про острую дорсалгию. Если же болевой синдром имеет продолжительность более 12 недель, то тогда используется термин хроническая дорсалгия. И если острая дорсалгия, как правило, имеет хороший прогноз, то в случае хронической дорсалгии нарушения трудоспособности бывают довольно значительными. Например, в США приблизительно до 80% людей испытывали эпизоды болей в пояснице в течение жизни. Приблизительно у 20 % отмечались продолжительные боли, а в 2-8 % случаев боли принимали хронический характер. Ежегодно около 3-4 % людей были временно нетрудоспособны, а в 1% случаев имелась стойкая потеря трудоспособности у пациентов трудоспособного возраста.
Дорсалгия подразделяется на острую дорсалгию и хроническую и по локализации (торакалгия, цервикалгия, люмбалгия).
По генезу развития различают: спондилогенную дорсалгию, связанную с дегенеративными изменениями в позвоночнике, травмами позвоночника, инфекционными или онкологическими поражениями позвоночника и невертеброгенную дорсалгию, которая обусловлена изменениями мышц, связок или соматическими заболеваниями, так как болевой синдром может иметь отраженный характер или психогенную природу.
Вертеброгенная (спондилогенная) дорсалгия в большинстве случаев обусловлена дегенеративными изменениями в позвоночнике и может наблюдаться группа синдромов:
- Рефлекторные синдромы (люмбоишалгия, цервикалгия, цервикобрахиалгия)
- Мышечно-тонические синдромы
- Компрессионные синдромы (радикулопатии)
- Синдром компрессии спинного мозга (миелопатия)
Причины дорсалгии
Центр тяжести тела человека располагается в поясничном отделе позвоночника и на этот отдел приходится наибольшая нагрузка. Поясничный отдел позвоночника за счет небольшого выгибания вперед может выдерживать большие нагрузки. Но в отличие от грудного отдела позвоночника в поясничном отделе нет боковой поддержки. Амортизационную функцию (опорную) в позвоночнике выполняют межпозвонковые диски, которые на 70% обеспечивают поддержку позвоночника при нагрузках. Диск межпозвонковый на 90% состоит из воды, но по мере старения организма, особенно после 45-50 лет, содержание воды в диске значительно снижается, что приводит к нарушению как опорной, так и амортизационной функций межпозвонкового диска. В связи с нарушением распределением нагрузок, происходит увеличение нагрузок на фасеточные суставы, что в свою очередь приводит к повреждению фасеточных суставов и компенсаторному разрастанию костной ткани (остеофитам). Такие изменения в фасеточных суставах являются нормальной компенсаторной реакцией организма на дегенеративные изменения в межпозвонковых дисках и клинические проявления этого процесса проявляются только в случае избыточной реакции организма и когда остеофиты начинают воздействовать на близлежащие нервные структуры.
Исследования показали, что межпозвонковый диск и другие структуры двигательных сегментов могут быть причиной болевых проявлений. В тоже время непонятно, почему механически обусловленные боли в спине имеют тенденцию к хронизации, так как по идее длительность болевого синдрома должна укладываться в рамки периода, необходимого для регенерации, как это обычно происходит при повреждении мягких тканей или суставов.
Предполагается, что фосфолипаза может выполнять двойную функцию, инициируя дегенерацию диска и сенсибилизируя нервные окончания фиброзного кольца.
Патофизиология такого известного синдрома, как радикулярная боль, до сих пор не понятна.
Этиологически считается, что боль обусловлена компрессией нервов в результате фораминального стеноза ишемии и воспаления. Нередко радикулопатия имеет мультифакторный генез и более сложная, чем просто реакция на механическую компрессию. В клинической практике структурные повреждения нервов могут играть определенную роль, если есть воспаление. Тем не менее, введение стероидов эпидурально или парарадикулярно практикуется достаточно часто, хотя долгосрочный эффект таких манипуляций очень спорный.
Верхние и нижние артикулярные отростки позвоночной пластинки образуют фасеточные суставы. Вместе с межпозвонковыми дисками они выдерживают воздействие компрессионных сил на позвонки. После травмы или воспаления фасеточных суставов могут появиться боли, скованность суставов и могут начать развиваться дегенеративные изменения. Как ни странно, не существует четкой корреляции между результатами нейровизуализации и болевым синдромом и поэтому подчас диагноз выставляется на основании клинических данных (характерна боль в пояснице с иррадиацией в ягодицы или переднюю часть бедра, которая усиливается при ретрофлексии спины или ротации спины). К сожалению, как введение стероидов, так и электрическая абляция нервов, иннервирующих фасеточные суставы, не дают стойкого эффекта.
Крестцово-подвздошные суставы иннервируются из корешка, выходящего на уровне первого крестцового позвонка. Артрография или инъекция растворов ирритантов в крестцово-подвздошный сустав провоцирует появление различных локальных болей и отраженных болевых паттернов в область ягодицы, область поясницы, в нижние конечности. Проведение некоторых тестов (например, маневр Патрика) могут также провоцировать появление типичных болей. Локальные блокады и применение методов физиотерапии и ЛФК иногда позволяют добиться ремиссии. Если боли в крестцово-подвздошных суставах имеют место у молодых мужчин, то тогда необходимо исключить болезнь Бехтерева.
Мышечная боль является наиболее частой причиной болей в спине (в том числе и хронической боли). Болевые рецепторы очень чувствительны к различным механическим стимуляциям и биомеханическим перегрузкам. Тревога и депрессивные состояния играют важную роль в образование хронической мышечной боли за счет формирования циклического сохранения мышечного напряжения. Мышечную боль часто обозначают, как миофасциальный болевой синдром, если есть мышцы в состоянии спазма, увеличенный тонус мышц, скованность и есть триггерные точки. У многих пациентов миофасциальная боль является результатом комбинации факторов: индивидуальной повышенной реакцией мышечной ткани, прямая или непрямая травма, накопление эффекта от повторяющихся напряжений мышц,постуральные дисфункции и ухудшение общего физического состояния. На клеточном уровне это возникает вследствие ненормального и постоянно повышенного выделения ацетилхолина в нервно-мышечных синапсах, что приводит к частому мышечному сокращению и формируется патологический повторяющийся цикл. Если мышечная боль не исчезает в течение нескольких недель (до 6 недель), то тогда можно говорить о сложном хроническом болевом синдроме с физиологическими, психологическими и психосоциальными компонентами. И поэтому, в таких случаях, когда местное лечение не в состоянии дать стойкий эффект, то тогда требуется применение комплекса диагностических и лечебных мероприятий (мультимодальная терапия). При несвоевременном назначении полноценной терапии эффективность даже мультимодальной терапии может быть невысокой.
Симптомы
Боль в спине, которая длится более 3 недель с наличием функциональных нарушений требует особого внимания, так как необходимо идентифицировать серьезные причины таких болей, например, такие как злокачественные образования (метастазы в костную ткань), воспалительные процессы (например, спондилодисцит), нестабильность сегментов (например, спондилолистез) или локальная компрессия (спинальная или фораминальная компрессия). Как правило, серьезные причины болей в спине встречаются в 5 % случаев. Наибольшая настороженность при болях в течение трех недель должна быть в отношении немеханических причин болевого синдрома - злокачественных заболеваний и инфекций. Как правило, интенсивная боль в спине в покое, чаще всего, является признаком серьезного заболевания (рака или инфекции). Наличием серьезных причин болей (специфических болей) в спине могут быть следующие симптомы (красные флажки):
Диагностика
При необходимости идентифицировать очаговые изменения в тканях может быть назначено сцинтиграфия, что позволяет верифировать онкологические заболевания или инфекционные.
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и нередко используется для контроля динамик заболевания и эффективности лечения.
Лабораторные методы исследования применяются при необходимости верификации воспалительных онкологических и инфекционных процессов.
Лечение
Постельный режим необходим только при острой иррадиирущей боли (например, ишиасе) и не должен быть более 1-3 дней, так как это позволяет избежать прогрессирования снижения физической активности и появление патологических поведенческих доминант.
При всех неспецифических миофасциальных болях отсутствие физической активности будет иметь разрушительный физиологический эффект, ведущий к спаданию мышц и других мягких тканей, гипомобильности суставов, снижению мышечной силы и костной деминерализации. Поэтому, постельный режим, как правило, не рекомендуется. Пациентам рекомендуется сохранять обычную физическую деятельность, настолько, насколько это возможно. Постельный режим ведет к формированию у пациента страха перед движением и формированием патологического поведенческого цикла.
Медикаментозное лечение нередко назначается при дорсалгии и, причем проводится длительное необоснованное назначение препаратов НПВС, которые не, только не имеют патогенетического действия, но и вызывают массу побочных эффектов. Применение препаратов НПВС оправдано при острой боли и в течение короткого промежутка времени. При дорсалгии (неспецифической боли) назначаются также центральные миорелаксанты, позволяющие снять мышечный спазм. Если речь идет о хроническом болевом синдроме оправдано назначение антидепрессантов, так как при хроническом болевом синдроме на первом плане стоит центральное звено болевых ощущений. Сильные анальгетики, такие как опиоды показаны в случае болей, обусловленных онкологическими заболеваниями позвоночника или же серьезными дегенеративными изменениями.
Блокады с введением местных анестетиков и стероидов достаточно эффективны при наличии четких показаний для их применения (например, блокады в области триггерных точек или паравертебральные блокады).
При дорсалгии широкое применение получили немедикаментозные методы лечения, такие как физиотерапия, массаж, мануальная терапия и ЛФК. Применение комплекса этих методов лечения позволяет нередко добиться хороших результатов (стойкой ремиссии).
Дорсалгия – это комплексное понятие, которое характеризует группу состояний, приводящих к умеренной и сильной боли в мышцах, нервах, костях, суставах или других структурах, которые связаны с позвоночным столбом тела. Болевой синдром может быть периодическим или постоянным, что зависит от типа заболевания или травмы и может быть локализован в одной конкретной зоне позвоночника или может быть распространена в его различных областях. Больможет характеризоваться иррадиацией в другие части тела, особенно верхние или нижние конечности, что зависит от места патологического процесса, в сочетании с онемением и покалыванием.
Различают множество заболеваний, которые могут быть причиной дорсалгии, однако основным является остеопороз, которые зачастую встречается среди женщин в менопаузальном периоде. Также дорсалгию вызывают грыжи межпозвоночного диска, при этом диск позвонка выступает за пределы нормальных анатомического места и сдавливает окружающие нервные корешки.
Остеохондроз является еще одним условием для возникновения дорсалгий. Данное заболевание – удел лиц старше 50 лет, поскольку у данной группы пациентов позвоночные диски поддаются дегенеративным изменениям вследствие их изнашивания и старения.
Дорсалгии также могут быть связаны со стрессовыми факторами. При травматических повреждениях позвоночника, к примеру, при ДТП, огнестрельных ранениях или при нанесении ножевого ранения в зону позвоночника, может также возникнуть дорсалгия.
По месторасположению выделяют следующие типы дорсалгии: цервикальная, цервикоторакальная; тораколюмбальная, люмбальная и люмбосакральная. Терапия дорсалгий ввключает в себя медикаментозное и оперативное лечение. В легких случаях болей в спине проводятся физиотерапия, для купирования болевого синдрома назначаются противовоспалительные препараты, В тяжелых случаях может проводится хирургическое лечение.
Эффективные методы лечения дорсалгии в Самаре
Наши специалисты

Эксперт № 1 по лечению головной боли и мигрени.
Руководитель центра лечения боли
и рассеянного склероза.
Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - невролог высшей категории.
Врач - физиотерапевт.
Доктор медицинских наук.
Стаж: 22 года.

Задать вопрос Руководитель центра диагностики и
лечения нарушений сна.
Врач - невролог высшей категории. Вертебролог. Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - физиотерапевт.
Стаж: 22 года.

Врач - невролог высшей категории. Ботулинотерапевт.
Врач - физиотерапевт.
Стаж: 23 года.

Задать вопрос Врач - невролог. Сомнолог. Эпилептолог. Ботулинотерапевт.
Врач - физиотерапевт.
Стаж: 5 лет.

Задать вопрос Руководитель центра экстрапирамидных заболеваний.
Врач - невролог. Паркинсонолог.
Врач - физиотерапевт.
Стаж: 9 лет.

Врач - невролог. Мануальный терапевт. Остеопат.
Врач - физиотерапевт.
Стаж: 7 лет.

Врач - невролог. Вертеброневролог. Озонотерапевт.
Врач - физиотерапевт.
Стаж: 16 лет.

Руководитель центра диагностики и лечения миастении.
Врач - невролог высшей категории.
Врач - физиотерапевт.
Стаж: 15 лет.
Общая информация
Дорсалгия определяется как боль в плечевом отделе позвоночника, чаще всего в межлопаточной области.
Этот симптом может быть вызван множествами проблемами в мышцах, позвоночнике, связках, межпозвоночных дисках или суставах, которые обеспечивают как движение, так и поддержку позвоночника. Дорсалгия реже отражает патологию внутренних органов (легкие, сердце и крупные сосуды, поджелудочная железа, желчный пузырь, печень и т.д.).
Дорсалгия может возникнуть в результате воспаления, грыжи межпозвонкового диска, артроза, контрактуры или спазма мускулатуры, опоясывающего лишая (опоясывающий герпес), неправильной осанки, сколиоза, остеопороза и травматических поражений дорсальной колонны.
Боль в спине проявляется или усиливается в определенных положениях, в то же время боль имеет тенденцию уменьшаться с отдыхом или мобилизацией. Боль в спине может сопровождаться вторичными симптомами, такими как: головная боль, ригидность затылочных мышц, боль в плече, мышечная усталость, онемение и покалывание.
Боль в спине может иметь кратковременный характер и исчезать самостоятельно. Однако, если этот симптом является постоянным или особенно серьезным, всегда рекомендуется проконсультироваться с врачом, чтобы получить точный диагноз и указания для наиболее подходящего лечения вашего случая.
Что такое дорсалгия?
Дорсалгия — это форма боли в спине, расположенная на дорсальном уровне, встречается реже, чем цервикалгия и люмбаго. В большинстве случаев боль возникает в верхней части спины, между лопатками, но также может распространяться на шею или грудь. Наиболее острые приступы дорсалгии вызваны стрессом, травмой и изменением осанки, которые вызывают напряжение и жесткость конструкций, связанных с позвоночником.
Дорсалгия может быть:
- острой: боль в спине длится менее 30 дней и обычно связана с определенными видами деятельности;
- хронической: боль в спине продолжается не менее трех-шести месяцев.
Причины и факторы риска
Дорсалгия проявляется болью в верхней или средней области задней грудной стенки, на высоте тракта между дорсальным позвонком D1 и позвонком D12 (примечание: дорсальные или грудные позвонки также называют T1-T12).
В большинстве случаев болезненные ощущения возникают из-за опорно-двигательного аппарата позвоночника и зависят от незначительных изменений в мышцах, связках, суставах и межпозвонковых дисках.
Реже боли в спине могут возникать в результате заболеваний внутренних органов, таких как желудок, сердце и легкие.
Грудная или спинная часть позвоночника состоит из 12 позвонков. Большинство позвонков соединены ребрами: эта область необходима для обеспечения правильной фиксации костей, формирующих грудную клетку.
Острая дорсалгия проявляется или усиливается в определенных положениях, вместе с тем она имеет тенденцию уменьшаться с отдыхом.
Причины болей в спине могут быть разными, но основными являются:
- плохие позы, особенно если они повторяются со временем и/или сохраняются в течение длительного времени;
- неадекватные движения (внезапные и резкие или продолжительные во времени);
- чрезмерные усилия, которые конструкции спинных колонн не могут выдержать;
- травмы (включая переломы позвонков);
- мышечные контрактуры из-за сильного состояния тревоги;
- повреждения диска;
- воспалительные заболевания (например, ревматоидный артрит) или метаболическиезаболевания.
Дорсалгия может быть вызвана чрезмерным мышечным напряжением, в результате механического и психологического стресса, плохим тонусом мышц живота, спины и поясницы или избыточным весом.
Когда патология связана с болезненными высыпаниями, боль в спине может быть вызвана вирусом ветряной оспы (или опоясывающим лишаем).
В большинстве случаев хроническая боль вызвана:
- длительной и непривычной позой (например, по профессиональным причинам: водители, портные и т.д.);
- артроз поясничного отдела позвоночника;
- сколиоз или другие асимметрии позвоночника;
- остеопороз.
Эти проявления могут также зависеть от акцентуации дорсального кифоза (горбатость), который может возникнуть в период роста или после постурального изменения.
У подростков (12-18 лет) боль может быть выражением дорсального остеохондроза (болезнь Шейермана).
Острый эпизод дорсалгии может быть рефлекторным выражением патологии, возникающей в других районах, как в случае гастрита, плеврита или пневмоторакса.
Другие патологические состояния, которые проявляются болями в спине:
- стенокардия;
- менингит;
- инфаркт миокарда;
- рассечение сонной или позвоночной артерии.
Хотя это не и часто, внезапные боли в спине являются признаком более серьезных экстраспинальных состояний, особенно если они сопровождаются неврологическими или общими симптомами (например, лихорадка, одышка, тошнота, головокружение, судороги и общее нарушение здоровья). В некоторых случаях, на самом деле, боль может быть вызвана опухолью, системными инфекциями или постоянным неврологическим дефицитом.
Симптомы и осложнения
Дорсалгия описывается обычно как тупая боль возникающая в центре спины или чуть выше, может отдавать, в некоторых случаях, в шею или грудь. Пациенты, которые страдают от этого, обычно не сообщают о выраженной местной чувствительности в четко определенных точках (за исключением случая перелома позвоночника). В большинстве случаев дорсалгия представляет собой эпизодическую и кратковременную межлопаточную боль в течение нескольких дней или недель, которая проходит спонтанно или при скромном терапевтическом вмешательстве.
Острая боль в спине имеет тенденцию проявляться или усиливается в определенных положениях, проходя во время покоя. Хроническая боль в спине, с другой стороны, минимальна при пробуждении и ухудшается при движении. Опять же, отдых снимает симптомы, по крайней мере, в краткосрочной перспективе, особенно если вы страдаете от грыжи межпозвоночного диска и стеноза позвоночного канала из-за остеоартрита.
- Дорсалгия вызванная стрессовыми факторами возникает внезапно, субъект жалуется на насильственные боли и функциональную импотенцию. Кроме того, наблюдается выраженная контрактура и сильная чувствительность к давлению дорсальных паравертебральных мышц.
- Дорсальная боль после долгого пребывания в определенном положении (работа на компьютере, длительное вождение автомобиля и т.д.) проявляется после длительного пребывания в определенном обязательном положении.
- Дорсалгия, распространяющаяся вдоль верхних конечностей, может указывать на сдавление нервного корешка, вторичное по отношению к грыже диска у молодого пациента, или из-за образования остеофитов в более позднем возрасте. Если дорсалгия связана с грыжей межпозвоночного диска, боль часто усиливается, когда пациент долго сидит или стоит в вертикальном положении. Даже кашель и чихание могут усугубить симптомы. Напротив, положение лежа на спине облегчает боль.
- Дорсалгияв результате остеопороза характеризуется сильной болью, в результате механических напряжений дорсо-поясничного отдела позвоночника (изгиб вперед, скручивание ствола и т.д.), которая берет свое начало от микро-переломов костных трабекул.
- Наконец, спондилолистез может вызвать внезапное появление болей в спине, в результате растяжения нервных связок.
Дорсальная боль может сопровождаться вторичными симптомами, такими как:
- боль в плече;
- потеря силы и изменение чувствительности руки;
- головная боль;
- боль в шее;
- трудности в движениях;
- тугоподвижность суставов;
- усталость и мышечная слабость;
- онемение, жжение и покалывание;
- снижение чувствительности кожи, парестезии или дизестезии.
В дополнение к этим проявлениям может также существовать комбинация общих признаков (например, лихорадка, усталость), которые затем становятся более конкретными в зависимости от первопричины.
Дорсалгия может сопровождаться с болью в пояснице (люмбаго) и/или болевыми ощущениями в области шеи (цервикалгией).
В меньшей степени, чем остальные части позвоночника, дегенеративные дискальные отростки дорсальной части позвоночника приводят к радикулопатиям, дисфункции кишечника или мочевого пузыря (прежде всего срочность мочеиспускания) и двигательным расстройствам.
Диагностика
Диагностика дорсалгии выполняется врачом общей практики, ревматологом и/или ортопедом. Анализ характеристик расстройства и любых связанных с ним симптомов необходим для интерпретации этого проявления, для понимания его происхождения и его серьезности, а также для установления правильного терапевтического протокола.
Чтобы исследовать происхождение боли в спине, прежде всего, доктор задает ряд вопросов, связанных с симптоматикой и личной историей болезни, поэтому он просит пациента четко описать расстройство и взаимосвязь с другими сопутствующими проявлениями. Как только сбор анамнестических данных завершен, проводится тщательный объективный осмотр спинной области, чтобы установить:
- время начала и точное местоположение;
- активность и условия улучшения и обострения (например, дорсалгия возникает постепенно или внезапно; она всегда одинакова или улучшается и ухудшается ночью или при использовании конкретных лекарств);
- характеристика болей в спине (постоянная, прерывистая, острая и др.);
- сопровождающие признаки и симптомы, указывающие на определенные патологии.
Во время осмотра врач может попросить пациента выполнить определенные движения.
Результаты анамнеза и физикального обследования помогают решить, нужны ли дополнительные тесты для установления причин возникновения дорсалгии.
Полезные тесты для лучшего понимания причин болей в спине могут включать:
- Общий анализ крови;
- Ультразвуковое исследование;
- Магнитно-резонансную томографию;
- Рентгенограмму.
Лечение и профилактика
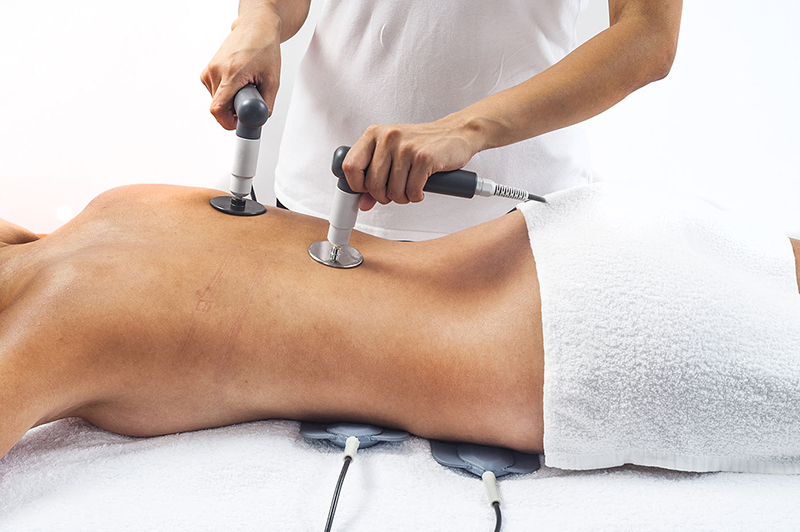
Чтобы спланировать наиболее подходящее и эффективное лечение, врачи должны точно знать причины возникновения дорсалгии. На самом деле, стратегий и методов облегчения боли в спине множество, но необходимо целенаправленно вмешиваться в факторы, которые вызвали ее. К сожалению, не все патологические состояния в начале дорсалгии могут быть вылечены, так как они являются дегенеративными и/или прогрессирующими, но их можно держать под контролем или облегчать с симптоматической точки зрения.
Что касается острых эпизодов дорсалгии, врач может указать на функциональный отдых и прием анальгетиков и противовоспалительных препаратов (например, НПВС).
В периоды между болезненными приступами, массаж и реабилитационная физическая терапия могут быть очень полезными. Другие подходы для снятия дорсалгии могут включать ультразвуковую и технологическую терапию. В тяжелых случаях может потребоваться хирургическое вмешательство или использование других терапевтических стратегий.
Чтобы ограничить продолжительность и частоту болезненных эпизодов, также можно прибегнуть к некоторым мерам предосторожности, таким как:
- избегать перегрузок, травм и слишком резких движений;
- стараться поддерживать правильную осанку;
- поддерживать здоровый вес.
Регулярная физическая активность в равной степени важна для лечения дорсалгии, поскольку она может помочь укрепить мышцы и поддерживать функцию суставов.
Читайте также:


