Экссудативный перикардит при ревматоидном артрите
При обнаружении у больного РА митрального стеноза всегда необходимо исключать его ревматическую этиологию, так как сочетание РА с предшествующим ревматическим пороком признается многими авторами. Патогмоничным признаком ревматоидного артрита являются рев
Ревматоидный артрит (РА) — хроническое системное воспалительное заболевание соединительной ткани с прогрессирующим поражением преимущественно периферических (синовиальных) суставов по типу симметричного эрозивно-деструктивного полиартрита с частыми внесуставными проявлениями, среди которых поражение сердца, по данным вскрытия, отмечается в 50-60% случаев [1, 4, 7]. Изменения в сердце при РА в недавнем прошлом выделяли в суставно-сердечную форму заболевания. При поражении суставов, когда заметно снижается физическая активность, сердечная патология часто маскируется, что требует от врача более внимательного и тщательного обследования больного. При этом клинические изменения со стороны сердца, как правило, минимальные и редко выходят на первый план в общей картине основной болезни. Системные проявления РА, в том числе и поражение сердца, определяют прогноз в целом, поэтому важно их раннее распознавание и целенаправленное лечение.
 |
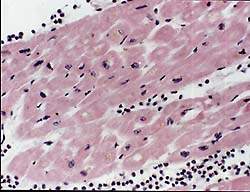
| Рисунок 1. Интерстициальный миокардит, умеренный васкулит. Окр. гематоксилином и эозином. Х 150 |
Частота поражения миокарда при РА в форме миокардита не выяснена. Это обусловлено, с одной стороны, трудностью диагностики миокардита у лиц с ограниченной двигательной активностью, с другой — отставанием клинических проявлений от морфологических изменений сердца [6, 7]. Патология миокарда носит полиморфный характер в связи с наличием различной давности сосудистых поражений [7]. В одних сосудах имеется васкулит, в других — гиалиноз, в третьих — склероз. Характер васкулита может быть пролиферативным и редко пролиферативно-деструктивным. В воспалительном инфильтрате преобладают лимфогистиоцитарные элементы как в периваскулярном пространстве (рис. 1), так и в стенке сосудов. Следует отметить, что при активации основного процесса наблюдается сочетание старых и свежих сосудистых изменений. Наряду с этим встречается очаговый, или диффузный, интерстициальный миокардит, заканчивающийся развитием мелкоочагового кардиосклероза. У больных ревматоидным артритом нередко развивается бурая атрофия миокарда с накоплением липофусцина в кардиомиоцитах (рис. 2). Эти изменения могут являться причиной стенокардии. Патогмоничным признаком ревматоидного артрита являются ревматоидные узелки в миокарде, перикарде и эндокарде в основании митрального и аортального клапанов, в области фиброзного кольца. В исходе узелка развивается склероз, вызывающий формирование недостаточности клапанов. Миокардит проявляется и диагностируется, как правило, на высоте активности основного ревматоидного процесса, то есть при очередном выраженном обострении суставного синдрома.
 |
| Рисунок 2. Интерстициальный миокардит. Отложения липофусцина в перинуклеарных пространствах. Окр. гематоксилином и эозином. Х 400 |
Ведущей жалобой при миокардите в дебюте поражения сердца являются неприятные ощущения в области сердца (кардиалгии), невыраженные, длительные, разлитые и без четкой локализации, как правило, без иррадиации и не купирующиеся нитратами. К основным жалобам относятся сердцебиение, перебои и реже одышка при физической нагрузке. Быструю утомляемость, повышенную потливость и субфебрилитет врачи обычно связывают с очередным обострением РА, а не с кардиальной патологией [3].
При аускультации физикальные данные выявляют тахикардию и ослабление I тона с систолическим шумом, нередко удается выслушать III тон. Как правило, миокардит при РА не склонен к прогрессированию, признаки сердечной недостаточности отсутствуют [4].
При обычном ЭКГ-исследовании могут отмечаться снижение зубцов Т, опущение интервалов ST, небольшие нарушения внутрижелудочковой проводимости. Эти изменения неспецифичны и могут сопровождать различные заболевания. Более характерное для миокардитов замедление атриовентрикулярной проводимости бывает редко.
В литературе описано значительное число наблюдений, когда нарушение ритма сердца служит единственным патологическим симптомом поражения коронарных артерий. Нарушение ритма и проводимости при активном РА существенно чаще определяется при суточном мониторировании ЭКГ и чреспищеводном электрофизиологическом исследовании, чем при обычной ЭКГ. Так,
И. Б. Виноградова [2] при исследовании больных РА с использованием вышеуказанной методики выявила нарушение ритма и проводимости у 60% больных, в том числе предсердную (18%) и желудочковую (10%) экстрасистолию, пароксизмальную тахикардию (4%), мерцательную аритмию (6%), проходящую блокаду правой ножки пучка Гиса (20%) и атриовентрикулярную блокаду II степени (2%). Также было высказано предположение, что депрессия ST, выявляемая при чреспищеводном электрофизиологическом исследовании, является косвенным признаком изменения коронарной микроциркуляции вследствие ревматоидного васкулита. Поэтому у данных больных отмечены высокие уровни циркулирующих иммунных комплексов, ревматоидного фактора, антител к кардиолипину Ig M. Важно отметить, что в этой же группе больных имелись другие признаки васкулита: дигитальный артериит, сетчатое ливедо, синдром Рейно и ревматоидные узелки. Следовательно, если рутинные клинические методы исследования не выявляют достаточно убедительных признаков ревматоидного миокардита, то современные электрофизиологические исследования обнаруживают факты нарушений функции сердца, что указывает на связь этих изменений с активностью ревматоидного процесса. Подтверждением этому может служить положительная динамика изменений под влиянием адекватного лечения основного заболевания, обычно отмечаемая при регрессе суставного синдрома.
Дифференциальная диагностика миокардита и миокардиодистрофии, нередко проводящаяся у больных РА, длительно получающих массивную лекарственную терапию, затруднена, т. к. клинические проявления в том и другом случае близки [5, 6]. Наличие миокардита подтвердит положительная динамика его проявлений под влиянием правильно подобранного и назначаемого в адекватных дозах противоревматического лечения.
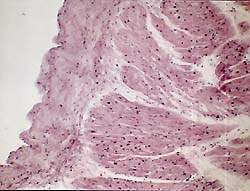 |
| Рисунок 3. Утолщение перикарда. Склероз. Окр. гематоксилином и эозином. Х 150 |
Перикардит является наиболее характерным поражением сердца при РА [1]. Патологоанатомически он выявляется в подавляющем большинстве случаев в виде фиброзного, реже геморрагического перикардита; нередко обнаружение характерных ревматических гранулем. Отличительной особенностью перикардита при ревматоидном артрите является участие в воспалении крупных базофильных гистиоцитов под зоной фибринозных наложений. Глубже формируется грануляционная ткань, содержащая лимфоциты и плазматические клетки, с утолщением перикарда и формированием грубого склероза (рис. 3).
Больной может предъявлять жалобы на боли в области сердца разной интенсивности и длительности. Частота клинической диагностики перикардита различна (20-40%) и зависит в основном от тщательности клинического изучения больного и уровня компетентности клинициста. В большинстве случаев анатомически определяются спайки в полости перикарда и утолщение последнего за счет склеротического процессса, нередко рецидивирующего. Выпот обычно небольшой, без признаков тампонады. Подтверждается, как правило, данными рентгенологического исследования, указывающими на нечеткость и неровность контуров сердца. Шумы трения перикарда непостоянны, выслушиваются далеко не у всех больных, хотя в некоторых случаях остаются длительно в виде перикардиальных щелчков в различные фазы сердечного цикла, что фиксируется качественным ФКГ-исследованием. ЭКГ-изменения у большинства больных неспецифичны для перикардита. Но в случае появления даже умеренного экссудата можно наблюдать снижение вольтажа QRS с положительной динамикой при уменьшении выпота. Перикардиты при РА склонны к рецидивированию. В части случаев перикардиты сопровождаются появлением конкордантных отрицательных зубцов Т на многих ЭКГ-отведениях, что может приводить к постановке ошибочного диагноза инфаркта миокарда. Большое значение в обнаружении РА-перикардитов имеет эхокардиография, позволяющая выявлять изменения перикарда (его уплотнение, утолщение, наличие жидкости) и динамику этих изменений при повторных исследованиях. Во многих случаях ЭХО-изменения перикардита являются неожиданной находкой как для больного, так и для лечащего врача [8].
Эндокардит при РА отмечается значительно реже, чем перикардит. Патологоанатомические данные свидетельствуют о нередком вовлечении в процесс эндокарда, в том числе клапанного, в виде неспецифических воспалительных изменений в створках и клапанном кольце, а также специфических гранулем. У большинства больных вальвулит протекает благоприятно, не приводит к значительной деформации створок и не имеет ярких клинических проявлений. Однако у некоторых больных течение вальвулита может осложняться деформацией створок и сопровождаться выраженной недостаточностью пораженного клапана, чаще митрального, что диктует необходимость хирургической коррекции порока. Обычно эндокардит сочетается с миокардитом и перикардитом. В литературе обсуждается возможность образования стенозов митрального и аортального клапанов, но единого мнения по этому вопросу нет [6]. При обнаружении у больного РА митрального стеноза всегда необходимо исключать ревматическую этиологию его, т. к. сочетание РА с предшествующим ревматическим пороком признается многими авторами [4].
С целью изучения характера клапанной патологии сердца при РА проанализированы результаты лечения 297 больных с достоверным РА по критериям АРА. Анализ показал, что чаще всего — в 61,6% случаев — имеет место митральная регургитация. При этом у 17,2% больных она была умеренной или выраженной. У 152 (51,2%) больных полипроекционное ЭХО-КГ-исследование структурных изменений створок клапанов не выявило. Более детальный анализ позволил выделить в отдельную группу 14 больных, которые имели в анамнезе ревматизм и ревматический порок сердца. РА эти больные заболели за 1–24 года до исследования (в среднем через 8,9 года). 7 человек из них имели характерные признаки ревматического митрального стеноза (у 3 — выраженного) в сочетании с митральной регургитацией разной выраженности и признаки аортального порока, который у 1 больной был диагностирован как сочетанный. У 2 больных митральный порок был в виде умеренной митральной недостаточности и комбинировался с недостаточностью аортального клапана. У 3 больных выявлены признаки ревматической недостаточности митрального клапана. У 2 больных отмечался выраженный сочетанный аортальный порок в комбинации с относительной недостаточностью митрального клапана.
Таким образом, наши данные подтверждают возможность заболевания РА лиц, ранее болевших ревматизмом и имеющих ревматические пороки сердца.
В отдельную группу были выделены 38 больных (средний возраст 58,7 года, давность РА 12,8 года) с наличием структурных изменений клапанного аппарата сердца в виде тотального краевого утолщения створок или отдельных очагов утолщения, нередко достигающих больших величин (13х6 мм), признаков кальциноза и ограничения подвижности створок. Створки митрального кольца оказались измененными у 19, аортального — у 33, трикуспидального — у 1 больной, причем у 16 пациентов были сочетанные изменения митрального и аортального клапанов, у 1 — митрального и трикуспидального. У 17 из 19 больных структурные изменения митральных створок сопровождались митральной регургитацией.
У 17 из 33 больных с изменениями аортальных створок диагностировалась аортальная регургитация, при этом у 12 она была умеренной или выраженной. У 16 больных, в том числе у 2 с признаками кальциноза, имел место склероз аортальных створок без нарушения функции клапана, что нашло свое подтверждение и неизмененным трансаортальным кровотоком. У 1 больной со значительным утолщением створок и умеренной аортальной регургитацией имелось ограничение открытия их (1-2 см) и повышение трансаортального градиента давления, т. е. признаки аортального стеноза. И еще у 1 больной 33-летнего возраста был диагностирован врожденный двухстворчатый аортальный клапан с признаками умеренной аортальной регургитации. Выраженная трикуспидальная регургитация была диагностирована у 3 больных с очаговым утолщением трикуспидальных створок, причем у 1 из них было диагностировано легочное сердце как осложнение ревматоидного поражения легких.
Возникает вопрос: все ли обнаруженные изменения у этой группы, состоящей из 33 больных, являются следствием РА? Анализ наших данных показал, что большинство больных этой группы были в возрасте 51–74 лет. У 19 из них диагностировалась артериальная гипертензия, имелись признаки ишемической болезни сердца, 4 больных перенесли инфаркт миокарда, 1 — острое нарушение мозгового кровообращения. Результаты исследования показали, что у лиц с высокими цифрами артериального давления изменения клапанного аппарата были более выраженными, и только у них диагностировался кальциноз митрального клапана и/или аортального клапана, признаки аортальной регургитации, гипертрофия стенки левого желудочка и межжелудочковой перегородки, а также утолщение стенок аорты с признаками дилятации и диастолическая дисфункция левого желудочка. Выявленные ЭХО-КГ-изменения в этой группе больных не отличаются от таковых при атеросклеротическом кардиосклерозе, атеросклерозе аорты и являются классическими. Поэтому в этой группе больных не представляется возможным исключить атеросклеротический генез пороков сердца. Вместе с тем вполне вероятно, что собственно ревматоидное поражение клапанов может служить тем благоприятным фоном, на котором в дальнейшем развиваются выраженные структурные изменения створок, патология которых доминирует как в клинической, так и в ЭХО-КГ-картине атеросклеротического поражения клапанов сердца. В каждом случае вопрос о генезе порока при РА требует учета всех имеющихся клинических данных.
1. Балабанова Р. М. Ревматоидный артрит. В кн.: Ревматические болезни (руководство по внутренним болезням)/ Под ред. В. А. Насоновой и Н. В. Бунчука. — М.: Медицина, 1997. С. 257-295.
2. Виноградова И. Б. Нарушение сердечного ритма и проводимости у больных ревматоидным артритом// Автореф. дис. . канд. мед. наук. М., 1998. С. 21.
3. Елисеев О. М. Амилоидоз сердца// Тер. арх. 1980. № 12. С. 116-121.
4. Котельникова Г. П. Поражение сердца при ревматоидном артрите// В сб.: Ревматоидный артрит. — М.: Медицина, 1983. С. 89-90.
5. Котельникова Г. П., Лукина Г. В., Муравьев Ю. В. Кардиальная патология при вторичном амилоидозе у больных ревматическими заболеваниями// Клин. ревматол. 1993. № 2. С. 5-8.
6. Немчинов Е. Н., Каневская М. З., Чичасова Н. В. и др. Пороки сердца у больных ревматоидным артритом (результаты многолетнего проспективного клинико-эхокардиографического исследования)// Тер. арх. 1994. № 5. С. 33-37.
7. Раденска-Лоповок С. Г. Морфологические методы исследования и диагностики в ревматологии В кн.: Ревматические болезни (руководство по внутренним болезням) под ред. В. А. Насоновой и Н. В. Бунчука. М.: Медицина, 1997. С. 80-94.
8. Цурко В.В. Асептический некроз головок бедренных костей при ревматоидном артрите и системной красной волчанке. Клинико-инструментальная диагностика и исходы: Автореф. дис. . д-ра мед. наук. М., 1997. С. 50
Версия: Справочник заболеваний MedElement
Общая информация
Перикардит при других болезнях, классифицированных в других рубриках:
- ревматоидный перикардит (M05.3+);
- перикардит при системной красной волчанке (M32.1+);
- уремический перикардит (N18.8+).
Таким образом, к данной подрубрике относятся перикардиты, возникающие при почечной недостаточности и при аутоиммунных заболеваниях.
Перикардит при почечной недостаточности
Аутореактивный перикардит и поражение перикарда при системных аутоиммунных заболеваниях
Перикардит является наиболее частым типом поражения сердца при ревматоидном артрите и системной красной волчанке . Его развитие связано с сердечной манифестацией основного заболевания, часто клинически легкого или скрытого.
Критерии установки диагноза аутореактивного перикардита:


Классификация
Описаны две формы перикардита при поражении почек:
1. Уремический перикардит выявлялся у 6-10% больных с выраженной острой или хронической почечной недостаточностью до широкого распространения гемодиализа.
2. Перикардит, связанный с гемодиализом, возникает вплоть до 13% случаев во время поддерживающего гемoдиализа, редко - при хроническом перитонеальном диализе.
Перикардиты при аутоиммунных заболеваниях могут быть острыми и хроническими.
Острые перикардиты (менее 6 недель от начала заболевания):
Подострые перикардиты (от 6 недель до 6 месяцев от начала заболевания):
- выпотной, экссудативный;
- слипчивый, адгезивный;
- сдавливающий, констриктивный: без тампoнады сердца, с тампонадой сердца.
Хронические перикардиты (более 6 месяцев от начала заболевания):
- выпотной, экссудативный;
- слипчивый, адгезивный;
- сдавливающий, констриктивный;
- сдавливающий с обызвествлением (“панцирное сердце”): без тампoнады сердца, с тампонадой сердца.
Этиология и патогенез
Эпидемиология
Почечная недостаточность является распространенной причиной поражения перикарда. В 20% случаев она вызывает большой выпот в перикарде. Клинически установить перикардит удается приблизительно у 10% больных с терминальной почечной недостаточностью, на аутопсии он обнаруживается более чем у половины умерших.
Поражение перикарда очень характерно для ревматоидного артрита, причем чаще наблюдается у мужчин среднего возраста.
При системной красной волчанке перикардит наблюдается более чем в половине случаев. Несмотря на относительную редкость этого заболевания, волчаночные перикардиты составляют 3-4% диагностируемых острых перикардитов. Заболевание возникает чаще у женщин, чем у мужчин (4 :1), в возрасте от 10 до 25 лет.
Клиническая картина
Клинические проявления могут включать лихорадку и плевритическую боль в груди, но во многих случаях симптомы отсутствуют. Шум трения перикарда может отмечаться даже при больших выпотах или быть преходящим. Из-за поражения вегетативной нервной системы ЧСС невысокая (60-80 уд./мин.) даже во время тампонады, несмотря на лихорадку и гипотонию. Клиническая картина может усугубляться за счет анемии, которая возникает из-за резистентности к эритропоэтину.
Перикардит при системной красной волчанке (СКВ)
Заболевание протекает в виде сухого, выпотного или адгезивного перикардита. В начальный период появляются резкие боли в области сердца, шум трения перикарда и электрокардиографические признаки перикардита. Выпот часто имеет геморрагический характер, иногда в нем выявляются клетки красной волчанки (LE-клет-ки). Заболевание, как правило, сопровождается образованием плеврального выпота и пневмонической инфильтрации.
Волчаночный перикардит может возникать раньше, чем другие проявления СКВ, и имеет упорное, рецидивирующее течение. Внесердечные проявления волчанки могут наблюдаться лишь через несколько лет после возникновения перикардита.
Отличительные признаки заболевания:
- боли в суставах;
- артериальная гипертония;
- длительное повышение температуры тела;
- увеличение печени и селезенки;
- множественное увеличение периферических лимфатических узлов;
- характерные кожные проявления ("бабочка") в 50% случаев;
- изменение мочи (белок, в осадке эритроциты и цилиндры);
- положительная реакция Вассермана (нелюэтическая, "ложная");
- анемизация;
- наклонность к лейкопении;
- LE-клетки в крови и костном мозге;
- высокая СОЭ;
- повышение содержания в сыворотке гамма-глобулинов, иммуноглобулиновых фракций, высокий титр антинуклеарных антител (1:32, 1:128 и выше);
- неэффективность лечения антибиотиками и салицилатами, улучшение состояния после назначения больших доз кортикостероидных препаратов.
Перикардит при ревматоидном артрите
Развитие ревматоидного перикардита чаще встречается у больных с высокими титрами ревматоидного фактора в крови и высокой активностью заболевания. При ревматоидном артрите могут наблюдаться все морфологические варианты перикардита.
Острый фибринозный перикардит развивается при активном ревматоидном артрите и протекает, как правило, субклинически.
Экссудативный перикардит при ревматоидном артрите протекает в основном с неярко выраженной клинической симптоматикой, объем выпота небольшой. В некоторых случаях может развиться тяжелый экссудативный перикардит с большим количеством выпота и даже тампонадой сердца.
Возможным является развитие адгезивного генерализованного перикардита и констриктивного перикардита.
У больных ревматоидным артритом перикардит иногда обусловлен интеркуррентной вирусной или бактериальной инфекцией. Описаны случаи лекарственно-индуцированного перикардита, например, при лечении фенилбутазоном. При ревматоидном артрите перикардит часто сочетается с одно- или двусторонним сухим или экссудативным плевритом или синдромом Каштана (поражение легких при ревматоидном артрите).
Диагностика
Основные методы диагностики при острых формах перикардитов
1. Электрокардиография (ЭКГ): почти у 90% больных регистрируются типичные изменения. Характерно повышение интервала ST и зубца Т в остром периоде во многих отведениях с последующей инверсией зубца Т в течение 1-2 дней. Подъем сегмента ST часто бывает конкордантным, вогнутость его при перикардите направляется кверху.. При наличии выпота в полости перикарда отмечается синусовая тахикардия и снижение вольтажа ЭКГ.
Особенность уремического перикардита - отсутствие на ЭКГ типичных диффузных подъемов ST-T из-за отсутствия воспаления миокарда. Если ЭКГ типична для острого перикардита, следует подозревать интеркуррентную инфекцию.
2. Трансторакальная ЭхоКГ - стандарт диагностики выпотного перикардита. Должна быть выполнен всем больным с острым перикардитом или подозрением на него. При наличии выпота визуализируется эхонегативное пространство между париетальными и висцеральными листками перикарда. При сухом перикардите параметры ЭхоКГ могут быть нормальными.
3. Рентгенография органов грудной клетки. При сухом остром перикардите тень сердца не изменена. При наличии выпота объемом более 250 мл наблюдают увеличение размеров и изменение конфигурации тени сердца (при остром выпоте - шаровидная форма, при длительно существующем выпоте форма сердца становится треугольной).
4. Перикардиоцентез - показан при тампонаде сердца, выпоте более 20 мл в диастолу, подозрении на гнойный туберкулезный или опухолевый перикардит.
Основные методы диагностики хронических форм перикардита
1. Рентгенологическое исследование:
- относительно маленькое или нормальное сердце (точнее, желудочки) при одновременном увеличении размеров предсердий;
- отсутствие “талии” сердца и дифференциации дуг в связи с характерным выпрямлением контуров сердца;
- неровность контуров сердца в связи с наличием многочисленных сращений перикарда;
- обызвествление перикарда, обнаруживаемое примерно у 1/3 больных констриктивным перикардитом.
2. Фонокардиография:
- снижение амплитуды тонов сердца;
- систолический или протодиастолический дополнительный тон (щелчок).
3. Эхокардиография:
- нормальные размеры сердца;
- прекардиальные сращения;
- утолщение перикарда;
- движение межжелудочковой перегородки в сторону левого желудочка на вдохе и в сторону правого желудочка на выдохе вследствие изменений размера желудочка во время дыхания;
- уплощение задней стенки левого желудочка вследствие ограниченного диастолического наполнения.
4. Компьютерная томография грудной клетки помогает более достоверно установить диагноз при обнаружении перикардиального уплотнения.
Лабораторная диагностика
Характерные признаки ревматоидного перикардита:
1. Наличие ревматоидного фактора (титр 1:20 и выше). Исследовать ревматоидный фактор рекомендуется параллельно в двух реакциях. В раннем периоде ревматоидного артрита (до 6 месяцев) ревматоидный фактор не определяется.
2. Часто - снижение количества Т-лимфоцитов, Т-супрессорной функции, дисиммуноглобулинемия.
3. Характерно повышение уровня криоглобулинов; криоглобулинемия обнаруживается у 30-50% больных, обычно при висцеропатиях, синдроме Фелти, васкулите.
4. ЦИК ЦИК - циркулирующие иммунные комплексы
обнаруживаются в крови у 30-50% больных.
5. Обнаружение в крови антикератиновых антител специфично для ревматоидного артрита.
При ревматоидном артрите выпот в полость перикарда стерильный, с низким содержанием глюкозы, повышенным уровнем у-глобулинов и ревматоидного фактора.
Определяют СОЭ, количество лейкоцитов, и С-реактивный белок. При наличии воспалительного процесса эти показатели будут повышены.
При уремическом остром перикардите в крови повышается уровень креатинина и мочевины.
При подозрении на системные коллагенозы - определение ревмофактора, антител к ДНК.
Дифференциальный диагноз
1. Ишемическая болезнь сердца. Зачастую требуется проведение дифференциальной диагностики болевого синдрома и нарушений деятельности сердца при остром перикардите с проявлениями ишемической болезни сердца.
В отличие от болей коронарного генеза, при перикардите боли имеют более постепенное начало; они однообразны, длятся часами и сутками. такие боли не снимаются нитроглицерином, но временно ослабевают при применении анальгетиков.
Типичный для ишемической болезни сердца анамнез обычно отсутствует, боли возникают впервые.
В отличие от изменений ЭКГ при остром инфаркте миокарда, при остром перикардите отсутствуют изменения комплекс QRS и имеются специфические изменения ЭКГ:
Осложнения
Лечение
В пределах 2 месяцев после трансплантации почек о перикардите сообщалось в 2,4% случаев. Причинами могут быть уремия и цитомегаловирусная инфекция.
Аутоиммунные перикардиты
Показано симптоматическое лечение, аналогичное терапии при остром перикардите: НПВC или колхицин в течение нескольких недель или месяцев, даже после исчезновения выпота.
При рефрактерных формах требуется длительное (3-6 месяцев) назначение кортикостероидов внутрь или интраперикардиальное введение триамцинолона в дозе 300 мг/м 2 (предпочтительнее).
Перикардэктомия требуется редко.
Общие сведения
Перикардит (вода в сердце) это воспаление, которое затронуло перикард, состоящий из париетального и висцерального листков. Под воздействием определённого этиологического фактора происходит фиброзное повреждение перикардиальных листков либо скопление экссудата в самом перикарде. В результате таких изменений физиологические возможности миокарда нарушаются.
В обычном, нормальном состоянии в перикарде содержится небольшой объём жидкости. Благодаря ультрафильтрату плазмы уменьшается трение между листками после каждого сокращения сердца.
По мере прогрессирования заболевания вода в сердце (в перикардильной сумке) увеличивается, меняется её состав, давление на сердце повышается, формируются спайки. Характерная симптоматика и клиника проявляются на фоне происходящих патологических изменений. В более запущенных случаях формируется сердечная недостаточность, именно поэтому заболевание требуется своевременного и грамотного лечения у специалиста.
Патогенез
Перикард — это околосердечная сумка, которая окружает жизненно важный орган. Объём ультрафильтрата плазмы небольшой – всего 5-30 мл, однако он выполняет крайне важную функцию – снижает трение перикардиальных листков. При увеличении объёма перикардиальной жидкости, изменении её состава нарушается работа всей сердечной системы.
Механизм развития перикардита:
- экссудативный перикардит формируется в результате пропотевания большого объёма жидкости в перикардиальную сумку;
- постепенно в полости перикарда повышается давление, что негативно сказывается на сократительной способности сердца;
- нарушение диастолической функции происходит из-за проблем с расслаблением сердца в период диастолы;
- учащённое сердцебиение является первичным компенсаторным механизмом, что позволяет пациенту в первое время не чувствовать особых изменений;
- при длительном отсутствии адекватной терапии развивается сердечная недостаточность.
В случае благоприятного течения заболевания и при небольшом количестве экссудата, выпот из околосердечной сумки рассасывается самостоятельно. На листках перикарда остаются белковые включения, которые в дальнейшем могут образовывать спайки. Чем больше таких включений, тем сильнее нарушается работа сердечно-сосудистой системы.
В запущенных случаях, когда объём жидкости в перикардиальной сумке увеличивается с большой скоростью, развивается опасное состояние – тампонада сердца. В этом случае сердечная деятельность прекращается из-за сильного сдавливания сердечной мышцы в период диастолы, что не даёт миокарду полноценно расправиться.
Классификация
Существует две классификации перикардитов: клиническая и этиологическая. Они позволяют сформулировать окончательное диагностическое заключение и определить дальнейшую тактику лечения и ведения пациента.
Этиологическая классификация по Гогину (1979 г).
Инфекционные перикардиты подразделяются на:
- вирусные;
- бактериальные;
- ревматические;
- туберкулёзные;
- риккетсиозные;
- грибковые;
- вызванные простейшими.
Асептические перикардиты развиваются под воздействием травматических, аллергических и этиологических факторов. Представленные перикардиты могут быть связаны с нарушением метаболизма и обмена веществ, гиповитаминозом С, злокачественными новообразованиями, постинфарктными состояниями, геморрагическими диатезами и болезнями соединительной ткани.
Идиопатические перикардиты. К этой группе относятся все неопределённые формы заболевания.
Клиническая классификация по Волынскому З.М.:
Современная классификация подразделяет перикардиты на:
- сухие;
- выпотные;
- констриктивные;
- острые.
Причин для возникновения острого перикардита много, однако, чаще всего воспаление развивается при инфаркте миокарда, протекающих инфекционных и вирусных процессах, при почечной недостаточности, аллергии, ревматоидном артрите.
Диагностика заболевания вызывает определённые трудности, поскольку клиническая картина и этиологические факторы очень изменчивы. Острый перикардит развивается быстро, патологический процесс протекает остро, поэтому крайне важно не допустить развития грозного осложнения – тампонады сердца. При скоплении большого количества жидкости прибегают к пункции – перикардиоцентезу. Лечение проводится посиндромное, внутрь перикарда при необходимости могут вводиться глюкокортикостероиды.
Его ещё называют фибринозный перикардит. Заболевания развивается из-за изменений проницаемости сосудистой стенки, что позволяет фибриногену проникнуть в полость перикарда.
Фибриноген способен выпадать в осадок. В этом случае на перикардиальных листках скапливается фибрин и образуется воспалительный инфильтрат, негативно сказывающийся на работе сердечно-сосудистой системы.
При своевременном диагностировании и проведении адекватной терапии сухой перикардит имеет благоприятное течение. При отсутствии должной терапии фибринозный перикардит осложняется экссудативным перикардитом. Его течение проходит намного сложнее и представляет определённую опасность для будущего здоровья пациента.
Другие названия – сдавливающий, адгезивный перикардит. В результате хронического воспалительного процесса формируются спайки, а сам перикард утолщается, и на нём образуются большие рубцы и кальцинаты. Всё это ведёт к нарушению работы сердечно-сосудистой системы, сильно повреждается миокард. Адгезивный перикардит чаще связан с цингой, уремией, гнойными воспалительными процессами, травмой сердца, тяжело протекающими инфекциями.
Констриктивный перикардит по своему клиническому течению очень схож с сердечной недостаточностью, для которой характерны выраженные отёки, вплоть до асцита. Пациент не способен выполнять привычную физическую нагрузку, т.к. сердце теряет способность к нормальному сокращению. Констриктивный перикардит требует оперативного вмешательства, т.к. консервативное лечение не даёт должного эффекта из-за слишком выраженных изменений в структуре перикарда.
Его еще называют экссудативный перикардит. Эта форма развивается на фоне различных заболеваний:
- аллергических;
- инфекционных;
- вирусных.
Довольно часто отмечается связь с туберкулёзом, ревматизмом, стафилококковыми и стрептококковыми инфекциями. В околосердечной сумке определяется кровь, гной или транссудат. Под давление перикардиальные листки растягиваются, давление на сердце увеличивается, теряется сократительная способность миокарда.
От объёма скопившегося экссудата напрямую зависит клиническая картина заболевания. Чаще всего пациенты предъявляют жалобы на выраженную слабость, которая носит приступообразный характер. Наличие выпотной жидкости в перикарде может быть и бессимптомным, либо обнаруживаться случайно при обследовании (УЗИ органов брюшной полости, ЭхоКГ, R-графия органов грудной клетки).
Экссудативный перикардит начинает проявлять себя при компрессии сердца. Выпотной перикардит требует своевременного и грамотного лечения из-за риска развития тампонады сердца.
Причины
Причин, по которым может развиться перикардит, довольно много. Одни причины обусловлены инфекционным воздействием, другие являются самостоятельными соматическими патологиями, под воздействием которых развивается воспаление листков перикарда. Чаще всего нарушение сердечной деятельности и работы других органов приводит к перикардиту.
Симптомы перикардита
Для перикардита нехарактерны специфические клинические признаки, т.к. чаще всего он является осложнением других заболеваний. При лёгком течении симптомы перикардита могут маскироваться под симптоматику основного заболевания, а при тяжёлом течении ярко выражены признаки сердечной недостаточности.
Жалобы и симптомы при тяжелом перикардите:
- боль в области сердца;
- ощущение перебоев в работе сердца;
- одышка при минимальной физической активности;
- кровохарканье;
- повышение температуры тела;
- приступы тахикардии;
- сухой кашель без мокроты;
- выраженная слабость.
При увеличении печени у пациентов появляется чувство дискомфорта и тяжести в правом подреберье. При изменении окружности живота можно заподозрить асцит. У определённой группы пациентов напротив, наблюдается похудение, что связано с длительной, хронически протекающей патологией.
Изначально одышка может возникать только при выраженной физической активности, при прогрессировании заболевания одышка начинает беспокоить пациента уже в спокойном состоянии. Клиническая картина зависит от активности патологического процесса. Сроки определяются клинической формой перикардита. Острый процесс занимает 6 недель и более, а хронический – не меньше 2-х месяцев.
Анализы и диагностика
Диагностика заболевания включает сразу несколько методов исследования. В первую очередь проводится объективный осмотр, после чего определяется спектр необходимых инструментальных методов диагностики.
При визуальном осмотре можно обратить внимание на гепатомегалию, цианоз, отёчность нижних конечностей. В более запущенных случаях наблюдается асцит, набухание вен на шее. Границы сердца при перкуссии увеличены, а верхушечный толчок смещён. В некоторых случаях обращает на себя внимание тахикардия, которая носит компенсаторный характер. При аускультации выслушивается шум трения. Сердечные тоны обычно приглушены.
Всем пациентам, которые страдают патологией сердечно-сосудистой системы, в первую очередь делают электрокардиограмму. Характерные особенности на ЭКГ при перикардите:
- снижен вольтаж комплекса QRS;
- зубец Р расширен;
- сегмент ST смещен вверх по типу дуги;
- в грудных отведениях ЭКГ зубец Т определяется как положительный и заострённый.
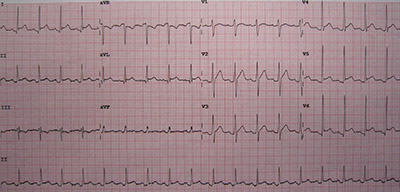
ЭКГ при перикардите
Дополнительно проводится ЭхоКГ. Обследование позволяет выявить даже небольшое увеличение выпота в полости перикарда. В случае необходимости проводится ЭхоКГ с доплерографией. Во время обследования можно диагностировать достоверный признак тампонады – снижение диастолического объёма левого желудочка по время вдоха.
Пункция перикарда проводится с диагностической и лечебной целью. Пункция позволяет провести биохимические, цитологические, бактериологические и иммунологические анализы.
Дополнительно проводятся лабораторные тесты, которые выявляют наличие воспалительного процесса в организме. Из-за слишком слабой специфичности такие анализы проводятся исключительно для динамической оценки состояния пациента.
Лечение перикардита
Ключевое значение в выборе терапии заболевания имеет его клиническая форма. Лечение перикардита зависит от этиологического фактора, который способствует его развитию. С учётом всех критериев выбирают соответствующее лечение:
- Острый перикардит. Показан постельный режим и применение этиотропных медикаментов.
- Хронический перикардит.В зависимости от самочувствия пациента определяется его активность. Показано соблюдение бессолевой диеты и ограничение интенсивных физических нагрузок.
- Сухой неотягощённый перикардит. Рекомендовано симптоматическое лечение. При выраженном болевом синдроме назначаются анальгетические средства. Хороший эффект дают препараты, улучшающие обмен веществ; экссудативный перикардит. Проводится такая же терапия, как при сухой форме. Дополнительно требуется контроль гемодинамически значимых показателей.
- Вторичный перикардит. Лечение направлено на устранение основного заболевания, которое провоцирует вторичное воспаление перикарда (системная красная волчанка, аллергическая реакция, ревматоидная лихорадка). Нередко назначаются гормональные средства, глюкокортикостероиды.
- Констриктивный перикардит. В этом случае показано только оперативное лечение. Проводится перикардэктомия и удаляются спайки перикардиальных листков.
Пункция перикарда может проводится при любых формах перикардита, если отмечается увеличенное количество экссудата. Манипуляцию выполняют под контролем УЗИ.
Лекарства
Из медикаментов при остром перикардите на первом месте по назначению идут нестероидные противовоспалительные средства. Предпочтение отдаётся Ибупрофену, т.к. он благоприятно воздействует на систему коронарного кровотока, редко вызывает побочные эффекты, имеет широкий диапазон терапевтических дозировок.
Лечение начинают с разовой дозы в 300-800 мг и назначают препарат каждые 6-8 часов. Терапия проводится на протяжении нескольких дней, а порой и недель, до полного исчезновения выпота из околосердечной сумки. Ибупрофен может быть заменён на Диклофенак и Аспирин у пациентов с ишемической болезнью сердца.
Не рекомендуется назначать Индометацин пожилым люядм в виду его способности снижать коронарный кровоток и вызывать осложнения. Важно учитывать негативное влияние препаратов из группы НПВС на слизистые стенки пищеварительного тракта. Поэтому дополнительно назначаются ингибиторы протонной помпы (Омез, Нольпаза, Ультоп), что позволяет избежать развития язвенной болезни желудка.
Эффективность терапии препаратами группы НПВС оценивается через 1-2 недели. Не ранее, чем через 2 недели поднимается вопрос о возможности замены НПВС на его аналог или препарат другой группы аналогичного действия. Терапию НПВС продолжают еще как минимум 1 неделю после исчезновения признаков скопления лишней жидкости в околосердечной сумке. Возможно назначение препарата Колхицин в дозе 0,5 мг дважды в сутки в качестве монотерапии или в дополнении к НПВС (лечение и профилактика рецидивов). Медикамент хорошо переносится и не вызывает выраженных побочных эффектов. При непереносимости НПВС Колхицин является препаратом первого ряда.
Кортикостероидные медикаменты назначают при перикардитах, которые развились на фоне уремии, аутоиммунных процессов (постинфарктный синдром), заболеваний соединительной ткани. Чтобы не прибегать к назначению Преднизолона, рекомендуется как можно раньше начинать терапию Колхицином или Ибупрофеном.
Процедуры и операции
Ряд исследователей предлагают применение определённых диагностических алгоритмов для определения необходимости применения определённых процедур, манипуляция и операций.
На первом этапе, при отсутствии признаков перикардита в течение 1 недели (по результатам ЭхоКГ, лабораторных тестов, R-графии), рекомендуется определение уровня ревматоидного фактора и анти-ДНК антител. Дополнительно проводится 3-кратное микробиологические обследование с целью выявить возбудитель туберкулёза — Mycobacterium tuberculosis. Показанием к проведению торакоцентеза служит наличие плеврального выпота.
На втором этапе показано выполнение перикардиоцентеза – прокола перикардиальной полости для забора выпота. Полимеразная цепная реакция применяется при выявлении возбудителя туберкулёза.
На третьем этапе организовывают дренаж перикарда и биопсия перикарда/эндокарда для дальнейшего морфологического исследования, окрашивания (выявление возбудителя туберкулёза). Показанием к биопсии является неэффеткивность перикардиоцентеза, длительность заболевания более 3-х недель с неутановленным чётким диагнозом, рецидивирование тампонады сердца.
По жизненным показаниям при тампонаде сердца проводится перикардиоцентез. Процедуру также проводят для эвакуации выпота большого объёма (увеличение эхонегативного пространства более 20 мм по результатам ЭхоКГ). Манипуляция может быть проведена и с диагностической целью. Перикардиоцентез противопоказан при тромбоцитопении, применении антикоагулянтов (Варфарин, Прадакса, Эликвис, Ксарелто), расслоении аорты.
Перикардит у детей
У грудных детей довольно часто развивается перикардит при диагностировании и подтверждении обширной стафилококковой инфекции. Заболевание протекает в виде острого экссудативного плеврита. У детей постарше заболевание может быть связано с ревматизмом, вирусными инфекциями или ревматоидным артритом. Довольно часто отслеживается чёткая связь между перикардитом и нарушениями в работе щитовидной железы, опухолью сердца, аутореактивными процессами, заболеваниями крови, авитаминозом С.
Клиническое проявление заболевания такое же, как у взрослых, за исключением того факта, что у младенцев связать симптоматику с перикардитом сразу сложно из-за доминирующего влияния признаков инфекционной или вирусной патологии. Благодаря современным видам диагностики в виде ЭхоКГ у грудничков удаётся выявить даже небольшой выпот с перикарде. Детям постарше оценка состояния сердечно-сосудистой системы проводится посредством кардиовизора.
Последствия и осложнения
Самым грозным осложнением является тампонада сердца, и развивается она на фоне экссудативного перикардита. Недостаточность кровообращения наблюдается при констриктивном перикардите, что обусловлено сдавливанием вен, которые идут от нижних конечностей или печени. Может наблюдаться ложная клиника цирроза или недостаточности правого желудочка сердца.
Длительно протекающий перикардит при отсутствии должной терапии и скоплении даже небольшого объёма жидкости может перейти в миоперикардит. Прогрессирование спаечного процесса может привести к медиастино-перикардиту.
Прогноз
Практически полностью восстановить работу сердца можно только при своевременной и правильно подобранной тактике лечения. Гнилостный и гнойный перикардиты требуют тщательного подбора медикаментов, в противном случае развивается угроза для жизни пациента. Самое важно – не допустить тампонады сердца, чтобы не возникало риска прекращения работы сердечно-сосудистой системы.
Первичной профилактики нет, а вот вторичная поможет предупредить рецидив перикардита. Требуется диспансерное наблюдение у кардиолога и ревматолога. Рекомендуется придерживаться правильного питания, избегать физических перегрузок. По необходимости проводятся контрольные ЭКГ и ЭхоКГ.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Читайте также:


