Экзогенные и эндогенные факторы возникновения инфекции
Абсцесс (патогенез, клиника, лечение).
Это ограниченное скопление гноя в тканях и различных органах. Может возникнуть
при остром воспалении кожи, подкожной клетчатки (фурункул, карбункул), лимфатических сосудов, узлов, при ссадинах, ранениях, инъекциях, при септикопиемии.
Локализоваться могут как в мягких тканях, так и во внутренних органах (печень, легкие, селезенка, вещество мозга и т.д.) и полостях тела (плевральная, брюшная).
Абсцесс развивается или в уже погибших тканях (травма) или в живых, подвергшихся большому микробному обсеменению. По течению абсцесс может быть острым и хроническим.
В начале ограниченный участок ткани инфильтрируется экссудатом и лейкоцитами. Под влиянием ферментов лейкоцитов, ткань расплавляется, образуется полость, заполненная гнойным экссудатом.
Стенки абсцесса сначала выстилаются гнойно-фибринозными наложениями и некро-тизированными тканями. Потом по периферии развивается зона демаркационного воспале-ния, этот инфильтрат является основой развития пиогенной мембраны, образующей стенку абсцесса. Это образование представляет собой грануляционную ткань. Со временем слой этой грануляционной ткани, обращенный в сторону тканей созревает и превращается в со-единительную ткань. Поэтому в хронических абсцессах пиогенная мембрана представляет собой два слоя: внутренний - грануляционную ткань и наружный - зрелую соединительную ткань.
Абсцесс обычно опорожняется наружу или в полый орган, что приводит к самоизле-чению. При нарушении грануляционного вала вокруг может произойти генерализация ин-
Установленный диагноз является показанием к вскрытию абсцесса. Вскрытие производят широко, выбирая кратчайший анатомический доступ. Если имеется многокамерный абсцесс, то камеры его объединяют в одну. Производят дренирование абс-цесса по общепринятым методикам. Рану после вскрытия ведут по законам гнойной хирургии.
Источники инфекции могут быть экзогенными и эндогенными. Основным источником экзогенной инфекции является окружающая больного внешняя среда. Патогенные микроорганизмы могут передаваться от больного человека, от бациллоносителей, от животных. Они попадают во внешнюю среду с гноем, слизью, слюной, мокротой и другими выделениями человека, а из внешней среды в рану через воздух, через руки медицинского персонала, через окружающие предметы, недостаточно обработанные материалы и инструменты, которые соприкасаются с раной или остаются в тканях больного (шовный и пластический материал, катетеры, сосудистые шунты, протезы и т. п.).

Рис. 1. Основные источники и пути распространения экзогенной хирургической инфекции.
Различают воздушный путь распространения микроорганизмов, когда они проникают в организм больного через воздух, но чаще через воздух содержащий капельки жидкости, например при чихании. Такой путь распространения инфекции называется воздушно-капельным.
Контактный путь распространения инфекции - попадание микроорганизмов в рану при соприкосновении с бактериально загрязненными предметами.
Контакт может быть прямым - от источника к хозяину и косвенным – через предметы: катетеры, хирургический инструментарий, эндоскопическую и дыхательную аппаратуру, постельное белье, перевязочные материалы, поверхности кранов и другие предметы ухода и обслуживания.
Особую опасность представляет заражение раны возбудителями столбняка или газовой гангрены. Эти микроорганизмы, попадающие во внешнюю среду с испражнениями животных, способны длительное время существовать в земле в виде спор. При попадании в рану в результате случайной травмы они могут вызвать тяжелый инфекционный процесс.
Трансмиссионный путь передачи инфекции:
1)заражение через введенное лекарственное вещество, при переливании крови и других трансфузионных средств, через пищу, воду;
2) заражение через живого переносчика.
Опасность трансмиссионной инфекции в последние годы резко возросла. Это объясняется всё более широким применением трансфузионной терапии, особенно в отделениях реанимации и интенсивной терапии, что позволило сохранять жизнь крайне тяжелым больным, но увеличило опасность распространения инфекции, например, возможность заражения вирусом СПИДа, гепатита при переливании крови т.п. В последние годы отмечается значительный рост нозокомиальной (внутрибольничной) инфекции, в возникновении и распространении которой трансмиссионный путь играет не последнюю роль. В настоящее время недооценивать трансмиссионный путь распространения инфекции опасно как для больного, так и для медицинского персонала.
Оставление в тканях и органах больного бактериально загрязненных предметов: шовного материала, катетеров, протезов и т. п. называется имплантационным инфицированием.
Эндогенная инфекция развивается при наличии очага инфекции в организме самого больного, например, при заболеваниях кожи, зубов, миндалин и т. п.. В таком случае инфекция может распространяться по лимфатическим путям (лимфогенно), с током крови (гематогенно), а также при контакте с воспаленным органом во время операции. Инфицирование раны возможно и при вскрытии во время операции полых органов, содержимое которых попадает в рану.
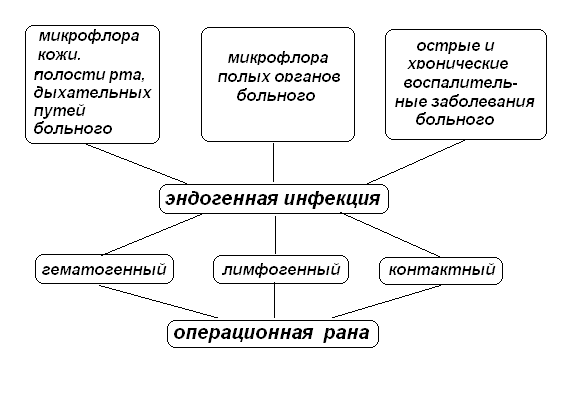
Рис. 2. Источники и пути распространения эндогенной инфекции.
Предупреждение инфицирования раны и уничтожение инфекции, как в ране, так и в организме в целом - главный принцип хирургии, который решается методами антисептики и асептики.
№26. Кровотечение в ткани (причины, клиника, лечение)
[youtube.player]Инфекция – это совокупность биологических реакций, которыми макроорганизм отвечает на внедрение возбудителя.
Диапазон проявлений инфекций может быть различным. Крайними формами проявления инфекций являются:
1) бактерионосительство, персистенция, живая вакцинация;
2) инфекционная болезнь; имеются клинические проявления инфекции, эти реакции могут привести к летальному исходу.
Инфекционный процесс – ответная реакция коллектива популяции на внедрение и циркуляцию в ней микробных агентов.
Инфекционные болезни имеют ряд характерных особенностей, отличающих их от других болезней:
1) инфекционные болезни имеют своего возбудителя – микроорганизм;
2) инфекционные болезни контагиозны, т. е. способны передаваться от больного к здоровому;
3) инфекционные болезни оставляют после себя более или менее выраженную невосприимчивость или повышенную чувствительность к данному заболеванию;
4) для инфекционных болезней характерен ряд общих признаков: лихорадка, симптомы общей интоксикации, вялость, адинамия;
5) инфекционные болезни имеют четко выраженную стадийность, этапность.
Для возникновения инфекционного заболевания необходимо сочетание следующих факторов:
1) наличия микробного агента;
2) восприимчивости макроорганизма;
3) наличия среды, в которой происходит это взаимодействие.
Микробный агент – это патогенные и условно-патогенные микроорганизмы.
Существенное значение для возникновения инфекционного заболевания имеет инфицирующая доза возбудителя – минимальное количество микробных клеток, способных вызвать инфекционный процесс. Инфицирующие дозы зависят от видовой принадлежности возбудителя, его вирулентности и состояния неспецифической и иммунной защиты.
Ткани, лишенные физиологической защиты против конкретного вида микроорганизма, служат местом его проникновения в макроорганизм, или входными воротами инфекции. Входные ворота определяют локализацию возбудителя в организме, патогенетические и клинические особенности заболевания.
Внешняя среда может оказывать влияние как на макроорганизм, так и на микробов-возбудителей. Это природно-климатические, социально-экономические, культурно-бытовые условия.
Для ряда инфекций характерны эпидемии и пандемии.
Эпидемия – это широкое распространение инфекции в популяции с охватом больших территорий, характеризующееся массовостью заболеваний.
Пандемия – распространение инфекции практически на всю территорию земного шара с очень высоким процентом случаев заболеваний.
Эндемичные заболевания (с природной очаговостью) – это заболевания, для которых отмечены территориальные ареалы с повышенной заболеваемостью данной инфекцией.
В зависимости от локализации возбудителя различают:
1) очаговую инфекцию, при которой микроорганизмы локализуются в местном очаге и не распространяются по всему организму;
2) генерализованную инфекцию, при которой возбудитель распространяется по организму лимфогенным и гематогенным путем. При этом развивается бактериемия или вирусемия. Наиболее тяжелая форма – сепсис.
1) экзогенные инфекции; возникают в результате заражения человека патогенными микроорганизмами, поступающими из окружающей среды с пищей, водой, воздухом, почвой, выделениями больного человека, реконвалесцента и микробоносителя;
2) эндогенные инфекции; вызываются представителями нормальной микрофлоры – условно-патогенными микроорганизмами самого индивидуума.
Разновидность эндогенных инфекций – аутоинфекции, они возникают в результате самозаражения путем переноса возбудителя из одного биотопа в другой.
Входные ворота – место проникновения возбудителя в макроорганизм. Заражение происходит через поврежденную кожу, слизистые оболочки пищеварительного и дыхательного путей, мочеполовую систему.
Периоды инфекционного процесса:
- Инкубационный период – промежуток времени от момента проникновения возбудителя в организм до появления первых клинических признаков заболевания.
2. Продромальный период – период, в течение которого появляются первые, часто неспецифические, признаки заболевания. Продолжительность - от нескольких часов до нескольких дней.
3. Период развития основных клинических признаков (разгар болезни) – проявление основных характерных для данной болезни признаков .
4. Период выздоровления (реконвалесценции) характеризуется постепенным восстановлением физиологических функций организма.
Бактерионосительство - состояние, при котором выделение возбудителя продолжается после клинического выздоровления, при слабой напряженности постинфекционного иммунитета; микробоносительство развивается у здоровых лиц, контактировавших с больными или носителями соответствующих микроорганизмов.
Выделяют острое (до 3 мес), затяжное (до 6 мес) и хроническое (более 6 мес) микробоносительство.
Формы инфекции:
- Острые - протекают в сравнительно короткие сроки
2. Хронические - протекают от нескольких месяцев до многих лет
3. Моноинфекция - инфекционное заболевание, вызванное одним видом микроорганизмов.
4. Смешанная инфекция - инфекционное заболевание, вызванное двумя или более видами микроорганизмов (многие респираторные инфекции, внутрибольничные инфекции).
5. Вторичная инфекция, при которой к основной уже развившейся первоначальной инфекции присоединяется другая, вызываемая новым возбудителем (к брюшному тифу + пневмония).
6. Реинфекция – повторное заражение одним и тем же возбудителем (дизентерия, гонорея).
7. Суперинфекция – инфицирование макроорганизма тем же возбудителем до выздоровления.
Рецидив – возврат клинических проявлений болезни без повторного заражения за счет оставшихся в организме возбудителей (рожа, возвратный тиф, эпидемический сыпной тиф).
[youtube.player]В организме человека могут обитать различные инфекции. Болезнетворные организмы внедряются, размножаются и ухудшают самочувствие человека. Передаваться инфекции могут воздушно-капельным путем, при открытых ранах и другими способами.
Понятие эндогенной инфекции
При ослабленном иммунитете человек подвержен риску различных заболеваний. Эндогенная инфекция - это такая инфекция, которая обитает в самом человеке и начинает развиваться при уменьшении сопротивляемости организма.
Источником заражения бывают не вылеченные вовремя зубы, миндалины или кожные заболевания. Эндогенная инфекция передается следующими путями:
- по кровотоку;
- вместе с током лимфы;
- контактно.
Иногда эндогенный путь проникновения инфекции бывает нестандартным: например, при чихании бактерии попадают на открытую рану. Происходит инфицирование теми бактериями, которые жили в человеке - в других его органах и тканях. Такая форма называется аутоинфекцией.
Эндогенная инфекция - это не только та, которая проявляет себя в результате снижения иммунитета. Она может возникать как сопутствующее заболевание при различных нарушениях желудочно-кишечного тракта. Язва желудка, став прободной, инфицирует бактериями другие органы брюшной полости, что вызывает очаги воспаления.
Синдром раздраженного кишечника может стать причиной бактериального заболевания и привести к серьезным последствиям.
Особенностью эндогенной инфекции является отсутствие инкубационного периода.
Аутоинфекция
Аутоинфекция является частью эндогенного заражения. Больной заражается сам, занося бактерии с одной части тела на другую. Аутоинфекция делится на 2 вида:
- Очаговая - микроорганизмы скапливаются в одной части и не распространяются дальше очага. В качестве примера можно рассмотреть фурункулез или ангину. В первом случае патогенная флора сосредоточена в волосяной луковице, во втором - на поверхности миндалин.
- Генерализованная - распространение микроорганизмов происходит с помощью кровотока или лимфы и может достигать любых участков организма. Причиной возникновения считается снижение иммунитета, длительный прием антибиотиков.
Эндогенный путь инфекции различен. Если инфекция распространяется через кровь, то ее называют бактеремией или вирусемией, в зависимости от того, кто является возбудителем заболевания. При этом микроорганизмы не размножаются в крови, а выбирают те органы и ткани человека, где можно остановиться и увеличивать свое количество. Если патогенная флора размножается в крови, тогда начинается тяжелейшее заболевание, название которого - сепсис крови.
Экзогенная инфекция
Экзогенная инфекция возникает в результате проникновения в организм микроорганизмов извне. Каждый возбудитель попадает в организм своим способом: через рот, мочеполовую систему, слизистые и т. д.
Механизмы передачи экзогенной инфекции могут быть следующими:
- передача происходит через грязные руки и зараженные продукты питания (дизентерия);
- воздушно-капельным путем (корь);
- трансмиссивный механизм передачи (сыпной тиф);
- контактный путь передачи (сифилис);
- вертикальный путь - от матери ребенку.

Возбудитель поселяется в тканях либо циркулирует по организму, размножается и выделяет токсические вещества. При этом защитные силы человека увеличиваются и происходит подавление вируса или бактерии. Если человек является носителем возбудителя, то никаких клинических проявлений может и не быть. При некоторых заболеваниях признаки могут проявиться спустя некоторое время. Экзогенная и эндогенная инфекции должны лечиться под наблюдением врача.
Профилактика при плановой операции
В хирургии особое значение уделяют профилактике распространения патогенной флоры во время операций. Операция может выполняться только при здоровом состоянии и отсутствии воспалительных процессов. Для исключения возможных очагов воспаления необходима сдача анализов.
Эндогенная инфекция несет в себе серьезный риск развития послеоперационных осложнений, поэтому в предоперационный период пациенты проходят следующие исследования:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- флюорография;
- анализы на ВИЧ, на гепатит В;
- анализы на сифилис;
- электрокардиограмма;
- проверка стоматолога;
- проверка гинеколога (для женщин).
Если по результатам обследования выявили воспалительный процесс, то операция откладывается до тех пор, пока причина не будет устранена. В период эпидемии ОРВИ необходимо создать условия, снижающие риск заболеваемости.
Профилактика перед экстренной операцией
В экстренной ситуации вопрос об эндогенном пути проникновения инфекции в рану отходит на второй план. Необходимо спасти жизнь пациенту. Обследование в столь короткий период времени невозможно, но хирурги уделяют внимание профилактике распространения патогенной микрофлоры в послеоперационный период. Для этих целей используются антибиотики и другие лекарственные препараты.
Лечение эндогенной инфекции
Эндогенная инфекция - это инфекция, для которой профилактика является наиболее эффективным способом борьбы. Важно соблюдение правил гигиены, обработка открытых ран антисептиком. При выполнении операций необходимо исключить возможность попадания микроорганизмов в полость. При подозрении на наличие в организме воспаления необходимо своевременно обратиться к врачу.

Для лечения заражения назначают курс препаратов, направленных на укрепление иммунитета. При сильном иммунитете инфекция не будет развиваться.
Для предотвращения воспалений в послеоперационный период проводят антибиотикотерапию, выявление штаммов и проведение лечения основного заболевания, воздействие на очаги воспаления.
Вовремя не вылеченная эндогенная инфекция - это риск хронических заболеваний, которые могут проявляться спустя длительный период времени. Активно развивающееся заражение способно развить серьезные осложнения в организме и привести к хирургическому вмешательству, переливанию крови или даже смертельному исходу. То, каким методом лечить эндогенную инфекцию, должен решать квалифицированный специалист.
[youtube.player]Отрасли патопсихологии
В результате прогресса науки вообще и психопатологии в частности сформировались и выделились ее отдельные ветви, отрасли, в том числе детская психопатология, изучающая психические расстройства у детей и подростков, методы их лечения, компенсации и коррекции психического дефекта.
Выделились также следующие отрасли общей психопатологии: судебная психопатология, разрабатывающая проблемы судебнопсихиатрической экспертизы, правового положения психически больных и умственно отсталых, критерии их дееспособности, вменяемости и невменяемости; психиатрическая трудовая экспертиза, занимающаяся вопросами трудоспособности при аномалиях психики, проблемами социально-трудовой реабилитации и трудоустройства лиц с психическим дефектом; психогигиена и организационная психиатрия, разрабатывающие методы профилактики психических заболеваний, обеспечивающие организацию психиатрической помощи населению, подготовку и распределение кадров, строительство специальных учреждений, статистику психической заболеваемости; военная психопатология и др.
Понятия: етиология, патогенез, патоморфология психичных заболеваний.
Этиология отвечает на вопрос, почему возникает болезнь, какова ее причина, патогенез — на вопрос, как развивается болезненный процесс, в чем его сущность. Патоморфология изучает морфологические изменения, происходящие в органах, тканях и клетках организма в результате болезни.
Причины возникновения психических заболеваний разнообразны. В основном они те же, что и при других соматических болезнях человека. Перечислить причины возникновения психических болезней, различных вариантов врожденного и приобретенного слабоумия (малоумия, умственной отсталости) сложно, так как ряд заболеваний обусловлен не одним, а совокупностью многих этиологических факторов. Вместе с тем знание причин заболевания необходимо для профилактики, предупреждения развития болезни.
При воздействии на организм, особенно детский, болезнетворных факторов, приводящих в последующем к нарушению психических функций, исход зависит, во-первых, от силы патогенного воздействия, во-вторых, от того, на какой стадии онтогенеза действуют эти факторы, и, в-третьих, от состояния центральной нервной системы, ее способности мобилизовать защитные свойства организма.
Причинный болезнетворный фактор, воздействующий на ранних стадиях онтогенеза, может обусловить не только временные функциональные нарушения, но и извращенное развитие мозга, а также пороки развития других органов и систем.
Причина, вызвавшая психическое заболевание, определяет его важнейшие качественные особенности. Однако действие причины не изолированное, оно определяется условиями, в которых находится организм. Одни условия понижают сопротивляемость организма, его защитные свойства и тем самым усиливают действие причины, другие — мобилизуют защитные свойства организма и ослабляют, нивелируют ее действие. Таким образом, возникновение болезни, ее течение, прогноз и исход зависят от вызвавшей ее причины и совокупности внешних и внутренних условий, в которых она действует.
Патогенез (греч. παθος — страдание, болезнь и γενεσις — происхождение, возникновение) — механизм зарождения и развития болезни и отдельных её проявлений. Рассматривается на различных уровнях — от молекулярных нарушений до организма в целом.
Патоморфология- наука о патологически измененых органах и тканях. Занимается этой наукой врач-патанатом. При вскрытии умерших пациентов он делает заключение о причине смерти,осматривая органы.Кроме того врач-патанатом, делающий еще и заключение о состоянии тканей, у умешего пациента называется патоморфологом, а дело его (или наука)-патоморфологией.
Экзогенные и эндогенные факторы психических заболеваний.
Все разнообразные этиологические факторы психических заболеваний можно разделить на две группы: экзогенные факторы, или факторы внешней среды, и эндогенные — факторы внутренней среды.
Подобное деление этиологических факторов па экзогенные и эндогенные является в некоторой степени условным, так как при определенных условиях те или иные экзогенные факторы могут трансформироваться в эндогенные.
Между внешними экзогенно-социальными и внутренними эндогенно-биологическими факторами существует тесное взаимодействие. Так, социальный фактор в одном случае может быть непосредственной причиной психического заболевания, в другом — предрасполагающим моментом.
Таким образом, развитие психических заболеваний обусловлено сочетанным действием множества факторов.
К экзогенным факторам относятся различные инфекционные заболевания, механические травмы мозга, интоксикации, неблагоприятные гигиенические условия, психические травмы, сложная жизненная ситуация, истощение и др. Признавая, что болезнь в большинстве случаев развивается в результате вредных воздействий экзогенных факторов, следует в то же время учитывать реактивность, сопротивляемость и приспособительную реакцию организма.
Инфекции занимают одно из первых мест в этиологии психических расстройств у детей, особенно слабоумия.
Течение инфекционных заболеваний может быть острым и хроническим.
Интоксикации могут вызывать психические расстройства.
· Токсическими (ядовитыми), которые при воздействии на организм способны вызывать резкое нарушение функций организма и различные психические расстройства. Проникают в организм различными путями.
Травмы (физические, механические) головного мозга, особенно закрытые,- важный этнологический фактор возникновения острых и хронических психических расстройств. В зависимости от обширности травмы психические р-ва
Неблагоприятные гигиенические условия.
Психогенные факторы, т. е. события и ситуации травмирующие психику, не являются причиной умственной отсталости, но могут приводить к развитию психогенных заболеваний — реактивных психозов и неврозов.
К эндогенным факторам, относятся некоторые заболевания внутренних органов (соматические), аутоинтоксикации, типологические особенности психической деятельности, нарушения обмена веществ, функции эндокринных желез, патологическая наследственность и наследственная предрасположенность или отягощенность. Способствуют этому также и гормональные нарушения во время беременности. В свою очередь, психическое заболевание может привести к развитию соматического заболевания или возникает одновременно с ним.
Наследственные патогенные факторы, обусловливающие психические расстройства, связаны с передачей патологических признаков от родителей их потомству.
Таким образом, передача потомству наследственной патологии является следствием нарушений генеративных свойств клеток и обменных процессов под влиянием неблагоприятных условий окружающей среды. Улучшение их способствует предупреждению наследственной патологии.
[youtube.player]Экзогенный фактор среды - любой внешний фактор, связанный с климато-географической характеристикой местообитания или влиянием биотического сообщества.
Эндогенный - то есть внутренний, связанный с действием внутренних причин.
Эндогенные факторы: "почва" (природная среда, вмещающий ландшафт); "кровь" (антропологические черты: цвет кожи, форма носа, разрез глаз); культурно-исторический фактор (язык как средство выражения и осмысления ценностной картины мира, быт, нравы, обычаи, художественная культура, мифология; политика).
Эти признаки имеют идентификационное значение, даже если не признаются носителями, и в этом смысле объективны.
Экзогенные факторы: внешнее влияние. Стоит подчеркнуть особенность этнических характеристик - они приобретаются через культурное наследование или приписывание. В то же время принадлежность к этносу определяется общностью не кровнородственных связей, но социокультурных характеристик, которые нередко весьма трудно выделить.
Понятие биологического возраста, его основные критерии
Биологический возраст - возраст развития. Существование индивидуальных колебаний процесса роста и развития послужило основанием для введения этого понятия. При описании основных морфологических особенностей человека в различные периоды используют, как правило, средние показатели. Индивидуальные различия в процессах роста и развития могут варьироваться в широких пределах. Особенно сильно эти различия проявляются в период полового созревания, когда за сравнительно короткий промежуток времени происходят весьма существенные морфологические и физиологические перестройки организма.
Формулирование понятия "биологический возраст" имеет большое значение, поскольку для многих практических целей важна группировка детей не только по календарному (паспортному) возрасту, а по степени их развития. У значительной части детей биологический и хронологический (календарный) возраст совпадают. Однако встречаются дети и подростки, у которых биологический возраст опережает хронологический или отстает от него.
Основными критериями биологического возраста считаются:
1) зрелость, оцениваемая по степени развития вторичных половых признаков;
2) скелетная зрелость (порядок и сроки окостенения скелета);
3) зубная зрелость (сроки прорезывания молочных и постоянных зубов).
При оценке биологического возраста используют показатели зрелости отдельных физиологических систем организма. Делались попытки определения биологического возраста на основании возрастных изменений микроструктур различных органов.
Оценка биологического возраста производится путем сопоставления соответствующих показателей развития обследуемого индивида со стандартами, характерными для данной возрастной, половой и этнической группы. Стандарты периодически обновляются.
Для правильной оценки биологического возраста желательно использовать несколько показателей в их сочетании. Однако на практике при массовых обследованиях о биологическом возрасте приходится судить по каким-то отдельным показателям, достаточно хорошо отражающим развитие ребенка.
Акселерация, сущность, гипотезы возникновения, факторы акселерации
АКСЕЛЕРАЦИЯ - ускорение роста и физического развития детей по сравнению с предшествующими поколениями. Впервые подобные явления отмечены в середине XIX в. При сопоставлении результатов антропометрических обследований, проведенных в начале XX в., с данными 30-х гг. XIX в. было установлено, что процесс акселерации охватил население всех экономически развитых стран.
Признаки акселерации отмечаются уже на стадии внутриутробного развития. Так, за последние 70-80 лет длина тела новорожденного увеличилась в среднем на 1 см., масса - на 100-300 г. Значительные изменения в темпах роста и развития наблюдаются у грудных детей: удвоение массы тела, происходившее ранее между 5-м и 6-м месяцем жизни, теперь наблюдается в 4 месяца; окружность груди ребенка становится больше окружности головы не в 6 месяцев, а в 2-5 месяцев. Дети раньше начинают держать головку, в более раннем возрасте у них зарастает родничок и прорезываются молочные зубы. С возрастом темпы акселерации растут: длина тела 4-7-летних детей за каждое десятилетие в среднем увеличивается на 1,5 см., масса тела - на 0,5 кг.
Как показывают наблюдения, существенных различий в темпах акселерации детей разных национальностей не обнаружено. Городские дети подвержены акселерации в несколько большей степени, чем сельские.
В 1980-х гг. отмечается замедление темпов акселерации, что свидетельствует об относительной стабилизации темпов развития детей, рождающихся в конце XX в.
Существует ряд гипотез, призванных объяснить причины возникновения акселерации, однако ни одна из них не признана исчерпывающей. Вероятно, ускорение развития происходит под влиянием целого комплекса социально-экономических и природных условий жизни - улучшение питания; генетические изменения в результате активизации процессов миграции и смешения населения; увеличение интенсивности внешних раздражителей, стимулирующих нервную систему, и т.д. (отдельные факторы и условия трудно поддаются точному учету и оценке).
Имеются данные о так называемой психологической акселерации, т.е. ускорении умственного развития детей. Однако, по мнению большинства специалистов, эти данные скорее свидетельствуют о имевшей ранее место недооценке интеллектуальных возможностей ребенка. Показано, что создание благоприятных стимулирующих условий и использование особых методик развитие восприятия, внимания, речи и т.п. способствует более полной реализации возможностей ребенка. Психологи, однако, предостерегают против "искусственной акселерации", когда интеллектуальное развитие чрезмерно интенсифицируют, ставя перед ребенком завышенные требования. Надежным показателем соответствия развивающих воздействий возможностям ребенка служит его эмоциональная стабильность, готовность с энтузиазмом воспринимать новые стимулы и задачи.
Быстрое увеличение длины и массы тела не является однозначным показателем физиологического и психического развития. Различают паспортный (хронологический) и биологический возраст, характеризующий фактическое развитие ребенка. У части детей эти возрасты совпадают, однако большинство детей одного паспортного возраста находятся на разных стадиях биологического развития. Причем дети небольшого роста могут созревать соответственно своему биологическому возрасту, и, наоборот, при высоком росте может сохраняться инфантильность физического развития. Существует также акселерация внутри одного поколения. В рамках одной возрастной группы имеется около 8% детей, отличающихся ускоренным развитием, и примерно столько же детей, для которых характерна некоторая задержка физического развития.
В целом акселерация представляет собой статистическую закономерность. Для каждого отдельного ребенка ее проявления имеют свои индивидуальные особенности, которые не следует расценивать как преимущества или недостатки.
Дата добавления: 2019-02-12 ; просмотров: 1500 ;
[youtube.player]Читайте также:


