Эритроциты в моче артрит
Лабораторная диагностика ревматоидного артрита (РА) базируется на выявлении специфических факторов в биологических жидкостях организма. Углубленное изучение симптомов и маркеров обязательно для дифференциации РА от других типов артритов и назначения правильного лечения. Анализы делятся на специфические, подтверждающие недуг, и неспецифические, которые оцениваются только в сумме с другими результатами.

У 30% больных после диагностики стоит неверный диагноз.
Ключевые симптомы и показания для диагностики
Диагностические критерии ревматоидного артрита, при каких важно назначить весь спектр лабораторных обследований:
- боль в суставах, возникающая утром или после сна;
- утренняя скованность движений;
- симметричность поражений;
- длительная субфебрильная лихорадка;
- быстрая утомляемость;
- снижение трудоспособности;
- нарушения сна;
- узелки в области локтей, ушей, пальцев рук.
План обследования
Исследование плазмы определяет воспаление еще до развития характерного симптомокомплекса. Делают не только общий анализ крови, но и развернутый, считают ретикулоциты и тромбоциты. Во время оценки результатов исследования обращают внимание на следующие показатели:
- уровень гемоглобина;
- СОЭ;
- количество лейкоцитов и формулу.
Повышенное СОЭ при ревматоидном артрите, как и количество белых телец, в капиллярной крови позволяет подтвердить развитие воспалительных процессов в организме. Данные коэффициенты неспецифичны, они не указывают на конкретное заболевание. Скорость оседания эритроцитов считается одним из критериев активности ревматического артрита.
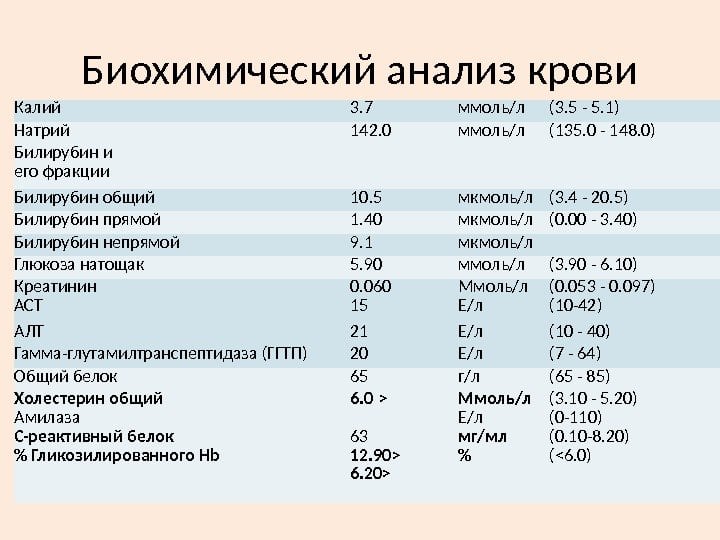
Биохимический анализ крови при ревматоидном артрите проводится детям и взрослым с целью оценки концентрации таких веществ:
- Гаптоглобин и серомукоид. Относятся к белкам острой фазы, подтверждают воспаление.
- Фибриноген. Фракция В указывает на активное течение аутоиммунной патологии.
- Сиаловые кислоты. Считаются прогностическим признаком активного недуга воспалительного характера.
- Иммуноглобулин IgA.
- С-реактивный белок. Считается более точным признаком, чем СОЭ.
Цитруллин принимает участие в процессах дифференциации и гибели клеток. АЦПП — ранний специфический маркер ревматоидного артрита, который выявляется методом иммунофлюоресценции. Анализ крови при артрите определяет высокий уровень антител. Этот норматив предопределяет остроту процесса. Концентрация считается нормальной, если она не повысилась более 5 Ед/мл. А также ANA могут указывать на развитие диффузных поражений соединительной ткани.
Антитела к циклическому цитруллинированному пептиду считаются высокоинформативным серологическим показателей ревматоидного артрита.
RF — аутоантитела на иммуноглобулины класса G, которые показывают острое воспаление. Их вырабатывают В-лимфоциты. Образуются в синовиальной оболочке, а из суставов поступают в системный кровоток, где вырабатывают циркулирующие иммунные комплексы, повреждающие стенки сосудов. Нормальные коэффициенты считаются при иммуноглобулине ниже 30 МЕд/мл. При наличии в плазме, болезнь делится на серопозитивную и серонегативную формы. Ревматоидный фактор присутствует в крови (5—6%) у женщин и мужчин. А у каждого третьего пациента, больного ревматоидным артритом, наоборот, нe обнаруживается. Считается знаком риска формирования системных проявлений РА.
Это аутоантитела, которые вступают в реакции с ядрами клеток. Оценка концентрации антител у больных — высокоспецифический анализ на системные заболевания соединительной ткани. Основная цель исследования — исключить СКВ при подозрении, так как в 95% случаев наличие ANA покажут именно этот недуг. Важно определить, к какому именно антигену направлены антитела. В норме концентрация АА в крови не определяется.
Суставная жидкость определяет морфофункциональное состояние суставов. Ее получают при пункции. Лабораторная оценка включает макроскопический анализ объема, цвета, вязкости, прозрачности и наличия сгустков, подсчет количества клеток, микроскопию мазка. Расшифровка коэффициентов в таблице покажет сравнительную оценку синовиальной жидкости в норме и при ревматическом артрите:
| Показатель | Норма | Ревматоидный артрит |
| Цвет | Светло-желтый | От желтого до зеленого |
| Прозрачность | Полная | Мутная |
| Вязкость | Вязкая | Разбавленная |
| Муциновый сгусток | Плотный | Рыхлый |
| Цитоз | 200 | 30000—50000 клеток/мкл |
| Клетки | Преимущественно лимфоциты | Рагоциты |
| Белок | 10—20 г/л | Более 20 г/л |
| Наличие СРБ |
Ревматоидный артрит нередко сочетается с поражением почек. Анализ мочи сдают для исключения патологических процессов мочевыделительного тракта. Одним из грозных осложнений считается амилоидоз. Тяжелое течение ревматоидного артрита сопровождается диффузным поражением почек, что приводит к развитию хронической почечной недостаточности. Специфических показателей РА в моче не находят.
Степень активности ревматоидного артрита проводится по клиническим признакам, рентгенограмме и биохимии крови, подробнее о которых в таблице:
| Показатель | Минимальная | Средняя | Максимальная |
|---|---|---|---|
| СОЭ (мм/ч) | 20 | 25—40 | Более 40 |
| Лейкоциты (Г/л) | 4—9 | 8—10 | 15—20 |
| Альфа-2-глобулины (%) | 12 | 15 | Более 15 |
| СРБ | + | ++ | ++++ |
| Фибриноген | Повышается незначительно | Существенно выше | Резко увеличены |
| Сиаловые кислоты |
Инструментальное обследование
Для уточнения диагноза и определения степени поражения ревматоидного артрита проводят аппаратные обследования, какие включают:
- Артроскопию. Визуализация полости сустава, позволяющая оценить степень и точную локализацию повреждений, необходимый объем хирургической коррекции, произвести забор тканей на биопсию.
- Биопсия. Проводится патанатомия кусочка ткани костных сочленений с оценкой степени и типа их поражения.
- Рентгенография. Считается обязательной для определения критериев степени РА. К характерным признакам относят истончение хрящей, появление эрозий, сужение суставной щели, разрушение кости и анкилоз.
- Сцинтиграфия скелета. Современная методика основывается на накоплении технеция в соединениях, высоко чувствительна и болезнь на ранних стадиях.
- МРТ. Определяет степень деформации сочленений.
- УЗИ. Нужно для оценки степени разрушения поверхности хрящей. Сонография подтвердит наличие выпота или патологических включений в синовиальной жидкости. Дуплексное сканирование показывает кровоток области.
Краткие выводы
Так как ревматоидный артрит по своему клиническому течению похож на многие другие виды артритов, важно провести тщательную дифференциальную диагностику патологий. Разработаны четкие критерии и специфические маркеры, которые указывают на развитие РА. Результаты лабораторной и инструментальной диагностики важно оценивать в сочетании с клиническими симптомами. Своевременное лечение позволит избежать инвалидизации и необходимости в хирургической коррекции.
При подозрении на ревматоидный артрит (РА) проводится тщательное обследование пациента. Трудности при диагностировании патологии возникают из-за пока еще не установленных причин развития воспалительной реакции. Поэтому пациентам показан ряд лабораторных и инструментальных исследований, необходимых для выявления самого заболевания, стадии его течения, степени поражения суставных структур.
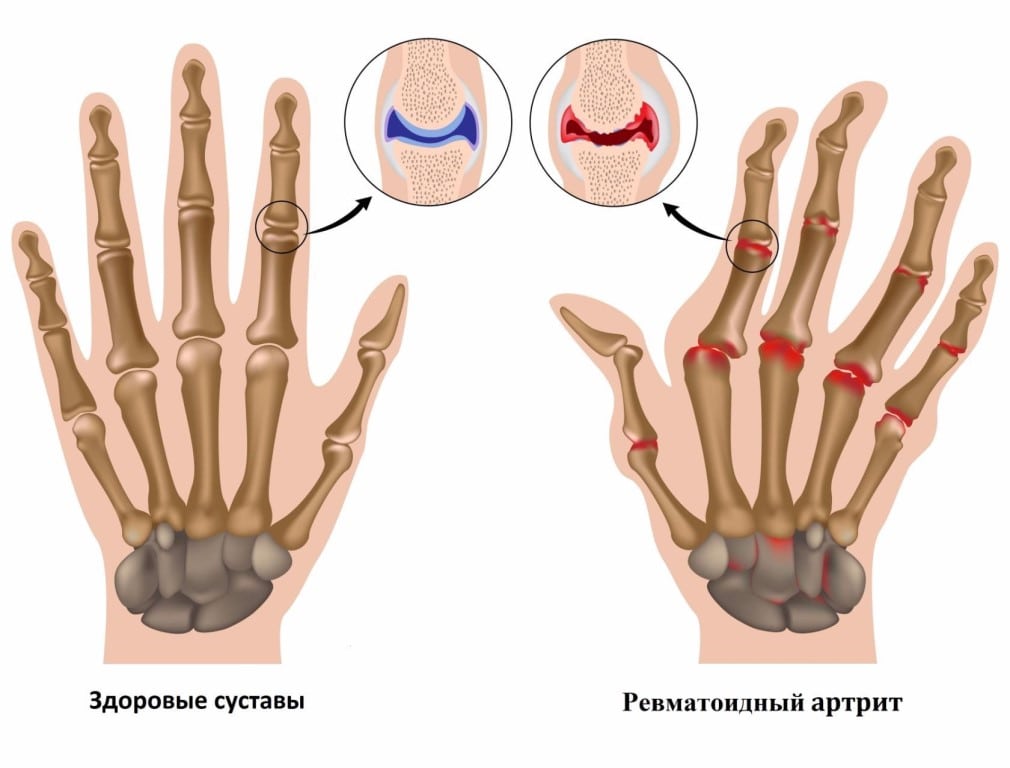
Ведущим диагностическим признаком РА считается ревматоидный фактор — специфические иммуноглобулины, вырабатываемые в процессе иммунного ответа. Но у более 20% больных серонегативной формой РА этого маркера суставной патологии в крови не обнаружено. При комплексном обследовании пациентов заболевание подтверждается анализами на антинуклеарный фактор, АЦЦП, С-реактивный белок. Биохимический анализ крови при ревматоидном артрите позволяет с максимальной точностью выявить аутоиммунную патологию.
Диагностические критерии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
- общего анализа мочи;
- общего анализа крови, включая подсчет СОЭ (скорость оседания эритроцитов);
- биохимический анализ крови для установления уровней печеночных ферментов, креатинина, С-реактивного белка;
- обнаружение ревматоидного фактора, антицитруллиновых и антинуклеарных антител;
- выявления маркеров развития гепатитов в качестве дифференциальной диагностики реактивных артритов.
Это самые распространенные методы клинического выявления заболевания суставов. Диагностика ревматоидного артрита по лабораторным анализам одновременно позволяет оценить общее состояние здоровья.
Клинические анализы крови, мочи, кала
Общий анализ крови при артрите позволяет установить ее качественный и количественный состав, физико-химические свойства. Обнаружение некоторых биохимических субстратов помогает определить протекающий в организме воспалительный процесс, в том числе спровоцированный патогенными микроорганизмами.
| Исследования крови, назначаемые при подозрении на развитие ревматоидного артрита | Характерные особенности диагностических мероприятий |
| Определение уровня лейкоцитов | Состояние, при котором в крови повышается количество лейкоцитов. Такое изменение состава крови выявляется при тяжелом течении ревматоидного артрита с присутствием внесуставной симптоматики. Обычно лейкоцитоз выявляется одновременно с повышенным уровнем ревматоидного фактора и служит показанием для назначения пациенту глюкокортикостероидов. Большое количество лейкоцитов в системном кровотоке может быть признаком инфицирования вирусами, бактериями, грибками, что требует дифференциальной диагностики |
| Установление содержания гемоглобина | С помощью этого критерия можно оценить активность РА. Выявляется анемия только у 50% больных. Причина резкого снижения гемоглобина — воспалительный процесс, негативно сказывающийся на состоянии иммунитета. Железодефицитная анемия выявляется несколько реже, требует дифференциальной диагностики для исключения внутренних кровотечений |
| Выявление концентрации лимфоцитов | Повышенный уровень лимфоцитов при одновременном снижении количества лейкоцитов — типичный маркер вирусной инфекции. Подтверждения — увеличение лимфатических узлов, клинические проявления общей интоксикации организма. Такое изменение состава крови характерно для реактивного артрита, спровоцированного проникновением в суставные полости возбудителей гепатита |
Самый информативный анализ для диагностики артрита — скорость оседания эритроцитов. Это неспецифический лабораторный показатель, отражающий соотношение фракций белков плазмы. Кроме клеточных элементов, в крови содержатся белки, вода, различные биохимические субстраты. Эритроциты (красные кровяные тельца) не могут долго оставаться во взвешенном состоянии в пробирке с кровью, поэтому начинают опускаться на дно. Скорость их оседания зависит от присутствия в крови других компонентов. Если в ней много белков (диагностических маркеров воспаления), то эритроциты формируют агрегаты и быстро опускаются на дно пробирки. Выявления высоких значений СОЭ свидетельствует о протекании острого воспаления, которое может быть признаком аутоиммунной реакции. Такие параметры указывают и на развитие тяжелой формы РА, поражение внутренних органов.
Если при исследовании образцов мочи обнаружен повышенный уровень белка и лейкоцитов, необходимо устанавливать локализацию воспаления в организме. Это только косвенный признак ревматоидного артрита, требующий дальнейшей диагностики. Обязательно выявляется содержание в моче:
- глюкозы;
- кетоновых тел;
- билирубина;
- эритроцитов;
- эпителиальных клеток.
Повышенный уровень солей может указывать на нарушение обмена веществ, осложняющего течение РА.
Анализ кала при диагностировании ревматоидного артрита проводится для исключения реактивной патологии. Ее развитие провоцирует неадекватный ответ иммунной системы на проникновение в организм хламидий, сальмонелл, шигелл. Микроорганизмы легко выявляются при бактериологическом исследовании кала.
Биохимический анализ крови
Обнаружение в крови определенных биохимических компонентов помогает установить воспалительный процесс в суставах, его интенсивность и стадию течения. Например, при рецидивах РА повышается уровень белка гаптоглобина, что служит признаком разрушения большого количества красных кровяных телец.
При проведении биохимического анализа крови на ревматоидный артрит обязательно определяется уровень фибриногена — специфического белка, находящегося в сыворотке в растворенном виде. Он служит субстратом для образования тромбов при сворачивании крови. У больных РА уровень фибриногена существенно превышает значения нормы (2-4 г/л).
Неспецифическим диагностическим маркером РА является уровень сиаловых кислот — актированных производных нейраминовой кислоты, которые входят в состав гликопротеинов. В плазме здорового человека их концентрация колеблется в пределах 2-2,33 ммоль/л. На развитие РА указывает превышение этого показателя, свидетельствующее о воспалении в суставных соединительнотканных структурах.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При проведении биохимического анализа крови при ревматоидном артрите выявляется содержание серомукоидов (сывороточных протеинов), иммуноглобулинов, пептидов. Если их концентрация превышает значения нормы, то врачи подозревают острое, прогрессирующее течение РА.

Так называется белок плазмы крови, относящийся к группе протеинов острой фазы, концентрация которых повышается при воспалительном процессе. С-реактивный белок вырабатывается в большом количестве во время иммунного ответа на проникновение в организм инфекционных или аллергических агентов. Обнаружение уровня этого диагностического маркера помогает дифференцировать РА от артритов невоспалительного характера. Количественное содержание С-реактивного белка необходимо для оценки активности воспаления. Этот критерий в дальнейшем позволяет отследить:
- результативность терапии;
- вероятность прогрессирования дегенеративно-дистрофических изменений в хрящевых, костных, соединительнотканных структурах.
Биохимический маркер не специфичен, так как не позволяет точно выяснить, что спровоцировало воспаление и ее локализацию. Уровень С-реактивного белка всегда увеличивается при аутоиммунных, бактериальных, вирусных патологиях. Но обнаружение этого изменения состава крови с высокой вероятностью указывает на развитие системной патологии, поражающей не только суставы, но и внутренние органы.
Важный диагностический маркер РА, обнаруживаемый в крови более чем у 80% пациентов. Ревматоидный артрит развивается при атаке иммунной системы на собственные клетки организма, принимаемые ею за чужеродные белки. Для их уничтожения она продуцирует огромное количество антител — ревматоидного фактора. Эти иммуноглобулины разрушают сначала синовиальную оболочку, а при отсутствии врачебного вмешательства вскоре поражают соединительные ткани внутренних органов.
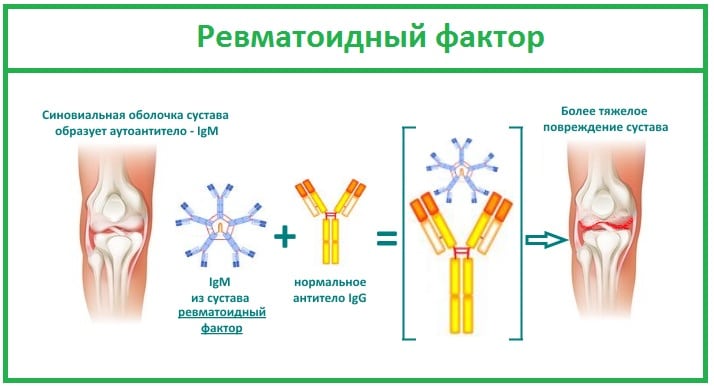
Ревматоидный фактор — один из важных диагностических критериев РА. Но является высокоспецифичным, но требует подтверждения данными, полученными при проведении инструментальных исследований. Дело в том, что высокий уровень ревматоидного фактора в крови характерен и для других заболеваний:
- системной красной волчанки;
- дерматомиозитов;
- васкулитов;
- склеродермии;
- бактериальных, вирусных, грибковых, паразитарных патологий.
Высокий уровень ревматоидного фактора на начальном этапе РА, когда суставы повреждены незначительно, является характерным признаком быстрого прогрессирования и тяжелого течения патологии. Этот критерий часто выявляется во время терапии для оценки ее эффективности.
В процессе аутоиммунной реакции продуцируются антинуклеарные антитела, предназначенные для атаки белковых ядер собственных клеток организма. Показанием для определения количественного содержания обычно становится высокий уровень СОЭ, указывающий на развитие воспалительного процесса. Маркер неспецифичен, так как выявляется и при других патологиях:
- коллагенозе, системной красной волчанке, поражающих соединительные ткани;
- склеродермии;
- гепатите;
- реактивном артрите.
С помощью уровня антинуклеарных антител удается косвенно подтвердить развитие РА. Это особенно ценно при его серонегативной форме с отсутствием ревматоидного фактора в крови.
Самый специфичный маркер, выявляющий при проведении биохимических анализов при артрите, — наличие в крови антицитруллиновых антител, вырабатываемых иммунной системой к циклическому цитруллиновому пептиду. Химическая структура цитруллина схожа со строением аминокислоты, входящей в состав белковой молекулы. Эти белки — строительные элементы суставной капсулы, которая атакуется иммуноглобулинами при РА.
Если в крови пациента обнаруживается повышенный уровень АЦЦП, то с более чем 90% вероятностью можно предположить развитие ревматоидного артрита. Выявление антицитруллиновых антител позволяет обнаружить суставную патологию на начальной стадии и сразу приступить к лечению. Ранняя диагностика РА помогает избежать тяжелейших осложнений, в том числе необратимого поражения внутренних органов. Но, несмотря на высокую специфичность маркера, в некоторых случаях повышенный уровень АЦЦП указывает на развитие других заболеваний, не связанных с опорно-двигательным аппаратом.
Проведения этих лабораторных анализов на ревматоидный артрит бывает достаточно для подтверждения диагноза. Но в ревматологии существует 7 критериев, позволяющих с высокой точностью установить аутоиммунную патологию. Это количество вовлеченных в воспалительный процесс суставов, симметричность их поражения, выраженность симптоматики, длительность течения заболевания. При обнаружении у больного 4 из 7 критериев пациенту выставляется окончательный диагноз.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Профилактика
- Прогноз

Клиническая картина при появлении эритроцитов в моче обычно обусловлена основной патологией.
Пациент может озвучивать жалобы на изменение цвета мочевой жидкости – это возможно в случае выраженной эритроцитурии. Цвет может изменяться:
- только в начале мочеиспускательного процесса (при поражении начального отдела уретры);
- только в конце мочеиспускательного процесса (при поражении предстательной железы, пришеечного отдела мочевого пузыря, внутреннего уретрального отверстия);
- во всем объеме мочи (при патологиях мочевика, мочеточников, лоханок или паренхимы почек).
Жалобы на боль обычно сопровождают мочекаменную болезнь, цистит, мочекислый криз. В других случаях болей может и не быть. Наибольшую опасность при этом представляют опухолевые процессы в мочевом пузыре и почках: в подобных случаях часто обнаруживаются эритроциты в моче без симптомов, а патологии находят только при случайном (например, плановом) обследовании.
Такие симптомы, как температура и эритроциты в моче, свойственны многим мочеполовым инфекциям. Для точной постановки диагноза доктору необходимо оценить всю имеющуюся клиническую картину, а также провести дополнительные диагностические процедуры.
Как выглядит эритроцит в моче?
Красные кровяные тельца в осадке мочи бывают:
- Измененные, или выщелоченные эритроциты в моче – без гемоглобина, обесцвеченные, одно или двухконтурной формы, уменьшенных размеров (по сравнению с нормальным эритроцитом). Подобные структуры зачастую обнаруживаются в мочевой жидкости при малой относительной плотности, в кислой среде (при pH 5-6), либо при продолжительном их пребывании в урине.
- Неизмененные эритроциты в моче – с гемоглобином, обладающие дисковидной формой (возможна форма линзы, вогнутой с двух плоскостей). Такие структуры характерны для слабокислой, нейтральной или щелочной среды.
В плане морфологии эритроциты могут отличаться, в зависимости от того, с какого участка мочевыводящего тракта они появились. Например, при почечных патологиях эти клетки дисморфны (на фоне большого количества эритроцитов они могут быть и дисморфными, и неизмененными).
Неизмененные, или так называемые свежие эритроциты в моче указывают на поражение мочевыводящего тракта – например, мочевого пузыря или уретры.
Дисморфные эритроциты в моче появляются в случае нарушенного процесса фильтрации в почечном фильтре (при чрезмерной проницаемости). Большой уровень дисморфных клеток указывает преимущественно на почечную этиологию заболевания.
Однако основным признаком почечных проблем считается такой, когда одновременно присутствует белок, эритроциты и цилиндры в моче.
Плоские эритроциты в моче могут свидетельствовать о патологии мочевыделительной системы, сопровождающейся, например, железодефицитной анемией, либо другими типами анемий.
Лейкоциты и эритроциты в моче обнаруживаются на фоне инфекционных заболеваний, а также при пиелонефрите, опухолях простаты или мочевого пузыря, болезнях соединительной ткани, и даже при обострении панкреатита или во время лихорадки. Так как причин проблемы может быть много, рекомендуется пересдать анализ мочи, а также дополнительно провести исследование по Нечипоренко.
Белок и эритроциты в моче могут появляться временно – такое случается при интенсивных физических перегрузках, сильном стрессе или переохлаждении, аллергическом процессе. Во время беременности такое сочетание неблагоприятных показателей наблюдается вследствие механического давления на почки (как правило, такое можно определить на поздних сроках). Но подобное нарушение обнаруживается и при других серьезных заболеваниях, поэтому без качественной диагностики здесь не обойтись.
Эритроциты и гемоглобин в моче обнаруживаются чаще всего при попадании крови в мочевыводящие пути – к примеру, на фоне гломерулонефрита, воспалительных заболеваний, опухолей. Гемоглобин без эритроцитов в моче обнаруживается в результате разрушения последних внутри сосудов. Подобное характерно для гемолитической анемии и возможно при интоксикациях, болезнях селезенки, аллергии, инфекционных процессах, травмах. Перечисленные заболевания характеризуются повышенным уровнем гемоглобина в плазме крови: из-за переизбытка белка он преодолевает клубочковую фильтрацию и попадает в мочевую жидкость. Такое состояние считается достаточно опасным и может осложниться недостаточностью почечной функции.
И эритроциты, и гемоглобин могут определяться в моче у спортсменов: это явление временное и не считается патологией.
Бактерии, лейкоциты, эритроциты в моче свидетельствуют о вероятном инфекционном поражении мочевыделительных органов. Но следует учитывать, что зачастую бактерии попадают в мочевую жидкость во время неправильного забора анализа. Поэтому рекомендуется всегда сдавать мочу повторно.
Присутствие в анализе солей в большом количестве также помогает поставить предварительный диагноз. Если солей обнаружено немного, то это не считается патологией и может говорить о некоторых особенностях питания пациента.
Уратные соли и эритроциты в моче на фоне кислой реакции указывают на возможное наличие камней-уратов, о избытке животных протеинов в рационе, о сильной интоксикации в организме.
Оксалаты и эритроциты в моче встречаются у тех людей, которые употребляют в пищу много продуктов с высоким содержанием щавелевой кислоты. Такое возможно и при формировании оксалатных конкрементов, при сахарном диабете, хронических кишечных патологиях, пиелонефрите.
Фосфаты и эритроциты в моче на фоне щелочной реакции говорят о присутствии в системе мочевыделения фосфатных камней, которые формируются при нарушении обмена фосфатов в организме (иногда встречается у приверженцев строгого вегетарианского питания).
Почечный эпителий в мочевой жидкости у здоровых пациентов обычно не обнаруживается. Эпителий и эритроциты в моче могут присутствовать при воспалительной патологии, затрагивающей почечные канальцы, а также при гломерулонефрите.
Ещё один возможный компонент, выявляемый в составе мочи – это билирубин. Речь идет о желчном пигменте, который образуется с разрушением эритроцитов и распадом гемоглобина. Этот компонент обычно присутствует в анализе в мизерных количествах, определить которые невозможно. Эритроциты и билирубин в моче в больших количествах могут обнаруживаться при опухолевых процессах, при циррозе печени и гепатите.
Немаловажно правильно соотнести результаты двух общих анализов – крови и мочевой жидкости. Например, зачастую эритроцитурия встречается одновременно с признаками воспалительного процесса или анемии. А эозинофилия и эритроциты в моче могут указывать на наличие неатопических дерматологических заболеваний, ревматизма, аллергических процессов. Правда, в отдельных случаях подобное сочетание встречается и после длительного приема ацетилсалициловой кислоты или некоторых инъекционных антибиотиков.
Много эритроцитов в моче отмечается на фоне инфекционных, травматических, аутоиммунных, токсических, опухолевых и смешанных факторов. Сильное повышение показателей в результате анализа может серьезно напугать пациента: сплошь эритроциты в моче чаще всего указывают на развитие кровотечения в мочеполовой системе, что может иметь отношение, как к травмам, так и опухолевым процессам. Поставить верный диагноз возможно даже после тщательного опроса больного, сбора жалоб, уточнения характера патологии.
Единичные эритроциты в моче – а именно 1, 2 или 3 – считаются вариантом нормы и не требуют какого-либо врачебного вмешательства. То же самое можно сказать, если обнаруживаются следы эритроцитов в моче: в некоторых случаях, на усмотрение врача, может быть рекомендована повторная сдача анализа.
Анализы на ревматоидный артрит: перечень и расшифровка
Фото с сайта oonkologii.ru
Чтобы диагностировать и дифференцировать артрит, пациенту нужно сдать два вида анализов. Специфические позволяют точно установить наличие воспаления. Неспецифические являются дополнительными и подкрепляют поставленный диагноз. О развитии ревматоидного артрита можно говорить, если наблюдаются отклонения в результатах АЦЦП, плазмы и синовия.
Подготовка к анализам
Человеку, обратившемуся к специалисту с подозрением на РА, потребуется сдать несколько видов анализа крови. Для того чтобы они оказались достоверными, нужна специальная подготовка.
В чем она заключается:
- Накануне исследования необходимо отказаться от спиртного и курения.
- Также рекомендуется прервать прием НПВС, противозачаточных, антибиотиков и глюкокортикоидных препаратов. Если сделать это невозможно, следует уведомить врача о проводимой терапии.
- За 2–2,5 часа до анализа нужно ограничить нервные и физические нагрузки. На процедуру лучше прийти заранее, чтобы 15–20 минут спокойно посидеть и отдышаться.
- Если в этот же день пациенту требуется посетить физиотерапевтический кабинет, рентген или другое диагностическое мероприятие, сделать это следует после анализов.
Кроме перечисленных факторов, на достоверность результатов могут повлиять месячные у женщин. Поэтому время для процедуры желательно выбрать через 4–5 дней после окончания менструации.
Анализы при ревматоидном артрите нужно сдавать до 10 часов утра, натощак. В ином случае кровь для тестов может свернуться, что сделает невозможным проведение скрининга.
Общий анализ крови
Является основным методом исследований при любом виде артрита, в том числе и ревматоидном. Общий анализ крови помогает заподозрить заболевание задолго до появления ярко выраженной симптоматики. У пациента обнаруживается снижение концентрации железа, небольшой лейкоцитоз, рост СОЭ. Динамика изменений показателей плазмы зависит от силы воспаления в суставах.
Для наглядности приведем расшифровку анализа крови в норме при ревматоидном артрите.
| Исследование | Норма | Патология |
|---|---|---|
| СОЭ | 3–15 мм/ч | >23 мм/ч |
| Количество эритроцитов | 3,5–5,0*10 12 /л | 12 /л |
| Уровень лейкоцитов | 4,0–10,0*10 9 /л | 15,0–20,0 *10 9 /л |
| Гемоглобин | 120–180 г/л | 2,5 ммоль/л |
| Гаптоглобин | 0,44–3,05 г/л | > 3,1 г/л |
| Фибриноген | 3–4 г/л | > 5 г/л |
Биохимический анализ крови позволяет оценить степень воспаления в тканях сочленения. Чем выше показатель белков крови, тем активнее протекает артрит.
Отдельно следует сказать о C-реактивном протеине острой фазы. В анализе крови для определения ревматоидного артрита значение белка напрямую не указывается, поэтому обнаружить его рост можно только через увеличение альфа-глобулина, частью которого он является. СРБ-маркер хорош тем, что позволяет выявить воспалительный процесс уже через 5–10 часов после его начала.
В анализах крови здорового человека концентрация С-реактивного белка мизерна либо он вовсе не обнаруживается. За норму принято считать 3–5 мг/л. Обострение артрита может увеличить эту цифру до 100 мг/л. При множественном тяжелом поражении суставов в стадии рецидива показатель способен достигнуть значения 200 мг/л и выше.
Помимо высокой чувствительности к воспалительным процессам в организме, маркер быстро реагирует на применение лекарств, поэтому его часто используют для контроля за результативностью проводимой терапии.

Фото с сайта ihc2015.info
АЦПП — это антитела, которые атакуют модифицированные в результате воспаления белки синовиальной оболочки. В ревматологической клинике именно A-CCP считается наиболее информативным тестом и позволяет обнаружить недуг заранее, например, при отягощенной наследственности. При ревматоидном артрите анализ на АЦЦП положителен в 95–98% случаев.
Кровь для исследования на A-CCP берется из вены. Диагностика проводится как в начале терапии, так и в период лечения. По уровню антител специалист может судить об эффективности медикаментов и при необходимости откорректировать выбор препаратов.
В норме данные анализа АЦЦП при ревматоидном артрите одинаковы для всех, независимо от пола и возраста и колеблются от 1,0 до 3,0 Ед/мл. В редких случаях может наблюдаться небольшая разница в значениях. Например, у беременных A-CCP способен подняться до 4,0 Ед/мл. Превышены показатели и у людей пожилого возраста. В их случае нормой считается 3,0–3,5 Ед/мл.
Расшифровка АЦЦП при ревматоидном артрите показана в таблице.
| Показатель, Ед/мл | Результат анализа |
|---|---|
| 0–19, 0 | отрицательный |
| 20,0–40,0 | начало заболевания |
| 41,0–60,0 | умеренная стадия |
| Выше 60,0 | идет активный процесс воспаления |
Некоторые специалисты готовы поспорить с приведенными данными и рекомендуют полностью исключать ревматоидный артрит лишь при нулевых показателях АССП в анализах.
Антинуклеарные антитела
Одним из самых достоверных тестов, используемых в диагностике РА, является скрининг на антиядерные антитела (ANAs). Анализ при ревматоидном артрите суставов проводится 3 способами:
- ИФА — иммуноферментный метод исследования;
- РНИФ— набор иммунологических тестов;
- иммуноблот — дополнительный непрямой анализ антинуклеарных антител.
Одновременно с выявлением антиядерных факторов оценивается количество антител, особенно типа IgM. Обнаружение этих маркеров в крови говорит о высоком риске заболевания артритом.
У здоровых людей антинуклеарные антитела отсутствуют в анализе или находятся в минимальной концентрации. Норма ANAs для метода ИФА приведена в таблице.
| Показатель | Результат анализов |
|---|---|
| 1,1 ед. | положительный |
Для скрининга РНИФ нормальным значением будет титр
Какие анализы нужно сдать для диагностики ревматоидного артрита
Артрит считается весьма серьезным заболеванием, которое необходимо выявить как можно раньше. Для этого стоит обратиться к врачу, который проведет комплексное обследование.
Оно должно включать лабораторные анализы и инструментальные процедуры.
Диагностика при артрите

Чтобы поставить точный диагноз может потребоваться консультация целого ряда узких специалистов. К ним относятся:
- травматолог – помогает обнаружить посттравматическую форму недуга;
- ревматолог – исключает реактивный или ревматоидный артрит;
- инфекционист – помогает выявить инфекционные недуги, приводящие к появлению артрита;
- дерматолог – диагностирует псориатическую форму заболевания при псориазе;
- фтизиатр – диагностирует туберкулезную форму недуга.
Вначале врач проводит детальный опрос пациента, в ходе которого изучает следующее:
- история болезни – специалиста интересуют симптомы, продолжительность патологии и другие особенности;
- анамнез жизни – врач выявляет вредные привычки, дополнительные болезни, наличие травм или хирургических вмешательств;
- семейный анамнез – специалиста интересуют случаи артрита у ближайших родственников.
После этого проводится осмотр, который помогает оценить следующее:
- визуальные изменения в поврежденном суставе;
- тонус мышц;
- болевые ощущения в суставе;
- объем двигательной активности;
- чувствительность.
Какие анализы нужно сдать
Чтобы диагностировать разные виды артрита, следует сдать целый ряд анализов. При этом важно правильно подготовиться к процедурам.

В нем можно выявить целый ряд аномальных изменений:
- падение гемоглобина;
- нарастание объема лейкоцитов;
- увеличение СОЭ.
Последние два параметра свидетельствуют об остром воспалении. Снижение гемоглобина говорит об анемии, которая часто сопровождает ревматоидный артрит.
Это обусловлено изменением метаболизма и сокращением жизненного цикла кровяных телец.
Под этим термином понимают антитела, которые продуцируются как реакция на клетки организма. При наличии болезни иммунная система воспринимает свои ткани как инородные объекты.
Элементы представляют опасность из-за формирования нерастворимых комплексов. Они скапливаются в сосудах, что влечет проблемы с кровоснабжением и возникновение васкулита.
Ревматоидный фактор при диагностике артрита коленного сустава

В эту категорию входят антитела, которые образуются вследствие активности стрептококков.
Их уровень увеличивается вследствие инфицирования гемолитическим стрептококком категории А, который становится причиной ревматизма.
Данный параметр применяется для постановки более точного диагноза. Он позволяет дифференцировать ревматизм и ревматоидный артрит.
В первой ситуации параметр сильно увеличивается, во втором – остается нормальным или повышается несущественно.

При выполнении процедуры можно выявить такие нарушения:
- увеличение С-реактивного белка;
- нарастание параметра сиаловых кислот;
- повышенный объем фибриногена.
Повышенное количество сиаловых кислот обусловлено воспалением в соединительных тканях. Эта особенность связана с наличием ревматоидного артрита. Также к увеличению параметра приводит полиартрит иного происхождения.
Фибриноген представляет собой белковый элемент, который отвечает за свертываемость крови. Его объем увеличивается при ревматоидном артрите. Это опасно из-за риска тромбообразования.
Норма биохимического анализа крови

Они продуцируются вследствие аутоиммунных реакций, которые сопровождают ревматоидный артрит.
Иммунная система воспринимает свои клетки как чужие, вследствие чего продуцируются антитела для их устранения.
Эти элементы диагностируются даже при серонегативном артрите. Ценность процедуры заключается в возможности выявления даже ранних форм недуга.
Эти вещества продуцируются организмом для борьбы с составными элементами клеточных ядер. Обычно проведение исследования помогает выявить наличие системной красной волчанки. Однако в 10 % ситуаций антитела присутствуют и при ревматоидном артрите.

Иногда врачи анализируют состав синовиальной жидкости, расположенной в больном суставе.
Однако этот анализ не всегда дает достаточного количества информации для постановки точного диагноза.
При наличии патологии материал имеет мутную консистенцию и сниженную вязкость. При этом количество белка в составе увеличивается.
Однако эти особенности свидетельствуют лишь о воспалении в суставе. Потому анализ не дает стопроцентной уверенности в наличии артрита.
Заметные изменения в моче наблюдаются лишь в сложных случаях суставных патологий. Однако стоит учитывать, что наличие белка и кровянистых примесей в жидкости не является вариантом нормы.
Другие методы диагностики
Помимо лабораторных процедур, применяют целый ряд информативных инструментальных исследований.
Для проведения процедуры применяют гониометр. С помощью устройства удается оценить амплитуду подвижности суставов. По внешнему виду гониометр похож на транспортир.

Важным диагностическим методом является рентгенография. Показанием к ее выполнению являются болевые ощущения в суставах, нарушение подвижности, отек и нарушение оттенка кожи. Во время обследования удается выявить деформацию суставов.
Еще одним методом лучевой диагностики является артрография. Она считается более точной и применяется при поражении связочных элементов, менисков и подозрении на разрыв капсулы суставов.
Для проведения манипуляции в сустав вводят контрастное вещество. После этого пациент должен сделать несколько движений. Полученное изображение фиксируют с помощью прицельной рентгенографии.
Признаки ревматоидного артрита на рентгеновском снимке

Такие методы помогают выявить аномалию посредством применения радиофармпрепаратов. К наиболее популярным методикам диагностики относят сцинтиграфию.
В этом случае в организм вводят радиоактивные изотопы. Благодаря испускаемому ими излучению удается поставить точный диагноз.
Для проведения манипуляции применяют эмиссионный компьютерный томограф. Больной сустав визуализируют на уровне клеток, потому удается получить наиболее точные результаты.
При выполнении магнитно-резонансной томографии применяют радиоволны и мощное магнитное излучение. Оно позволяет четко визуализировать ткани. Человек должен лечь в специальный аппарат и оставаться неподвижным во время проведения обследования.
Благодаря проведению МРТ удается выявить дегенеративные процессы в суставах, септический артрит, остеоартрит, остеомиелит и прочие патологии. Обследование не опасно для здоровья. Его не проводят людям, которые имеют имплантаты в среднем ухе и кардиостимуляторы.
Еще одним информативным методом считается ультразвуковое исследование суставов. Процедура проводится с помощью специального устройства, которое излучает волны определенной частоты. Они вступают во взаимодействие с тканями и попадают в область исследования.
МРТ снимок с признаками артрита пальцев рук

Прогноз заболевания
Благоприятный прогноз патологии зависит от своевременности ее выявления. Чтобы подобрать наиболее точный метод диагностики, врач должен провести опрос и осмотр пациента. В отдельных ситуациях достаточно обычной рентгенографии. В запущенных ситуациях не удастся обойтись без компьютерной томографии.
Артрит считается весьма серьезным заболеванием, которое может стать причиной полной потери двигательной активности. Потому так важно вовремя обратиться к врачу, который подберет информативные диагностические процедуры.
Особенности дифференциальной диагностики ревматоидного артрита у детей и взрослых:
Читайте также:


