Если ребенок переболел инфекционным мононуклеозом

Особенности течения мононуклеоза у детей
Основная причина заболевания – вирус Эпштейна-Барр, который проникает в организм через предметы ежедневного обихода (тарелки, полотенца), через поцелуи. Реже диагностируется патология цитомегаловирусной этиологии.
Вирус начинает развиваться на поверхностных слоях ротоглотки, откуда проникает в кровеносное русло и с током крови разносится по всему организму, поражая сердечную мышцу, лимфоузлы, печень и другие органы.

Инфекционный мононуклеоз у детей лечится под контролем врача
Мононуклеоз у детей протекает с выраженной клинической картиной. Вызывает осложнения только при присоединении бактериальной или грибковой микрофлоры на фоне снижения иммунитета, проявляющиеся в виде воспаления легких, среднего уха, верхнечелюстных пазух или других органов.
Длительность инкубационного периода зависит от иммунитета ребенка и колеблется от 5 дней до 3 недель, после чего наступает острая фаза (от 2 до 4 недель), которая сопровождается развитием выраженной симптоматики. При отсутствии корректного лечения переходит в хроническую форму, для которой характерно распространение инфекции и поражение других органов. Ребенок после выздоровления становится носителем вируса Эпштейна-Барр.
Формы мононуклеоза у детей
Мононуклеоз у детей бывает типичным и атипичным. Для первой формы характерно развитие выраженной симптоматики с лихорадкой, воспалением миндалин, увеличением селезенки и печени. При этом в крови диагностируется рост особой разновидности лейкоцитов – мононуклеаров.
Атипичная форма вирусной инфекции не имеет характерных признаков заболевания. Редко могут диагностироваться висцеральные поражения ЦНС, сердечной мышцы, бронхолегочной системы.
В зависимости от тяжести течения патологии мононуклеоз может быть легкой, среднетяжелой или тяжелой степени течения.
Клиническая картина мононуклеоза
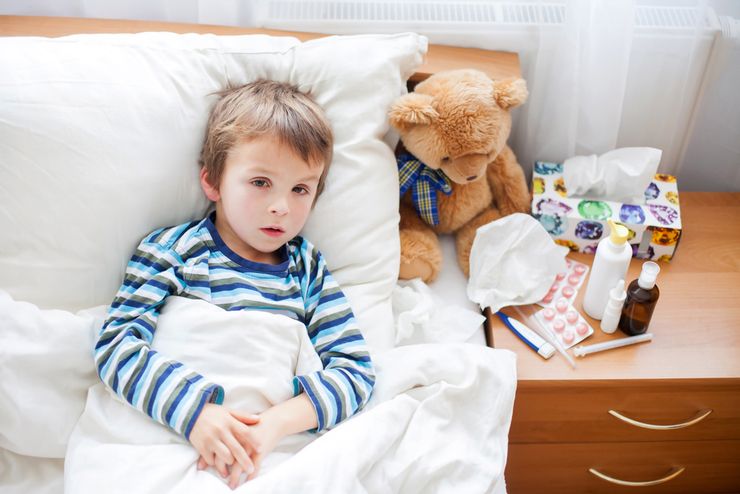
Симптомы мононуклеоза у детей – температура, покраснение горла
После окончания инкубационного периода развиваются первые симптомы заболевания:
- катаральные проявления в виде отечности и покраснения слизистых носовых проходов, ротоглотки;
- субфебрильная температура тела;
- общее недомогание.
В острой фазе патологии состояние ребенка ухудшается, вместе с описанными признаками начинают беспокоить следующие симптомы:
- лихорадка;
- озноб;
- головокружение;
- отечность лица;
- обильное отделение пота;
- рост температуры тела до критических отметок (до 39°С);
- мышечные и головные боли;
- бессонница;
- болевой синдром и дискомфорт в горле, которые усиливаются при глотании или разговоре.
Особенностью мононуклеоза у детей является увеличение затылочных, подчелюстных, заднешейных лимфатических узлов. В ходе пальпации пациент испытывает боль и дискомфорт. Также у ребенка развиваются признаки тонзиллита: отечность и покраснение миндалин, зернистость поверхностных слоев ротоглотки, болевой синдром. При присоединении бактериальной флоры возможно образование белого или желтого налета.
У взрослых пациентов отмечается увеличение размеров печени и селезенки.
Характерным симптомом болезни является мононуклеозная сыпь, которая появляется на 3–5-е сутки острого периода. Представляет собой пятна розового, красного или бордового окраса, которые распространяются по всему телу. Не сопровождаются появлением зуда, его присоединение свидетельствует об аллергической реакции на медикаменты. При корректной терапии проходит самостоятельно.
Кроме этого, возможно присоединение симптомов бронхита, пневмонии, желтухи, отравления и других заболеваний, развитие которых зависит от устойчивости иммунитета ребенка. Выздоровление наступает на 2–4-й неделе, реже переходит в хроническую форму, которая длится до полутора лет.
Диагностика

Диагностику и лечение мононуклеоза у детей проводит врач, самолечение опасно
Сложность диагностики заключается в схожей клинической картине с ОРВИ, ангиной, бронхитом и другими заболеваниями. В грудном возрасте болезнь сопровождается симптомами ОРВИ с кашлем, чиханием, ринитом и хрипами при дыхании. Наиболее выражена клиническая симптоматика у пациентов от 6 до 15 лет.
Для постановки диагноза назначается исследование крови.
- Общеклинический анализ для выявления воспалительного процесса в организме. При мононуклеозе происходит рост СОЭ, лейкоцитов, лимфоцитов, моноцитов. Атипичные мононуклеары в крови появляются только на 2–3-й неделе после инфицирования.
- Биохимический анализ для выявления уровня сахара, протеинов, мочевины и других показателей, по которым оценивается функционирование почек, печени и других внутренних органов.
- Иммуноферментный анализ на мононуклеоз для определения антител к герпесвирусам, появление которых помогает подтвердить диагноз. Является обязательным и позволяет дифференцировать мононуклеоз и ВИЧ.
- Полимеразная цепная реакция назначается для определения ДНК возбудителей.
При необходимости перед лечением проводится ультразвуковое исследование внутренних органов.
Осложнения
Мононуклеоз у детей при отсутствии корректной терапии и у пациентов со слабым иммунитетом может стать причиной следующих осложнений:
- разрыв селезенки происходит при резкой смене положения тела, ударе или при сильном надавливании во время пальпации абдоминальной области;
- воспаление желез внутренней секреции: щитовидной, поджелудочной, слюнных, у мальчиков нередко поражаются яички;
- воспалительные процессы в сердечной мышце и сумке;
- аутоиммунные патологии;
- снижение уровня гемоглобина в крови;
- вторичные воспалительные процессы при присоединении бактериальной флоры в бронхолегочной системе, оболочках головного мозга, печени, почках и других внутренних органах;
- аутоиммунные реакции.
Также инфекционный процесс повышает риск образования лимфом – опухолей лимфатической системы при резком снижении иммунитета.
Чаще всего в медицинской практике встречаются последствия в виде повышенной утомляемости, поэтому детям в период реабилитации необходим продолжительный сон, частый отдых, минимальные физические и психоэмоциональные нагрузки, а также щадящая диета.
Лечение мононуклеоза у детей
Специфическая терапия в отношении возбудителя не разработана, поэтому применяется симптоматическая и поддерживающая терапия.
Лечение проводится амбулаторно. Госпитализация необходима в случае длительной лихорадки с температурой тела 40°С, обмороков, выраженных признаков интоксикации, развития осложнений или асфиксии.
При мононуклеозе строго противопоказано использование аспирина, который может ускорить процесс распространения вируса и развития осложнений со стороны печени и других внутренних органов.
Чем лечить заболевание:
- противовирусные средства с интерфероном;
- жаропонижающие препараты с ибупрофеном или парацетамолом;
- орошения горла растворами с хлоргексидином, ромашкой, фурацилином для купирования болевого синдрома и антисептического действия;
- антигистаминные средства при появлении признаков аллергических реакций;
- гепатопротекторы для восстановления функции печени и предупреждения осложнений;
- желчегонные для предупреждения осложнений со стороны печени;
- глюкокортикостероиды для снятия отечности глотки и предупреждения асфиксии;
- иммунотерапия неспецифическими средствами;
- витаминно-минеральные комплексы для укрепления иммунитета;
- пробиотики и пребиотики для восстановления микрофлоры кишечника.
При присоединении вторичной бактериальной инфекции и развитии осложнений лечение дополняется антибактериальными препаратами.

Детям нужно специальное щадящее питание в процессе и после лечения
Режим дня и особенности питания мононуклеоза у детей
Ребенку во время болезни необходимо соблюдать постельный режим с полным исключением физической активности и эмоциональных нагрузок.
Медикаментозное лечение можно дополнять средствами народной медицины, например, полезным будет использование отвара ромашки для орошения горла, листьев мелиссы для обработки сыпи или приема внутрь для седативного эффекта. Также необходимо соблюдать специальную диету. Следует исключить консервированные, острые, соленые, маринованные, жирные продукты, грибы и полуфабрикаты, которые раздражают кишечник и требуют больших энергетических затрат для переваривания. Рацион ребенка должен включать молочные продукты, каши, мясо птицы или нежирные сорта рыбы, овощные супы, крупяные супы на вторичном мясном бульоне. Также показано обильное питье (вода, натуральные соки и компоты, отвары шиповника, травяные чаи).
Профилактика мононуклеоза у детей
Профилактика заболевания заключается в укреплении защитных свойств организма при помощи следующих мероприятий:
- вакцинация в соответствии с календарем прививок;
- частые прогулки на свежем воздухе;
- умеренные физические нагрузки;
- закаливание;
- правильное питание;
- регулярная уборка и проветривания комнаты ребенка;
- профилактические осмотры у специалистов.
Вирусный мононуклеоз – заболевание, которое может протекать с выраженной или стертой симптоматикой. Характеризуется повышением температуры тела, воспалением лимфатических узлов, миндалин и ухудшением общего состояния. Лечение симптоматическое и направлено на уничтожение патогенной микрофлоры и купирование признаков болезни.
[Можно ли заболеть повторно мононуклеозом] – такой вопрос волнует многих, особенно родителей переболевших детей. Ответ на данный вопрос следует искать в природе заболевания и его особенностях.
Откуда берется заболевание?
Инфекционный мононуклеоз вызывается [вирусом Эпштейна-Барр (ВЭБ)]. Этот вирус весьма распространен.
Как показывает статистика, к 5-тилетнему возрасту более 50% детей уже инфицированы ВЭБ. А к 35-ти годам более, чем 90% населения содержат в крови антитела к вирусу Эпштейна-Барр.

Антитела к возбудителю появляются в крови лишь в том случае, если организм уже переболел инфекцией или был привит от нее.
На сегодняшний день как таковой прививки от инфекционного мононуклеоза не существует. Значит, к зрелому возрасту эти 90% людей перенесли заболевание.
Однако не каждый помнит об этом. Дело в том, что инфекционный мононуклеоз в острой форме протекает не так часто – всего лишь в 15-20% случаев.
Чаще всего он проявляется в стертой форме так, что даже врачи не всегда могут его правильно диагностировать. Инфекционный мононуклеоз выглядит, как обычная ангина или ОРВИ.
Именно поэтому многие люди и не догадываются, что они уже давно перенесли данное заболевание и приобрели к нему иммунитет. Но вирус Эпштейна-Барр может остаться в организме навсегда, никак себя не проявляя.
[Наиболее подвержены развитию мононуклеоза дети до 10-ти лет], а также девочки в возрасте 14-16 лет и юноши 16-18 лет. Характерным является то, что девочки болеют в два раза реже мальчиков.
Заразиться вирусом Эпштейна-Барр можно только от человека, в слюне которого выявляется ВЭБ. Других источников заражения не существует.
Вирус может быть:
у человека с явными симптомами и признаками заболевания;
у пациента, который и сам не догадывается, что болен мононуклеозом. Это тот самый случай, когда болезнь протекает в стертой форме под маской ОРВИ;
у вирусоносителя, когда никаких признаков заболевания вообще не обнаруживается, человек абсолютно здоров, но в его слюне содержится ВЭБ.
Воздушно-капельным.При чихании и кашле вместе со слюной он может попасть в другой организм. Однако вирус Эпштейна-Барр не выживает в окружающей атмосфере и практически гибнет сразу. Поэтому инфицироваться этим путем можно, но в редких случаях;
Крайне редко, но можно заразиться при переливании крови;
Половым путем.Известны случаи подобного инфицирования;
Плацентарным путем, когда мать может передать вирус Эпштейна–Барр плоду через плаценту.
Любой из перечисленных путей способствует попаданию ВЭБ в организм человека.
Механизм развития болезни
Как только ВЭБ проникает в ротовую полость, он поражает ее слизистый слой, а также слизистый слой глотки. В-лимфоциты при контакте с зараженной слизистой также заражаются вирусом.
ВЭБ поселяется в них и начинает активно размножаться. Зараженные В-лимфоциты вместе с кровью достигают носоглоточные и небные миндалины, все лимфоузлы организма, селезенку и печень.
При инфекционном мононуклеозе, когда вирус Эпштейна-Барр оседает в перечисленных органах, последние начинают увеличиваться объеме.
В этом ничего удивительного нет, поскольку лимфоидная ткань, из которой состоят миндалины, печень, селезенка и лимфоузлы, играет роль своеобразного фильтра и не пропускает в кровоток патогенную микрофлору.
Лимфоидная ткань – это часть иммунной системы организма. Она вырабатывает клетки, которые осуществляют защитные реакции организма – это лимфациты, лейкоциты (образуются из В-лимфацитов и продуцируют антитела к тому или иному возбудителю болезни).
Т. е. данные вещества-защитники стоят на страже и при появлении вредоносного агента нейтрализуют его и выводят из организма. Иными словами, хорошо работает иммунитет человека.
Но когда болезнетворных возбудителей становится слишком много, обычное количество защитных клеток просто не справляется со своей функцией. Тогда они начинают активно размножаться, чтобы дать достойный отпор инфекции.
Помимо основных защитников при инфекционном мононуклеозе в крови можно обнаружить атипичные мононуклеары – молодые одноядерные клетки, схожие с лейкоцитами.
В итоге, лимфоузлы, миндалины, печень, селезенка воспаляются и достигают внушительных объемов.
Помимо роста указанных органов, при инфекционном мононуклеозе проявляются следующие симптомы:
На фоне воспаленных небных миндалин развивается ангина со всеми соответствующими симптомами: высокая температура, интенсивная боль в горле, головная, суставная, мышечная боль.
Увеличенные внутригрудные лимфоузлы давят на главный бронх, что приводит к раздражению чувствительных зон и появлению кашля при инфекционном мононуклеозе.
Увеличение лимфоузлов в брюшной полости может вызвать острую боль в животе, и можно ошибочно диагностировать аппендицит.
Характерным признаком при инфекционном мононуклеозе можно считать сыпь на теле.
Длительность острого инфекционного мононуклеоза до окончательного восстановления может составлять от 6-ти до 9-ти недель.
Возможно ли заразиться болезнью еще раз?
Как было сказано выше, переболев однажды инфекционным мононуклеозом, большинство людей приобретают к нему пожизненный иммунитет. Однако все же в медицинской практике можно встретить случаи, когда происходит рецидив недуга.

Основной удар мононуклеоз наносит по иммунной системе организма, т. е. проявляется некое угнетение иммунитета.
Большинство людей с этой проблемой справляются, иммунная система восстанавливается и укрепляется.
Но если иммунитет человека подавлен по каким-либо другим причинам, то инфекционный мононуклеоз может повториться. Рецидив заболевания возможен в следующих случаях:
Если человек болен СПИДом. Вирус СПИДа убивает лимфатическую систему человека, от чего и появляется иммунодефицит организма. При отсутствии полноценной защиты и соответствующих антител вирус Эпштейна-Барр в любой момент может активизироваться и спровоцировать инфекционный мононуклеоз повторно.
Если пациент является онкобольным и проходит химиотерапию, которая серьезно подавляет иммунную систему.
Если принимаются иммунодепрессанты, которые снижают иммунитет целенаправленно. Это необходимо в случаях пересадки органов и тканей, чтобы можно было предупредить их отторжение.
Иногда при простудных заболеваниях случается, что вновь увеличиваются лимфоузлы.
Многие ошибочно этот факт принимают за рецидив инфекционного мононуклеоза.
Из всего вышесказанного, вы можете сделать вывод: чтобы сохранить свое здоровье и не допускать развития повторного мононуклеоза, следует позаботиться о своем иммунитете. И тогда все болезни пройдут стороной.


Инфицирование некоторыми агентами трудно не заметить, а некоторые болезни проходят незаметно или почти незаметно для родителей крохи. Довольно часто многие мамы и папы даже не подозревают, что ребенок переболел инфекционным мононуклеозом. Авторитетный доктор Евгений Комаровский рассказывает, можно ли определить у чада симптомы этого заболевания, и что делать, если диагноз подтвердился.
О болезни
Аналогичные антитела, говорящие о том, что инфицирование было, иммунитет выработался, находятся примерно у 45-50% детей в возрасте 5-7 лет.




Возбудитель передается при переливании крови, операциях по трансплантации органов и костного мозга, а также от беременной мамы плоду через общий кровоток.
Инфекционный мононуклеоз относится к острым вирусным болезням, у него не бывает хронической формы. Из пораженных лимфатических узлов вирус быстро распространяется по организму, поражая внутренние органы, имеющие в своей структуре лимфоидную ткань.
Симптомы
В 90% случаев инфекционный мононуклеоз у детей протекает в легкой форме, говорит Евгений Комаровский, а потому и диагностировать его удается редко. Дети до 2 лет болеют этим недугом нечасто, и у них в подавляющем большинстве случаев болезнь протекает легко. Значительно тяжелее переносят заболевание дети от 3 лет и старше, причем мальчики болеют чаще девочек. Почему это так, медицина ответить не может, но факт налицо.
После попадания в организм ребенка вируса мононуклеоза, чужеродный агент может довольно долгое время вести себя мирно. Тут все решает состояние иммунитета малыша. Если естественная защита крепкая, то может пройти и полтора, и два месяца. Если организм ослаблен, то симптомы начинающегося заболевания могут проявиться уже через 5-6 суток.

По словам Евгения Комаровского, самый первый признак — увеличение лимфатических узлов. В разной степени увеличиваются все группы узлов, но сильнее всего — шейные, подчелюстные, затылочные. На УЗИ в это время можно выявить увеличение в размерах селезенки и печени (эти органы состоят из лимфоидной ткани). А в клинических анализах крови будет выявлена измененная лимфоцитарная формула.
Сразу за этим начинает воспаляться и увеличиваться в размерах (отекать) лимфоидная ткань в носу, воспаляются миндалины. У ребенка нарушается носовое дыхание, он дышит преимущественно только ртом, появляется сильный ночной храп. Ребенок может жаловаться на боли в горле.

Общие симптомы, которые и вводят в заблуждение и родителей, и врачей, неспецифичны:
Все эти симптомы вкупе и часть из них в отдельности могут вызвать подозрения у внимательных родителей и у вызванного педиатра. Обязательно следует сделать анализ крови. Лимфоциты, которые поражены вирусом, перестают быть таковыми, и превращаются в новые клетки, которых у здорового ребенка в крови нет и быть не может. Эти измененные клетки называются атипичными мононуклеарами. Если лаборант обнаружит их в крови малыша, то диагноз будет подтвержден полностью. Кроме того, в крови будет увеличено число лейкоцитов и моноцитов.


Комаровский о лечении
Заболевание нельзя назвать быстротечным. Острая фаза длится от 2 до 3 недель, у некоторых — чуть дольше. Самочувствие ребенка, конечно, в это время будет не самым лучшим, а иногда и довольно тяжелым. Нужно набраться терпения, потому как инфекционный мононуклеоз проходит у всех детей без исключения.
Неосложненный мононуклеоз не требует какого-либо специального лечения. Если ребенок чувствует себя неплохо, то ничего, кроме обильного питься, давать не надо. Если состояние крохи неутешительное, то врач может назначить гормональные противовоспалительные препараты. Лекарства от мононуклеоза, как такового, не существует, поэтому лечение должно быть исключительно симптоматическим: болит горло — полоскать, не дышит нос — закапывать солевой раствор, увлажнять слизистые оболочки бронхов во избежание осложнений со стороны дыхательной системы.



Лечение должно быть основано на создании благоприятных условий, способствующих скорейшему самостоятельному выздоровлению ребенка:

Во время лечения стоит придерживаться лечебной диеты, исключив из рациона ребенка все жирные, жареные, копченые и соленые продукты, а также острое, кислое и сладкое. В острой стадии при затрудненном глотании лучше всего давать овощные супы, пюре, молочные каши-размазни, творог. В стадии выздоровления не обязательно всю еду превращать в пюре, но запрет на указанные выше продукты остается в силе.

Рекомендации доктора Комаровского
О факте заболевания инфекционным мононуклеозом родители должны сообщить в дошкольное учреждение, которое посещает чадо, или в школу. Но введения карантина этот недуг не требует. Просто в помещениях потребуется более частая влажная уборка.

Поддерживать организм в процессе восстановления следует витаминными комплексами, разрешенными по возрасту.

Ребенка после перенесенного заболевания следует показывать врачу чаще. Вирус обладает онкогенной активностью, то есть, может способствовать развитию онкологических опухолевых заболеваний. Если после болезни на протяжении долгого времени в анализах крови малыша продолжают находить те самые видоизмененные клетки-мононуклеары, ребенка обязательно нужно будет показать и поставить на учет к врачу-гематологу.

К вирусу, вызывающему инфекционный мононуклеоз, после перенесенного заболевания вырабатывается стойкий пожизненный иммунитет. Заболеть недугом вторично невозможно. Исключения составляют только ВИЧ-инфицированные, у них может быть сколько угодно эпизодов острого заболевания.
Отзывы пациентов
Большинство родителей, чьи дети переболели этим недугом, утверждают, что самым длительным и мучительным периодом была именно диагностика, поскольку врачи не торопятся ставить точный диагноз. Многим пациентам, которых не направляют на лечение в инфекционную больницу из-за легкой стадии болезни, врачи рекомендовали прием противовирусных средств.
Пациенты, которые лечились на дому по методу Комаровского, утверждают, что осложнений не наступило, заболевание прошло довольно быстро и переносилось ребенком относительно легко.
Ниже представлено видео с рекомендациями от самого Доктора Комаровского.
- Вирус Эпштейна – Барр
- Комаровский о вирусе Эпштейна – Барр
- Инфекционный мононуклеоз
- Доктор Комаровский о мононуклеозе
- Диета при мононуклеозе
- Анализ крови
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Дата последнего пересмотра: 13.06.2013
Объем: 13 страниц За одну страницу принят объем текста приблизительно равный объему одной книжной страницы.
Эта статья написана в соответствии с нашим видением относительно роли, которую объективная информация может играть в принятии личных медицинских решений. Узнайте больше о процессе написания статей и об авторах.
В тексте статьи не содержится скрытая реклама. Смотрите Раскрытие финансовой информации.
(Новая функция) Укажите, насколько вы довольны тем, что нашли эту статью и/или оставьте ваш отзыв.
Первые симптомы инфекционного мононуклеоза появляются примерно через 1-2 месяца (через 4-8 недель) после того как человек заразился этой инфекцией. В медицине этот период называют инкубационным периодом Инкубационный период — это период времени между моментом проникновения инфекции в организм человека и моментом появления первых симптомов болезни.
Для многих вирусных инфекций дыхательных путей, например, для гриппа, инкубационный период составляет 1-3 дня (то есть, первые симптомы болезни возникают через 1-3 дня после заражения вирусом). В случае других инфекций инкубационный период может варьировать от нескольких дней (реже часов) до нескольких недель, месяцев или лет. мононуклеоза.
Это значит, что если какой-то человек заболел мононуклеозом, то источником его заражения могут быть только люди, с которыми он контактировал от 1 до 2 месяцев назад.
В настоящий момент не существует никакого профилактического лечения, которое могло бы блокировать размножение вируса Эпштейна-Барр и тем самым предотвращать развитие инфекционного мононуклеоза.
В связи с этим, если вы контактировали с человеком, у которого были симптомы мононуклеоза или который заболел мононуклеозом вскоре после контакта с вами, вам нужно только внимательно следить за своим здоровьем в течение последующих 2-3 месяцев.
Если в этот период у вас не появится никаких симптомов болезни, это будет означать что вы либо не заразились, либо инфекция не вызвала у вас никаких симптомов и прошла совершенно безопасно.
Если же в этот период вы почувствуете, что заболели (слабость, боли в горле, температура, озноб, сыпь на коже, увеличение лимфатических узлов), просмотрите наши рекомендации в следующей главе этой статьи.
Если человек однажды уже переболел инфекционным мононуклеозом или был заражен вирусом Эпштейна-Барр (то есть если у него в крови были выявлены антитела против него), то он не может снова заразиться этой инфекцией и снова переболеть мононуклеозом.
Взрослые люди довольно редко болеют инфекционным мононуклеозом, так как большинство из них еще в детском периоде контактируют с этой инфекцией и переносят ее в более или менее легкой форме. Тем не менее, если взрослый человек никогда прежде не контактировал с вирусом Эпштейна-Барр, то он может заразить им и может переболеть инфекционным мононуклеозом.
Что нужно знать и сделать, если вы думаете, что вы или ваш ребенок заболели мононуклеозом?
Если вы думаете, что вы или ваш ребенок заболели инфекционным мононуклеозом – как можно скорее обратитесь к врачу инфекционисту или к вашему участковому (семейному) врачу, который выпишет вам направление к инфекционисту.
Если вам резко стало плохо, у вас высокая температура и сильная слабость, то будет лучше сразу вызвать скорую помощь, которая доставит вас в отделение инфекционных болезней.
Для того чтобы уточнить диагноз инфекционного мононуклеоза врач должен будет назначить вам следующие анализы:
- Общий анализ крови
- Биохимический анализ крови
- Анализ на антитела (IgG, IgM) против вируса Эпштейна-Барр
- УЗИ внутренних органов для того чтобы оценить степень увеличения размеров селезенки и печени.
Если анализы покажут, что вы действительно больны мононуклеозом (подробно о том какие результаты анализов могут указывать на это, рассказано в статье Вирус Эпштейна-Барр), просмотрите наши рекомендации в следующей главе. Эти рекомендации помогут вам понять, на что нужно обратить особое внимание при мононуклеозе, что следует считать нормальным при этой болезни и какое лечение необходимо.
Что нужно знать и сделать, если вы или ваш ребенок заболели инфекционным мононуклеозом
Почти у всех людей заболевших инфекционным мононуклеозом эта болезнь заканчивается полным выздоровлением и не оставляет никаких серьезных последствий.
Тем не менее, в некоторых случаях эта болезнь может вызвать ряд тяжелых осложнений и даже может привести к гибели заболевшего человека.
Ниже мы перечислим основные осложнения и последствия возможные при мононуклеозе и покажем, по каким симптомам вы можете заподозрить, что болезнь начала развиваться агрессивно и что нужно сделать, если вы заметите эти симптомы.
Примерно у 1 из 1000 людей заболевших инфекционным мононуклеозом происходит разрыв селезенки. Это чрезвычайно опасно, так как в таком случае у человека начинается сильное внутреннее кровотечение и он может умереть от остановки сердца.
| Немедленно обратитесь к врачу (вызовите скорую!), если у человека заболевшего инфекционным мононуклеозом: |
- Внезапно появились боли в животе (средней силы или очень сильные), особенно если болит в левой части живота или в левом боку (боли могут отдавать и в левое плечо);
- Если человеку внезапно стало плохо, он стал бледным, у него закружилась голова или он потерял сознание.
Дополнительные советы относительно того что нужно сделать чтобы предотвратить разрыв селезенки представлены ниже.
Примерно у 2 человек из 1000 заболевших инфекционным мононуклеозом, эта болезнь приводит к образованию гнойных нарывов в горле, которые могут быть очень опасными.
Вы можете предположить, что у вас начал развиваться нарыв в горле, если, вы заметили, что через несколько дней после появления болей в горле и воспаления миндалин (гланд):
- вам внезапно стало хуже;
- боли в горле (особенно во время глотания) усилились;
- повысилась (или вернулась) температура;
- вы заметили нарастающее ощущение распирания в одной половине горла или сильное выпирание одной из миндалин;
- если вы принимаете лечение антибиотиками, но, несмотря на это, ангина и боли в горле не проходят уже больше 7-10 дней.
Другими симптомами появления нарыва в горле могут быть:
- Изменение тембра голоса (появление охриплости или гнусавости);
- Появление боли в ухе во время глотания;
- Нарушение подвижности нижней челюсти (вам стало трудно открывать рот);
- Боли в области шеи и невозможность повернуть голову в сторону;
| Если вы заметите у себя подобные симптомы, немедленно обратитесь к врачу! Подробное объяснение того что может сделать врач для решения проблемы представлено в статье Нарывы в горле. |
У некоторых людей заболевших инфекционным мононуклеозом (в особенности часто у детей) происходит очень сильное увеличение миндалин (гланд). Миндалины могут стать настолько большими, что могут мешать ребенку дышать и вызвать смерть от удушья.
Читайте также:


