Врожденные инфекционные заболевания у детей
Врожденные инфекции – это заболевания, вызванные возбудителями, проникшими к плоду от инфицированной матери до родов или при прохождении плода по родовым путям, то есть в интранатальном периоде (период жизни плода от начала родов до рождения).
Самые разнообразные возбудители – вирусы, бактерии, микоплазмы, простейшие, хламидии, грибы – могут вызвать инфекционный процесс у плода. Особенно велика роль инфекции, передающейся половым путем (ВИЧ, сифилис, герпес, хламидии, гепатиты и др).
Факторами риска развития антенатальных инфекций являются:
1. Отягощенный акушерский анамнез (выкидыши, мертворождения, преждевременные роды без установления причины, рождения детей с множественными пороками развития).
2. Отклонения в течение настоящей беременности и родов (невынашивание, угроза прерывания, многоводие, преждевременное отхождения вод, воды с запахом, приращения плаценты, преждевременная отслойка плаценты, эндометрит в родах или сразу после родов)
3. Лихорадка неясной этиологии во время беременности.
4. Заболевания мочеполовой системы у матери (пиелонефрит, кольпит, эрозия шейки матки, сальпингит, вульвовагенит, киста яичников, уретрит и др.).
5. Перенесенные матерью во время беременности различные инфекции (ангина, ОРВИ, и др.).
6. Криминальные вмешательства, роды вне медицинского учреждения.
7. Рождения ребенка с признаками задержки внутриутробного развития, гипотрофии, дисэмбриотическими стигмами, пороками развития (врожденная гидроцефалия).
8. Желтуха неясного генеза.
9. Появление лихорадки в первый день жизни.
10. Кожные экзантемы при рождении.
11. Неврологическая симптоматика, появляющаяся через несколько дней после рождения.
Характер инфекционного процесса у плода определяются сроком гестации, при котором произошло заражение.
При инфицированности зародыша в эмбриональном периоде (от середины первого месяца до конца 3 месяца до окончания органогенеза) происходит формирование пороков развития и часто заканчивается гибелью эмбриона. Реакция эмбриона на внедрение вируса отсутствует, он оказывается обезоруженным в борьбе с инфекцией, эмбрион не вылечивается.
Инфицирование в раннем фетальном периоде, с начала 4-го до конца 6-го, начала седьмого месяца беременности, могут выражаться или в нарушении нормального развития ряда систем, особенно ЦНС, или протекают с теми же явлениями, что и более поздние сроки беременности.
При заражении после 27 недели беременности инфекционное заболевание плода сопровождается такими же воспалительными реакциями и клиническими симптомами, которые наблюдаются у новорожденных. Исход инфекционных заболеваний в антенатальном периоде может быть различным, нередко плод погибает до рождения, может родиться больным или с остаточными явлениями болезни, когда острый период болезни протекает во внутриутробном периоде.
Заражение плода может происходить при родах путем аспирации и заглатывании инфицированной слизи родового канала или инфицированных вод, это часто происходит в результате длительного безводного периода. При интранатальном инфицировании первые признаки заболевания могут проявляться у ребенка в разные сроки после рождения, от нескольких часов до нескольких дней. Продолжительность инкубационного периода зависит вида возбудителя, массивности поражения и состояния плода к моменту рождения.
Пути проникновения возбудителей инфекции к плоду в антенатальном периоде (период внутриутробного развития) могут быть различными и в известной мере связаны с локализацией инфекционного очага у матери и особенностями самого возбудителя. При трансплацентарном пути передачи инфекции может быть как непосредственное поступление возбудителя из крови матери в кровь плода - гематогенный путь, так и первичное поражение плаценты с последующим инфицированием околоплодных оболочек, пупочного канатика и околоплодных вод. При восходящем пути инфицирования возбудитель поступает из вагинального канала или из шейки матки, что часто наблюдается при преждевременном отхождении вод, особенно при недоношенной беременности, но может быть и при целых околоплодных водах. При восходящем пути заражения воспалительные очаги у плода обнаруживаются чаще всего в легких и желудочно-кишечном тракте как результат аспирации и заглатывания инфицированных околоплодных вод. Реже входными воротами могут быть кожные покровы. Не следует думать, что при каждом инфекционном заболевании беременной обязательно поражается плод. На пути проникновения инфекционного агента из организма матери к плоду имеются защитные барьеры, в первую очередь плацента. Даже при проникновении инфекционного агента у плода не всегда развивается болезнь, т.к. он обладает противоинфекционными защитными системами.
Литература:
" Актуальные вопросы патологии у новорожденных детей". Авдеева Р.А., Прокопцева Н.Л. Нейман Н.Г. Красноярск 2002.
Детские инфекционные заболевания - это большая группа болезней инфекционной природы, которые возникают в детском возрасте человека, характеризующиеся возможностью эпидемического распространения преимущественно аэрогенным способом.
Детские инфекционные заболевания выделяются в отдельную группу, так как особенности детского организма предопределяют и особенности их лечения.
Детские инфекционные заболевания: классификация
Существует несколько классификаций инфекционных заболеваний у детей, но мы выбрали одну из самых понятных и простых. Эта группа патологий делится на:
1. Инфекционные болезни кишечника у детей.
Характеризуется локализацией чужеродных агентов в кишечнике ребенка. К этому виду патологий относятся: полиомиелит, эшерихиоз, дизентерия, сальмонеллез, ботулизм.
2. Инфекционные заболевания дыхательных путей у детей.
Характеризуются локализацией чужеродных агентов в органах дыхания (бронхах, трахеи, гортани, легких. ). Это такие заболевания, как скарлатина, ангина, грипп, ОРВИ.
3. Инфекционные заболевания крови у детей.
Эти болезни передаются с помощью насекомых (трансмиссионным путем) и возбудители в этом случае находятся в крови. К таким болезням относятся: арбовирусные энцефалиты, риккетсиозы, туляремия.
4. Инфекционные заболевания наружных покровов у детей.
К ним относятся: бешенство, столбняк, трахома.
Детские инфекционные заболевания: причины
Самой основной причиной инфекционных заболеваний у детей является их контакт с инфицированным человеком. Путь заражения, как правило, воздушно-капельный. Причем заразно все: слюна, распространяющая при кашле и даже при разговоре, бронхиальная и носоглоточная слизь - все это является угрозой заражения ребенка.
Нужно сказать, что иммунитет ребенка формируется в 5 этапов. Самыми серьезными являются 1 и 2 этапы, которые длятся до 1.5 лет. Именно в этот момент ребенка "защищают" только материнские антитела, которые потом исчезают. Именно в этот момент необходимо особое внимание уделять гигиене ребенка.
Начиная с 2-ух лет, у детей начинается бурное формирование механизмов иммунитета, которое продолжается, практически, до 16-тилетнего возраста.
Исходя из сказанного можно сделать простой вывод: причины детских инфекционных заболеваний в заключаются в еще слабой иммунной системе ребенка, в том, что она только формирует свои механизмы действия.
С другой стороны, нужно понимать, что если ребенок будет расти в стерильных условиях, то у него никогда не будет сильного иммунитета, ведь иммунная система формируется только под воздействием внешних факторов, она "учится" давать отпор внешним чужеродным элементам только при столкновении с ними - таковы неписаные законы природы, и именно на этом факте базируется основная цель вакцинации - выработка искусственного иммунитета при введении в организм какого-либо возбудителя.
Детские инфекционные заболевания: особенности течения
В развитии всех детских патологий было выявлено четыре периода:
1. Инкубационный период (ИП).
Это период времени с момента первого контакта ребенка с источником инфекции до проявления первых симптомов болезни. Продолжительность инкубационного периода зависит от вида инфекции и от состояния иммунной системы ребенка.
Приведем примеры детских инфекционных заболеваний с инкубационными периодами:
- Ветрянка имеет ИП 11-24 суток
- Гепатит А имеет ИП от 7 до 45 суток
- Дизентерия - 1-7 суток
- Дифтерия - 1-10 суток
- Коклюш - 3-20 суток
- Корь - от 9 до 21 суток
- Краснуха - 11-24 суток
- Скарлатина имеет ИП от нескольких часов до 12 суток
- Полиомиелит - 3-35 суток
2. Продромальный период.
Этот период можно назвать началом болезни: он длится с момента проявления первого симптома и до "разгара" собственно самой болезни.
3. Период "разгара" детского инфекционного заболевания.
В принципе, это и есть "кульминация". В этот период проявляется весь симптоматический комплекс детской патологии. К примеру, коклюш проявляется спастическим кашлем при котором идет выделение слизистой мокроты, при этом лицо ребенка краснеет, а иногда возникает кровоизлияние по слизистую.
Это период затухания болезни - выздоровления.
Самые распространенные инфекционные заболевания у детей
Конечно же, когда мы говорим о детских болезнях, то тут же возникают ассоциации с эпидемиологическими периодами, которые приходятся на осенне-зимнюю пору и характеризуются, в первую очередь, заболеваниями органов дыхания у детей. Детские инфекционные заболевания разнообразны: это и заболевания ЖКТ, и аллергические заболевания, имеющие аутоиммунную природу, и кожные патологии, но заболевания органов дыхания у детей являются самыми распространенными - это вам подтвердит любой педиатр.
- Бронхиты различной этиологии.
Характеризуются воспалительными процессами в слизистой бронхов.
Характеризуются воспалительными процессами в слизистой трахеи.
Характеризуются воспалительными процессами в слизистой оболочке голосовых связок и гортани.
Характеризуется воспалительными процессами в носовых пазухах.
- Риниты различной этиологии.
Эти детские инфекционные заболевания являются, попросту говоря, насморком разной интенсивности: от легкой формы до полной заложенности носа.
Эта болезнь характеризуется воспалениями небных миндалин и соседних с ними лимфатических узлов.
Это ни что иное, как инфекционное заболевание легких.
- Гриппы различной природы.
Эти детские инфекционные заболевания, пожалуй, одни из самых распространенных и опасных, потому что чужеродные агенты, вызывающие эти патологии, постоянно мутируют и необходимо все время изобретать новые препараты для борьбы с ними.
Это, конечно, не все заболевания органов дыхания у детей, но основные из них.
Детские инфекционные заболевания: симптомы
Признаки патологии ребенка, конечно же, зависят от многих факторов: в первую очередь, от вида возбудителя, от состояния иммунной системы ребенка, от условий его жизни, и.т.д. Но все же есть общие симптомы детских инфекционных заболеваний:
1. Основным симптомом является фебрильная температура (38° и выше). У ребенка повышение температуры происходит, практически, при любых патологических процессах, потому что это является его единственным защитным механизмом - при таких температурах большинство чужеродных тел гибнут.
2. Постоянная сонливость и вялость так же являются характерными симптомами детских инфекционных заболеваний - сказывается нехватка энергии (она уходит на борьбу с антигенами).
4. Появление сыпи.
Диагностика инфекционных заболеваний у детей
Первоначальную диагностику болезни у ребенка проводит врач-педиатр. Он обязательно проводит внешний осмотр малыша, прослушивает его, выявляет характерную симптоматику, выясняет у родителей: были ли контакты ребенка с инфицированными людьми.
Детские инфекционные заболевания диагностируются после обязательных анализов крови, мочи, кала ребенка. Так же, при необходимости, прибегают к инструментальным методам: МРТ, УЗИ, рентгенография.
Детские инфекционные заболевания: лечение
Комплексная терапия инфекционных заболеваний у детей должна решать четыре задачи:
1. Нейтрализацию возбудителя заболевания.
2. Поддержание нормальной функциональности основных систем детского организма.
3. Сохранение нормальных условий формирования детского иммунитета и его укрепление.
4. Предупреждение различных осложнений детских инфекционных заболеваний.
Именно поэтому назначение лекарственных препаратов должно быть осторожным. Антибиотики должны применяться только в особых случаях (при тяжелых и затяжных патологических процессах). Важно знать, что само по себе повышение температуры - это нормальный процесс борьбы организма с инфекционными возбудителями и нет нужды сразу же давать ребенку жаропонижающие и сбивать температуру, достаточно просто помочь организму хорошей дозой витамина С.
Применение антибиотиков имеет весьма негативные последствия, тем более для ребенка, у которого иммунная система находится в стадии формирования, и ни один врач не сможет сказать, как бездумная антибиотическая терапия может сказаться в будущем.
Весьма спорным (особенно в последнее время) является вопрос вакцинации. "Усредненная" доза введенных чужеродных агентов (для выработки иммунитета) по-разному сказывается на детях: в большинстве случаев помогает (это факт), но нередко возникают случаи, когда вакцинация делает из ребенка инвалида.
Так что же делать, как лечить заболевшего ребенка?
Первое, что следует уяснить: организм ребенка, в большинстве случаев, сам может справится с инфекционным заболеванием, ему в этом необходимо только помочь, и чем раньше это начинать делать, тем лучше. Помогать необходимо препаратами только на натуральной основе, включая в эту комплексную терапию иммуномодуляторы, антивирусные препараты, антибактериальные средства. Не спешите "сбивать" ребенку температуру, лучше чаще поите его чаем с лимоном.
Если у ребенка инфекционное заболевание тяжелой формы, то применяйте антибиотики с препаратами, нейтрализующими их негативный эффект. Лучшим таким препаратом является Трансфер фактор. Попадая в организм, он выполняет сразу несколько функций:
- восстанавливает функциональность иммунной системы, вследствие чего повышается иммунологическая реактивность (сопротивляемость инфекциям) детского организма;
- усиливает оздоровительное воздействие препаратов, в комплексе с которыми он принимался;
- являясь носителем иммунной памяти, этот иммунный препарат, "запоминает" все чужеродные микроорганизмы, вызвавшие то или иное инфекционное заболевание, и при их повторном появлении, дает сигнал иммунной системе на их нейтрализацию.
Обязательно в комплексной терапии детских инфекционных заболеваний применяйте пробиотики и пребиотики - препараты, которые восстановят и сохранят микрофлору ЖКТ ребенка - основного звена его иммунной системы. Для этого наиболее эффективными являются:
Детские инфекционные заболевания: профилактика
После перенесенного заболевания, детский организм выходит более крепким. Во всяком случае так должно быть - это путь формирования иммунитета человека. Но это не значит, что к здоровью своего ребенка нужно относиться с пренебрежением.
Профилактика детских инфекционных заболеваний должна заключаться в следующем:
- новорожденных обязательно надо кормить первым молоком - молозивом, потому что оно содержит в огромном количестве материнские антитела - первую "защиту" ребенка от чужеродных элементов;
- ни в коем случае нельзя отказываться от грудного вскармливания, пока есть молоко - кормите;
- огромное значение для ребенка имеет правильное питание, в его рационе должно быть как можно больше свежих фруктов и овощей;
- активный образ жизни - гарантия здоровья ребенка;
- для укрепления иммунитета необходимо заниматься закалкой с самого детства (контрастный душ и баня - прекрасные средства для этого);
- детские инфекционные заболевания не будут страшны, если ребенок будет в полном объеме получать все, необходимые для его организма, полезные вещества: витамины, минеральные комплексы, аминокислоты. поэтому обязательно регулярно давайте своему малышу соответствующие препараты.
Как бы родители ни старались уберечь малыша, различные детские болезни встречаются часто и преследуют почти всех детей. Ребенок может заболеть практически любой взрослой болезнью, некоторые патологии встречаются только у детей, существуют редкие или врожденные проблемы, но сегодня мы поговорим о наиболее распространенных детских заболеваниях.
Иммунитет у ребенка начинает формироваться еще внутриутробно, процесс продолжается до подросткового возраста. На разных этапах развития иммунной системы дети более подвержены определенным заболеваниям.
Периоды развития иммунной системы:
- С рождения до 28 дня жизни – организм малыша надежно защищен материнскими антителами. Но его иммунная система находится на начальном этапе формирования, поэтому еще в роддоме малыши часто подхватывают вирусные и бактериальные заболевания.
- 3-6 месяцев – материнские антитела постепенно разрушаются, преобладает первичный иммунитет. Частые простуды, респираторные заболевания, воспалительные процессы в органах дыхания, вирусные и кишечные инфекции – основная проблема этого периода, болезни часто протекают тяжело, могут повторяться многократно, поскольку иммунная память еще не сформирована. В этом возрасте начинают проявляться и первые аллергические реакции.
- 2-3 года – в организме по-прежнему преобладает первичный иммунитет, выработка антител находится в незрелом состоянии. На смену вирусным инфекциям приходят бактериальные заболевания, часто возникают и глистные инвазии.
- 6-7 лет – в памяти иммунной системы накапливается достаточное количество антител, грипп и простуда беспокоят ребенка реже. Но увеличивается риск развития аллергии, проблем с желудочно-кишечным трактом, могут появиться первые признаки ожирения.
- Пубертатный возраст – гормональная перестройка, активный рост, уменьшение лимфоидных органов приводит к частому обострению хронических патологий. Наиболее часто возникают проблемы с пищеварительной, сердечной системой, у многих подростков начинают формироваться вредные привычки, что негативно отражается на иммунитете.
Более крепкий иммунитет наблюдается у детей, которых приложили к груди сразу после рождения, искусственники всегда болеют чаще малышей на естественном вскармливании.
Инфекционные патологии
В возрасте 1-5 месяцев различные вирусные болезни диагностируют у деток редко, поскольку в этот период они, по сути, живут за счет иммунитета мамы. Но после полугода риск инфекционных болезней резко возрастает, усугубляет ситуацию прорезывание зубов.

Список наиболее частых бактериальных и вирусных инфекций:
- Ветрянка, корь, свинка, краснуха, скарлатина, дифтерия – мало кому удалось вырастить ребенка, и не столкнуться хотя бы с одной из этих патологий, поскольку эти вирусные заболевания передаются воздушно-капельным путем. Единственный плюс – этими болезнями дети болеют раз в жизни, повторное заражение бывает крайне редко, и уже у взрослых.
- Грипп, ОРВИ – эти болезни диагностируют у детей чаще всего, в среднем ребенок переносит их 4-8 раз за год. Основные возбудители – парагрипп, аденовирусы, энтеровирусы, они постоянно мутируют, организм не успевает вырабатывать стойкий иммунитет.
- Кишечные инфекции – среди детских болезней занимают второе место после простуды, вызывают их ротавирусы, энтеровирусы, сальмонеллы, кишечные и дизентерийные палочки, амебы.
- Коклюш – бактериальное заболевание, заражение происходит при тесном контакте с больным человеком. Заболевание встречается нечасто, поскольку детям делают прививку АКДС, но иммунитет после вакцинации действует только 5-10 лет.
- Скарлатина – стрептококковая бактериальная инфекция, сопровождается различными тяжелыми осложнениями, но после выздоровления формируется стойкий иммунитет.
- Менингококковая инфекция – возбудителями являются бактерии. Болезнь протекает тяжело, затрагивает органы дыхательной системы, головной мозг, сердце, суставы, глаза.
- Пневмококковая инфекция – может спровоцировать развитие простуды, сепсиса, менингита, пневмонии, синусита, отита, эндокардита. Эта проблема – одна из частых причин летальных исходов у детей младше 2 лет.
- Острый отит – чаще всего воспалительный процесс поражает среднее ухо, патология развивается из-за анатомических особенностей строения органа слуха у детей. Болезнь рецидивирующая, может стать причиной ухудшения слуха и речи.
Отдельно хотелось бы остановиться на глистных инвазиях – при длительном заражении паразитами ухудшается работа пищеварительной системы, развивается авитаминоз и анемия, ухудшается психоэмоциональное состояние ребенка.
Популярные методы диагностики – соскоб и анализ кала способны выявить незначительное количество видов глистов. Если вы подозреваете, что у ребенка гельминты, необходимо сделать ПЦР диагностику.
Болезни пищеварительной системы
Несоблюдение режима питания, увлечение вредной пищей, фастфудом, газированными напитками – все это приводит к тому, что заболевания ЖКТ стремительно молодеют, все чаще их диагностируют у детей.

- Рефлюкс – воспаление пищевода проявляется частыми болями в животе, отрыжкой с неприятным запахом;
- гастрит – болезнь практически всегда становится хронической, при отсутствии лечения развивается язва;
- дискинезия желчевыводящих путей – часто становится причиной образования камней;
- диарея, запор, метеоризм, вздутие – все эти проблемы могут быть признаками различных заболеваний органов пищеварительной системы, необходимо пройти тщательную диагностику.
На фоне неправильного питания возникает и ожирение, – проблема эта довольно опасная. Вы должны понимать, что каждый лишний килограмм увеличивает нагрузку на сердце, сосуды, органы опорно-двигательного аппарата, все это негативно сказывается на здоровье ребенка.
Если вам сложно самостоятельно скорректировать рацион, обратитесь к диетологу. Иногда лишний вес появляется на фоне неправильного обмена веществ, в таких случаях требуется консультация детского эндокринолога.
Заболевания опорно-двигательного аппарата
Растяжения, ушибы, сколы, переломы – все эти проблемы у детей встречаются часто из-за невнимательности, повышенной активности и любознательности. Но лечение таких проблем простое и понятное, сложнее бороться с врожденными или тяжелыми патологиями.
- Дисплазия тазобедренного сустава – болезнь диагностируют у каждого пятого новорожденного, развивается на фоне недоразвитости костной ткани. Основные симптомы – несимметричные складки на ножках, неполное разведение конечностей в тазобедренном суставе, характерный щелчок при разведении ног. На начальном этапе болезнь хорошо лечится массажем, физиотерапевтическими методами, при запущенных формах ребенку приходится несколько месяцев носить неудобные распорки, шины, лангеты, иногда требуется операция.
- Сколиоз – врожденное или приобретенное боковое искривление позвоночника, чаще всего возникает у младших школьников и подростков.
- Рахит – на фоне нарушения процессов обмена в организме возникает дефицит витамина D, что приводит к деформации конечностей, изменению формы черепа и грудной клетки, возникают проблемы с ростом зубов.
- Плоскостопие – диагностируют у 40% дошкольников. Болезнь развивается на фоне рахита, из-за повышенных нагрузок на позвоночник и ноги, при длительном ношении неправильной обуви.
- Кривошея – болезнь встречается у грудных детей, на фоне патологии происходят изменения в скелете, мышцах, нервах шейного отдела позвоночника, одна лопатка приподнимается, голова склоняется вбок.
- ДЦП – серьезное заболевание, развивается при нарушении внутриутробного развития плода, на фоне родовых травм, при повреждении головного мозга в возрасте до года.
Большинство проблем с опорно-двигательным аппаратом сложно поддаются лечению, чем позже начать терапию, тем дольше придется восстанавливать все функции.
Чтобы своевременно выявить патологию, посещайте детского ортопеда минимум трижды в течение первого года жизни, а затем – раз в полгода.
Другие болезни у детей
Всевозможные патологические процессы могут возникнуть в любом органе детского организма, только регулярный профилактический осмотр у специалистов поможет вовремя выявить нарушения.

- заболевания органов мочевыводящей системы – цистит, пиелонефрит, уретрит;
- болезни органов дыхательной системы – ларингит, трахеит, бронхит;
- стоматологические проблемы – кариес, стоматит;
- заболевания ЛОР органов – отит, тонзиллит, гайморит, синусит, аденоиды;
- аллергия – у детей чаще всего развивается индивидуальная непереносимость некоторых продуктов питания, аллергия на пыльцу, животных, пыль, лекарства, сильные реакции могут возникнуть после укусов насекомых.
Большинство их этих проблем возникает из-за переохлаждения, ослабленного иммунитета, неправильного лечения простудных заболеваний.
Заключение
Все детки, к сожалению, болеют: кто-то реже, кто-то чаще. Основная опасность детских заболеваний – они часто переходят в хроническое состояние, протекают с осложнениями. Единственный способ снизить риск возникновения тяжелых болезней – регулярно укреплять иммунитет.
Расскажите в комментариях, с какими проблемами со здоровьем малыша вам приходилось сталкиваться, какие методы используете для укрепления защитных функций организма. И не забудьте поделиться статьей с подругами в социальных сетях, ведь каждая мама мечтает, чтобы ее ребенок всегда был здоров.
Детские болезни
Общее описание
Врожденные вирусные инфекции — это группа инфеционно-воспалительных заболеваний плода и новорожденного вирусной этиологии.
Врожденные вирусные инфекции регистрируются у новорожденных в результате внутриутробного или интранатального инфицирования плода различными вирусами. Источником заражения является мать-вирусоноситель, которая может инфицировать плод трансовариальным и трансплацентарным путями, а также восходящим проникновением вируса через урогенитальный тракт или, возможно, нисходящим путем через маточные трубы. При внутриутробном инфицировании клиническая картина врожденных вирусных инфекций у плода и новорожденного зависит от срока заражения и в меньшей степени от этиологии вируса. При интранатальном заражении передача инфекции осуществляется контактным путем или при аспирации околоплодных вод.
Врожденная краснуха возникает при тератогенном действии вируса в период внутриутробного развития плода. Источником инфекции является впервые заболевшая краснухой беременная женщина. Особенно опасно воздействие вируса в первые три месяца беременности: могут развивиться тяжелые повреждения плода.
Врожденная цитомегаловирусная инфекция возникает только у человека, особенно восприимчивы плод и новорожденные дети. При врожденной цитомегалии вирусы проникают через плаценту к плоду, что приводит к мертворождению, недоношенности и врожденным аномалиям развития. При инфицировании в период родов у новорожденного отмечается локализованное поражение слюнных желез или генерализованные изменения в головном и спинном мозге, печени, селезенке и других органах. При снижении иммунореактивности организма, наличие сопутствующих заболеваний и ослабленных людей цитомегаловирус может длительно персистировать в иммунной системе, обуславливая хроническое течение болезни.
Возбудитель заболевания — вирус простого герпеса 1 и 2 типов, устойчивый во внешней среде при высушивании и низкой температуре. Вирус сохраняется в организме на протяжении всей жизни, вызывая рецидивы болезни под влиянием провоцирующих факторов. Рецидивирующее течение заболевания обусловлено иммуносупрессивным действием вируса на факторы местного иммунитета и прочной связи с форменными элементами крови. Инкубационный период длится от 2 до 14 дней.
Симптомы врожденных вирусных инфекций
Симптомы врожденной краснухи
Клинически у ребенка возможны разнообразные изменения: от вирусоносительства до грубых аномалий развития. Типичными признаками врожденной краснухи является триада Грегга: катаракта (слепота), порок сердца и глухота. Заболевание может проявляться тяжелым поражением головного мозга (микроцефалия, гидроцефалия, умственная отсталость), глаз (микрофтальмия, глаукома, ретинопатия), пороками развития опорно-двигательного аппарата, мочеполовой и пищеварительной систем. Ранним проявлением врожденной краснухи является образование множественных геморрагий, обусловленных тромбоцитопенией. Характерно развитие гепатита, гемолитической анемии и интерстициальной пневмонии.
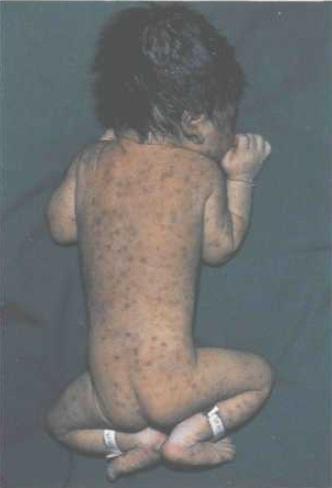
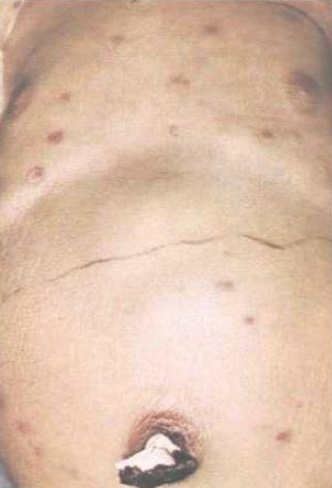
Симптомы врожденной цитомегаловирусной инфекции
Клинически может развиваться у новорожденного или спустя несколько лет. Клинические проявления сразу после рождения характеризуются тяжелым состоянием, гипотрофией, лихорадкой и типичной триадой симптомов: желтуха, гепатоспленомегалия и геморрагический синдром вследствие тромбоцитопении. У детей нередко выявляются пороки развития сердца, почек и ЦНС. При генерализации воспалительного процесса возможен летальный исход. При позднем развитии заболевания у детей регистрируются нарушение слуха, зрения и отставание в нервно-психическом развитии.
Симптомы неонатального герпеса
При локализованной форме на месте внедрения образуются асимметричные герпетические высыпания в виде сгруппированных пузырьков размером от 2 до 10 мм. Наиболее частая кожная локализация сыпи по краю губ, крыльев носа, лба, щеки и подбородка. При вирусном поражении слизистых оболочек возникает пузырьки или афты в полости рта, глотки, уретры и вульвы. При поражении глаз возникает катаральный, фолликулярный или везикулезно-язвенный конъюнктивит. Локализованная герпетическая инфекция может сопровождаться умеренной лихорадкой, незначительным ухудшением самочувствия и болезненностью в области высыпаний. Пузырьки быстро вскрываются, образуя эрозии, покрытые геморрагическими корочками. Заживление происходит через 1–2 недели с остаточной гиперемией, но без пигментации. Одновременно могут увеличиваться регионарные лимфоузлы.
Для генерализованной формы герпеса характерно прогрессирующее ухудшение общего состояния, срыгивания, нарушение терморегуляции. На различных участках тела появляются сгруппированные везикулы, местами сливающиеся, образуя массивные корки. Типичны полиорганные поражения с вовлечением в воспалительный процесс нервной системы (энцефалит, менингит) и висцеральных органов (гепатит, пневмония, нефрит). Может присоединяться вторичная бактериальная инфекция, усугубляя течение вирусной.
Диагностика врожденных вирусных инфекций
Диагностика врожденной краснухи
Диагноз устанавливается на основании типичной клинической картины и лабораторного обследования, которое включает вирусологический и серологический методы. Основным методом диагностики является ИФА, позволяющий определить специфические IgM-антитела или нарастание антител в РПГА. Дифференциальный диагноз проводится с корью, энтеровирусными экзантемами и медикаментозной аллергией.
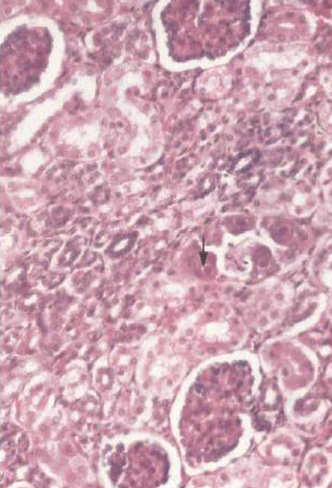
Диагностика врожденной цитомегаловирусной инфекции
Прижизненный диагноз поставить сложно. Решающее значение имеет обнаружение ДНК-вируса методом ПЦР и специфических антител IgM в активную фазу болезни и антител IgG в стадию стихания процесса.
Лечение врожденных вирусных инфекций
Имеются противопоказания. Необходима консультация специалиста.


- Цитотект (специфический гипериммунный антицитомегаловирусный иммуноглобулин). Режим дозирования: новорожденным Цитотект вводится внутривенно при помощи перфузионного насоса со скоростью не более 5–7 мл/ч. При манифестных формах ЦМВИ Цитотект назначается: по 2 мл/кг/сут с введением через 1 день, на курс — 3–5 введений или по 4 мл/кг/сут — введение через каждые 3 дня — в 1-й день терапии, на 5-й и 9-й день терапии. В дальнейшем суточная доза снижается до 2 мл/кг/сут, и в зависимости от клинической симптоматики и активности инфекционного процесса Цитотект вводится еще 1–3 раза с тем же интервалом.
- Виферон (иммуномодулирующий препарат с противовирусным действием). Режим дозирования: новорожденным (в т.ч. недоношенным с гестационным возрастом более 34 недель) детям назначают Виферон 150 тыс. МЕ ежедневно по 1 суппозиторию 2 раза/сут с интервалом 12 ч. Курс лечения — 5 суток. Недоношенным новорожденным детям с гестационным возрастом менее 34 недель назначают Виферон 150 тыс. МЕ ежедневно по 1 суппозиторию 3 раза/сут с интервалом 8 ч. Курс лечения — 5 суток. Рекомендуемое количество курсов препарата Виферон при различных инфекционно-воспалительных заболеваниях у детей, в т.ч. новорожденных и недоношенных: ОРВИ, включая грипп, в т.ч. осложненные бактериальной инфекцией — 1-2 курса; пневмония (бактериальная, вирусная, хламидийная) — 1-2 курса; сепсис — 2-3 курса; менингит — 1-2 курса; герпетическая инфекция — 2 курса; энтеровирусная инфекция — 1-2 курса; цитомегаловирусная инфекция — 2-3 курса; микоплазмоз, кандидоз, в т.ч. висцеральный — 2-3 курса. Перерыв между курсами составляет 5 суток. По клиническим показаниям терапия может быть продолжена.
- Ацикловир (противовирусный препарат). Режим дозирования: при локализованных формах заболевания ацикловир применяют в суточной дозе 45 мг/кг/сут, при генерализованной инфекции и менингоэнцефалите — в дозе 60 мг/кг/сут. Препарат вводится в три приема внутривенной инфузией. Длительность лечения ацикловиром зависит от формы неонатального герпеса: локализованная форма требует проведения терапии в течение 10–14 дней, генерализованная форма и менингоэнцефалит — не менее 21 дня.
- Пириметамин (Тиндурин) — противопротозойное средство. Режим дозирования: суточная доза тиндурина внутрь — 1 мг/кг (в два приема).
- Ко-тримазол (Бисептол) — антибактериальный сульфаниламидный препарат. Режим дозирования: суспензию бисептола назначают детям 3–6 мес. по 2,5 мл 2 раза в день, а детям 7 мес. — 3 лет — по 2,5–5 мл 2 раза в день в течение 5–7 дней. Бисептол в таблетках (120 мг) — доза рассчитывается соответственно возрасту ребенка.
Читайте также:


