Фиброматоз легких что это такое
Общие сведения
Фиброзные изменения в легких являются исходом многих заболеваний бронхолегочной системы, а также возникают при других заболеваниях. При прогрессировании пневмофиброза происходит постепенная перестройка легочной ткани — изменяется структура ацинуса, развивается склероз стенок бронхиол, запустевает капиллярная сеть, образуются аномальные железистые структуры. Эти изменения разрушают и деформируют легочную ткань, а на этом месте образуются кистовидные расширения и фиброзные поля. Участки фиброза могут возникать вокруг лимфатических сосудов, в межлобулярных перегородках, по ходу оттока лимфы от очагов бывшего воспаления, в ткани вокруг бронхов и сосудов.
От типа пневмофиброза и степени его распространения зависит дальнейшее течение заболевания и прогноз, поскольку он определяет степень нарушения функции дыхания и газообмена, а также выраженность клинических проявлений. Выделяют относительно благоприятные типы фиброзных изменений и неблагоприятные. При последних быстро развиваются нарушения дыхания разной степени и легочная гипертензия, что в итоге приводит к ухудшению качества жизни пациента и укорочению ее продолжительности.
Патогенез
Конечные отделы дыхательного тракта состоят из бронхиол (терминальных и респираторных), ацинусов и долек. Терминальные бронхиолы — воздухопроводящие, а респираторные участвуют в газообмене, поскольку через поры связаны с альвеолами. Ацинус — это структура легкого, где происходит газообмен, включает несколько респираторных бронхиол. Ацинусы (от 3 до 24) объединяются в легочные дольки. Каркас дольки включает междольковые перегородки, периартериальную, перибронхиальную соединительную ткань, соединительную ткань перегородок альвеол и ацинусов.
Соединительная ткань состоит из коллагеновых, ретикулярных и эластиновых волокон. Переплетения волокон коллагена и эластина имеются вокруг бронхов и в альвеолярных стенках, что обуславливает эластические свойства легких. Коллаген обеспечивает жесткость внутрилегочного каркаса.
Клетки соединительной ткани (гладкомышечные и фибробласты) синтезируют эластин и коллаген. Первостепенная роль его — поддержание тонуса терминальных отделов дыхательных путей. Одновременно клетки соединительной ткани синтезируют и ферменты (протеазы), ответственные за разрушение эластина и коллагена. Ферментная и антиферментная система в обычных условиях находятся в равновесии. В условиях инфекционного воспаления они продолжают оказывать эластолитическое (направленное на разрушение) действие за счет высокой продукции эластазы (фермент, разрушающий эластические волокна, эластин, коллаген). Это вызывает разрушение нормального соединительнотканного матрикса, происходит разрушение альвеолярных стенок и формируются общие полости. Избыточная продукция эластазы либо отсутствие ферментов для ее разрушения отмечается при ряде заболеваний легких (ХОБЛ, эмфизема, муковисцидоз).
Параллельно при воспалительных процессах отмечается активация фибробластов, которые продуцируют коллаген. В результате происходит усиленный процесс развития соединительной ткани в паренхиме легких и формирование фиброза. Развитию фиброзных изменений предшествует отек и инфильтрация легочной ткани. При разрушении мембраны альвеол на этом месте развивается внутриальвеолярный фиброз — разрастания соединительной ткани распространяются внутрь альвеол. Потом в патологический процесс вовлекается соединительная ткань вокруг артерий и бронхов.
В настоящее время более приемлемой теорией патогенеза силикоза и прочих пневмокониозов является иммунологическая, которая утверждает, что развитие данных профессиональных заболеваний невозможно без фагоцитоза пылевых частиц альвеолярными макрофагами. Скорость их гибели зависит от фиброгенной агрессивности пыли и пропорциональна ей. Гибель альвеолярных макрофагов — обязательный этап при образовании силикотического узелка. Формирование узелка возможно при условии многократно повторяющегося фагоцитирования пыли. Образующиеся провоспалительные медиаторы (цитокины) провоцируют накопление воспалительных клеток в перегородках альвеол, а кислородные радикалы, повреждая ткани легкого, вызывают гибель макрофагов.
Протеолитические ферменты (металлопротеиназа и эластаза) высвобождаются из разрушенных макрофагов и разрушают ткани легкого. Фаза воспаления сопровождается восстановительными процессами, при которых факторы роста стимулируют образование клеток, эпителия и новых сосудов в поврежденных тканях. Неконтролируемые процессы эпителизации приводят к развитию фиброза. Одно из ключевых значений в фиброгенезе имеют факторы роста. Доказано их стимулирующее действие на разрастание фибробластов и разрушение коллагена и фибронектина (высокомолекулярный белок соединительной ткани). При идиопатическом фиброзе отмечается преобладание фиброза при не выраженных воспалительных изменениях. Основным механизмом прогрессирования пневмофиброза является постоянное повреждение эпителия альвеол с нарушением его регенерации и избыточным отложением соединительной ткани в связи с активацией фибробластов.
Классификация
По распространенности и рентгенологическим или КТ признакам:
- Прогрессирующий.
- Не прогрессирующий.
Отдельно выделяется идиопатический фиброз легких — особая форма/вариант хронической фиброзирующей интерстициальной пневмонии неизвестной этиологии, которая неуклонно прогрессирует и является причиной смертности. Возникает преимущественно у людей старшего возраста и поражает только легкие. Процесс чаще локализуется в периферических отделах легких и проявляется интерстициальным воспалением альвеол с формированием вокруг альвеолярных ходов фиброза.
Как сказано выше, причины заболевания неизвестны, но выделяют факторы, которые усугубляют идиопатический легочный фиброз — это курение, вдыхание неорганической и органической пыли, вирусная инфекция, сахарный диабет. Заболевание чаще всего встречается у пациентов в возрасте старше 50 лет. Частота заболевания увеличивается с возрастом и преобладает после 60–70 лет.
Причины
Причиной пневмофиброза являются различные заболевания легких:
Общие причины
- Вдыхание отравляющих веществ.
- Воздействие лучевой терапии, последствием которой является постлучевой фиброз легких. Наиболее часто постлучевой фиброз развивается после облучения области средостения при лимфогранулематозе и раке молочной железы. При проведении лучевой терапии также возможно развитие фиброза плевры. В острый период после облучения часто развивается легочная недостаточность, а в поздние сроки — радиационный пневмонит, внутриальвеолярный и интерстициальный фиброз. Такие осложнения объясняются тем, что в фокус облучения попадает зона лёгких, которые очень чувствительны к ионизирующему излучению и быстро повреждаются. При лучевом лечении рака молочной железы доза составляет 70-80 Гр, а предельная радиационная переносимость легких 35-40 Гр. Частота возникновения осложнений зависит от суммарной очаговой дозы. При этом значение имеют возраст пациента и локализация очага. Лица старше 70 лет имеют осложнения радиотерапии в 1,5 раза чаще, нежели лица в 40-60 лет. Чем ближе к средостению находится фокус, тем реже появляются радиационные поражения легких. Периферические участки больше страдают от радиационного воздействия.
- Прием медикаментов: Метотрексата, Амиодарона, Проктолола (фиброз может развиваться и через много месяцев после окончания лечения этим препаратом), Пропранолола (возможен фиброз плевры). При приеме нитрофуранов развивается фиброзирующий альвеолит, а Метисергид и Эрготамин вызывают склероз плевры.
Симптомы
Основной жалобой при медленно текущем фиброзе легких является одышка, которая возникает на первых порах при физических нагрузках. По мере прогрессирования процесса одышка нарастает, что приводит больного к инвалидизации: он не может обслуживать себя, ходить и даже произнести фразу. У некоторых болезнь прогрессирует медленно, поэтому больные постепенно адаптируются к своему состоянию, снижая двигательную активность. Частый симптом легочного фиброза — сухой кашель, который отмечается в 75% случаев, гораздо реже больных беспокоит кашель с мокротой. При тяжелых формах заболевания может быть гнойная мокрота. Реже встречается боль и дискомфорт в грудной клетке. Температура и кровохарканье не являются характерными симптомами для идиопатического фиброза.
В целом симптомы определяются основным заболеванием, на фоне которого развился пневмофиброз. Например, при силикозе они скудные и неспецифичные: кашель, одышка при нагрузке и мокрота. При данном заболевании следует обратить внимание на выраженность изменений на рентгеновских снимках и скудость жалоб больного. При образовании крупных фиброзных узлов и вовлечении плевры, появляются жалобы на покалывание между лопатками и боли в грудной клетке. При хроническом бронхите больных беспокоит кашель с мокротой.
Анализы и диагностика
В диагностике используются:
- Флюорография ирентгенография легких. Как скрининговый метод используется флюорография. Фиброз корней легких на флюорограмме наблюдается при бронхитах, бронхите курильщика, профессиональных заболеваниях легких. На флюорограмме это выглядит так:
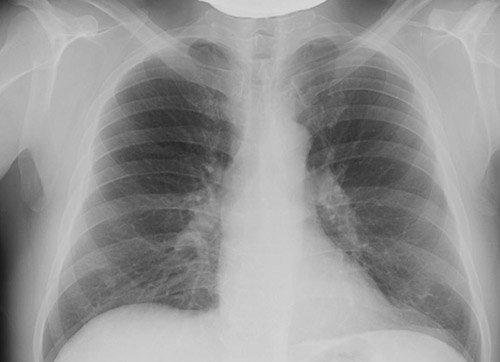
При пневмокониозах определяется измененный легочный рисунок за счет диффузного фиброза, имеющего сетчатую или ячеистую форму, преимущественно в нижних и средних отделах. Выявляются также линейные затемнения неправильной формы, отражающие фиброз вокруг бронхов и сосудов. При туберкулезе в верхних долях определяется сгущение и деформация легочного рисунка, может быть линейный пневмофиброз, а к корню легкого отходит фиброзная дорожка. При цирротическом туберкулезе фиброзные изменения преобладают над распространенностью инкапсулированных очагов.
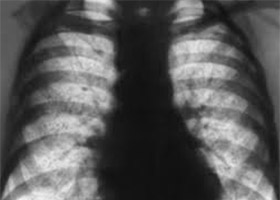
Единичный фиброзный тяж в легких, как рентгенологический признак, выявляется после перенесенного воспалительного процесса (пневмония, туберкулез). Единичный фиброзный тяж не опасен и не сказывается на функции дыхания, хотя обратного развития его не бывает. Гораздо опаснее распространённый (диффузный) тяжистый пневмофиброз, который формируется при идиопатическом фиброзирующем альвеолите. Потом появляются диффузные изменения в виде мелкосетчатой деформации легочного рисунка.
Они носят двухсторонний характер и выражены в отделах легких над диафрагмой. Характерно уменьшение объема легких, поэтому отмечается высокое стояние купола диафрагмы. При прогрессировании заболевания прогрессируют фиброзные изменения и дыхательная недостаточность.
Лечение фиброза легких
Как лечить фиброз легких? Специфического лечения фиброзов не существует и обратного его развития не происходит. Тем не менее, предпринимаются попытки воздействовать на него. Приостановить его развитие можно в случае, если пневмофиброз является исходом воспалительных или аутоиммунных заболеваний бронхолегочной системы, которые протекают с периодическими обострениями. Если проводить лечение, устраняющее воспаление (в том числе и иммунное), улучшить дренажную функцию бронхов, то можно приостановить прогрессирование.
При идиопатическом легочном фиброзе также назначают низкие дозы преднизолона и циклофосфан. Однако нет точных доказательств в пользу того, что выживаемость этих больных улучшается при лечении одним преднизолоном или при использовании комбинированной терапии. При этом риск развития побочных реакций выше вероятности улучшения функции легких. Единственными препаратами с доказанной эффективностью, проявляющими антифиброзирующие действие при этом заболевании, являются пирфенидон (препарат Эсбриет) и нинтеданиб (препарат Варгатеф). Они ослабляют пролиферацию фибропластов и прогрессирование фиброза. Другие препараты показали свою эффективность в экспериментах на животных — ципрогептадин и кетансерин подавляли синтез коллагена и препятствовали отложению фибротических масс в легочной ткани.

Предпринимаются попытки повлиять на пневмофиброз препаратами, обладающими ферментативной активностью. Так, применяется Лонгидаза в свечах (содержит фермент тестикулярную гиалуронидазу) в виде монотерапии или в составе комплексного лечения. Исследованиями доказано, что данный препарат не действует на нормальную соединительную ткань, а разрушает измененные ткани в области фиброза. Лонгидаза обладает также антиоксидантными и противовоспалительными свойствами и действует длительно за счет полимерного носителя в формообразующей основе свечи.
При ректальном введении препарат проникает во все органы и ткани. В пульмонологии и фтизиатрии применяется по 1 свече через 2-3 дня, рекомендуется провести 10-20 введений. При необходимости можно провести повторный курс через три месяца, а затем перейти на длительное (3-4 месяца) поддерживающее лечение — по 1 свече 1 раз в неделю. Лонгидаза может применяться и в виде инъекций по 3000 МЕ: первые 3 месяца — 3000 ЕД (1 инъекция) каждые 4 дня, затем в течение 3-х месяцев по 1 инъекции раз в две недели.
Базисное лечение всех бронхолегочных заболеваний, сопровождающихся одышкой (ХОБЛ, бронхиальная астма) составляют бронходилататоры, поскольку при пневмосклерозе возникает бронхиальная обструкция.
Прием бронхолитиков уменьшает выраженность одышки и увеличивает переносимость нагрузки. Применяются бронхолитики различных групп: бета-2-агонисты, М-холинолитики и метилксантины. Из группы М-холинолитиков чаще всего применяются: ипратропия бромид (Атровент, Ипратропиум-натив, Ипратропиум Эйр) и тиотропия бромид (Спирива, Тиотропиум-натив).
Бета-2-агонисты воздействуют быстро и улучшают самочувствие в короткие сроки, но при длительном их применении развивается резистентность. Поэтому рекомендуется сделать перерыв в использовании, после которого бронхорасширяющее действие этой группы препаратов восстанавливается. При недостаточной эффективности этих двух групп препаратов к лечению добавляют метилксантины (Диафиллин, Эуфиллин, Теофиллин и препараты прологнированного действия). Они усиливают работу дыхательных мышц и уменьшают легочную гипертензию.
Отмечается эффективность комбинированного лечения индакатеролом и гликопиррония бромидом в отношении замедления развития фиброза при ХОБЛ. Эта комбинация блокирует фиброзный ответ в организме, который возникает у больных с ХОБЛ. Ингаляционный препарат Ультибро Бризхалер содержит комбинацию этих двух веществ, которые быстро и на продолжительное время (24 часа) вызывают расслабление мускулатуры бронхов и обеспечивают бронходилатирующий эффект. Ультибро Бризхалер — это основной препарат выбора при лечении ХОБЛ, применение которого улучшает функцию легких, уменьшает частоту обострений и повышает переносимость физической нагрузки.
Муколитики (мукорегуляторы, мукокинетики) показаны не всем больным с бронхолегочными заболеваниями — только при обострении и бронхиальной обструкции за счет плохого отделения мокроты. При гнойном характере мокроты и увеличении ее количества назначаются антибиотики. Показаны также общеукрепляющие средства и витамины.
Учитывая необратимость процесса, лечение фиброза легких народными средствами неэффективно. Растительное сырье может использоваться в качестве отхаркивающих, муколитических и общеукрепляющих средств в комплексном лечении больных.
Лекарства
- Бронхолитики: Атровент, Ипратропиум-натив, Ипратропиум Эйр, Спирива, Тиотропиум-натив, Ультибро Бризхалер.
- Муколитики: Ацетилцистеин, Эвкабал, Бронхомуцин, Флюдитек, Амброл, Эрмуцин, Лазолван.
- Глюкокортикоиды: Преднизолон.
- Противоопухолевые препараты (цитистатики): Циклофосфан.
Процедуры и операции
Во время выполнения любых упражнений активно работают сердце и легкие. Специальная дыхательная гимнастика направлена на повышение функциональных возможностей легких, снижение одышки и увеличение переносимости нагрузки. В комплекс нужно включать упражнения на тренировку диафрагмального дыхания и упражнения с форсированным выдохом. За основу можно взять дыхательные упражнения по методике П. А. Бутейко. Продолжительность дыхательной гимнастики — 10 минут, а выполнять ее нужно 3-5 раз в течение дня. Идеальным вариантом является индивидуально подобранная гимнастика. Если состояние дыхательной системы позволяет можно заниматься спортивной ходьбой.
Из процедур показана заместительная кислородотерапия, которая проводится при снижении давления кислорода крови менее 60 мм рт. ст. При хронической дыхательной недостаточности кислородотерапию проводят в домашних условиях длительно (по 18 часов в сутки) в режиме малопоточной (2-5 л/мин) подачи кислорода. При тяжелой дыхательной недостаточности используют гелиево-кислородные смеси. В домашних условиях применяются концентраторы кислорода.
Для удаления из крови циркулирующих иммунных комплексов (особенно при бронхиальной астме) применяют гемосорбцию.
Фиброма легкого – опухоль легочной ткани с доброкачественным характером течения. При макроскопическом исследовании представляет собой плотный узел с гладкой ровной поверхностью, состоящий из соединительной ткани. Озлокачествление (малигнизация) процесса для такого типа доброкачественных образований не характерно.
Причины, патогенез и классификация
Главная особенность опухолевого процесса – соединительнотканная природа, то есть взамен нормальной здоровой ткани образуется рубцовая с клетками, неспособными выполнять собственную функцию.
Выделяют несколько причин возникновения заболевания:
![]()
Хроническая инфекция. Вирусная, бактериальная или грибковая микрофлора оказывает существенное влияние на паренхиму легкого, вызывая воспалительный процесс.- Экология. Воздух окружающей среды в большом количестве содержит вредные химические вещества в виде аэрозолей, микрочастицы пыли, оседающие на стенках дыхательных путей и альвеол.
- Постоянный стресс. Полученный на работе или дома, усугубляет процесс.
- Профессия. Работа на промышленных предприятиях, в шахтах, в лабораторных условиях с ядовитыми парами без должной защиты уничтожает здоровые клетки.
- Вредные привычки. В данном случае большое внимание уделяется курению. В составе табачного дыма есть тяжелые металлы, токсины, продукты сгорания смол, все они в совокупности вызывают воспаление легочной ткани.
- Наследственная предрасположенность. Доказано, что если близкие родственники (родители, братья, сестры) болели подобным заболеванием, это значит, что есть большая вероятность возникновения патологии у самого человека.
- Радиация. Радиоактивные излучения негативно влияют на организм в целом и на дыхательную систему в частности.
- Лекарства. Как отдельную группу причин выделяют долгий прием медикаментов в виде аэрозолей, частицы которых оседают на клетках легочной ткани.
Важно! При постоянном проникновении химических веществ в паренхиму органа развивается хронический воспалительный процесс.
Медиаторы, ферменты и другие активные вещества помимо токсинов уничтожают собственные клетки, взамен которых приходят не здоровая ткань, а соединительная. Рубцевание протекает в альвеолах – структурной единице легкого, отвечающей за правильный газообмен.
Со временем снижается эластичность, меняется плотность ткани, кровь не насыщается кислородом в должном объеме, накапливается углекислый газ, что меняет буферную систему внутренней среды организма. Человек не способен сделать вдох или выдох, появляется одышка вплоть до удушья и дыхательной недостаточности. Из-за неправильного функционирования и обмена веществ формируется доброкачественная опухоль. Она способна сдавливать бронхиальное дерево и близлежащие структуры.
Образования в зависимости от локализации делятся на:
![]()
центральные – находятся в области крупных бронхов,- периферические – в более мелких ответвлениях.
Бывают односторонние и двусторонние.
Сам фиброз легкого по глубине поражения классифицируется на пневмофиброз, пневмосклероз и цирроз легких – наиболее тяжелая стадия разрастания соединительной ткани, при ней риск развития новообразования увеличивается в несколько раз. По распространенности:
- локальный,
- диффузный или интерстициальный,
- тотальный фиброз – поражение всего органа.
Симптомы и диагностика
Изначально клиническая картина отсутствует, опухоль небольших размеров можно обнаружить лишь случайно, обследуясь по поводу любого другого заболевания. Подобное состояние может длиться в зависимости от интенсивности процесса от полугода до нескольких месяцев. Далее нарастает одышка, сначала от физической нагрузки, а потом в покое. Сопровождается долгим мучительным сухим кашлем, возникающим с определенной периодичностью. Редко появляется слизистая мокрота в малом количестве. При распаде новообразования возникает кровохарканье.
Нарушается газообмен, цвет кожи меняется на бледно-серый, а в дальнейшем приобретает синий оттенок. Нарушается сон, пациент жалуется на общую слабость, хроническую усталость, повышенное потоотделение.
При развитии дыхательной недостаточности страдает сердечнососудистая система, о чем говорят:
![]()
отеки на нижних конечностях,- увеличение частоты сердечного ритма,
- жгучие или колющие боли за грудиной или в правом подреберье,
- потеря сознания.
Правильный предварительный диагноз можно поставить на основании жалоб, анамнеза и общего осмотра. Врач обязан внимательно выслушать все жалобы больного, уточнить место его работы, бытовые условия, семейный анамнез, а также наличие сопутствующих патологий, измерить показатели артериального давления.
В общем осмотре на начальных этапах развития фибромы легкого внешних изменений не наблюдается. Далее по мере нарастания дыхательной недостаточности меняются пальцы по форме, они приобретают вид барабанных палочек. Отличительной чертой становится ногтевая пластина в виде часовых стекол. Внешне кожа пациента изменена по цвету, тонусу. Отмечаются отеки на ногах. Грудная клетка ассиметричная, сторона, где разрастается опухоль, отстает в акте дыхания.
При перкуссии легких в определенной зоне ясный легочный звук сменяется на притупление в зоне уплотнения тканей. Границы сердца могут быть увеличены, если состояние здоровья больного усугубилось хронической сердечной недостаточностью. Аускультативно дыхание в пораженных участках ослаблено или отсутствует, слышно влажные или сухие хрипы. Тоны сердца приглушены, иногда отмечается систолический или диастолический шум.
Обратите внимание! На рентгенограмме на месте новообразования легкого определяется тень круглая по форме, однородная, имеющая четкие контуры. Для более детального визуального исследования рекомендована магниторезонансная и компьютерная томография.
Важно провести бронхоскопию – эндоскопический метод исследования, в процессе которого существует возможность сделать биопсию, что позволяет изучить опухоль микроскопически. Ее также по тем или иным показаниям делают пункционно, под контролем ультразвукового или рентгенологического исследования.
Для определения вентиляционной недостаточности и жизненной емкости легких назначается спирография.
Для уточнения наличия хронической сердечной недостаточности пациент должен пройти электрокардиограмму, ультразвуковую диагностику сердца, сдать мочу и кровь на лабораторное исследование.
Лечение и профилактика
Лечение фибромы легкого включает в себя хирургическое вмешательство и консервативную терапию.
![]()
Объем операции зависит от размера новообразования, так как его нужно удалить полностью для того, чтобы избежать осложнений и повторного возникновения патологии. При центральном расположении опухоль удаляется резекционно с дальнейшим ушиванием дефекта. Периферические фибромы удаляют путем вылущивания, подразумевающего удаление пораженного участка без травматизации окружающих здоровых тканей. Все манипуляции проводят торакальные хирурги.- В послеоперационный период выписываются иммуномодулирующие препараты, противовоспалительные медикаменты стероидной и нестероидной природы, анальгетики для уменьшения болевого синдрома на месте шва. Для улучшения вентиляции легких аэрозольно вводят вещества, действующие на рецепторы бронхов и расширяющие их просвет.
Для профилактики развития инфекции дыхательных путей применяются антибиотики и синтетические антибактериальные средства широкого спектра действия: фторхинолоны, сульфаниламиды, цефалоспорины, пенициллины.
Обратите внимание! Для восстановления водно-электролитного баланса внутривенно капельно вводят глюкозу, растворы солей калия, натрия, кальция, магния и других жизненно необходимых минералов.
При правильной диагностике и терапии прогноз благоприятен, рецидивы практически отсутствуют. Профилактика заключается в устранении негативных факторов, которые влияют на дыхательную систему человека. Стоит избегать мест с большим скоплением дыма, поменять работу или использовать средства индивидуальной защиты, отказаться от курения, лечить инфекционные болезни, своевременно обращаться к доктору при появлении первых симптомов. Важно правильно питаться и соблюдать режим труда и отдыха.


Описание
Фиброз легких – это процесс, характеризующийся замещением легочной ткани фиброзной (рубцовой), что сопровождается нарушением дыхательной функции.
Благодаря работе наших легких происходит насыщение крови кислородом, необходимым для потребления энергии, а также выделение углекислого газа, который образуется как побочный продукт в процессе жизнедеятельности клеток. Развитие фиброза легких приводит к уменьшению объема нормально функционирующей легочной ткани, как следствие, снижается эффективность дыхания.
Замещение легочной ткани соединительной может происходить как в одном легком, так и в обоих одновременно. В зависимости от этого выделяют односторонний и двусторонний фиброз. Помимо этого, фиброз легких разделяют на очаговый, при котором поражается небольшой участок легочной ткани, и тотальный, при котором патологический процесс распространяется практически на все легкое.
Причины развития фиброза легких многообразны:
- заболевания дыхательной системы (хронический бронхит с бронхообструктивным синдромом, пневмония, туберкулез, хроническая обструктивная болезнь легких);
- заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка, системная склеродермия);
- воздействие производственных факторов, негативно влияющих на органы дыхания. Например, при длительном вдыхании на производстве пыли силикатов возникает силикоз. Также к профессиональным заболеваниям относится асбестоз, возникающий вследствие вдыхания пыли асбеста;
- длительный прием некоторых лекарственных средств (антиаритмические препараты, средства, используемые для лечения злокачественных образований);
- наличия васкулита (заболевания, сопровождающегося воспалением стенок кровеносных сосудов);
- идиопатический или первичный фиброз легких, точная причина которого не установлена.
Прогноз заболевания относительно неблагоприятный, прогрессирование патологического процесса приводит к развитию пневмосклероза, а затем цирроза легких, что значительно снижает качество жизни человека и может привести к инвалидности. Кроме того, данное состояние приводит к появлению таких грозных осложнений, как хроническая дыхательная недостаточность, легочная гипертензия, хроническая сердечная недостаточность. Поэтому крайне важно, как можно раньше обратиться к специалисту, который, в свою очередь, назначит необходимый спектр диагностических процедур и необходимое лечение.
Симптомы
Изначально фиброз легких проявляется общей слабостью, снижением трудоспособности, повышенной утомляемостью. Кожные покровы становятся бледными, в некоторых случаях можно отметить синюшный оттенок. В особенности цианоз наблюдается на кончиках пальцев рук и ног, в области носогубного треугольника, на кончике носа. Также отмечается нарушение сна, наблюдается повышенная сонливость в дневное время и бессонница ночью. Некоторые пациенты предъявляют жалобы на снижение массы тела.
Основным симптомом, который значительно снижает качество жизни человека, является одышка. Одышка характеризуется изменением частоты и глубины дыхания, в большинстве случаев сопровождается ощущением нехватки воздуха. Изначально она появляется при физической нагрузке, затем по мере прогрессирования процесса начинает беспокоить человека в спокойном состоянии. Кроме того, возможно появление кашля, преимущественно сухого характера, однако в некоторых случаях отмечается влажный кашель с выделением небольшого количества вязкой мокроты. Характер мокроты - слизистый, реже – слизисто-гнойный, что будет указывать на присоединение вторичной инфекции.
- отеки, начинающиеся со стоп, затем затрагивающие голени, бедра и т.д.;
- прогрессирующая одышка, возникающая не только при незначительной физической нагрузке, но также и в покое;
- набухание и пульсация шейных вен;
- периодическое ощущение дискомфорта или боли в области сердца;
- ощущение сердцебиения или перебоев в работе сердца.
Диагностика
Диагностика начинается со сбора жалоб и анамнеза заболевания. Обращается внимание на прогрессирующую одышку, которая возникает не только во время физической активности, но также и при нахождении в спокойном состоянии. Во время разговора с пациентом важно тщательно выяснить о наличии заболеваний, которые могут привести к фиброзу легких. В особенности интересуют заболевания со стороны дыхательной системы: пневмония, туберкулез, хроническая обструктивная болезнь легких, хронический бронхит, осложненный бронхообструктивным синдромом, бронхиальная астма. Следует учитывать, что не только заболевания дыхательной системы способны привести к фиброзу легких, поэтому необходимо уточнить наличие системных заболеваний (системная красная волчанка, ревматоидный артрит, системная склеродермия), возможность воздействия производственных факторов.
После беседы с пациентом врач приступает к осмотру, в ходе которого обращается внимание на бледные кожные покровы, наличие цианоза, изменение формы концевых фаланг пальцев кистей по типу барабанных палочек, если таковы имеются. Затем производится аускультация (выслушивание) и перкуссия (простукивание) легких. При незначительном объеме поражения легочной ткани какие-либо специфические изменения во время аускультации и перкуссии отсутствуют.
Следующий этап диагностики заключается в назначении общих лабораторных анализов (общий анализ крови, общий анализ мочи, биохимический анализ крови), которые позволяют оценить общее состояние организма. Для определения жизненной емкости легких пациент отправляется на спирографию. Это своеобразный метод оценки состояния легких путем измерения объема и скорости выдыхаемого воздуха. Данная процедура не сложная в исполнении, не требует от пациента предварительной специальной подготовки, абсолютно безболезненная и занимает несколько минут. Спирография позволяет оценить функциональный резерв легких.
Лечение
Очаговый фиброз легких, который никак себя клинически не проявляет и не приносит дискомфорт пациенту, не нуждается в лечении. Зачастую очаг фиброза выявляется случайно при профилактическом рентгенологическом исследовании легких. При его обнаружении рекомендуется следить за динамикой процесса и не затягивать с обращением к специалисту в случае появления симптомов со стороны дыхательной системы.
Тотальный фиброз нуждается в назначении лекарственных средств, обладающих антифиброзной активностью. Использование данных препаратов позволяет уменьшить разрастание фиброзной ткани, что благоприятно влияет на течение заболевания.
Помимо этого, не стоит забывать о важности специально разработанных физических тренировок, которые позволяют улучшить, на сколько это возможно, работу легких, в результате чего увеличивается насыщение крови кислородом.
Для устранения кислородной недостаточности используется оксигенотерапия (кислородотерапия). Кислород незаменим в процессе клеточного дыхания, необходимого для жизнедеятельности человека. При фиброзе легких насыщение крови кислородом значительно уменьшается. Для компенсирования данного состояния назначаются курсы оксигенотерапии. Однако также важно знать, что при частом использовании чистого кислорода или ингаляционных смесей с высокой концентрацией кислорода может развиться кислородная интоксикация. Данное состояние проявляется сухостью во рту, сухим кашлем, болями в грудной клетке, в некоторых случаях наблюдается судорожный синдром, что свидетельствует о гипертоксическом поражении головного мозга. Чтобы не допустить кислородную интоксикацию, важно строго следовать принятым нормам и тщательно следить за изменением состояния пациента во время сеанса оксигенотерапии.
Если вышеперечисленные методы лечения не дают должной эффективности, встает вопрос о трансплантации легких. Для такой сложнейшей операции существуют определенные показания:
- существенное уменьшение жизненной емкости легких;
- уменьшение диффузной способности легких более, чем в 2 раза;
- дыхательная недостаточность в стадии декомпенсации.
Такое решение проблемы в некоторых ситуациях является единственным способом продлить жизнь человеку. Согласно статистике, большая часть пациентов, перенесшие трансплантацию легких, продлили свою жизнь на 5 и более лет. После такой сложнейшей операции пациентам следует периодически консультироваться у терапевта и пульмонолога. Это необходимо для оценки общего состояния организма и функционирования трансплантированных легких.
Лекарства
Основными препаратами, используемые в лечении фиброза легких, являются:
- глюкокортикоиды;
- цитостатики;
- антифиброзные средства.
Назначение глюкокортикоидов системного действия (преднизолона, дексаметазона) облегчает общее состояние организма. Также считается, что препараты данной группы способны влиять на замещение нормальной легочной ткани соединительной, затормаживая этот процесс. Однако имеется и отрицательная сторона приема глюкокортикоидов. В лечении фиброза глюкокортикоиды назначаются на длительный промежуток времени, в некоторых случаях курс приема может достигать до 3 месяцев. Такой продолжительный прием опасен развитием побочных эффектов. К ним относятся:
- повышение артериального давления, что в особенности опасно для людей, страдающих артериальной гипертензией. На фоне приема глюкокортикоидов может наступить резистентность к раннее подобранной антигипертензивной терапии;
- обострение язвенной болезни желудка или двенадцатиперстной кишки;
- остеопороз, который приводит к повышенной ломкости костей;
- увеличение массы тела;
- гипергликемия. Поэтому, принимая глюкокортикоиды, важно следить за уровнем гликемии. Особое внимание необходимо уделять людям, имеющим сахарный диабет.
Появление перечисленных симптомов служит причиной обращения к лечащему врачу, который, в свою очередь, или корректирует дозировку препарата, или производит его отмену.
Применение цитостатиков (азатиоприна, циклофосфамида) также сопровождается некоторыми побочными эффектами: нарушается функция половых желез, происходит угнетение гемопоэза, наблюдаются нежелательные эффекты со стороны желудочно-кишечного тракта, нефро- и гепатотоксичность. Наиболее щадящим в этом плане препаратом данной группы является азатиоприн. Данный препарат способен блокировать клеточное деление и перерождение тканей в фиброзную, что имеет значительную роль в лечении фиброза легких. Прием препарат категорически запрещается в период беременности и лактации, также нежелателен при имеющейся почечной или печеночной недостаточности.
Также к антифиброзным препаратам относится колхицин, который способен угнетать выработку фибронектина. При длительном приеме можно обнаружить картину миелосупрессии, то есть снижение в крови лейкоцитов, а также не редким случаем является тромбоцитопения (снижение тромбоцитов), временная алопеция, миопатия, периферические невриты и т.д.. Препарат противопоказан при выраженном нарушении функций печени и почек, сердечно-сосудистой патологии, гнойных инфекциях, беременности и лактации. Во всех остальных случаях использование препарата оправдано.
Народные средства
В первую очередь следует выполнять мероприятия, направленные на предотвращение развития фиброза легких. Во многих случаях к фиброзу легких приводят заболевания дыхательной системы, в частности пневмония, которая может привести к замещение легочной ткани на соединительную при отсутствии лечения, самостоятельной отмены пациентом антибактериальной терапии, не соблюдении рекомендаций врача. Поэтому крайне важно при появлении первых симптомов заболевания не пренебрегать своими состоянием, а обратиться к специалисту и строго следовать его назначениям. Кроме того, такие заболевания, как хронический бронхит с явлением бронхообструкции, бронхоэктатическая болезнь легких, хроническая обструктивная болезнь легких, при длительном течении процесса также могут привести к развитию фиброза. Учитывая это, важно избегать факторов, воздействие на организм которых приводит к обострению процесса. С этой же целью рекомендуется ежегодная вакцинация против гриппа. Людям, вынужденным длительное время использовать антиаритмические препараты, необходимо внимательно относиться к появлению симптомов со стороны органов дыхания. В случае их обнаружения следует незамедлительно обратиться за помощью к врачу, а также настоятельно рекомендуется не забывать о ежегодном прохождении рентгенологического исследования органов грудной клетки.
Отдельное внимание нужно уделить людям, работающих на производствах с профессиональными вредностями. Длительно вдыхание органической и неорганической пыли приводит к развитию заболеваний легких, в конечном итоге приводящих к фиброзу. Поэтому не стоит пренебрегать техникой безопасности, в частности использованием специальных приспособлений, защищающих верхние отделы дыхательной системы.
Рецепты народной медицины в некоторой степени помогают облегчить общее состояние человека, страдающего фиброзом легких. Например, прекрасным эффектом обладает отвар из ягод шиповника и корня девясила. Для его приготовления следует измельчить перечисленные компоненты, затем 4 столовые ложки сухого сырья залить 4мя стаканами воды и поставить на медленный огонь. После закипания следует подержать на огне еще в течение 15 мин. Затем полученный отвар заливается в термос и настаивается 3 часа, после чего тщательно процеживается. Рекомендуется принимать по половине стакана 3 раза в день перед едой. Курс прием составляет от 1 до 2 месяцев. Важно не прерывать курс приема и всегда иметь под рукой готовое средство. Комбинация из шиповника и девясила способствует разжижению мокроты, тем самым облегчается ее отделение. Кроме того, данный отвар защищает легочную ткань от воспалительных процессов.
Также широко используется рецепт с использование анисового семени. Для приготовления данного средства следует предварительно подготовить 1 столовую ложку анисовых семян, которые заливаются 1 стаканом холодной воды. Полученная смесь ставится на огонь и доводится до кипения, после чего сразу же убирается с плиты. Рекомендуется употреблять полученное средство по половине стакана 1 раз в день.
Читайте также: