Фиброз и фиброматоз это одно и тоже
Эластофиброма (спины) описана впервые О. Н. Jarv A. E. Saxen. Редко встречающаяся, нечетко отграниченная узловатая опухоль, локализующаяся преимущественно на спине с фасциями и мышцами под лопаткой н в межлопаточной области. Может достигать 10—15 см в поперечнике Возникает у людей пожилого возраста, чаше у женщин. Не рецидивирует и не метастазирует. Опухоль плотная, серовато-белого цвета. Может быть двусторонней, может инфильтрировать периост лопатки и прилежащих ребер. Многими авторами описывается как мягкий, уплощенный узел, часто трудно отличимый от липомы.
Микроскопически опухоль состоит из бедной клетками фиброзной ткаин с большим количеством волокон и с примесью тонких прослоек жировой ткани. Волокна в опухоли толстые, оксифильиые, частью ШИК-положительные, дают резко выраженную реакцию при окраске на эластику. Каждое такое волокно окружено нежными аргирофильными волоконцами. Волокна имеют структуру пружины, флюоресцируют в ультрафиолетовом свете, перевариваются эластазой.
По А.Р. Stout, в динамике эластофибромы можно отметить ряд стадий первоначально происходит активация фибробластов в ответ на повреждение, затем образуются тонкие ветвистые волоконца, в дальнейшем они импрегируются материалом, дающим реакцию иа эластин, позже появляются оболочки из коллагена, а сами волокна под действием мышечной тяги выпрямляются Часть авторов расценивают эластофиброму как дегенеративный процесс в сочетании с регенеративным тумороподобным процессом. При ультраструктурном исследовании в ряде случаев эластический материал был обнаружен интраиеллюлярно, что позволило высказать соображение о нарушении синтеза промежуточной субстанции фибробластоподобными клетками.

Некоторые авторы расценивают эластофиброму как реактивный процесс, возможно связанный с травмой. Она наблюдается, главным образом, у лиц тяжелого физического труда. Вопрос о природе волокон в эластофиброме обсуждается, предполагают, что они состоят из эластина или же речь идет об «эластической дегенерации коллагена.
Фиброматоз. Этот термин часто употребляется неоднозначно В настоящее время наиболее правильно рассматривать фиброматоз как диспластический процесс соединительной ткани, своеобразное нарушение ее развития в процессе эмбриогенеза и в постнатальном периоде. Морфологически это выражается в пролиферации фибробластических элементов, часто с инфильтрацией окружающих тканей. Фиброматоз не имеет ни признаков процесса воспалительного происхождения, ни черт определенной опухоли, встречается во все периоды жизни в любом месте, может быть локализованным и генерализованным. Общими для всех фиброматозов являются тенденция к рецидивам после хирургического лечения, способность спонтанно регрессировать, осложняться контрактурами, а иногда сочетаться с болезнями других органов.
Многогранность и своеобразие клинико-морфологических проявлений фиброматоза позволяют считать его наиболее частым видом так называемых псевдосаркоматозных поражений.
Значительную роль в изучении и расширении представлений о фиброматозах сыграли работы S. Kauffman, A. P. Stout (1965). F. M. Enzinger (1965), D. Н Mackenzie (1970), Р W Allen (1977), М Larregue и соавт. (1980), в которых рассматривались и вопросы классификации. Наиболее правильным в настоящее время признано разделение фиброматозов на 2 вида врожденные и ювенильные; смешанные. Среди врожденных и ювенильных рассматривают врожденный фибросаркомоподобный фиброматоз, врожденный генерализованный фиброматоз, врожденный мультицентричный фиброматоз врожденный локализованный фиброматоз. фиброматоз шеи, диффузный инфантильный фиброматоз. фиброзную гамартому младенцев, рецидивирующую фиброзную опухоль пальцев, ювеннльную ангиофиброму носоглотке, наследственный гингивальный фиброматоз, множественный ювенильный гиалиновый фиброматоз.
Смешанные формы фиброматозов подразделены на 2 подгруппы, фиброматозы типа Дюпюитрена и фиброматозы десмоидного типа. К фиброматозам типа Дюпюитрена отнесены ладонный, подошвенный и фиброматоз полового члена, к фиброматозам десмоидного типа абдоминальный, экстраабдоменальный и интраабдоминальный.
Различают несколько разновидностей фибром, поэтому крайне важно понять, чем они различаются между собой. Женщин больше волнует вопрос отличия фибромы и фиброаденомы. Фиброма представляет собой доброкачественное новообразование из фиброзной соединительной ткани, возникающее в результате стремительного и неконтролируемого деления и роста клеток. А вот фиброаденома состоит из железистой ткани и произрастает в молочной железе.
Определение терминологии
Формирование фибромы происходит под кожей в дерме или в верхнем слое эпидермиса. Опухоль поражает кожу, слизистые оболочки, сухожилия, молочную железу, матку. Фибромы диагностируют преимущественно у взрослых пациентов различного возраста, детей они поражают намного реже. Факторы, провоцирующие появление фибромы, на данный момент, достоверно науке не известны.
Фиброма часто сочетается с пролиферацией различных тканей. В связи с этим выделяют следующие типы опухолей:
- ангиофиброма;
- фиброаденома;
- фибромиома.
Фиброма и фиброаденома отличаются по строению и имеют различные требования к терапии. Вернуться к оглавлению
| Вид опухоли | Особенности | Локализация | Требования и лечение |
| Фибромиома | Доброкачественное новообразование из соединительной и мышечной ткани. | Чаще диагностируется фибромиома матки, сопровождаемая кровотечением, снижением гемоглобина, сбоями в менструальном цикле. | Требуется регулярное посещение женской консультации и систематического наблюдения врача. Терапия будет оперативной. |
| Ангиофиброма | Доброкачественная опухоль, состоящая из сосудистой и соединительной ткани. Ангиофиброма имеет вид ограниченного выпуклого узла в диаметре от 5 мм, растущего на широком основании. В отличие от фибромы имеет более плотную консистенцию. | Новообразование чаще всего появляется на кожных покровах и носоглотке. В последнем случае возможны обильные носовые кровотечения. | Лечение хирургическое. |
| Фиброаденома | Доброкачественное разрастание фиброзной и железистой ткани. Представляет собой небольшой узел, находящийся в тканях молочной железы. Патология проявляется у женщин детородного возраста. Впервые обнаруживается при самоосмотре или при УЗ-исследовании. | Фиброаденома обычно поражает молочные железы. | Лечение оперативное. |
| Фибросаркома | злокачественная опухоль, состоящая из соединительной ткани. Клинические проявления зависят от расположения новообразования. | Поражает мышцы, сухожилия. | Лечение хирургическое. Перед и после операции проводят курсы лучевой терапии с последующим использованием цитостатических препаратов. |

Структура фиброаденомы – волокнистая, иногда с включением кист. Вернуться к оглавлению
Фиброма и фиброаденома — плотные новообразования круглой или овальной формы, имеющие бежевый или светло-розовый цвет, с четким очертанием, слегка поднимающиеся над кожными покровами. Особенности выявляются при гистологическом исследовании. Узел фиброаденомы волокнистый, иногда с кистозными образованиями, однородный, грязно-белого цвета. Протоковые структуры небольших размеров, округлой формы, а вокруг концентрично расположена соединительная ткань. Фиброма представлена созревшей соединительной тканью, узлы коллагеновых нитей располагаются хаотично, при этом присутствует нехарактерное сочетание клеток и волокон.
Факторами, провоцирующими появление, опухолей принято считать:
- наследственность;
- возраст;
- гормональные сбои;
- эндокринные заболевания (сахарный диабет, акромегалия);
- чрезмерную инсоляцию;
- частые переохлаждения;
- нерациональное питание;
- нарушение функции печени.
Фиброаденомы могут поражать разные участки молочной железы, в разной деструктивной степени. Вернуться к оглавлению
Виды фиброаденомы
Согласно ВОЗ, существуют следующие основные виды фиброаденом:
- Периканаликулярная. Новообразование в молочной железе, при котором происходит разрастание соединительной и фиброзной ткани вокруг молочных протоков.
- Интраканаликулярная. Особенность — фиброзная и соединительная ткани разрастаются внутрь протоков, составляющих молочную железу.
- Смешанная. Распространенный вид, который сочетает в себе особенности первых двух типов фиброаденомы.
- Филлоидная (листовидная) опухоль. Наиболее грозный вид новообразований, основной характерной особенностью которого являются быстрый рост опухоли и крупные размеры ― может занимать более 2/3 груди).
Симптоматика и диагностика
На начальной стадии недуг бессимптомен. Первые симптомы фиброаденомы молочной железы женщина в большинстве случаев обнаруживает самостоятельно. Первое, что удается заметить — небольшой уплотненный узелок, не спаянный с окружающими тканями. Он безболезненный, перед началом менструации набухает и вызывает дискомфорт. Часто можно происходит увеличение подмышечных лимфоузлов. При обнаруженной симптоматике следует обратиться к гинекологу или маммологу.
Точная диагностика происходит по такой схеме:
- клинический осмотр с пальпацией молочных желез;
- УЗ-исследование;
- биопсия с гистологическим исследованием;
- маммография.
Показаниями к операции, на основе проведенных исследований могут служить — филлоидный тип опухоли, быстрый рост, большие размеры или желание пациентки удалить новообразование. К сожалению, специфической профилактики нет. Необходимо тщательно соблюдать режим труда и отдыха, максимально ограждать себя от стрессовых ситуаций, рационально питаться, вести здоровый образ жизни, укреплять иммунитет, регулярно, один раз в год проходить диспансеризацию и УЗ-диагностику.
Общие сведения
Фиброзные изменения в легких являются исходом многих заболеваний бронхолегочной системы, а также возникают при других заболеваниях. При прогрессировании пневмофиброза происходит постепенная перестройка легочной ткани — изменяется структура ацинуса, развивается склероз стенок бронхиол, запустевает капиллярная сеть, образуются аномальные железистые структуры. Эти изменения разрушают и деформируют легочную ткань, а на этом месте образуются кистовидные расширения и фиброзные поля. Участки фиброза могут возникать вокруг лимфатических сосудов, в межлобулярных перегородках, по ходу оттока лимфы от очагов бывшего воспаления, в ткани вокруг бронхов и сосудов.
От типа пневмофиброза и степени его распространения зависит дальнейшее течение заболевания и прогноз, поскольку он определяет степень нарушения функции дыхания и газообмена, а также выраженность клинических проявлений. Выделяют относительно благоприятные типы фиброзных изменений и неблагоприятные. При последних быстро развиваются нарушения дыхания разной степени и легочная гипертензия, что в итоге приводит к ухудшению качества жизни пациента и укорочению ее продолжительности.
Патогенез
Конечные отделы дыхательного тракта состоят из бронхиол (терминальных и респираторных), ацинусов и долек. Терминальные бронхиолы — воздухопроводящие, а респираторные участвуют в газообмене, поскольку через поры связаны с альвеолами. Ацинус — это структура легкого, где происходит газообмен, включает несколько респираторных бронхиол. Ацинусы (от 3 до 24) объединяются в легочные дольки. Каркас дольки включает междольковые перегородки, периартериальную, перибронхиальную соединительную ткань, соединительную ткань перегородок альвеол и ацинусов.
Соединительная ткань состоит из коллагеновых, ретикулярных и эластиновых волокон. Переплетения волокон коллагена и эластина имеются вокруг бронхов и в альвеолярных стенках, что обуславливает эластические свойства легких. Коллаген обеспечивает жесткость внутрилегочного каркаса.
Клетки соединительной ткани (гладкомышечные и фибробласты) синтезируют эластин и коллаген. Первостепенная роль его — поддержание тонуса терминальных отделов дыхательных путей. Одновременно клетки соединительной ткани синтезируют и ферменты (протеазы), ответственные за разрушение эластина и коллагена. Ферментная и антиферментная система в обычных условиях находятся в равновесии. В условиях инфекционного воспаления они продолжают оказывать эластолитическое (направленное на разрушение) действие за счет высокой продукции эластазы (фермент, разрушающий эластические волокна, эластин, коллаген). Это вызывает разрушение нормального соединительнотканного матрикса, происходит разрушение альвеолярных стенок и формируются общие полости. Избыточная продукция эластазы либо отсутствие ферментов для ее разрушения отмечается при ряде заболеваний легких (ХОБЛ, эмфизема, муковисцидоз).
Параллельно при воспалительных процессах отмечается активация фибробластов, которые продуцируют коллаген. В результате происходит усиленный процесс развития соединительной ткани в паренхиме легких и формирование фиброза. Развитию фиброзных изменений предшествует отек и инфильтрация легочной ткани. При разрушении мембраны альвеол на этом месте развивается внутриальвеолярный фиброз — разрастания соединительной ткани распространяются внутрь альвеол. Потом в патологический процесс вовлекается соединительная ткань вокруг артерий и бронхов.
В настоящее время более приемлемой теорией патогенеза силикоза и прочих пневмокониозов является иммунологическая, которая утверждает, что развитие данных профессиональных заболеваний невозможно без фагоцитоза пылевых частиц альвеолярными макрофагами. Скорость их гибели зависит от фиброгенной агрессивности пыли и пропорциональна ей. Гибель альвеолярных макрофагов — обязательный этап при образовании силикотического узелка. Формирование узелка возможно при условии многократно повторяющегося фагоцитирования пыли. Образующиеся провоспалительные медиаторы (цитокины) провоцируют накопление воспалительных клеток в перегородках альвеол, а кислородные радикалы, повреждая ткани легкого, вызывают гибель макрофагов.
Протеолитические ферменты (металлопротеиназа и эластаза) высвобождаются из разрушенных макрофагов и разрушают ткани легкого. Фаза воспаления сопровождается восстановительными процессами, при которых факторы роста стимулируют образование клеток, эпителия и новых сосудов в поврежденных тканях. Неконтролируемые процессы эпителизации приводят к развитию фиброза. Одно из ключевых значений в фиброгенезе имеют факторы роста. Доказано их стимулирующее действие на разрастание фибробластов и разрушение коллагена и фибронектина (высокомолекулярный белок соединительной ткани). При идиопатическом фиброзе отмечается преобладание фиброза при не выраженных воспалительных изменениях. Основным механизмом прогрессирования пневмофиброза является постоянное повреждение эпителия альвеол с нарушением его регенерации и избыточным отложением соединительной ткани в связи с активацией фибробластов.
Классификация
По распространенности и рентгенологическим или КТ признакам:
- Прогрессирующий.
- Не прогрессирующий.
Отдельно выделяется идиопатический фиброз легких — особая форма/вариант хронической фиброзирующей интерстициальной пневмонии неизвестной этиологии, которая неуклонно прогрессирует и является причиной смертности. Возникает преимущественно у людей старшего возраста и поражает только легкие. Процесс чаще локализуется в периферических отделах легких и проявляется интерстициальным воспалением альвеол с формированием вокруг альвеолярных ходов фиброза.
Как сказано выше, причины заболевания неизвестны, но выделяют факторы, которые усугубляют идиопатический легочный фиброз — это курение, вдыхание неорганической и органической пыли, вирусная инфекция, сахарный диабет. Заболевание чаще всего встречается у пациентов в возрасте старше 50 лет. Частота заболевания увеличивается с возрастом и преобладает после 60–70 лет.
Причины
Причиной пневмофиброза являются различные заболевания легких:
Общие причины
- Вдыхание отравляющих веществ.
- Воздействие лучевой терапии, последствием которой является постлучевой фиброз легких. Наиболее часто постлучевой фиброз развивается после облучения области средостения при лимфогранулематозе и раке молочной железы. При проведении лучевой терапии также возможно развитие фиброза плевры. В острый период после облучения часто развивается легочная недостаточность, а в поздние сроки — радиационный пневмонит, внутриальвеолярный и интерстициальный фиброз. Такие осложнения объясняются тем, что в фокус облучения попадает зона лёгких, которые очень чувствительны к ионизирующему излучению и быстро повреждаются. При лучевом лечении рака молочной железы доза составляет 70-80 Гр, а предельная радиационная переносимость легких 35-40 Гр. Частота возникновения осложнений зависит от суммарной очаговой дозы. При этом значение имеют возраст пациента и локализация очага. Лица старше 70 лет имеют осложнения радиотерапии в 1,5 раза чаще, нежели лица в 40-60 лет. Чем ближе к средостению находится фокус, тем реже появляются радиационные поражения легких. Периферические участки больше страдают от радиационного воздействия.
- Прием медикаментов: Метотрексата, Амиодарона, Проктолола (фиброз может развиваться и через много месяцев после окончания лечения этим препаратом), Пропранолола (возможен фиброз плевры). При приеме нитрофуранов развивается фиброзирующий альвеолит, а Метисергид и Эрготамин вызывают склероз плевры.
Симптомы
Основной жалобой при медленно текущем фиброзе легких является одышка, которая возникает на первых порах при физических нагрузках. По мере прогрессирования процесса одышка нарастает, что приводит больного к инвалидизации: он не может обслуживать себя, ходить и даже произнести фразу. У некоторых болезнь прогрессирует медленно, поэтому больные постепенно адаптируются к своему состоянию, снижая двигательную активность. Частый симптом легочного фиброза — сухой кашель, который отмечается в 75% случаев, гораздо реже больных беспокоит кашель с мокротой. При тяжелых формах заболевания может быть гнойная мокрота. Реже встречается боль и дискомфорт в грудной клетке. Температура и кровохарканье не являются характерными симптомами для идиопатического фиброза.
В целом симптомы определяются основным заболеванием, на фоне которого развился пневмофиброз. Например, при силикозе они скудные и неспецифичные: кашель, одышка при нагрузке и мокрота. При данном заболевании следует обратить внимание на выраженность изменений на рентгеновских снимках и скудость жалоб больного. При образовании крупных фиброзных узлов и вовлечении плевры, появляются жалобы на покалывание между лопатками и боли в грудной клетке. При хроническом бронхите больных беспокоит кашель с мокротой.
Анализы и диагностика
В диагностике используются:
- Флюорография ирентгенография легких. Как скрининговый метод используется флюорография. Фиброз корней легких на флюорограмме наблюдается при бронхитах, бронхите курильщика, профессиональных заболеваниях легких. На флюорограмме это выглядит так:
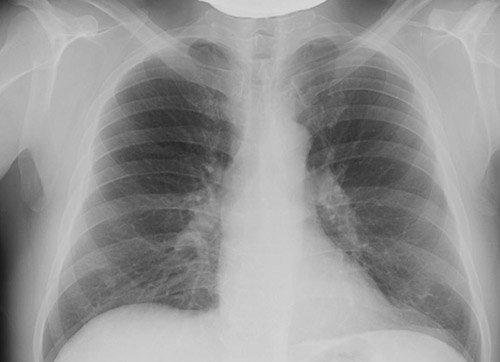
При пневмокониозах определяется измененный легочный рисунок за счет диффузного фиброза, имеющего сетчатую или ячеистую форму, преимущественно в нижних и средних отделах. Выявляются также линейные затемнения неправильной формы, отражающие фиброз вокруг бронхов и сосудов. При туберкулезе в верхних долях определяется сгущение и деформация легочного рисунка, может быть линейный пневмофиброз, а к корню легкого отходит фиброзная дорожка. При цирротическом туберкулезе фиброзные изменения преобладают над распространенностью инкапсулированных очагов.
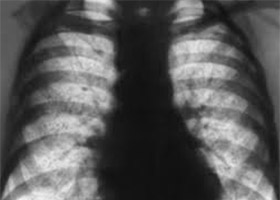
Единичный фиброзный тяж в легких, как рентгенологический признак, выявляется после перенесенного воспалительного процесса (пневмония, туберкулез). Единичный фиброзный тяж не опасен и не сказывается на функции дыхания, хотя обратного развития его не бывает. Гораздо опаснее распространённый (диффузный) тяжистый пневмофиброз, который формируется при идиопатическом фиброзирующем альвеолите. Потом появляются диффузные изменения в виде мелкосетчатой деформации легочного рисунка.
Они носят двухсторонний характер и выражены в отделах легких над диафрагмой. Характерно уменьшение объема легких, поэтому отмечается высокое стояние купола диафрагмы. При прогрессировании заболевания прогрессируют фиброзные изменения и дыхательная недостаточность.
Лечение фиброза легких
Как лечить фиброз легких? Специфического лечения фиброзов не существует и обратного его развития не происходит. Тем не менее, предпринимаются попытки воздействовать на него. Приостановить его развитие можно в случае, если пневмофиброз является исходом воспалительных или аутоиммунных заболеваний бронхолегочной системы, которые протекают с периодическими обострениями. Если проводить лечение, устраняющее воспаление (в том числе и иммунное), улучшить дренажную функцию бронхов, то можно приостановить прогрессирование.
При идиопатическом легочном фиброзе также назначают низкие дозы преднизолона и циклофосфан. Однако нет точных доказательств в пользу того, что выживаемость этих больных улучшается при лечении одним преднизолоном или при использовании комбинированной терапии. При этом риск развития побочных реакций выше вероятности улучшения функции легких. Единственными препаратами с доказанной эффективностью, проявляющими антифиброзирующие действие при этом заболевании, являются пирфенидон (препарат Эсбриет) и нинтеданиб (препарат Варгатеф). Они ослабляют пролиферацию фибропластов и прогрессирование фиброза. Другие препараты показали свою эффективность в экспериментах на животных — ципрогептадин и кетансерин подавляли синтез коллагена и препятствовали отложению фибротических масс в легочной ткани.

Предпринимаются попытки повлиять на пневмофиброз препаратами, обладающими ферментативной активностью. Так, применяется Лонгидаза в свечах (содержит фермент тестикулярную гиалуронидазу) в виде монотерапии или в составе комплексного лечения. Исследованиями доказано, что данный препарат не действует на нормальную соединительную ткань, а разрушает измененные ткани в области фиброза. Лонгидаза обладает также антиоксидантными и противовоспалительными свойствами и действует длительно за счет полимерного носителя в формообразующей основе свечи.
При ректальном введении препарат проникает во все органы и ткани. В пульмонологии и фтизиатрии применяется по 1 свече через 2-3 дня, рекомендуется провести 10-20 введений. При необходимости можно провести повторный курс через три месяца, а затем перейти на длительное (3-4 месяца) поддерживающее лечение — по 1 свече 1 раз в неделю. Лонгидаза может применяться и в виде инъекций по 3000 МЕ: первые 3 месяца — 3000 ЕД (1 инъекция) каждые 4 дня, затем в течение 3-х месяцев по 1 инъекции раз в две недели.
Базисное лечение всех бронхолегочных заболеваний, сопровождающихся одышкой (ХОБЛ, бронхиальная астма) составляют бронходилататоры, поскольку при пневмосклерозе возникает бронхиальная обструкция.
Прием бронхолитиков уменьшает выраженность одышки и увеличивает переносимость нагрузки. Применяются бронхолитики различных групп: бета-2-агонисты, М-холинолитики и метилксантины. Из группы М-холинолитиков чаще всего применяются: ипратропия бромид (Атровент, Ипратропиум-натив, Ипратропиум Эйр) и тиотропия бромид (Спирива, Тиотропиум-натив).
Бета-2-агонисты воздействуют быстро и улучшают самочувствие в короткие сроки, но при длительном их применении развивается резистентность. Поэтому рекомендуется сделать перерыв в использовании, после которого бронхорасширяющее действие этой группы препаратов восстанавливается. При недостаточной эффективности этих двух групп препаратов к лечению добавляют метилксантины (Диафиллин, Эуфиллин, Теофиллин и препараты прологнированного действия). Они усиливают работу дыхательных мышц и уменьшают легочную гипертензию.
Отмечается эффективность комбинированного лечения индакатеролом и гликопиррония бромидом в отношении замедления развития фиброза при ХОБЛ. Эта комбинация блокирует фиброзный ответ в организме, который возникает у больных с ХОБЛ. Ингаляционный препарат Ультибро Бризхалер содержит комбинацию этих двух веществ, которые быстро и на продолжительное время (24 часа) вызывают расслабление мускулатуры бронхов и обеспечивают бронходилатирующий эффект. Ультибро Бризхалер — это основной препарат выбора при лечении ХОБЛ, применение которого улучшает функцию легких, уменьшает частоту обострений и повышает переносимость физической нагрузки.
Муколитики (мукорегуляторы, мукокинетики) показаны не всем больным с бронхолегочными заболеваниями — только при обострении и бронхиальной обструкции за счет плохого отделения мокроты. При гнойном характере мокроты и увеличении ее количества назначаются антибиотики. Показаны также общеукрепляющие средства и витамины.
Учитывая необратимость процесса, лечение фиброза легких народными средствами неэффективно. Растительное сырье может использоваться в качестве отхаркивающих, муколитических и общеукрепляющих средств в комплексном лечении больных.
Лекарства
- Бронхолитики: Атровент, Ипратропиум-натив, Ипратропиум Эйр, Спирива, Тиотропиум-натив, Ультибро Бризхалер.
- Муколитики: Ацетилцистеин, Эвкабал, Бронхомуцин, Флюдитек, Амброл, Эрмуцин, Лазолван.
- Глюкокортикоиды: Преднизолон.
- Противоопухолевые препараты (цитистатики): Циклофосфан.
Процедуры и операции
Во время выполнения любых упражнений активно работают сердце и легкие. Специальная дыхательная гимнастика направлена на повышение функциональных возможностей легких, снижение одышки и увеличение переносимости нагрузки. В комплекс нужно включать упражнения на тренировку диафрагмального дыхания и упражнения с форсированным выдохом. За основу можно взять дыхательные упражнения по методике П. А. Бутейко. Продолжительность дыхательной гимнастики — 10 минут, а выполнять ее нужно 3-5 раз в течение дня. Идеальным вариантом является индивидуально подобранная гимнастика. Если состояние дыхательной системы позволяет можно заниматься спортивной ходьбой.
Из процедур показана заместительная кислородотерапия, которая проводится при снижении давления кислорода крови менее 60 мм рт. ст. При хронической дыхательной недостаточности кислородотерапию проводят в домашних условиях длительно (по 18 часов в сутки) в режиме малопоточной (2-5 л/мин) подачи кислорода. При тяжелой дыхательной недостаточности используют гелиево-кислородные смеси. В домашних условиях применяются концентраторы кислорода.
Для удаления из крови циркулирующих иммунных комплексов (особенно при бронхиальной астме) применяют гемосорбцию.


Фиброз печени – это заболевание, при котором нормальная паренхиматозная ткань печени заменяется соединительной тканью, в результате чего печень теряет свои функции.
Болезнь длительное время развивается бессимптомно. Это затрудняет диагностику и лечение.
Рассмотрим более подробно, что такое фиброз и как с ним справиться?
Предрасполагающие факторы
Причины возникновения фиброза печени:
- самая основная – алкоголизм, в результате повышенной нагрузки печень работает на износ;
- неправильное питание (чрезмерное употребление жирной и жареной пищи, фаст-фуда и пр.);
- длительное лечение сильнодействующими медицинскими препаратами;
- отравление химикатами;
- вирусный гепатит (особенно С);
- тяжелые системные заболевания (сахарный диабет, гипертиореоз, желчекаменная болезнь);
- снижение иммунитета.
Отдельно различают такое заболевание как врожденный фиброз печени. Это тяжелый, генетически обусловленный процесс, в результате которого страдает не только печеночная ткань, но и сосуды, и желчные протоки. Формируются аномалии в печени еще во время внутриутробного развития.
Общая информация о заболевании

Предшествует фиброзу хроническое воспаление органа.
Чтобы отграничить патогенный очаг, печень начинает вырабатывать соединительную фиброзную ткань. Она плотнее, чем паренхима печени, потому на органе формируются рубцы.
Соединительная ткань содержит в себе большое количество коллагена и межклеточного вещества. Фиброзная ткань нарушает способность печени выполнять свои функции, из-за чего страдает весь организм.
Различают три типа фиброза в зависимости от происхождения:
- первичный нецирротический – возникает на фоне хронических заболеваний сердца, эхинококкоза и бруцеллеза. Проявляется процесс нарушением проходимости печеночных сосудов, в результате чего страдает питание органа;
- перипортальный – вызван заражением органа гельминтами (шистосомоз);
- наследственный фиброз (описан выше).
В зависимости от расположения очагов фиброза выделяют:
- венулярный – очаги в центре печени;
- перицеллюлярный – поражается оболочка гепатоцита (структурная единица печени);
- зональный – большие очаги фиброза, нарушается структура всего органа, он состоит сплошь из соединительнотканных тяжей;
- перидуктальный – поражена ткань возле желчных протоков;
- смешанный фиброз.
Как проявляется болезнь?
Для фиброза печени нет специфической симптоматики. Чаще всего заболевание диагностируют случайно, во время обследования соседних органов.
При заболевании возможны следующие проявления:

- тяжесть и ноющая боль в правом подреберье;
- снижение аппетита;
- расстройства пищеварения (тошнота, рвота);
- нарушения стула;
- слабость и сонливость;
- раздражительность;
- головные боли.
Все эти симптомы появляются после 2-3 стадии фиброза. Они могут быть проявлениями другого заболевания, потому диагностика фиброза печени существенно затруднена.
В запущенных случаях (3-4 стадия) присоединяется желтуха, асцит (скопление жидкости в брюшной полости), зуд кожных покровов, изменение цвета мочи и кала, нарушения сознания (печеночная энцефалопатия).
Диагностика фиброза
При появлении патологических симптомов пациент обращается в поликлинику. Лечением и диагностикой данного заболевания занимает гастроэнтеролог либо врач-терапевт.
Для того чтобы поставить диагноз, доктор проводит осмотр. На начальных стадиях он будет не информативен. Но если у пациента фиброз 3 или 4 степени, то при пальпации будет заметно увеличение печени в размерах, а также ее более плотная структура. Пациент может пожаловаться на болезненность при надавливании.
Дополнительно для диагностики используют:

- общий анализ крови – снижение гемоглобина, эритроцитов, повышенное СОЭ;
- общий анализ мочи – наличие в нем белка, цилиндров, билирубина;
- биохимический анализ крови – повышение активности всех печеночных показателей (АЛТ, АСТ, билирубин, ЩФ и пр.);
- УЗИ печени – во время обследования можно выявить увеличение органа в размерах и изменение его структуры: тяжи соединительной ткани, очаги фиброза, паразитарные кисты, расширение желчных протоков и сосудов печени;
- непрямая эластометрия – выполняется с помощью фиброскана, позволяет оценить структуру печени без нарушения целостности кожных покровов. Аппарат оценивает эластичность тканей: фиброзная ткань более плотная, чем нормальная паренхима печени;
- МРТ, КТ – определяется количество и качество фиброзных очагов.
Для оценки стадий фиброза используют следующую шкалу:

Образование фиброзной ткани
- 0 степень – фиброза нет;
- фиброз 1 степени – нарушена функциональность печени. Портальные тракты имеют звездчатую форму. Если заболевание обнаружено вовремя и начато лечение, прогноз благоприятный;
- фиброз 2 степени – количество фиброзных очагов увеличивается. Появляются единичные перегородки в печеночных долях. С помощью лекарственных препаратов возможно нормальное функционирование печени;
- фиброз 3 степени – печень пронизана тяжами из соединительной ткани, ее размеры увеличены, желчные протоки расширены. Прогноз неблагоприятный. Лекарственная терапия дает незначительное облегчение.
- 4 степени – заболевание переходит в цирроз, который не поддается лечению. Единственная возможность выжить с таким диагнозом – трансплантация печени.
Терапия заболевания
В терапии выделяют несколько направлений:
- воздействие на причину заболевания (противовирусная, антигельминтная терапия);
- устранение воспаления;
- торможение роста фиброзной ткани.
Для снижения воспаления используют:

- гормональные противовоспалительные средства – Преднизолон, Метилпреднизолон;
- гепатопротекторы – способствуют восстановлению печеночной ткани: Эссенциале, Карсил, Урсосан, Урсофальк, Гептрал, Гептор, Урсолив, Ливодекса (применяются в течение месяца);
- антиоксиданты – блокируют окислительные процессы в клетках печени: витамины Е, С, А;
- иммуносупрессоры – лекарства, подавляющие патологическую активность иммунной системы: Азатиоприн;
- цитостатики –средства, блокирующие быстрое деление фиброзных клеток: Метотрексат, Методжект.
Для подавления роста фиброзной ткани назначают:
- иммуномодуляторы – Виферон, Эргоферон (длительность приема 10-14 дней);
- вещества, улучшающие микроциркуляцию – Пентоксифиллин;
- антипролефиративные средства – снижают продукцию соединительных клеток: Альтевир.
Большое значение имеет коррекция образа жизни. Пациенту нужно полностью отказаться от алкоголя, а также ограничить использование гепатотоксичных препаратов (НПВС, стероиды и пр.). Обязательно нужно привести свой вес к нормальным цифрам и скорректировать питание. В рационе должно быть достаточно свежих овощей и фруктов, а также нежирного мяса и рыбы.
Профилактика и прогноз
Данное заболевание легче предотвратить, чем вылечить. Для этого нужно правильно питаться, не злоупотреблять алкоголем и лекарственными препаратами. Избегайте стрессов и переутомлений. Чаще бывайте на свежем воздухе.

Сколько живут люди при фиброзе печени? Если заболевание диагностировано на ранних стадиях, то вполне вероятно, что пациент доживет до старости. При поздней диагностике (3-4 стадия) продолжительность жизни – 5-12 лет.
Чтобы вовремя начать лечение заболевания, проходите профилактический осмотр у доктора хотя бы раз в год.
Читайте также:


