Флегмоны мягких тканей клиника лечение

Общие сведения
Что такое флегмона? Флегмона (phlegmona) представляет собой острый гнойно-некротический разлитой процесс, развивающийся в подкожной, межфасциальной, межмышечной, периваскулярной/периневральной жировой клетчатке со склонностью к его распространению. Код флегмоны по МКБ 10: L03. Характерной особенностью флегмоны, отличающей ее от абсцесса является отсутствие четких границ (отсутствие пиогенной оболочки из слоя фиброзных волокон/грануляционной ткани), что способствует быстрому/обширному распространению гнойного процесса по клетчаточным пространствам с переходом на сухожилия, мышцы, кости и другие структуры.
Флегмона и абсцесс может развиваться как осложнение других гнойных процессов (карбункула, абсцесса, сепсиса), так и являться самостоятельным заболеванием. Как правило флегмоны локализуются в тех зонах, где имеются достаточные клетчаточные пространства, заполненные жировой тканью. В целом флегмоны делятся на поверхностные (подкожные/эпифасциальные) и глубокие (субфасциальные), однако ряд авторов среди субфасциальных флегмон отдельно выделяют флегмоны различных клетчаточных пространств, которые носят специальные названия, например паранефрит (флегмона околопочечной клетчатки), медиастинит (флегмона клетчатки средостенья), парапроктит (флегмона околопрямокишечной клетчатки) и др. Флегмоны могут быть самостоятельными заболеваниями или осложнениями других гнойных процессов.
Патогенез
Патогенез флегмон определяется видом возбудителя, местом его проникновения в организм и реакцией макроорганизма на его проникновение. Развитие и течение флегмон зависит от концентрации микрофлоры во входных воротах, анатомо-топографическими особенностями тканей, состояния органов и систем организма, а также общих/местных специфических неспецифических защитных факторов, которые и определяют характер воспалительной реакции.
Проникновение и размножение возбудителя вызывает реакцию тканей в виде экссудативного воспаления, то есть развивается серозная инфильтрация, однако экссудат очень быстро приобретает гнойный характер. Различают следующие переходящие одна в другую стадии патологического процесса: отек, инфильтрация тканей, гнойное расплавление, некроз. В случаях флегмоны не происходит ограничения гнойного очага с образованием грануляционного вала.
Классификация
Классификация флегмон базируется на нескольких признаках, согласно которым выделяют следующие виды флегмон.
- По течению: острую и хроническую флегмону.
- По расположению: поверхностные (патологический процесс поражает ткани до мышечного слоя) и глубокие (патологический процесс поражает ткани глубже мышечного слоя, жировой клетчатки).
- По характеру экссудата: серозно-гнойные флегмоны, гнойные, гнойно-геморрагические флегмоны и гнилостные.
- По локализации: подкожная, межмышечная, субфасциальная, межорганная, органная, забрюшинная, тазовая, флегмона кисти и стопы, флегмона шеи, флегмона челюстно-лицевой области, флегмоны подмышечной впадины и др.
- По происхождению: первичная (развивается при непосредственном попадании возбудителя в ткани организма) и вторичная (возникает при миграции патогенов из других гнойных участков).
Причины
Этиологическим фактором является преимущественно стафилококк, стрептококк, протей, кишечная палочка, анаэробная микрофлора. В случаях, когда флегмона развивается в виде осложнения какого-либо другого гнойного заболевания, то распространение инфекционного процесса происходит из непосредственно первичного очага через фасциальные влагалища и различные естественные отверстия или же лимфогенным/гематогенным путем.
Возникновению флегмоны и более тяжелому ее течению способствует снижение защитных функций организма, обусловленное иммунодефицитными состояниями, хроническими заболеваниями (туберкулез, сахарный диабет, болезни крови, истощение), хроническими интоксикациями (алкоголизм).
Симптомы
Общая симптоматика флегмон обусловлена явлениями интоксикации, а с учетом обширности процесса, симптомы интоксикации обычно сильно выражены и проявляются резкой слабостью, ознобом, жаждой, головной болью, быстрым повышением температуры до 39-40°С. При этом, для глубоких флегмон характерно более яркая выраженность и ранее появление общих симптомов. Состояние быстро ухудшается, возможно снижение артериального давления, одышка, частый слабый пульс, уменьшение мочеотделения, появляется желтушность кожных покровов и синюшность конечностей. При поверхностной флегмоне появляется краснота и отек в зоне поражения, отмечается увеличение регионарных лимфоузлов, а при флегмоне конечности, они увеличиваются в объеме.
При пальпации флегмоны отмечается неподвижное, резко болезненное, горячее на ощупь образование с лоснящейся кожей над ним, не имеющее четких границ. Движения болезненны, и боль усиливается при изменении положения тела. В дальнейшем в области воспаления происходит размягчение мягких тканей и формируется гнойная полость, гной из которой может как прорваться наружу с образованием свища, так и распространяться на прилегающие ткани, вызывая воспалительный процесс. Для острой флегмоны характерен быстрый прогресс, сопровождающийся вовлечением в патологический процесс новых участков жировой клетчатки и анатомических образований, расположенных рядом, что сопровождается тяжелой интоксикацией.
Каждая из форм флегмоны (в зависимости от характера эксудата) имеет свое специфическое течение:
- Серозная флегмона. Характерна для начального периода развития флегмоны, при котором преобладает серозное воспаление: в зоне локализации патологического процесса скапливается экссудат, при этом, лейкоциты инфильтрируют клетки жировой клетчатки. Соответственно клетчатка пропитывается мутной водянистой жидкостью приобретает студенистый вид, а граница (пиогенная оболочка) между здоровыми и больными тканями практически отсутствует. Серозная форма может трансформироваться в гнойную/гнилостную флегмону. Общее состояние страдает незначительно.
- Гнойная флегмона. Образуется в результате расплавления тканей с постепенным образованием гноя (гистолиз) с образованием беловато-желто-зеленого мутного экссудата. При этой форме флегмоны в результате расплавления тканей наблюдается частое образование свищей, язв и полостей, а также распространение гнойно-воспалительного процесса на прилегающие ткани и структуры. Для гнойных флегмон характерны острое начало, озноб, внезапное повышение температуры тела до высоких показателей, защитная (болевая) контрактура мышц.
- Гнилостная флегмона. Отмечается разрушение тканей в зоне локализации процесса с образованием газов, имеющих неприятный запах. При такой флегмоне ткани приобретают темно-зеленую/грязно-коричневую окраску, становятся рыхлыми и быстро разрушаются, трансформируясь в полужидкую массу. В результате интенсивного гнилостного распада тканей развивается тяжелая интоксикация: озноб, резкое нарастание температуры тела, снижение/падение артериального давления. Гнилостная инфекция распространяются значительно быстрее гнойной и сопровождается лимфангоитом/лимфаденитом.
- Некротическая флегмона. Проявляется образованием множества очагов некроза, которые либо расплавляются в последующем, либо отторгаются, формируя раневую поверхность. Страдает общее состояние, сопровождается ознобом и высокой температурой. В случаях благоприятного течения зона воспаления ограничивается лейкоцитарным валом и грануляционным барьером от здоровых окружающих флегмону тканей, то есть происходит локализация процесса с образованием абсцессов, которые в дальнейшем могут вскрываться самостоятельно или дренируются оперативным путем.
- Анаэробная флегмона. Вызывается не спорообразующими анаэробами. Характерен распространенный серозный воспалительный процесс с быстрым формированием обширных участков некроза тканей, сопровождаемых выделением из тканей пузырьков газа со зловонным запахом. При пальпации таких флегмон определяется мягкий хруст (крепитация), обусловленный наличием газа. Сопровождаются выраженной интоксикацией и тяжелым общим состоянием пациента.
Рассмотрим общие и местные проявления флегмоны в зависимости от ее локализации.
Наиболее часто на верхних конечностях встречаются флегмона кисти. Выделяют флегмону тенара (возвышение в основании большого пальца)/гипотенара; над- подапоневротическую флегмону срединного ладонного пространства; U-образную (перекрестную флегмону); комиссуральную флегмону (в дистальной части ладони); над- подапоневротическую флегмону тыла кисти.
Флегмона области тенара — пациенты жалуются на отек, боль и покраснение кожи в области тенара. При пальпации этой зоны резкая болезненность, также болезненны движения в первом пальце. Из общих проявлений — субфебрильная температура тела.
Флегмона гипотенара — проявляется болезненностью и напряжением тканей при пальпации, умеренно выраженным отеком, гиперемией. Боли усиливаются при движении V пальца. Явления выраженной интоксикации отсутствуют.
Комиссуральная флегмона — чаще развивается при появлении трещин омозоленной/грубой кожи ладони в области пястно-фаланговых сочленений. Воспалительный очаг локализуется в комиссуральных пространствах 2-5 пальцев. Характерны отек дистальной части двух поверхностей кисти и выраженные боли, пальцы, расположенные по соседству с гнойным очагом согнуты в межфаланговых суставах и несколько разведены, а их разгибание из-за натяжения воспаленного апоневроза ладони болезненно.
Флегмоны срединного пространства. Кожа центральной части ладони выбухает, напряжена, при пальпации резко болезненная. Особенно выражен отек со стороны тыла кисти. Значительное усиление боли вызывает попытка активного/пассивного разгибания 2-5 пальцев. При запоздалом лечении могут осложняться прорывом гнойного содержимого в щель тенара. Воспалительный процесс сопровождается головными болями, повышением температуры тела, изменениями со стороны периферической белой крови.
U-образная флегмона. Относится к наиболее тяжелой форме флегмоны кисти. Представляет совместное поражение локтевой/лучевой синовиальных сумок ладони. Пальцы незначительно приведены к ладони, активные/пассивные движения значительно усиливают боль. При пальпации выраженная болезненность в проксимальной части кисти и в зоне проекции сухожилий сгибателей 1 и 5 пальцев. Сопровождаются выраженной интоксикацией (общая слабость, головная боль, высокая температура тела). Представляет особую опасность из-за высокого риска распространения гнойно-воспалительного процесса на все клеточное и фасциальное пространство кисти.
Подкожная флегмона. Подкожная флегмона тыльной поверхности — наиболее легкая форма флегмоны кисти. Гиперемия и отек тканей носят разлитой характер и трудно установить границы гнойного очага. Общее состояние практически не страдает.
Подапоневротическая флегмона. При пальпации определяется разлитая болезненность более плотного инфильтрата, сопровождающегося гиперемией/отеком тыльной поверхности кисти. Могут присутствовать симптомы интоксикации.
Флегмона бедра — поверхностные флегмоны бедра с локализацией в бедренном треугольнике сопровождаются высоким риском распространения гнойного воспалительного процесса по глубоким межмышечным пространствам/по лимфатическим путям и через поверхностную фасцию с формированием глубоких флегмон бедра.
Флегмона голени. Локализуются преимущественно в переднем, заднем и наружном фасциальном ложе. Для глубокой флегмоны бедра и голени характерна общая симптоматика в виде озноба, вялости, потере аппетита, общей слабости, разлитой боли в месте локализации и повышение температуры тела до высоких цифр, увеличение и болезненность близлежащих лимфатических узлов. Начало острое, характерно быстрое развивитие. Местно: отёк и напряжение тканей (кожи.) В результате нарушения венозного оттока конечность существенно увеличивается в объёме. При поверхностной флегмоне можно отметить припухлость и гиперемию кожи, а также симптом флюктуации.
Флегмоны подколенной ямки. В большинстве случаев это аденофлегмона, поскольку их источником является воспаления подколенных лимфатических узлов с образованием гноя. Аденофлегмоны подколенной ямки как правило возникают в результате гноящихся ран в области ахиллова сухожилия/задненаружном отделе пяточной области. Пальпаторно — локальное повышение температуры, пальпируется очаг размягчения. Страдает функция сгибания ноги в коленном суставе, конечность принимает вынужденное положение и боли усиливаются при движениях.
Флегмона стопы. Наиболее часто флегмоны стопы возникают при проникающих через апоневроз повреждениях подошвы (глубокие подапоневротические флегмоны). При этом, в процесс часто вовлекаются пальцевые фаланги, плюсневые кости и суставы стопы с развитием гнойных артритов и остеомиелита костей стопы. Проявляется резкой болезненностью при наступлении на стопу, припухлостью, болезненностью при пальпации. Страдает общее состояние. Тыльные субфасциальные флегмоны стопы локализуются в клетчаточном пространстве между тыльной и собственной мышечной фасциями стоп. Проявляются припухлостью в месте локализации, гиперемией и болезненностью при надавливании.
Флегмона шеи. Флегмоны шеи относятся к тяжелым заболеваниям, требующих немедленной госпитализации. Ниже приведено фото флегмоны шеи.
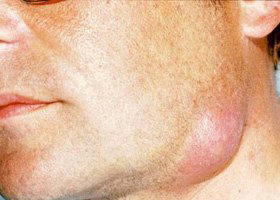
Поверхностные флегмоны шеи преимущественно локализуются над глубокой фасцией шеи в подчелюстной/подбородочной областях и вследствие их поверхностного расположения и легкой доступности для операционного вмешательства большой опасности не представляют.
Клинически они проявляются общим недомоганием, головными болями, повышением температуры тела до 38-40°С. В крови лейкоцитоз и сдвиг влево лейкоцитарной формулы. При отсутствии адекватного/своевременного лечения они могут распространяться на лицо.
Особую опасность представляют гнилостно-некротические флегмоны лица и шеи. Чаще инфекционный процесс распространяется из полости рта (фарингит, ларингит, кариесе зубов).
Глубокая флегмона шеи наиболее опасное заболевание, поскольку некротические процессы могут распространяться в клетчатку средостения с последующим развитием медиастинита. Из-за отсутствия четких диагностических признаков заболевания, поскольку очаг локализуется под глубокой фасцией шеи и диагностика глубокой флегмоны шеи часто вызывает затруднения.
Флегмоны челюстно-лицевой области условно можно разделить на две группы в зависимости от источника их возникновения: одонтогенные (основная причина заболевания пародонта, костной ткани твердых тканей зуба) и неодонтогенные (обусловленные инфицированием тканей в результате с механической травмы, тонзиллитом, ринитом, отитом). В зависимости от локализации флегмоны выделяются:
- Флегмоны с локализацией около верхней челюсти, при которых в патологический процесс вовлекаются структуры глаза (флегмона орбиты глазницы, флегмона, флегмоны височной, подвисочной, орбитальной области, флегмона слезного мешка или века, твердого/мягкого нёба).
- Флегмоны, локализующиеся около нижней челюсти (аденофлегмона подчелюстной области, подбородочной, подчелюстной области — окологлоточного, нижнечелюстного субмассетериального пространства, околоушной слюнной железы и др.)
- Флегмоны верхнего/нижнего отделов дна полости рта (флегмоны языка, подъязычной области, флегмона/абсцесс челюстно- язычного желобка, разлитая флегмона дна полости рта и др).
К общеклиническим проявлениям и флегмон челюстно-лицевой области относят явление выраженной интоксикации (потеря аппетита, общая слабость, ознобы, потливость, учащение дыхания/пульса), изменения в периферической крови, нарушение терморегуляции (повышение температуры до 39-40°С); явления токсического нефрита.
Местная воспалительная реакция проявляется в виде гиперемии, инфильтрата и отека в месте локализации флегмоны. Характерным является нарушение подвижности нижней челюсти в той или иной мере, вплоть до развития воспалительной контрактуры, нарушение слюноотделения, расстройство артикуляции, речи, реже — дыхания, резкая болезненность/нарушение акта жевания. Разнообразие клинической картины определяется локализацией флегмоны и ее распространённостью (в одном/двух-трех клетчаточных пространствах). Распространенные флегмоны характеризуются быстро прогрессирующим тяжелым течением, а эндогенная интоксикация нарастает по мере увеличения объема гнойного процесса.
Хроническая флегмона развивается при высокой сопротивляемости организма пациента на фоне микрофлоры с низкой вирулентностью и сопровождается формированием плотного, деревянистого инфильтрата.
Анализы и диагностика
Для диагностики флегмон из инструментальных методов используется УЗИ. Дифференциальная диагностика проводится с рожистым воспалением, тромбозом глубоких артериальных/венозных сосудов, остеомиелитом.
Лечение флегмоны
Как ее лечить флегмону? Независимо от локализации патологического процесса пациенту показан постельный режим. В стадии серозно-инфильтративной проводят консервативное лечение антибактериальными препаратами.
Местно: полуспиртовые компрессы с раствором Димексида, повязки на пораженную область с мазью Левомеколь. При выраженной интоксикации проводится дезинтоксикационная терапия. При необходимости назначают иммуномодулирующие препараты, витамины, общеукрепляющие средства и проводят симптоматическую терапию.
При локализации флегмоны на конечностях (флегмона стопы, кисти, бедра, голени и др.) показана иммобилизация конечности. При переходе процесса в гнойно-некротическую форму показано вскрытие флегмоны под общей анестезией и дренирование клетчаточных пространств.
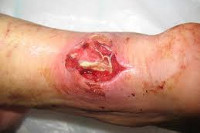
Флегмона (phlegmone) - разлитое гнойное воспаление клетчатки. В отличие от абсцесса, который отграничивается от окружающих тканей пиогенной мембраной, флегмона имеет тенденцию к распространению по клетчаточным пространствам. Этиопатогенез. Флегмона развивается вследствие внедрения в клетчатку микроорганизмов, вызывающих гнойную, гнилостную или анаэробную формы флегмоны. Возбудителями флегмоны являются гноеродные бактерии, особенно стафилококки, стрептококки, синегнойная палочка, кишечная палочка, анаэробы. Хронически протекающие деревянистые флегмоны этиологически связывают с маловирулентными штаммами различной микробной флоры - стрептококков, стафилококков, пневмококков, дифтерийных и паратифозных палочек. В клетчатку микробы проникают через ссадины, царапины, мацерацию кожи, реже гематогенным путем. Патологоанатомически различают серозную, гнилостную и некротическую формы флегмоны. При прогрессировании флегмоны воспалительный инфильтрат может распространяться на соседние ткани и органы (фасции, мышцы, кости). При благоприятном течении флегмоны гнойно-некротический участок ограничивается лейкоцитарным, а затем и грануляционным барьером, и на месте флегмоны образуется абсцесс, который может самопроизвольно вскрыться.
По клиническому течению флегмоны могут быть острыми и хроническими, склонными к отграничению и прогрессирующими. Чаще наблюдаются острые флегмоны. По локализации различают подкожную (эпифасциальную), субфасциальную, межмышечную, органную, подслизистую, межорганную, забрюшинную, поддиафрагмальную, тазовую флегмоны. Острая подкожная гнойная флегмона характеризуется появлением резких болей, быстро увеличивающейся припухлостью, гиперемией кожи, нарушением функции пораженной части тела. Общее состояние ухудшается, температура тела повышается, иногда сопровождается ознобом, тахикардией, наблюдается местная гипертермия. Часто подкожная флегмона отграничивается грануляционным барьером и распространение ее приостанавливается. Особенно тяжело протекают флегмоны лица, которые нередко сопровождаются тромбофлебитом вен лица и глазницы, тромбозом сосудов мозга и синусов твердой мозговой оболочки, гнойным менингитом.
Глубокие (субфасциальная, межмышечная) гнойные флегмоны характеризуются острым началом, внезапным повышением температуры тела до 39-40 °C, ознобом. К известным симптомам добавляется болевая (защитная) контрактура мышц. Гнилостные флегмоны развиваются и распространяются значительно быстрее и протекают тяжелее, чем гнойные; они возникают при наличии гнилостного инфицирования тканей - мочевых затеков, ранений толстой кишки. Наиболее тяжелыми являются гнилостные ретроперитонические флегмоны и гнилостная флегмона средостения, а также гнилостно-некротическая флегмона дна ротовой полости. Для гнилостной флегмоны характерны повышение температуры тела, озноб, падение артериального давления. Рана имеет серый или черный цвет, некротизированные ткани расплавляются, выделения носят ихорозный характер (с запахом и газами). Гнилостная инфекция сопровождается лимфаденитом и лимфангаитом. Флегмоны, вызываемые неспорообразующими анаэробами, характеризуются прогрессированием процесса на фоне длительного применения антибиотиков, склонностью к некротизированию пораженных тканей, выделением из раны темного зловонного отделяемого с примесью газа, развитием интоксикационной желтухи, тяжелым общим состоянием больного. Деревянистая флегмона шеи Реклю (P. Reclus, 1984 г.). Заболевание встречается редко и характеризуется медленно текущим воспалительным процессом в межмышечной и подкожной соединительной ткани, субфебрильной температурой, образованием инфильтрата мягких тканей с незначительной склонностью его к нагноению. Течение длительное, от нескольких недель до нескольких месяцев.
Лечение в основном оперативное, под наркозом. При ограниченных формах применяют блокаду по Вишневскому и разрезы под местной анестезией. При прогрессирующих флегмонах необходимо, не выжидая образования гнойника, большими глубокими разрезами раскрыть все пораженные участки под кожей, между мышцами и под фасцией. Назначают большие дозы антибиотиков. Если оперативное вмешательство не помогло, то проверяют ли рожистого воспаления, или образования нового очага.
Диагностика
В диагностике флегмоны оказываются информативными такие методы исследования:
Анализ крови – обнаруживает признаки воспаления;
Бактериологическое исследование гнойного инфильтрата – необходимо для выявления вида микроорганизмов, вызвавших развитие флегмоны, и проведения тестов на чувствительность бактерий к антибиотикам.
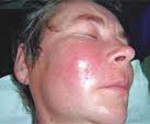
Флегмона – это гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
МКБ-10
- Причины флегмоны
- Патогенез
- Классификация флегмон
- Симптомы флегмоны
- Осложнения
- Лечение флегмоны
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости и другие структуры. Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.

Причины флегмоны
Непосредственной причиной гнойного процесса в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула). В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
Патогенез
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Классификация флегмон
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Симптомы флегмоны
Для острого процесса типично быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью. При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться. В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Для глубоких флегмон характерно ранее появление и более яркая выраженность общих симптомов – гипертермии, слабости, жажды, озноба. Отмечается быстрое ухудшение состояния, возможна одышка, снижение артериального давления, частый слабый пульс, головная боль, уменьшение мочеотделения, синюшность конечностей и желтушность кожных покровов.
Вне зависимости от расположения (глубокая или поверхностная) острая флегмона быстро прогрессирует, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождается тяжелой интоксикацией. Выделяют пять форм острой флегмоны.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Осложнения
Диссеминация инфекции по лимфатическим и кровеносным сосудам может стать причиной развития тромбофлебита, лимфангита и лимфаденита. У некоторых пациентов выявляется рожистое воспаление или сепсис. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом. При распространении процесса на близлежащие мягкотканные и костные структуры может развиваться гнойный артрит, остеомиелит, тендовагинит, при поражении плевры – гнойный плеврит и т. д. Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
Лечение флегмоны
Данное заболевание представляет опасность для жизни, требует экстренной госпитализации. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага. Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости. Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр.) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости используют мазевые повязки. Для стимулирования регенерации применяют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания наносят шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Для регуляции кислотно-щелочного состояния крови и нейтрализации токсинов внутривенно вводят раствор уротропина, для улучшения тонуса сосудов – раствор хлористого кальция. Для улучшения питания сердечной мышцы применяют раствор глюкозы внутривенно. При необходимости применяют препараты, нормализующие деятельность сердечно-сосудистой системы (кофеин и т. д.). Назначают обильное питье, внутривенную инфузионную терапию, витаминотерапию, общеукрепляющие средства и иммуномодулирующие препараты. Антибиотикотерапию продолжают вплоть до ликвидации острого воспаления.
Прогноз и профилактика
Прогноз определяется обширностью поражения, характером гнойного процесса, общим состоянием здоровья пациента и временем начала лечения. При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
Читайте также:


