Гемангиома мышц на мрт
Существует множество методов обследования, при помощи которых выявляется в разной степени точности и достоверности патология определенных конкретных структур человеческого организма: определенного сустава или органа. Однако связочный аппарат, мускулатура, подкожножировая клетчатка, кожа, железы наружой секреции также подвергаются различным заболеваниям и патологическим процессам. Для визуализации подобных мягкотканных структур методом выбора является МРТ.
Кроме того МРТ исследование мягких тканей различных областей организма играет важную роль в случаях, когда жалобы и симптомы пациента сложно связать с конткретной анатомической структурой.
Рассмотрим примеры патологий, выявляемой при исследовании мягких тканей различных областей тела человека.
Гемангиома – частая мягкотканная опухоль, характеризующаяся пролиферацией нормальных или патологических сосудистых структур. Встречается капиллярного и кавернозного характера.
Клинически проявляется болевым синдромом, определяется как пальпируемое пульсирующее образование. Возможно увеличение при физической нагрузке.

Жен., 27 лет. Пальпируемое, пульсирующее образование передней поверхности бедра (в/3). Визуализируется подкожно расположенное мягкотканное образование сосудистого характера, с выраженно дольчатыми контурами. Гемангиома.
Саркома - гетерогеная группа злокачественных мезенхимальных опухолей. Мужчины поражаются в 1,5 раза чаще. Локализуется на туловище, конечностях, забрюшинно. Гистологически выделяют лейомио- , фибро-, липо-, рабдомиосаркомы, гемангио- , синовиальную саркому и др.
Характерно: образование псевдокапсулы; смещение окружающих тканей при большом размере опухоли; метастазирование в легкие, печень, поражение лимфоузлов.
Клинически проявляется местными симптомами (боль, отек) и общими онкологическими (потеря массы тела, слабость анемия).

Т2-cor T1-cor +контраст.
Муж., 79 лет. Больших размеров саркома мягких тканей передней поверхности бедра. При внутривенном контрастировани отмечается диффузно-неоднородное усиление, преимущественно по периферии за счет наличия центрального некроза.
Липома - наиболее частая опухоль мягких тканей из адипоцитов в фиброзной капсуле. Опухоль часто разделена соединительнотканными перегородками. Возрастная предрасположенность 30-50 лет. Женщины поражаются чаще. Характерен очень медленный рост, отсуствие болевого синдрома.

a) Т2-cor б) Т2-tra +жироподавление
Муж., 63 года. Определятся овальной формы внутримышечное образование (в vastus lateralis). При жироподавления просходит инверсия МР-сигнала на гипоинтенсивный. Липома.
Нередко при исследовании мягких тканей встречаются различного рода кистозные образования.

Кистозное объемное образование в подкожной жировой клетчатке передне-медиальной поверхности левой голени на уровне верхней трети.
Остеосаркома- наиболее частая первичная злокачественная опухоль кости; смешанная остеолитическая/бластическая опухоль, с агрессивным ростом, деструкцией кортикального слоя и злокачественными изменениями надкостницы. Подразделяется на классическую, телеангиэктатическую и поверхностную (надкостничную) формы. Пик частоты 10-25 и 60-80 лет. Чаще локализуется в метадиафизах длинных трубчатых костей. Клинически проявляется болевым синдромом.

Т1-cor. Классическая остеосаркома с распространением на эпифиз (белые стрелки) и обширным параоссальным компонентом (черная стрелка).
Т2 FS cor. Телеангиэктатическая остеосаркома. Кистозный компонент в опухоли. Минимальные изменения костного мозга, обширный параоссальный компонент, инфильтрация мягких тканей.
Т2-sag. Остеосаркома надкостницы (стрелка).
Хондросаркома - 2-ая по частоте злокачественная опухоль кости.
Пик частоты 30-50 лет. Мужчины поражаются в 2 раза чаще женщин.
Возникает первично или вторично при малигнизации доброкачественных опухолей (энхондроматоз, наследственные экзостозы).
Обычно центральное расположение возле метафизов длинных трубчатых костей, костей таза и ребер (реже эксцентричное, поднадкостничное и внекостное расположение).
Характерен внезапный приступ болей тупого характера.

Т1-tra T2-tra T1-cor+контраст
Жен., 23 года. Надкостничная хондросаркома бедра. При внутривеном контрастировани определяется периферическое, септальное, дольчатое усиление.
Саркома Юинга - вторая по частоте высокозлокачественная опухоль у детей, поражающая длинные трубчатые кости, кости таза и позвонки. Это агрессивно растущая мета-диафизарная опухоль с реакцией надкостницы и параоссальным компонентом. Характерно отсутствие образования опухолевого матрикса.
Пик частоты встречаемости 8-18 лет. Редко встречается до 5 и после 30 лет.
Клиника: подъем температуры, боль, припухлость.

Саркома Юинга левой беденной кости, Т1-cor. Определяется литическое опухолевое поражение проксимального метадиафиза, слоистый периостит и метастазы в среднем и дистальном отделах бедренной кости (при рентгенографии метастазы не диагностированы).
Патология задней группы мышц бедра в месте их прикрепления к седалищному бугру в результате хронического травматического повреждения. Сопровождается выраженным болевым синдромом.
Наиболее часто встречается у спортсменов.


Частичный отрыв сухожилий задних мышц бедра (хамстринг-синдром).
Нередко боли, возникающие в области ключиц и грудины, связаны с их асимметричным расположением и развивающимся в результате неравномерной нагрузки артрозом стернально-клавикулярных сочленений.


МР картина асимметричного расположения медиального отдела правой ключицы с относительным выстоянием книзу и кзади. Проявления артроза стернально-клавикулярных сочленений значительно выраженных справа, нерезко выраженных слева.
При исследовании мягких тканей шеи выявляются различного рода объемные образования: кистозные, солидные, липомы и др. Также нередко встречается патология гортани: от воспалительных изменений складочного аппарата до злокачественных новообразований.

Объемное образование парасагиттальных справа отделов мягкого неба.

МР-картина липомы латеральной поверхности шеи.

МР-картина больше соответствует наличию дополнительной асимметричной костной стуктуре и артрозу неосустава, образованному вероятно VII добавочным шейным и II грудным ребрами справа. Susp. менингоцеле на уровне С7 позвонка справа.

МР-данные нерезко выраженных инфильтративных изменений слизистой черпало-надгортанных складок, надскладочного отдела гортани. Больше данных за воспалительный характер изменений.
МРТ диагностика мягких тканей очень часто применяется для выявления патологии слюнных желез, их воспалительных изменений, кист, патологии протоков, объемных образований.

МР-картина солидно-кистозного объемного образования правой околоушной железы с инфильтративным характером роста соответствует проявлениям заболевания слюнной железы (СR, больше данных за цилиндрому) без признаков распространия объемного процесса за пределы железы.

МР-картина объемного образования левой околоушной железы с учетом характеристик МР сигнала и с учетом динамики накопления контраста типична для наличия кавернозных сосудистых элементов в структуре образования, что соответствует гемангиоме.
МРТ - высокоинформативный и безопасный способ диагностики доброкачественных и злокачественных новообразований, не связанный с лучевой нагрузкой. Изображения выдает компьютерная программа, анализируя данные взаимодействия магнитного поля и ионов водорода в молекулах воды тканей. Неоплазия сосудов в телах позвонков, называемая гемангиомой, может привести к инвалидизации пациента за счет полного обездвиживания из-за повреждения нервных структур при патологических переломах. Поэтому при неоднозначных данных рентгенографии в сочетании с подозрительными симптомами (локальная боль, усиливающаяся в ночные часы, при физической нагрузке, движении), обосновано сделать магнитно-резонансную томографию, а при ее недоступности - компьютерное сканирование. Для улучшения возможностей визуализации применяют внутривенное контрастирование.
Что такое гемангиома позвоночника?
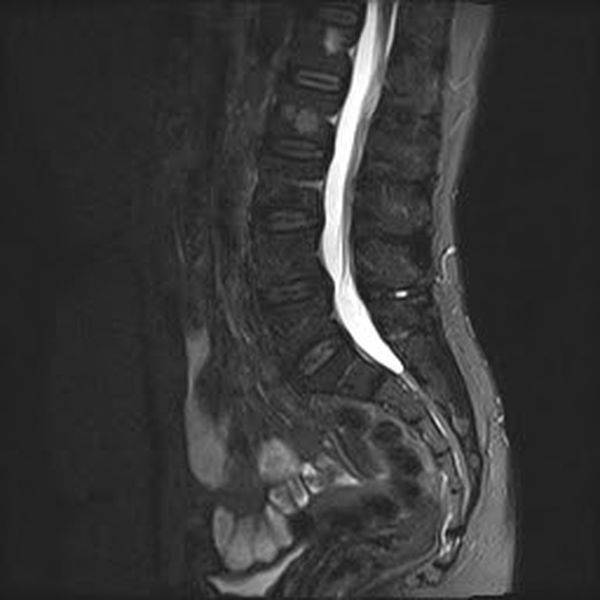
МРТ позвоночника демонстрирует множественные (2) гемангиомы поясничного отдела позвоночника (сагиттальная проекция, Т2 последовательность, STIR)
Гемангиома позвоночника - доброкачественная опухоль, состоящая из сосудов. Патология из-за расположения создаёт давление на костные структуры тел позвонков, что приводит к дегенерацией губчатых твердых и суставно-связочных образований. С недугом чаще сталкиваются молодые пациенты преимущественно женского пола. Сосудистая опухоль имеет вариативную клинику: от полного отсутствия жалоб до появления стойкого болевого синдрома и неврологического дефицита. Несвоевременная диагностика может привести к осложнениям, например, патологическим переломам позвоночника с сопутствующей компрессией спинного мозга или нервных окончаний. Гемангиома в 1% случаев может озлокачествляться. Излюбленная локализация новообразования - грудные позвонки, иногда опухоль поражает несколько костных структур. К предпосылкам развития гемангиомы относят наследственный, гормональный, посттравматический, ишемический факторы.
Признаки гемангиомы позвоночника
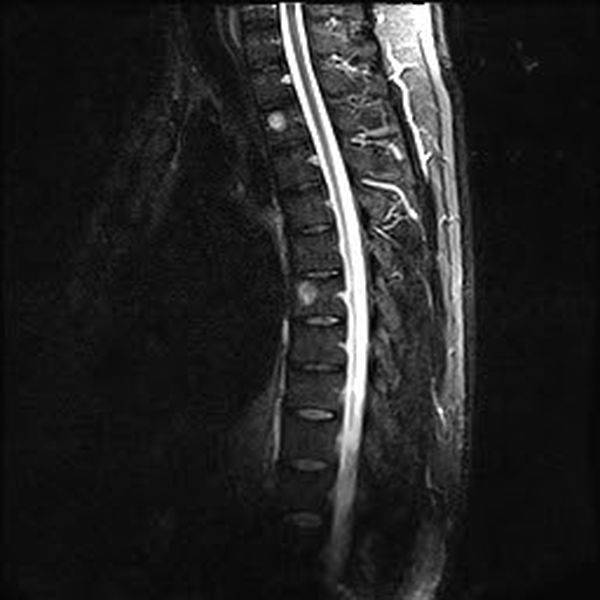
МРТ гемангиомы позвоночника: сагиттальная плоскость, Т2, STIR
Клинические проявления представлены болью в проекции пораженного позвонка. При небольших размерах гемангиомы симптоматика выражена слабо и дает о себе знать периодически, например, после физической нагрузки. По мере роста опухоли (свыше 1 см) жалобы беспокоят чаще. Иногда латентно протекающая патология является находкой при выполнении МРТ или КТ по поводу травмы. При прогрессировании процесса и вовлечении болевых рецепторов надкостницы и задней продольной связки кратковременный эффект от анальгетиков и нарушение чувствительности в конечностях вынуждают пациента записаться к неврологу или вертебрологу. Если сломался позвонок или есть злокачественный агрессивный компонент с клубком сосудов в эпидуральном пространстве, развиваются параличи, парезы конечностей, недержание мочи и кала.
Большинство гемангиом не имеют симптомов, кроме локальной боли, и не представляют угрозы: активную тактику используют при обнаружении рентгенологических признаков агрессивности новообразования и/или выраженных клинических проявлениях.
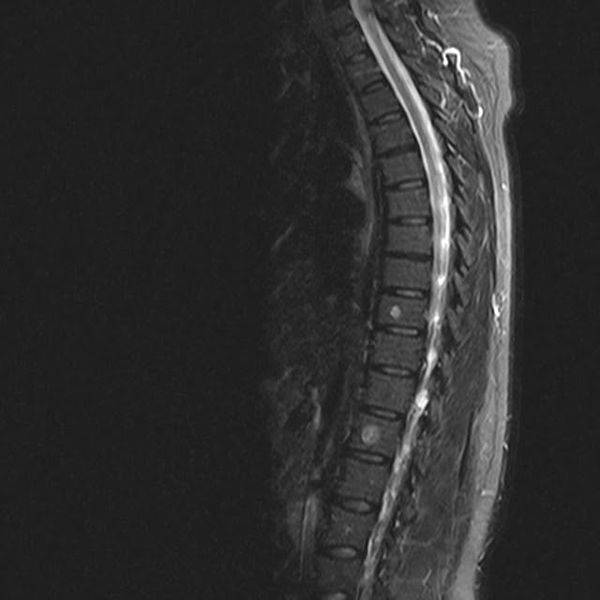
МРТ множественных (2) гемангиом позвоночника (сагиттальная плоскость, Т2, STIR)
При проведении исследования о прогностически неблагоприятном течении заболевания свидетельствуют:
- локализация гемангиомы между III и IX грудными позвонками;
- отсутствие четких границ опухоли на магнитно-резонансной томограмме, с расширением ближе к корню дужки;
- обнаружение в эпидуральном и паравертебральном пространствах множественных сосудистых ячеек неправильной формы, мягкотканных образований (неравномерная трабекулярная структура, инвазия);
- вовлечение в процесс всех составляющих позвонка, его полное разрушение;
- множественность поражений по ходу позвоночного столба.
Если на томограммах выявлены признаки агрессивности гемангиомы в отсутствии симптомов, прибегают к одному из вмешательств:
- резекции и последующей пластике позвонка;
- эмболизации новообразования;
- чрескожной пункционной вертебропластике;
- алкоголизации (введению спиртового раствора в полость);
- лучевой терапии.
При стабильной, неагрессивной форме гемангиомы позвоночника возможно динамическое наблюдение.
Как выглядит гемангиома позвоночника на МРТ?
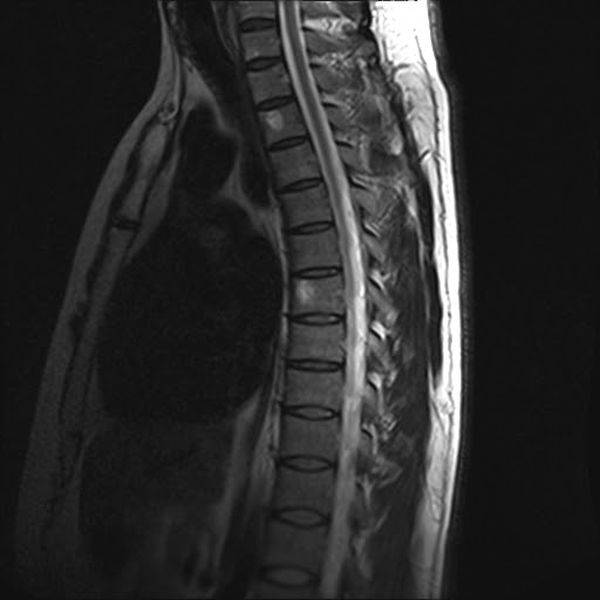
МРТ позвоночника показывает гемангиомы грудного отдела позвоночника (Т2 ВИ, сагиттальная плоскость)
Среди гемангиом выделяют: капиллярную (состоящую из множества неизмененных сосудов), кавернозную (представленную ячейками, заполненными кровью) или смешанную. Сигнальные характеристики, подтверждающие данную патологию, зависят от количества периваскулярного (окружающего сосуды) жира. Если последний в избытке, применяют STIR-режим, подавляющий отклик от липоидной ткани. Сама гемангиома становится гипоинтенсивной. В Т2 ВИ образование дает сигнал неоднородный, гиперинтенсивный. Гемангиома позвоночника на МРТ выглядит схоже с другими опухолями, в том числе злокачественного и метастатического характера, поэтому требуется дифференциация. Окончательный диагноз становится ясен после морфологического исследования.
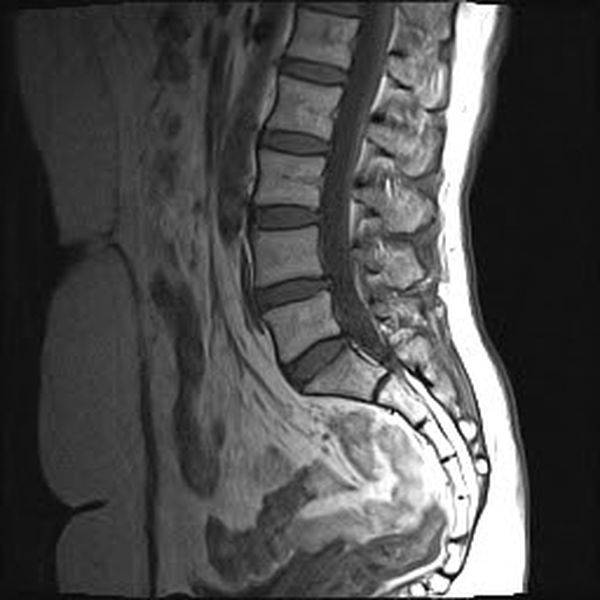
МРТ поясничного отдела позвоночного столба в сагиттальной плоскости: на Т1 ВИ без введения усилителя гемангиомы в телах позвонков не дифференцируются
Контрастирование при МРТ позвоночника для выявления гемангиомы подразумевает внутривенное введение препарата на основе хелатов гадолиния. Значимые побочные реакции на усилитель регистрируют крайне редко, поэтому перед манипуляцией не требуется сдача крови на креатинин. Магнитно-резонансное сканирование с контрастированием позволяет выявить небольшие сосудистые опухоли до развития клинических проявлений. Малый размер не всегда свидетельствует о доброкачественности патологии, по полученным сканам специалист делает вывод об агрессивности образования, перспективах развития и тактике ведения: консервативной или оперативной.
Относительные ограничения к МРТ позвоночника с контрастом:
- беременность любого триместра;
- детский возраст до 12 лет (в условиях стационара по показаниям МРТ позвоночника при подозрении на спинальную гемангиому сделают и раньше);
- выраженный болевой синдром;
- необходимость проведения реанимационных действий;
- заболевания, сопровождающиеся двигательной активностью;
- клаустрофобия (при недоступности седации).
- реакция гиперчувствительности на гадолиний;
- выраженные нарушения функции почек со снижением скорости клубочковой фильтрации менее 30 мл/минуту;
- металлические или электромагнитные составляющие в теле;
- вес пациента свыше 120 кг (для сканеров с закрытым контуром).
В диагностическом центре “Магнит” в СПб МРТ позвоночника можно сделать в любое удобное время, включая ночные часы. Действует система скидок. Исследования проводят на оборудовании экспертного класса производства Германии. Диск с ходом процедуры, описание изменений и заключение с устными пояснениями врача входят в цену МРТ позвоночника. В сложных случаях возможна коллегиальная оценка снимков. Приходите, мы Вас ждем!

МРТ позвоночника

МРТ недорого
Внутримышечные гемангиомы. Гемангиомы скелетных мышц составляют 0,8% среди всех гемангиом. Около 45% этих опухолей локализуются в области нижних конечностей, причем 18,9% — в области четырехглавой мышцы бедра. Внутримышечные гемангиомы обычно диагностируются в детском или подростковом возрасте. Иногда опухоль можно определить пальпаторно, но чаще всего она проявляется рецидивирующей болью и припухлостью. Порой отмечаются функциональные расстройства в виде деформации, ограничения движений и мышечной слабости.
На обзорных рентгенограммах иногда выявляются кальцификаты. С помощью КТ и МРТ можно точно определить распространенность поражения, а также выяснить, возможна ли резекция гемангиомы (рис. 65-14). Артериография позволяет идентифицировать питающие сосуды.
Самая главная задача лечения — предотвратить малигнизацию. Применение сдавливающих чулок иногда помогает предотвратить возникновение эпизодов болей и тромбозов. Стероидная терапия имеет ограниченное применение.
Методом выбора является полное или почти полное удаление гемангиомы с перевязкой всех больших питающих сосудов. Иногда для окклюзии больших A-V фистул можно применить эмболизацию и, в частности, перед хирургическим вмешательством для уменьшения кровопотери во время операции.
Пиогенная гранулема. Пиогенная гранулема представляет собой приобретенное воспалительно-пролиферативное образование, порой напоминающее капиллярную гемангиому. Хотя сам термин подразумевает инфекционную природу данной патологии, однако происхождение пиогенной гранулемы остается до настоящего времени неизвестным.
Пиогенные гранулемы склонны к локализации на лице и шее. Они чаще всего встречаются у детей и подростков, причем иногда сочетаются с истинными гемангиомами. Гистологическое строение напоминает обычную грануляционную ткань, однако часто имеется пролиферирующий эндотелий. Главное осложнение этих образований — рецидивирующее кровотечение. В случае локализации на лице пиогенные гранулемы могут представлять собой серьезный косметический дефект.
Прижигание азотнокислым серебром обычно бывает достаточно успешным, однако могут возникать рецидивы. Эффективны электрокоагуляция и лазеротерапия. Когда гранулема имеет ножку, простая перевязка шелковой лигатурой этой ножки может способствовать остановке кровотечения и избавлению от гранулемы. При наличии рыхлого основания гранулемы этот метод применять нельзя. Хирургическое удаление гранулемы редко бывает показанным, обычно лишь в тех случаях, когда неоднократно возникают рецидивы либо в иных сложных ситуациях.
Лимфатические аномалии
Спектр лимфатических аномалий может варьировать от простых изолированных лимфангиом, локализующихся только в коже, до тяжелых лимфатических аномалий, поражающих различные органы и целые анатомические области.
Лимфатические аномалии могут быть первичными (врожденными) или вторичными (приобретенными) по отношению к таким видам патологии, как опухоли, травма и инфекция. Они бывают изолированными или сочетаются с различными синдромами. Их клинические проявления варьируют от простой припухлости или опухолевидного образования до асцита, хилоторакса, лимфедемы, респираторных проблем и многого другого.
Лимфатические аномалии могут локализоваться в любой анатомической области, имеющей лимфатические сосуды, однако чаще всего они располагаются в зонах с богатым лимфотоком, таких как шея, подмышечная впадина, средостение, паховая область и забрюшинное пространство.
Основная функция лимфатических сосудов —дренирование богатой белком жидкости, поступающей из капилляров. Лимфатические сосуды возвращают эту жидкость в кровоток и поддерживают равновесие в интерстициальной жидкости. Давление в лимфатических сосудах в норме нулевое или отрицательное. При слабом развитии или отсутствии базальной мембраны это давление способствует интрацеллюлярной диффузии белков и жиров плазмы, которые не могут в таком количестве реабсорбироваться через венозную систему.
Существуют 4 слоя (уровня) лимфатических сосудов:
1. Поверхностные первичные сосуды, не имеющие клапанов и образующие капиллярную лимфатическую сеть.
2. Более крупные субдермальные или вторичные лимфатические сосуды. Они имеют клапаны и дренируют лимфу из поверхностных сосудов.
3. Третий глубокий слой дренирует первые две системы лимфатических сосудов. Сосуды третьего слоя имеют клапаны и мышечную стенку.
4. Внутримышечная лимфатическая система существует и функционирует независимо от поверхностной дермальной системы.
Возникновение лимфангиом связано с аномальным ростом или с нарушением нормального развития лимфатической системы. Эмбриологическое развитие лимфатической системы пока еще не нашло достаточно точного объяснения. Открытие Саксером (Saxer) в 1876 году яремных мешочков было знаменательной вехой в понимании процесса эволюции лимфатической системы. Существуют противоречивые мнения относительно развития мешочков и лимфатической системы и связи между ними.
Две теории пытаются объяснить это развитие — центрифугальная и центрипетальная. Согласно центрифугальной теории, лимфатические сосуды развиваются в виде мезенхимальных пространств, которые растут центрифугально и непрерывно из лимфатических мешочков и в конечном счете соединяются с венозной системой. Центрипетальная теория предполагает, что лимфатические сосуды развиваются в мезенхимальных расщелинах и образуют непрерывные каналы.
Они следуют за центрипетальным током лимфы и в конце концов соединяются с венозной системой. Обе теории не объясняют полностью развития различных типов лимфатических аномалий. Некоторые исследователи полагают, что лимфангиома и лимфедема являются взаимосвязанными аномалиями развития. Другие считают, что в развитии и клинических проявлениях лимфогенных синдромов важную роль играют лимфатическая пролиферация или лимфангиогенез.
Что такое гемангиома мягких тканей и почему она развивается
- Гемангиома (доброкачественная сосудистая опухоль) наиболее частая опухоль мягких тканей
- Гемангиома мягких тканей у новорожденных и детей наиболее частая опухоль, в целом составляет (12%) в популяции
- Гемангиома у взрослых составляет 7% от всех доброкачественных опухолей мягких тканей
- Женщины поражаются более часто.
- доброкачественная опухоль из кровеносных сосудов мелкого калибра - капилляров
- Распространенная форма гемангиомы лица
- Часто обнаруживается в коже и подкожной жировой клетчатке
- Возможна спонтанная регрессия.
- резкое расширение капилляров
- Расположение в глубоких мягких тканях
- Встречается менее часто
- Отсутствие спонтанной регрессии
- Часто - образование кальцинатов (до 50% случаев), что приводит к образованию флеболитов.
- выраженная стенка сосуда с гладкой мускулатурой
- Часто наблюдается у детей
- Преимущественно в верхней половине тела
- Медленный кровоток
- Возможны флеболиты.
- Артериовенозная гемангиома (артериовенозная мальформация):
- патологическое сообщение между артериями и венами
- Артериовенозный шунт и вследствие этого возможна высокая скорость кровотока.
Другая классификация разделяет сосудистые опухоли на поражения с высокой и низкой скоростью кровотока
- Обычно расположены поверхностно
- Глубокие ткани, такие как скелетные мышцы, поражаются реже
- Синовиальная гемангиома встречается очень редко (поражает практически только коленный сустав)
Несколько синдромов сочетаются с гемангиомами мягких тканей:
- Синдром Маффуччи: множественные энхондромы и кавернозные гемангиомы
- Поражает преимущественно кисти и стопы
- Возможна злокачественная трансформация.
- кожные гемангиомы
- Гипертрофия костей и мягких тканей
- Варикозная болезнь вен.
- крупные гемангиомы тела
- Тромбоцитопения
- Пурпура.
Какой метод диагностики гемангиомы мягких тканей выбрать: МРТ, КТ, рентген, УЗИ
- МРТ
- Магнитно-резонансная ангиография
- Ангиография для проведения эмболизации.
- Припухлость мягких тканей
- Могут наблюдаться округлые кальцинаты (флеболиты) или (менее часто) окостенение
- Поражение кости встречается редко.
- дифференциальная диагностика гемангиом с высокой и низкой скоростью кровотока
- Дифференциация артериальных и венозных сосудов
- Капиллярные и кавернозные гемангиомы демонстрируют образование сосудистого бассейна после введения контрастного вещества
- Венозные гемангиомы диагностируются в отсроченной фазе.
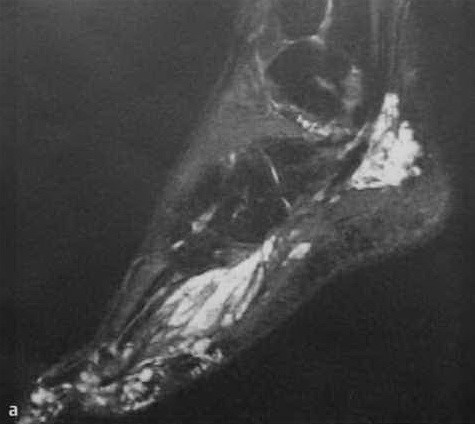
а-с Распространенная гемангиома мягких тканей, поражающая стопу и голеностопный сустав. МРТ демонстрирует дольчатое образование в мышцах и окружающих жировой и соединительной тканях: а) Изображение STIR. Гиперинтенсивный сигнал;
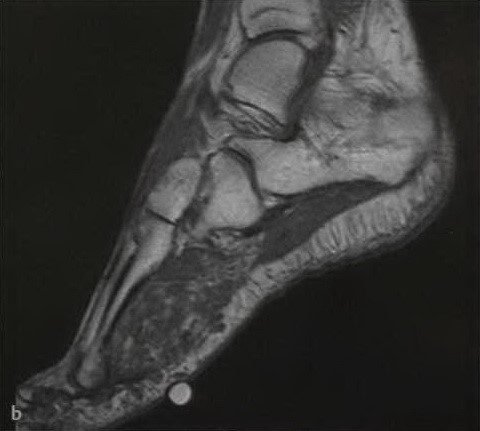
b) Т1-взвешенное изображение. Сигнал изоинтенсивный по отношению к мышцам с изолированными очагами, изоинтенсивными по отношению к жировой ткани;
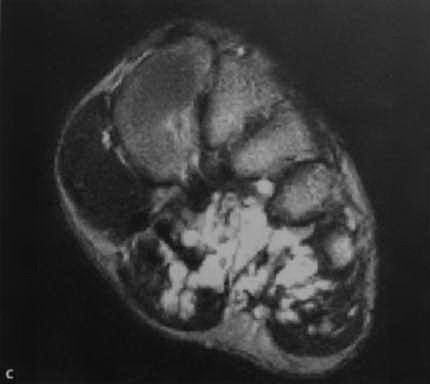
с) Т2-взвешенное изображение. Гиперинтенсивный сигнал
Клинические проявления
- Припухлость мягких тканей
- Пальпируемое, иногда пульсирующее поражение
- Болевой синдром
- Часто является случайной находкой
- Очень крупные гемангиомы могут приводить к увеличению минутного объема сердца вследствие артериовенозного шунтирования.
Методы лечения гемангиомы
- Бессимптомные поражения не требуют лечения, учитывая частоту спонтанной регрессии
- Удаление гемангиомы мягких тканей путем широкого иссечения для предупреждения рецидива (высокий риск кровотечения)
- Эмболизация до проведения иссечения или при неоперабельных гемангиомах с высокой скоростью кровотока
- Склеротерапия при капиллярных и кавернозных гемангиомах.
Течение и прогноз
- Спонтанная инволюция часто наблюдается у детей и подростков
- Тенденция к рецидиву после неполного удаления.
Что хотел бы знать лечащий врач
- Расположение и распространенность процесса
- Тип гемангиомы
- Необходима ли биопсия, учитывая высокий риск кровотечения.
Какие заболевания имеют симптомы, схожие с гемангиомой мягких тканей
Гломусангиома
- Обычно расположение под ногтями
Ангиосаркома, гемангиоперицитома, гемангиоэндотелиома
- Преимущественно у пожилых пациентов
- Кальцинаты встречаются нечасто
- Нет избыточного роста жировой ткани
Гематома
- Сосуды не определяются
Лимфангиома
- Поражает лимфатические, а не кровеносные сосуды
- Часто диффузная структура поражения с выраженным отеком
- Преимущественно кистозные: 95% поражений в области шеи или подмышечной впадины
- Манифестируют в возрасте до 2 лет в 90% случаев
Советы и ошибки
Гемангиомы с низкой скоростью кровотока могут быть не выявлены при ангиографии.
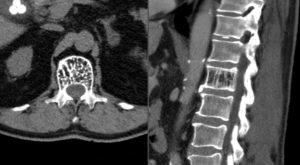
Диагноз на снимках МРТ.
Определение
Пациентам с гемангиомой не следует переживать, что это опухоль станет злокачественной. Гемангиома — это одно из немногочисленных новообразований, которые никогда не малигнизируются, то есть, не превращается в злокачественные.
Гемангиома данной локализации всегда располагается в глубине губчатого костного вещества тела позвонка, пропитанного кровеносными сосудами. Это выгодная локализация, поскольку сосудистый клубок со всех сторон защищен костью. Гемангиомы, которые находятся в паренхиме внутренних органов, например, внутри печени, не защищены от внешних воздействий, и при травмах они могут быть источником массивного кровотечения.
Начиная с конца восьмидесятых годов XX века, и по наше время число выявленных гемангиом внутренних органов, и в том числе позвонков, возросло в разы, в связи с массовым внедрением новых визуализирующих видов диагностики — компьютерной и магнитно-резонансной томографии. Практически всегда она является случайной находкой, когда исследования проводятся по совершенно иному поводу.
Причины появления гемангиом и статистика
Современная медицина не может назвать ни одной точной причины появления гемангиом, в том числе — при позвонковой локализации. Чаще всего, это врожденное появление опухолей, связанное с генетической предрасположенностью. В таком случае гемангиома всегда закладывается еще на стадии внутриутробного развития, или сразу после рождения.
Изредка у новорождённых детей можно насчитать более трёх различных локализаций гемангиом на коже. В таком случае велика вероятность появления опухолей и во внутренних органах, в том числе и позвонках. Такое множественное состояние называется гемангиоматозом.
Предполагается, что приобретенные гемангиомы могут возникнуть, но как — точно неясно. Возможно, при длительном облучении ультрафиолетом солнечных лучей, но пока убедительных доказательств не представлено. Поэтому, если у Вас случайно при проведении КТ или МРТ нашли гемангиому, то нельзя сказать, когда оно образовалась. Она могла появиться на последних месяцах внутриутробного развития, или год назад.
И у мужчин, и у женщин эти образования встречаются с одинаковой частотой, у каждого 10-го человека. Если считать, что у каждого из нас 24 позвонка, не считая крестец и копчик, то шанс, что любой позвонок в течение жизни будет поражён гемангиомой, будет 1/240. Поскольку неизвестны причины, то неизвестны и способы профилактики, так же, как и возможно, пока неизученные и не открытые факторы риска.
В чем опасность гемангиом?
Гемангиома может быть растущей, а может быть стабильной. Стабильная гемангиома небольших размеров никакой опасности не представляет. До того, как в клиническую практику была введена рентгеновская и магнитно-резонансная томография, гемангиомы определялись и во время рентгеновского исследования, светлым пятном на фоне тела позвонка, как разрежение костной ткани. Специфических признаков гемангиом не было, и поэтому редко ставился прижизненный диагноз, только в случае растущей опухоли, приводящей к переломам тел позвонка. Диагноз ставился во время выполнения оперативного вмешательства, после биопсии интраоперационного материала и гистологического исследования.
Поскольку гемангиома не способна к озлокачествлению, то она несет исключительно опасность механического разрушения тканей позвонка, и возникновения при этом трех осложнений:
- компрессионный перелом тела позвонка (самое частое);
- компрессия центрального канала с развитием компрессионной миелопатии и развитием соответствующей неврологической симптоматики, в зависимости от уровня (реже);
- компрессия канала с ранением костными отломками твердой мозговой оболочки и (или) проникающим ранением спинного мозга (совсем редко).
К счастью, гемангиома тела позвонка никогда не даёт профузные кровотечения, поскольку, в отличие от паренхиматозной ткани печени, почек или селезенки, кость требует небольшого объема кровоснабжения. Такое осложнение, как кровотечение, не регистрируется при гемангиоме позвонков. А вот если перелом уже произошел, но операции не последовало, то гемангиома может кровить в замкнутом объеме, поврежденная отломками позвонка.
Опасные размеры
Существуют критические размеры опухоли, при которых существенно повышается риск вышеназванных осложнений. Но отдельно взятого, абстрактного размера недостаточно. Поэтому если у вас или у ваших близких обнаружена гемангиома размером 1 см, то этого мало для определения прогноза. В том случае, если у крупного, массивного мужчины обнаружена эта гемангиома в четвертом или пятом поясничном позвонке, то ничего страшного нет. А если у молодой девушки в третьем шейном позвонке обнаружена опухоль такого же размера, то это чрезвычайно опасно, и в данном случае необходимо лечиться, не дожидаясь осложнений.
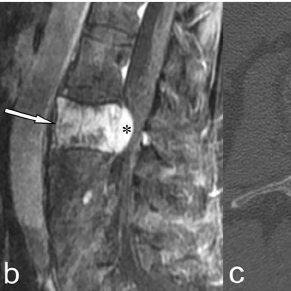
Крупная гемангиома с компрессией спиномозгового канала.
Опасность гемангиомы возрастает также пропорционально её скорости роста. Поэтому при обнаружении опухоли некритических размеров требуется только одно: повторное обследование через год, при отсутствии жалоб, затем еще через год, потом, возможно через 3 года, затем через 5 лет. И если опухоль действительно стабильна, то можно не беспокоиться.
Еще один важный критерий опасности — это место локализации в теле позвонка. Если гемангиома небольшая, и она находится примерно в центре, и со всех сторон окружена неразрушенными костными балками, составляющими единый массив, то есть большой шанс, что позвонок долго останется прочным, даже в случае её равномерного роста наружу. Но если гемангиома находятся близко к границе позвонка, если её от внешнего пространства отделяет лишь тонкий костный край, то риск компрессионного перелома гораздо выше.
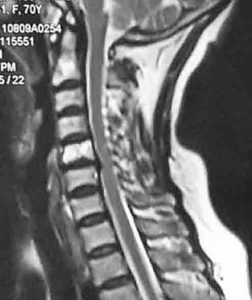
Гемангиома шейного отдела с компрессией спиномозгового канала
Наконец, всегда нужно иметь в виду и состояние костной ткани. Если речь идёт о гемангиоме позвонка у молодого мужчины, то за плотность кости можно не беспокоиться. Но если гемангиому обнаружили у пожилой женщины, в период после менопаузы, то у неё будет и без того высоким риск остеопороза, но в любом случае, хрупкость губчатой кости у неё будет значительно выше. Поэтому даже гемангиома маленького размера у пациента с высоким риском остеопороза будет более прогностически опасна, чем опухоль несколько большего размера у здорового человека.
Из этого следует, что главный, пугающий пациентов фактор (а именно размер гемангиомы, взятый сам по себе), не играет решающей роли определения степени риска. Но если всё-таки ориентироваться на этот показатель, то в том случае, если опухоль начала занимать объем равный 55-60% тела позвонка, и при этом есть тенденция к её росту, то тогда необходимо подумать об оперативном лечении.
Врач должен разъяснить пациенту, что медленный рост гемангиомы — это вовсе не значит злокачественный рост, и тем более, не имеет никакого отношения к метастазированию. Если этого не сделать, то пациента можно испугать, ввести в депрессию, а, как известно, хроническая депрессия и тревога является одним из факторов риска хронизации боли в спине. Гемангиома, спрятанная внутри позвонка, никогда не болит, пока не возникло разрушение костей. Но если пациент будет находиться в состоянии стресса, то он может постоянно жаловаться на ложные боли в спине, которые будут значительно ухудшать качество жизни.
Клинические симптомы
У гемангиом позвонков точно такая же клиническая картина, как и у грыж Шморля, а точнее, — никакой. Хотя у них есть много общего: они разрушают костную ткань позвонков, обе эти образования склонны к увеличению, но все равно, оба эти процесса протекают полностью бессимптомно. Даже если мы возьмем самый деликатный, шейный отдел позвоночника, то всё равно никаких признаков, пока не произошло одно из вышеназванных осложнений, гемангиома не проявляет.
И только в самых редких случаях, когда опухоль достигла значительных размеров, может произойти так называемый коллапс позвонка, при котором фактически происходит компрессионный перелом, но никаких отдельно лежащих отломков не образуется, сохраняется параллельность выше- и нижележащего межпозвонкового диска, а сам перелом представляет собой вколоченный по всему периметру тела позвонка. Иными словами, позвонок как бы оседает, его высота снижается. При этом, естественно, возникает нарушение естественного хода нервных корешков в соответствующих отверстиях, и появляется острая корешковая симптоматика.
О корешковой симптоматике
В данном случае речь идет о появлении острых, стреляющих болей, напоминающих удар электрического тока. Они провоцируются любым движением, сотрясением позвоночника, то есть кашлем, смехом, чиханием, натуживанием в туалете. Такая боль возникает при известном пожилым людям простреле в пояснице, или люмбаго.
При длительном существовании корешковой симптоматики происходит присоединение вторичного, миофасциально-тонического синдрома. Глубоколежащие мышцы спины вблизи пораженного позвонка реагируют на окружающее воспаление, на вколоченный перелом, постоянным, хроническим спазмом. В результате спазма мышца лишается возможности своевременно отводить молочную кислоту, то есть продукты жизнедеятельности. Она лишается питания из артериальных капилляров, которые тоже спазмированы. Эта ситуация формирует замкнутый порочный круг, и разорвать его может или ликвидация неполноценного позвонка, или, при невозможности, по каким-либо причинам провести восстановительное оперативное вмешательство, — назначение центральных миорелаксантов и ношение корсета с ограничением подвижности в спине, но это не лучший выход из положения.
Диагностика
Поэтому практически 100% обнаружения всех гемангиом — это случайные находки. За ними начинают следить, и при разумном подходе, видя растущую сосудистую опухоль, при достижении определенных размеров, и с учетом тех факторов риска и опасностей, которые изложены выше, проводится радикальное лечение, которое заставляет пациента забыть о гемангиоме. В некоторых случаях первоначально гемангиому подозревают при проведении рентгеновского исследования позвоночника, Но для точного подтверждения диагноза пациента всё равно отправляют на томографию. Никаких других способов диагностики не существует, так же, как лабораторных анализов на гемангиому не проводится.
Лечение пациентов с гемангиомой позвонка
Поскольку и стабильная, и растущая гемангиома надежно спрятана, как внутри панциря, внутри позвонка, то абсолютно все консервативные методы совершенно неэффективны, бессмысленны, и если Вам их предлагают, то это не что иное, как мошенничество.
Надо запомнить, что образование, которое спрятано внутри позвонка, нельзя ни ликвидировать, ни остановить его рост, не попав внутрь самого позвонка. К счастью, гемангиома лечится несложным, безболезненным, и малоинвазивным оперативным способом, без всяких разрезов.
Чрескожная пункционная вертебропластика
Пункционная вертебропластика — это современный, и очень удобный способ удаления. Целью является ликвидация полости внутри позвонка, заполнение её специальным цементом, который слегка нагреваясь, расширяется, полностью уничтожает клубок сосудов, и полностью заполняет всё пространство внутри позвонка.
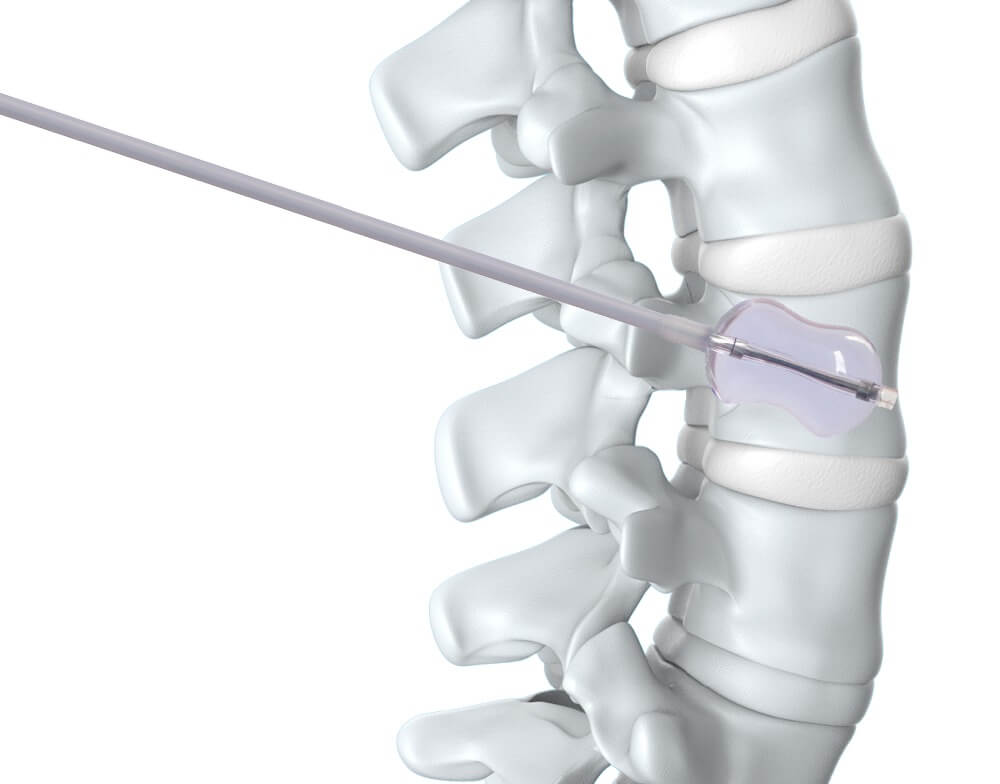
Схематичное изображение процедуры.
Для этого не нужно делать никаких разрезов. Достаточно точно определить проекцию нужного позвонка на кожу. Под рентгеновским контролем, во избежание ошибки, внутрь позвонка вводится игла под местной анестезией. После того, как игла провалится во внутреннюю полость, заполненную сосудистой опухолью, внутрь подаётся специальный биополимер, который разогрет до относительно высокой температуры, около 60 С°. Этой температуры вполне хватает, чтобы полностью уничтожить клетки опухоли, а способность полимера к небольшому расширению при затвердении позволяет гарантированно заполнить все пустоты. Таким образом, позвонок вновь становится единым монолитом.
При этом цементирующее вещество, состоящее из:
В грубом приближении, это оперативное вмешательство напоминает пломбирование больного зуба. Никаких разрезов, никакой крови, никакого длительного нахождения в стационаре. На следующий день пациент уже может самостоятельно покинуть стационар, а местное обезболивание позволяет проводить чрескожную пункционную вертебропластику у пациентов с сопутствующей патологией, в том числе— и в пожилом возрасте.
Противопоказания к операции
Это весьма выигрышная ситуация. Вертебропластика — это операция с минимальным риском для пациента, довольно простая, но за неё взять можно довольно большие деньги. Так, за введение в один позвонок костного цемента можно запросто взять 20 тысяч рублей, и даже больше. Пациенты должны знать, что этого делать совсем не нужно, и идти на поводу у таких эскулапов тоже не стоит.
Противопоказанием к проведению этого маленького оперативного вмешательства как раз и будет: маленький размер гемангиомы, и ее стабильность. Поэтому если вас уверяют в необходимости срочного проведения вертебропластики, то в любом случае, необходимо хотя бы через 6 месяцев после обнаружения опухоли сделать повторную томографию, чтобы убедиться в действительно реальном росте опухоли и потенциальной опасности.
Немного истории
Надо сказать, что вертебропластика — это исключительно удачный, и красивый способ ликвидации опухоли и создания единого костного блока. Раньше, до внедрения этой методики применялась склеротерапия. В данном случае в гемангиому выводили склерозирующие вещество, например этиловый спирт. Но полость оставалась: хотя сама гемангиома и погибала, но спирт снижал прочность костной ткани, и в результате довольно часто возникал патологический перелом. В некоторых случаях опухоль полностью не погибала, и возникал рецидив.
Кроме склеротерапии, применялась и эмболизация опухоли, то есть попытка ликвидировать кровоток по сосудам. Это было сложнее технически, и одним проколом здесь дело не обходилось, Требовался навык сосудистого хирурга, который совсем не нужен при современной вертебропластике. Но поскольку сама опухоль оставалась, то гибель эмболированных сосудов не играла большой роли. Сосуды действительно, погибали, но постоянно закладывались новые сосудистые пучки, ведь давление на артериальном участке сохранялось.
Прогноз
Как вы уже догадались, в подавляющем большинстве случаев стабильная, небольшая гемангиома не влияет ни на качество жизни, ни на её длительность. До широкого применения томографии десятки и даже сотни поколений прекрасно жили с гемангиомами, с обызвествлением эпифиза в головном мозге, и с другими случайными находками, которые в наше время вызывают стресс и панику. Не всегда нужно принимать какие-либо экстренные меры при обнаружении в своём организме незнакомых образований.
Поэтому основой правильного подхода к лечению гемангиом будет динамическое наблюдение, с учётом дополнительных факторов риска.
Читайте также:


