Гомеопатия для детей при инфекционном мононуклеозе
Инфекционный мононуклеоз -- острое инфекционное заболевание, характеризующееся лихорадкой, увеличением всех групп лимфатических узлов (преимущественной шейных), увеличением печени и селезенки и наличием атипичных мононуклеаров в крови.
Типичная форма этого заболевания характеризуется клинически триадой -- лихорадка, ангина, гепатоспленомегалия; гематологически -- лейкоцитозом с атипичным мононуклеозом и серологически -- появлением гетерофильных антител.
Существуют формы заболевания, отличающиеся от классического описания болезни. Почти не существует органа, который не оказывался бы пораженным при инфекционном мононуклеозе.
Описаны висцеральные формы с поражением отдельных органов (нервные, легочные, сердечные, желудочно-кишечные, печеночные, почечные), формы с полным отсутствием одного или нескольких типичных симптомов, формы без атипичных мононуклеров крови и т. д. Это -- атипичные формы инфекционного мононуклеоза, которые, возможно, превышают число типичных. Их диагностика затруднительна.
Инфекционный мононуклеоз был известен под несколькими названиями, большинство из которых в последнее время уже вышли из обихода. Начиная с 1885 года, когда это заболевание описал Н.Ф. Филатов как "идиопатическое воспаление шейных желез", было еще 60 названий, но наиболее удачным является название "инфекционный мононуклеоз", т. к. оно отражает самый постоянный признак болезни -- атипичные мононуклеары крови.
В честь первых авторов, изучивших эту болезнь, в медицинской литературе разных стран употребляются и другие названия: "болезнь Филатова", "болезнь Пфейфера" и др. Инфекционный мононуклеоз носил еще и название "болезнь студентов" из-за особой частоты его в 20-х годах ХХ века среди студентов.
Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барра, который относится к семейству вирусов герпеса. Он способен к длительной персистенции в клетках.
Это заболевание малоконтагеозно. Источником инфекции являются больной инфекционным мононуклеозом (особенно стертой, абортивной и латентными формами) и вирусовыделители.
Вирус Эпштейна-Барра очень нестоек, поэтому передача инфекции возможна только при тесном контакте, через контаминированную вирусом слюну. Немаловажную роль играют скученность, общая посуда, белье, постель.
Механизм передачи инфекции -- воздушно-капельный и контактный. Предполагается возможность водно-пищевого механизма передачи инфекции и через предметы домашнего обихода. Возможен перенос вируса при гемотрансфузиях и половым путем.
Входными воротами являются слизистая оболочка ротоглотки и верхних дыхательных путей, что доказано возможностью обнаружения вируса в отделяемом носоглотки и слюны.
Инфекционный мононуклеоз встречается во всех странах мира, чаще в виде спорадических случаев. Описаны редкие семейные очаги, небольшие вспышки в общежитиях, школах, воинских частях. Обычно они небольшой интенсивности и растянуты во времени.
Заболеваемость регистрируется круглый год, но чаще -- весной и осенью. Болеют люди любого возраста, но преимущественно дети и лица молодого возраста. Грудные дети болеют редко.
Иммунитет стойкий, о чем свидетельствует отсутствие повторных заболеваний.
Течение болезни, симптомы
Длительность инкубационного периода варьирует, по сведениям разных авторов, от 5 до 21 дня, чаще составляет 7--10 дней.
Начало заболевания чаще острое, с подъема температуры тела до высоких цифр, однако весь клинический симптомокомплекс развивается обычно к концу первой недели. Наиболее ранние симптомы -- повышение температуры, затруднение носового дыхания, припухание шейных лимфатических узлов, ангина.
К концу первой недели от начала заболевания у большинства больных уже определяются увеличенные печень и селезенка, а в крови появляются атипичные мононуклеары.
При постепенном начале заболевания в течение 2--5 дней отмечаются общее недомогание, небольшое повышение температуры, могут быть умеренные катаральные явления со стороны верхних дыхательных путей. У части больных начальная температура может быть даже нормальной и только к концу первой недели она становится высокой, в разгар заболевания повышаясь до 39--40о. Редко инфекционный мононуклеоз может от начала до конца протекать при нормальной температуре. Какой-либо типичной температурной кривой нет. Обычно она снижается литически. Снижение температуры совпадает с улучшением общего состояния и исчезновением других симптомов болезни.
Важный симптом инфекционного мононуклеоза -- увеличение всех групп лимфатических узлов, преимущественно шейных. Они видны на глаз, при пальпации плотноваты, эластичные, малоболезненные, не спаяны между собой и окружающей клетчаткой. Кожа над ними не изменена. Размеры их варьируют от горошины до грецкого ореха или куриного яйца. Нагноения их при инфекционном мононуклеозе не бывает. Нередко увеличение лимфатических узлов бывает первым симптомом болезни. Пареллелизма степени поражения ротоглотки нет: при слабо выраженной ангине может быть значительное увеличение шейных лимфоузлов и при массивных наложениях на миндалинах оно может быть умеренным. Увеличение других групп лимфоузлов редко бывает значительным.
Постоянным симптомом инфекционного мононуклеоза является поражение ротоглотки. Всегда отмечается увеличение и отечность небных миндалин, поражается носоглоточная миндалина, в связи с чем отмечаются выраженная заложенность носа, затруднение носового дыхания, сдавленность голоса и "храпящее" дыхание полуоткрытым ртом. Несмотря на выраженную заложенность носа, выделений из носа в остром периоде болезни обычно не бывает, иногда они появляются после того, как восстанавливается носовое дыхание, т. к. при инфекционном мононуклеозе поражается слизистая оболочка нижней носовой раковины у входа в носоглотку (задний ринит). Задняя стенка глотки также отечна, гиперемирована в гиперплазме лимфоидной ткани (гранулезный фарингит), покрыта густой слизью. Гиперемия зева умеренная, боль в горле незначительная.
Почти у 85 % детей при инфекционном мононуклеозе на небных и носоглотной миндалинах появляются налеты в виде островков и полосок, иногда сплошные в первые дни болезни, иногда через 3--4 дня. При их появлении обычно еще более повышается температура тела и значительно ухудшается общее состояние.
Увеличение размеров печени и селезенки при инфекционном мононуклеозе наблюдается почти постоянно (97--98 % случаев). Печень начинает увеличиваться с первых дней болезни и достигает максимума к 4--10-му дню. Иногда появляется умеренная желтушность кожи и склер. Желтуха обычно возникает в разгар инфекционного мононуклеоза и исчезает параллельно исчезновению других проявлений болезни. Частота появления желтухи не зависит от интенсивности увеличения размеров печени. Тяжелых гепатитов не бывает. Размеры печени нормализуются только в конце первого -- начале второго месяца с момента заболевания, оставаясь в ряде случаев увеличенными в течение трех месяцев.
Одним из ранних симптомов инфекционного мононуклеоза является увеличение селезенки в первые дни заболевания, достигая максимальных размеров на 4--10-й день. У 1/2 больных к концу третьей недели от начала заболевания селезенка уже не пальпируется.
Нередко появляются одутловатость лица и отечность век.
В разгар заболевания нередки различные высыпания на коже. Сыпь может быть кореподобной, уртикарной, скарлатиноподобной, геморрагической. На слизистой рта появляются экзантема и петехии.
Со стороны сердечно-сосудистой системы отмечаются тахикардия, приглушенность сердечных тонов, иногда систолический шум, которые обычно исчезают по мере выздоровления. Серьезных изменений на ЭКГ нет.
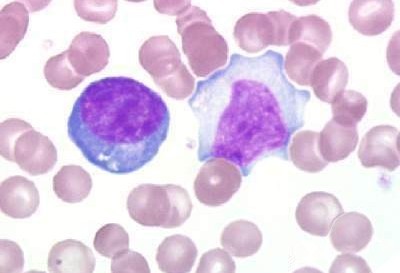
В общем анализе крови -- умеренный лейкоцитоз, атипичные мононуклеары (их называют еще широкоплазменными лимфоцитами). В большинстве случаев они обнаруживаются в первые дни болезни, особенно в разгар ее, у большинства детей -- в течение 2--3 недель от начала болезни. Количество атипичных мононуклеаров при инфекционном мононуклеозе колеблется от 5--10 до 50 % и выше. Выявляется отчетливая связь количества атипичных мононуклеаров с тяжестью болезни.
Различают типичные и атипичные формы инфекционного мононуклеоза. При атипичных (стертых и бессимптомных) формах слабо выражены или полностью отсутствуют ведущие симптомы, свойственные инфекционному мононуклеозу, и диагностика проводится на основании гематологических и серологических данных.
Показателями тяжести при типичных формах являются: выраженность общей интоксикации, степень увеличения лимфатических узлов, характер изменений в ротоглотке, степень затруднения носового дыхания, выраженность увеличения печени и селезенки и изменений в общем анализе крови.
Течение инфекционного мононуклеоза в большинстве случаев заканчивается через 2--4 недели, иногда через 1--1,5 недели. Нормализация размеров печени, селезенки, лимфатических узлов может задержаться на 1,5--2 месяца. Длительное время могут обнаруживаться и атипичные мононуклеары в крови.
Рецидивов и хронического течения инфекционного мононуклеоза у детей не бывает.
Осложнения обычно связаны с активизацией микробной флоры и особенно с наслоением ОРВИ -- острой респираторной вирусной инфекции (бронхит, пневмония, отит).
Прогноз благоприятный. Заболевание у 80 % заканчивается выздоровлением за 2--3 недели. В некоторых случаях возможно длительное сохранение изменений в крови -- до 6 месяцев и больше.
В мировой литературе описаны единичные случаи смертельных исходов от разрыва селезенки или от поражения нервной системы в виде бульбарных или энцефалитических форм.
Дифференциальный диагноз инфекционного мононуклеоза проводится с дифтерией ротоглотки, острыми респираторными вирусными заболеваниями, особенно аденовирусной этиологии, острым лейкозом, вирусными гепатитами.
Инфекционный мононуклеоз, сопровождающийся ангиной, отличается от дифтерии ротоглотки характером и цветом налетов, несоответствием поражения зева увеличению лимфатических узлов (изменения в зеве могут быть незначительными, а увеличение лимфоузлов резко выражено), увеличением печени и селезенки, наличием полиаденита, типичных изменений крови (атипичных мононуклеаров).
Общее состояние при инфекционном мононуклеозе страдает обычно незначительно, несмотря на выраженное затруднение носового дыхания и высокую температуру тела. При инфекционном мононуклеозе более длительный лихорадочный период в отличие от дифтерии, при которой повышенная температура тела держится не более 3--4-х дней, а в дальнейшем снижается, несмотря на прогрессирование локальных изменений в ротоглотке.
Большие затруднения возникают при дифференциальной диагностике инфекционного мононуклеоза и ОРВИ, особенно аденовирусной этиологии, при которой может быть выражен мононуклеозоподобный синдром. Различия: выраженные катаральные явления (насморк, кашель, хрипы в легких) не свойственны инфекционному мононуклеозу; печень и селезенка при ОРВИ если и увеличиваются, то незначительно и преимущественно при аденовирусной инфекции у детей раннего возраста. Атипичные мононуклеары при ОРВИ определяются редко, однократно и в незначительном количестве, не превышающем 5--10 %. Конъюнктивита при инфекционном мононуклеозе не бывает.
Окончательно вопрос решается после проведения серологических реакций.
Случаи инфекционного мононуклеоза , сопровождающиеся высоким лейкоцитозом (30--60 г/л) и лимфоцитозом (80--90 %), приходится дифференцировать от острого лейкоза, для которого характерны резкая бледность кожи, снижение количества эритроцитов и гемоглобина, значительно ускоренная СОЭ. Окончательный диагноз устанавливается по результату стерильного пунктата.
При дифференцированной диагностике инфекционного мононуклеоза и лимфогранулематоза длительность течения болезни (месяцами), волнообразный характер температурной кривой, отсутствие поражения рото- и носоглотки, лейкоцитоз нейтрофильного характера свидетельствуют о лимфогранулематозе. В сомнительных случаях следует прибегать к пункции лимфатического узла. Наличие клеток Березовского--Штернберга в лимфатическом узле подтверждает диагноз лимфогранулематоза.
Инфекционный мононуклеоз, сопровождающийся желтухой, следует дифференцировать от вирусных гепатитов. Длительно повышенная температура тела и наличие атипичных мононуклеаров в крови не свойственны вирусному гепатиту. Наличие выраженных биохимических сдвигов в сыворотке крови (повышение билирубина, активности трансаминаз, тимоловой пробы и др.) и отрицательные серологические реакции исключают диагноз инфекционного мононуклеоза.
Инфекционный мононуклеоз у детей первого года жизни имеет некоторые особенности. В начале заболевания у детей раннего возраста почти в половине случаев отмечается насморк, иногда кашель. Нередко с первых дней болезни имеют место храпящее дыхание, одутловатость лица, пастозность век, шейной клетчатки, полиадения. Рано (в первые три дня) появляется ангина с наложениями на миндалинах. Чаще бывают высыпания на коже. В крови детей раннего возраста нередко в первые дни болезни отмечается повышение палочкоядерных и сегментоядерных нейтрофилов.
Положительные результаты серологических реакций бывают реже и в более низких титрах, чем у старших детей. Особенно трудно дифференцировать инфекционный мононуклеоз у детей первых трех лет жизни от ОРВИ, которые нередко сопровождаются мононуклеозным синдромом.
Течение болезни у детей раннего возраста благоприятное и заканчивается полным выздоровлением.
Заболевшего изолируют дома на 2--3 недели до полного клинического выздоровления, госпитализируют по клиническим показаниям -- тяжесть общего состояния, выраженная желтуха, большие размеры селезенки, необходимость проведения дифференциальной диагностики для уточнения диагноза.
За контактными устанавливаются наблюдения в течение 20 дней после изоляции заболевшего.
Специфическое лечение не разработано. Показаны постельный режим, обильное питье, стол с ограничением жирного жареного, острых приправ. Лечение симптоматическое: гипосенсибилизирующие средства, витамины, капли в нос, полоскание зева и глотки антисептическими растворами (йодинол, раствор фурациллина в разведении 1:5000, 3%-й раствор перекиси водорода, настойка календулы, ромашка аптечная, шалфей).
Применяют интерферон интраназально в течение 2--3 дней. Виферон в виде свечей ректально через 12 час 2 раза в сутки 5--10 дней ежедневно. Вместо экзогенного лейкоцитарного интерферона можно применить стимуляцию выработки эндогенного интерферона с помощью растительных средств стимулирующего действия -- настойки жень-шеня, лимонника, аралии, заманихи, стеркулии, элеутерококка, сапарла, родиолы розовой. Их применяют внутрь по 25--30 капель 2--3 раза в день за 30 минут до еды. Интерфероногенными свойствами обладают полудан, пантокрин, эхинацея (в том числе в виде иммунала).
Применяется неовир -- противовирусное, противобактериальное и иммуномодулирующее средство из расчета 4--6 мг/кг массы тела в/м, курс 5--7 инъекций с интервалом 48 часов. Антибиотики и сульфаниламидные препараты не назначают.
При очень тяжелом течении с затрудненным "храпящим" дыханием, резким увеличением лимфатических узлов, селезенки показано назначение кортикостероидов (преднизолона) коротким курсом (4--5 дней) в суточной дозе 1,5--2 мг на кг массы тела. Физиотерапия противопоказана.
При наличии остаточных изменений в периферической крови, увеличения печени и селезенки необходимо диспансерное наблюдение переболевших. После перенесенного инфекционного мононуклеоза возможен длительный астенический синдром. Физическая нагрузка подростков, занятых физическим трудом, и спортсменов с повышенным риском травматизации селезенки должна быть ограничена не менее чем на 6 месяцев.
02.05.2016г пациентка обратилась с просьбой полечить её сына заочно.
Мальчик 7лет, заболел в четверг, 28 апреля.
Мальчик очень ласковый, светлый, тонкий и прозрачный, тихий, очень спокойный, вдумчивый.
Началось всё с небольшого отека глаз вечером, жалоб на состояние не было, т.е. только внешне был заметен отек глаз.
В пятницу остались дома, т.к. ночью появились хрипы в носу, затрудненное носовое дыхание.
Из-за отека решили сдать мочу - белок 0.18.
Заболел на мой взгляд из-за напряженных отношений дома, очень тяжелый период у мужа, он принял решение жить отдельно, я не могу понять и принять эту ситуацию.
В ночь на субботу резкий скачок температуры у ребенка, ночные кошмары, крики и истерика. Ребенок с открытыми глазами кричит и надрывается, не может выйти из сна по 10-15 мин, видно, что и наяву его пугают кошмары. За ночь было 3 таких истерики. Не узнает никого в этот момент, ничем не отвлечь, не вывести из этого состояния.
Вялый, ему холодно, кутается в теплое одеяло, но терпелив, совсем не капризничает, соглашается и на клизму, и на обливание. Бледный, бескровный, сонливый, тяжело и часто дышит, спать не удается, не может дышать ртом.
Просит есть, хотя в жизни малоежка.
Не понимая, что происходит с ребенком (отекшее лицо, увеличены лимфоузлы на шее), мы поехали в Педиатрическую академию. В приемном покое взяли анализ крови и поставили диагноз - инфекционный моноуклеоз.
Т.к. у нас нет прививок и бцж, нахождение в инфекционном стационаре просто не представлялось возможным, ещё и требовали его оставить без мамы. Когда зашла речь о том, что он один может остаться, даже не задавал никаких вопросов, не плакал, вообще никакой реакции, как в отключке . Мы решили уехать домой.
Сегодня 4 день болезни. Температура 39-40. Удается немного сбить на 0.5 градуса обливанием. Делаем клизму и постоянно пьем чистую воду (1.5 литра), пьёт охотно.
Не смотря на то, что в больнице поставили ангину, горло не болит.
Но почти полностью перекрыто носовое дыхание, что не позволяет спать.Из-за такого отека аденоидной ткани глаза "заплыли". Сильный отек глаз, переносицы, лимфатические узлы на шее размером с ладонь, не болезненны.
Убрали все белковые продукты, только овощи, фрукты и вода.
Изо рта неприятный запах гнили. Язык с небольшим налетом, сосочки у основания языка яркие и четко выраженные.
Я была очень напугана в больнице после 4 часов в приемном покое, где меня убедили, что без антибиотиков никак не обойтись с таким диагнозом. Вечером я дала одну ложку Зинната, потом уже, когда пришла в себя после этого кошмара, я выкинула антибиотик.
Ребенок очень мало болеет (по сравнению со старшей дочерью), сопли всегда удавалось лечить промыванием с морской солью, в 3-4 года были стенозы (2 раза), которые удавалось победить ингаляцией с минеральной водой.
В садик ходит с большим удовольствием, много друзей.
По сейчас перед школой, видимо, переборщили с диспансеризацией, сдачей анализов и походов по врачам.
Фото №1. Лицо ребёнка.

Фото № 2. Выписка из больницы.

2 мая назначен препарат 30С 2 горошка однократно.
Отчёт на следующее утро:
Это просто невероятное что-то. Горошки приняли в 21-45. Практически сразу побежал какать, из туалета громко кричал чтобы никто не смел заходить))) я просила зайти, чтобы увидеть какого цвета, что вообще с кишечником. Но он со смехом запретил. Сидел так долго.
Потом сразу мы легли спать, был горячим за 39. Во сне начал громко говорить, что-то доказывать, но не разобрать.
А сейчас опять повторились точь в точь события первой ночи: громкий крик, подрываемся и куда -то бежим. Снова этот кошмар, куда -то показывает рукой, мы бежим. И так по комнате много раз. Успокоился только минут через 10. Тогда и пришел в себя и проснулся.
Потом пошли в ванную высморкать и промыть нос. Чувствую руками, что он уже не горит, на градуснике 37,8.
03.05.16. Доброе утро! Мальчик наш проснулся и побежал чистить нос. С аппетитом поел фрукты. На мой вопрос чего бы хотелось - ответил , "шоколадной булочки!" раз я выздоровел))
Отек глаз сильный, немного цвет изменился, темнее что-ли стал. ..температура 37

Динамика в 14.00 03.05. 2016.
Всё хорошо, бодр и весел, просится на улицу) лицо как будто возвращается постепенно.
Носом дышать трудно, сильно гнусавит. Но шутит, смеется, строит планы.
Заглянула в горло, там гнойники на миндалинах, но глотать не больно.
Динамика в 21.00 .03.05.2016.
Добрый вечер, температура растет 37,5, предпочитает полежать, не активен, Он лежит, смотрит фильм. На предложения чего либо отказывается. Мне кажется последние 2 часа.
Без назначения – наблюдаем до завтра.
04.05.2016 Утро: у нас всё спокойно, без ухудшения. Спал немного беспокойно, т.к. нос пока не дышит.

Вечер: у нас всё хорошо, отек уходит, нос потихоньку открывается. Для больничного вызывала врача, налета на миндалинах нет, горло немного красное.

Отчёт: Нос почти совсем открылся. Дыхание свободное, ничего не хлопает. Сморкается 1-2 раза в день. Немного осталась припухлость в области переносицы. Я заметила, что появляются и исчезают какие высыпания в виде прыщей на щеках и плече. Через какое-то время всё проходит.
Конечно, пока он ещё не очень активный, предпочитает спокойный ритм.
Аппетит снижается, пока болел чаще просил есть.

На очном приёме 10.05 2016г.
Жалоб нет, сон, аппетит, активность и настроение в норме.
Осмотр – лицо не отёчное, симметричное, зев спокоен, язык чистый, л/узлы нормального размера, безболезненные, печень и селезёнка без особенностей, безболезненные.
Фото №7 – анализ первый 10.05.2016.

Фото №8 – анализ второй. 17.05.2016.

17.05.05 – отчёт: на выходных пошли на тренировку (катаемся на роликах на Елагином острове), предупредила тренера, чтобы на буксир брал, но мальчик так бодро сам катался, что не потребовалось (12 км)


В реперторизации элимиринующий симптом, согласно параграфу 153 – объединённый симптом: повышенный аппетит во время лихорадки. Также важные симптомы: жажда при ознобе и характеристика психического состояния.
Руководствуясь этиологией острого состояния, вполне разумным явился выбор Натриум муриаткум 30С 2 горошка однократно.
Из опыта нашего центра, мононуклеозом чаще и тяжелее болеют дети, у которых в семейном анамнезе есть онкологические и аутоиммунные заболевания. Некоторые дети после перенесенного заболевания болеют ОРВИ часто, иногда ежемесячно. Повторяющиеся курсы сильнодействующими лекарственными средствами приводят к нарушению микрофлоры кишечника и формированию патологии желудочно-кишечного тракта.
Гомеопатическое лечение восстанавливает правильную работу защитного механизма, и тогда окрепший организм быстрее восстанавливается и набирается сил для борьбы с различными инфекциями. Но восстановление здоровья не происходит по взмаху волшебной палочки, это упорный труд, у некоторых пациентов на восстановление могут уходить годы.
Так что же такое инфекционный мононуклеоз и вирус Эпштейн - Барр?
Инфекционный мононуклеоз:
это сложная инфекционная болезнь, которая поражает ретикулоэндотелиальную и лимфатическую систему.
Что такое ретикулоэндотелиальная система? Это – особые клетки, которые выполняют барьерную функцию, а расположены, прежде всего, в селезёнке, лимфатических узлах, костном мозге, печени.
Для мононуклеоза характерны лихорадка, тонзиллит, увеличение лимфоузлов разных групп, увеличение печени и селезёнки, а также лейкоцитоз.
Заболевание вызывается вирусом герпеса человека IV типа, он также называется вирусом Эпштейн - Барр — по фамилиям ученых, открывших его.
Инфекционный мононуклеоз распространен повсюду. Данному заболеванию подвержены лица всех возрастов. В развитых странах мира данному заболеванию в основном подвержены лица подросткового возраста и молодежь, пиковый возраст для заболевания мононуклеозом – 14—16 лет у девушек и на 16—18 лет у юношей. В развивающихся государствах мононуклеозу зачастую подвержены дети самых малых возрастов.
В мире ежегодно вирусом Эпштейн - Барр заражаются от 16 до 800 лиц на 100 000 населения. В России ежегодно регистрируются 40-80 случаев инфекционного мононуклеоза на 100 000 населения. Это связано как с истинным увеличением заболеваемости, так и с улучшением диагностики. Так, в Ставропольском крае за последние годы показатели заболеваемости инфекционным мононуклеозом у детей до 14 лет увеличились с 2,16 на 100 000 населения в 1989 г. до 23,09 в 2004 г.
У нас в стране инфекционным мононуклеозом болеют дети от 2-3 лет и до подросткового возраста. Заболевание встречается также у взрослых, но в основном до 40 лет. У маленьких детей – до двух лет – регистрируется очень редко, и, что нетипично, протекает легче, чем у старшего возраста.
Заболевание передается контактно-бытовым и воздушно-капельным путем, характерна спорадическая заболеваемость – эпидемий не бывает.
При заболевании поражается лимфоидная ткань – лимфоузлы, миндалины носоглотки, селезенка, может также присоединиться поражение печени. Из общих симптомов иногда встречаются катаральные явления, но чаще – слабость, головокружения, заложенность носа, отек миндалин и увеличение аденоидной ткани в носоглотке – ребенок храпит во сне, что детям несвойственно.
Продолжается заболевание 2-3 недели и заканчивается обычно выздоровлением, иногда могут присоединиться бактериальные осложнения – отит, ангина, пневмония, которые лечатся стандартно – антибиотиками и симптоматическими средствами.
Осложнения возможны потому, что лимфоидная система - одно из важнейших звеньев системы иммунитета, и неудивительно, что ее поражение делает человека весьма уязвимым к другим инфекциям. После прекращения клинически выраженного заболевания надо помнить, что иммунная система, не восстанавливается в одночасье. Поэтому, переболевший ребенок остается весьма ослабленным - необходимо время для полного восстановления системы иммунитета. Следует, по возможности, максимально ограничивать контакты с людьми, противопоказано пребывание на солнце, да и вообще любые дальние поездки на моря не желательны.
Сам же мононуклеоз у детей, как все вирусные заболевания, не имеет специфического лечения, применяют витамины, обильное питье, постельный режим, при головных болях и повышенной температуре – жаропонижающие средства. Для снижения температуры лучше не использовать парацетамол или аспирин, так как применение аспирина может провоцировать Синдром Рея (аспирин противопоказан детям до 12 лет), a применение парацетамола перегружает печень.
Если заболевший получал антибиотики: ампициллин, амоксициллин – то, в 95% случаев его применения, наблюдается кожная сыпь. Причина такого проявления не известна. В тяжелых случаях назначается преднизолон.
Сейчас в аллопатии ищут новые методы лечения, проводятся испытания на препарате интерферон, переливание донорских Т-лимфоцитов.
Кроме всего вышесказанного, существует и хроническая форма болезни.В последние годы наблюдается рост хронического проявления данной патологии. Возможно несколько вариантов исхода острого инфекционного процесса:
2. бессимптомное вирусоносительство или латентная инфекция (вирус определяется в слюне или лимфоцитах).
3. хроническая рецидивирующая инфекция:
а) хроническая активная ВЭБ-инфекция по типу хронического инфекционного мононуклеоза.
б) генерализованная форма хронической активной ВЭБ-инфекции с поражением ЦНС, миокарда, почек и других органов.
в) ВЭБ-ассоциированный гемофагоцитарный синдром.
г) стертые или атипичные формы ВЭБ-инфекции: длительный субфебрилитет неясного генеза, клиника вторичного иммунодефицита — рецидивирующие бактериальные, грибковые, часто микст-инфекции респираторного и желудочно-кишечного тракта, фурункулез и другие проявления;
развитие онкологического (лимфопролиферативного) процесса (множественные поликлональные лимфомы, назофарингеальная карцинома, лейкоплакии языка и слизистых ротовой полости, рак желудка и кишечника и др.);
развитие аутоиммунного заболевания — системной красной волчанки, ревматоидного артрита, синдрома Шегрена и др. (следует отметить, что две последние группы заболеваний могут развиваться через большой промежуток времени после инфицирования).
4. играет большую роль в развитии хронической усталости.
Ближайший и отдаленный прогноз для больного с острой инфекцией, вызванной ВЭБ:
зависит от степени иммунной дисфункции, генетической предрасположенности к тем или иным ВЭБ-ассоциированным заболеваниям (см. выше), а также от наличия ряда внешних факторов (стрессы, инфекции, операционные вмешательства, неблагоприятное воздействие окружающей среды), повреждающих иммунную систему. Было обнаружено, что ВЭБ обладает большим набором генов, дающим ему возможность в определенной мере ускользать от иммунной системы человека.
09 февраля 2012 . Раздел Книги
Мононуклеоз
Мононуклеоз может поразить человека любого возраста, однако наиболее часто от него страдают дети и подростки в возрасте от восьми - десяти до двадцати с небольшим лет.
Как правило, источником мононуклеоза является вирус Эпштейна - Барра.
Между заражением человека этим вирусом и проявлением первых симптомов мононуклеоза проходит обыкновенно от 30 до 50 дней. У большинства заболевших маленьких детей это заболевание проходит бессимптомно. Однако у подростков и двадцатилетних молодых людей отмечаются такие симптомы, как слабость, повышенная температура, воспаление горла, головокружение, мышечные боли, нарушение функционирования печени и увеличение селезенки. У незначительного числа пациентов выступает сыпь и опухают веки. У здоровых тинейджеров и взрослых симптомы проходят в течение двух-трех недель, хотя утомляемость может наблюдаться в течение нескольких месяцев после выздоровления.
Люди с ослабленной иммунной системой находятся в группе риска по этому заболеванию, которое может длиться у них несколько недель. Кроме того, у них оно впоследствии может рецидивировать.
Традиционное лечение заключается в соблюдении постельного режима и обильном питье. Если у ребенка повышена температура, ему могут назначить жаропонижающее, например парацетамол. Аспирин нельзя давать заболевшим вирусной инфекцией (в том числе и мононуклеозом), так как это может послужить причиной развития синдрома Рейе. Антибиотики назначаются при вторичных бактериальных инфекциях горла.
ОСНОВНЫЕ ДЕЙСТВИЯ
Убедитесь, что ваш ребенок получает достаточно жидкости. Дети старше пяти лет должны выпивать по крайней мере по шесть стаканов воды на протяжении дня. Если вы даете ребенку фруктовые соки, разбавляйте их водой хотя бы наполовину, так как простые сахара ослабляют иммунную систему. Лучше всего давать ребенку супы и бульоны домашнего приготовления: они легко перевариваются и увлажняют дыхательные пути. Старый добрый куриный бульон отлично смягчит воспаленное горло. Если у вашего ребенка не повышена чувствительность к свежему чесноку, то стоит добавить в бульон чеснок. Нельзя давать больному ребенку жареное, так как такая пища переваривается с трудом. Не стоит также включать в диету больного молочные продукты, потому что они способствуют формированию слизи и ослабляют иммунную систему.
Витамин С - поддерживает иммунную систему. Наилучшим является витамин С с биофлавоноидами. Дозировка: возраст ребенка, умноженный на 50 миллиграмм, ежедневно. Если у ребенка началась диарея, дозировку следует понизить. Вы также можете использовать витамин С в виде порошка (некислого) или жидкости. И то, и другое хорошо подходит младенцам и маленьким детям и может быть размешано в соке.
Вирусные инфекции, к которым относится мононуклеоз, можно лечить при помощи нескольких растений. Выберите одно из приведенных ниже растений или подберите сочетание нескольких из них.
Обычно мы рекомендуем комбинацию, которую называем вирусным коктейлем. В нее входят эхинацея, астрагал, lomatium, трутовик лакированный (Gonoderma lucidum) и корень лакричника. Все эти растения безопасны и могут быть использованы при лечении детей.
Эхинацея - это растение было многократно изучено на предмет его жаропонижающих свойств и способствования исцелению верхних дыхательных путей. В аптеке вы можете приобрести специально изготовленное средство для детей с содержанием эхинацеи на основе глицерина.
Lomatium - мощное противовирусное средство, которое помогает бороться с вирусом Эпштейна - Барра.
Выберите из нижеперечисленных средств то, которое в наибольшей мере соответствует симптомам вашего ребенка. Если в инструкции не сказано иначе, давайте ребенку по два шарика разведением ЗОС два раза в день. Улучшение должно наступить через 48 часов. Если по истечении 48 часов улучшение не наблюдается, попробуйте другое средство. После того как вы заметите первое улучшение, прекратите давать ребенку лекарство: повторный прием рекомендуется лишь в том случае, если симптомы возобновятся.
Примечание: более слабые разведения (6Х, 12Х, 6С) следует давать чаще (три раза в день).
Arsenicum album - у ребенка то повышается, то понижается температура; своего пика она достигает между полуночью и двумя часами утра. Ребенок беспокоен и утомлен; возможно, у него увеличена печень или селезенка.
Baptisia - симптомы напоминают симптомы гриппа; у ребенка также отмечаются мышечные боли и повышение температуры. Кроме того, налицо симптомы интоксикации: красные глаза с темными кругами под ними и бледная кожа,
Gelsemium - ребенку холодно. Он жалуется на боль в мышцах. У него кружится голова, и он все время чувствует себя уставшим. Это - наиболее распространенное средство от мононуклеоза.
РАСШИРЕННЫЕ ДЕЙСТВИЯ
Цинк - укрепляет иммунную систему и ускоряет заживление кожи. Дозировка: дети до двух лет - 5 миллиграмм; от двух - 10-15 миллиграмм. Используйте на протяжении двух недель; после двух недель прием следует прекратить.
Лиственница - хорошее средство для укрепления иммунной системы. Оно выпускается в виде порошка, который можно добавлять в воду и сок, и может иметь мягкий, сладковатый привкус.
Комбинация эхинацеи и гидрастиса — при бактериальных инфекциях, которые могут сопровождать мононуклеоз.
Нью-джерсийский чай (Се-anothus americanus) - применяется при увеличении селезенки. Это средство нельзя купить в аптеке, поэтому обратитесь за помощью к своему местному гербалисту.
Эвкалипт и пупавка благородная (Anthemis nobilis) - добавьте по одной капле и того, и другого в пульверизатор или же капните по одной капле на кусочек ткани и положите его под подушку своего ребенка.
Если ребенок уже принимает гомеопатическое средство, отложите ароматерапию на другое время.
ЧЕГО ОЖИДАТЬ
Вы должны заметить постепенное состояние ребенка в течение семи-десяти дней после начала лечения. Методы природной терапии помогут улучшить общее состояние ребенка и предотвратить возможность возникновения других инфекций. Мы также заметили, что природная терапия ускоряет выздоровление больных мононуклеозом.
Читайте также:


