Госпитальные инфекции у новорожденных и их профилактика
Согласно определению ВОЗ, госпитальной (внутрибольничной, нозокоми-альной — от греч. nosokomeo — ухаживать за больным и лат. nosocomium — больница) инфекцией называется любое клинически распознанное локализованное или системное заболевание, вызванное инфекционным агентом у пациента, находящегося в стационаре более 48—72 ч при отсутствии в момент поступления в больницу признаков этой болезни или ее инкубационного периода, а также любое инфекционное заболевание сотрудника больницы, развившееся вследствие его работы в данном учреждении, вне зависимости от времени появления симптомов (после или во время нахождения в больнице) (Козлов Р.С., 2000).
Кожа, слизистые оболочки, ЖКТ, слуховые проходы, естественные складки кожи новорожденного колонизируются флорой среды обитания уже в первые сутки жизни. Гнойно-воспалительные заболевания новорожденных, возникшие в период пребывания в родильном доме или в течение 7 дней после выписки (максимальный инкубационный период), связаны с акушерским стационаром, т.е. являются госпитальными. Сообщения о заболеваниях новорожденных поступают в территориальные центры Госсанэпиднадзора из поликлиник или детских стационаров. Наибольшее число госпитальных инфекций возникает в отделениях, где ребенок пребывает длительное время: в отделениях интенсивной терапии, реанимации, в отделениях второго этапа выхаживания недоношенных.
Госпитальные инфекции можно разделить на две группы:
Внутрибольничные инфекции (ВБИ) — вызванные патогенными возбудителями в результате заноса инфекции носителями, больными и лицами, У которых заболевание находится в инкубационном периоде.
Госпитальные гнойно-септические инфекции (ГГСИ) — инфекции как экзогенного, так и эндогенного характера, вызванные преимущественно условно-патогенной флорой.
О каждом случае или подозрении на инфекционное заболевание у новорожденного учреждение, установившее диагноз, сообщает в территориальные Центры Госсанэпиднадзора в течение 12 ч (табл. 24.1).
За последние годы отечественному здравоохранению удалось преодолеть Длительный запрет на обнародование проблем нозокомиальных инфекций. На государственном уровне эта работа началась с 1983 г. после утверждения Минздравом и АМН СССР отраслевой программы и проблемной комиссии по внутрибольничным инфекциям. В 1993 г. создан Межведомственный научный совет по ВБИ и при РАМН и Минздраве России, принята федеральная целевая программа Безопасное материнство, утвержденная постановлением

Правительства РФ от 14.10.1994 г. В департаменты Госсанэпиднадзора и Отдел медицинской статистики введен новый раздел — Внутрибольничные инфекции. Предложена система эпидемиологического надзора за внутрибольничными инфекциями и сделана попытка легализовать статистику.
По данным официальной статистики, в России в 1 9 9 7 г. было зарегистрировано 56 тыс. случаев нозокомиальной инфекции (3—5% пролеченных больных), хотя их предполагаемое число составляет 2,5 млн (Козлов Р.С, 2000). В отделениях интенсивной терапии неонатального профиля этот показатель значительно выше - 40-60% (Семина Н.А. и др., 1998-2000).
Статистический учет ВБИ в нашей стране, как и в большинстве регионов мира, неполный. Однако в отдельных странах (США, Италия, Великобритания и ФРГ) налажена более полная форма отчетности. По данным Центра по контролю за болезнями США, в 1 9 9 8 г. у 2 млн пациентов, госпитализированных в стационары США, развились нозокомиальные инфекции (Козлов Р.С, 2000).
Отечественные гигиенисты, изучая состояние больничной среды, ввели новые, на наш взгляд, не вполне корректные термины: иатрогенная среда, иат-рогенные инфекции, имея в виду ВБИ.
Как и в прежние годы, статистика ВБИ значительно дополняется результатами анализов протоколов вскрытий новорожденных, погибших от пневмонии на фоне ИВЛ и генерализованных вирусно-бактериальных инфекций.
Существует два метода определения частоты внутрибольничных инфекций. Первый — учет заболеваемости на ЮОкойко-дней. Этот показатель, поданным американских авторов, составляет в среднем 0,58%, а от общего числа выписавшихся новорожденных, включая здоровых, — 1 , 4 — 1 , 7 % . Второй — у ч е т количества заболевших на 1 0 0 выписавшихся больных. По данным американских авторов, в различных отделениях неонатального профиля он составляет от 14 до 36%.
Согласно отчету Комитета по национальной проблеме нозокомиальных инфекций США (NNIS), за 10 лет (1986—1996 гг.) в 99 родильных домах зарегистрировано 13 000 инфекционных заболеваний новорожденных, обусловленных нозокомиальной инфекцией. В структуре заболеваемости преобладали пневмонии. Наиболее частыми возбудителями являлись эпидермальный стафилококк (51%), золотистый стафилококк (28,5%), кишечная палочка (4%), клебсиелла (2,5%). Значительно чаще стали регистрироваться у длительно болеющих новорожденных случаи внутрибольничного кандидоза (7,5%), особенно в стационарах для недоношенных детей. По данным этого же отчета установлено, что при длительном пребывании в стационаре (более 20 дней) чаще выделяется грамотрицательная флора, заражение которой связано с более тяжелым прогнозом. При анализе летальности от внутрибольничного сепсиса установлено, что в 40% случаев имел место высев грамотрицательной флоры, в 28% — грибковой и в 7% — грамположительной флоры.
По данным Е.С.Романенко и К.Б.Романенко (2000), при поголовном обследовании 358 новорожденных, находящихся в отделении реанимации и интенсивной терапии одного из стационаров Санкт-Петербурга, ВБИ выявлены у 1 6 4 пациентов (45,8%); при этом инфекция мочевыводящих путей обнаружена в 35,8% случаев, пневмония — в 8 , 7 % , сепсис — в 1 , 4 % . Установлено, что достоверно чаще инфекция мочевыводящих путей возникала у доношенных детей, пневмония и сепсис — у недоношенных. Анализ, проведенный в Архангельске, показал, что колонизация условно-патогенной флорой новорожденных в родильных домах возникает в 64,9% случаев. Ведущими микроорганизмами являются стафилококк (54,9%), протей (36%) и ассоциации микробов (12,9%). Staph, aureus выделялся с кожи в 83,3% случаев, из кишечника — в 74,3%, из зева — в 63,6%. Преобладали метициллин-резистентные штаммы. Выделенный от больных штамм Proteus vulgaris оказался устойчивым к макролидам в 99,1%, к аминогликозидам — в 62,5%, к цефалоспоринам — в 59,8% (Лебедева О.В. и др., 2000).
Последние два примера показывают, что подходы к изучению нозокоми-альной инфекции различные, не всегда рациональные. Поголовное исследование материала от больных детей — задача трудоемкая и малоинформативная. Значительно важнее установить факт формирования резистентности условно-патогенного микроба к антибиотикам, особенно при выделении его из крови, ликвора, содержимого эндотрахеальной трубки или из катетера, а не из мест естественной колонизации условно-патогенной флорой.
Как бы ни были разнообразны подходы к трактовке внутрибольничных инфекций, бесспорно следующее:
повсеместно отмечается рост частоты госпитальных инфекций;
увеличивается число тяжелых, часто неуправляемых форм госпитальных инфекций (сепсис, фунгемия, пневмония) с летальностью от 20 до
родильные дома и отделения патологии новорожденных, а также отделения раннего возраста являются стационарами высокого риска возникновения эпидемических вспышек нозокомиальной инфекции.
[youtube.player]Внутрибольничные инфекции, или госпитальные инфекции, нозокомиальные инфекции
К внутрибольничным инфекциям относятся заболевания, имеющие микробную природу и выраженную клиническую картину, заражение которыми произошло в ходе посещения лечебного учреждения или же по истечении месяца после выписки из него. Инфекция причисляется к госпитальной, если её первые признаки были обнаружены по истечении двух суток или более с момента выписки.
Причины
Заражение госпитальными инфекциями происходит в результате попадания в организм ребёнка определённого возбудителя:
- условно-патогенного микроорганизма (клебсиеллы, стафилококка, стрептококка, пневмококка и других);
- вируса (герпеса, гриппа, гепатита, аденовируса, риновируса, ротавируса, энтеровируса);
- грибов (лучистых, плесневых или дрожжеподобных).
Передача инфекционного агента происходит вследствие контакта малыша с его носителем – другим пациентом лечебного учреждения или медицинским персоналом. Способов передачи подобных болезней достаточно много: фекально-оральный, воздушно-капельный, контактный, парентеральный (в процессе инвазивных процедур). Кроме того, некоторые болезнетворные микроорганизмы способны распространяться через пыль, воду, продукты питания, постельное бельё, медицинский инструментарий и оборудование.
Риск заражения детей инфекционными заболеваниями в медицинских организациях повышается в следующих ситуациях:
- при наличии у ребёнка различных проблем здоровья;
- при ослабленном иммунитете;
- при хронических недугах;
- в случае открытых ран;
- при наличии катетеров, трахеостом и полостных дренажей.
К числу располагающих факторов для развития нозокомиальных инфекций относят:
- чрезмерную загруженность детских медицинских учреждений;
- несоблюдение мер гигиены и антисептики со стороны медперсонала;
- недостаточно тщательное или редкое осуществление дезинфекции и стерилизации инструментария и помещений;
- использование старого оборудования;
- неприемлемое состояние пищеблоков и системы водоснабжения.
Симптомы
Поскольку спектр внутрибольничных инфекций очень широк, проявления заболеваний зависят от типа возбудителя, состояния здоровья ребёнка и стадии болезни (острой, подострой, хронической). В стенах медицинского учреждения ребёнок может заразиться инфекциями кожи, глаз, костей, пищеварительной и половой системы и многими другими. В связи с этим, симптоматика будет различаться в соответствии с заболеванием.
Среди детских госпитальных инфекций чаще всего встречаются кишечные, гнойно-септические и гемоконтактные. Реже отмечаются ротавирусные инфекции, дифтерия, туберкулёз, микоз и прочие.
Диагностика детских нозокомиальных инфекций базируется на следующих фактах:
- первые признаки заболевания были отмечены по прошествии двух суток или более с момента посещения ребёнком медицинского учреждения;
- представляется возможным отследить связь заражения малыша и проведёнными ему ранее инвазивными процедурами;
- есть понимание, что явилось источником инфекции, и каким образом она попала в организм ребёнка.
Для постановки диагноза врачу необходимо осуществить конкретизацию штамма возбудителя. С этой целью доктор проводит ряд лабораторных исследований:
- бактериологический посев крови, который целесообразно осуществлять несколько раз, чтобы получить максимально достоверную картину;
- посев отделяемого из разных органов, в зависимости от ситуации (моча, кал, мазок из половых органов, зева и так далее);
- микроскопию;
- эндоскопию;
- пункцию;
- венесекцию;
- мануальные, вагинальные, ректальные обследования.
Осложнения
Внутрибольничные инфекции продлевают нахождение ребёнка в лечебном заведении, оказывают негативное влияние на его здоровье, иммунитет, увеличивают продолжительность выздоровления и снижают качество жизни малыша.
Лечение
Ребёнок, заразившийся внутрибольничной инфекцией, должен быть оперативно осмотрен врачом и взят на контроль. Родителям такого малыша не следует прибегать к самостоятельному лечению, поскольку оно может не принести желаемого эффекта или даже усугубить течение болезни. Кроме того, несвоевременная изоляция носителя госпитальной инфекции от других детей и взрослых чревато их заражением.
Терапия госпитальных инфекций обладает рядом особенностей, связанных с высокой резистентностью их возбудителей к традиционным препаратам и широкому спектру антибиотиков. Более того, внутрибольничные штаммы настолько разнообразны, что в отдельном учреждении может присутствовать специфический возбудитель с набором уникальных биологических характеристик.
Ребёнок должен быть изолирован от остальных пациентов. При этом необходимо осуществить тщательную дезинфекцию всего отделения, где находился заражённый малыш. Лекарственные препараты назначаются с учётом возраста, состояния здоровья ребёнка, типа возбудителя и стадии болезни. Врач может рекомендовать применение иммуномодулирующих и иммуностимулирующих препаратов, витаминов. В зависимости от самочувствия пациента допустимо использование симптоматической терапии.
Профилактика
Главной профилактической мерой нозокомиальных инфекций в детских больничных учреждениях является соблюдение санитарно-гигиенических норм и противоэпидемических правил. В большей степени это касается процесса дезинфекции помещений, стерилизации инструментов, приборов и белья. Медицинскому персоналу следует строго соблюдать правила асептики и антисептики, а при проведении инвазивных процедур работать в резиновых перчатках, масках и очках. Грамотная антибиотикотерапия, позволяющая минимизировать длительность пребывания пациентов в больницах, также помогает предупредить распространение госпитальных инфекций.
К числу прочих предупреждающих мер относятся:
- изоляция заражённых детей;
- размещение детей в больницах по 2 человека в палате с учётом их возраста и характера заболевания;
- регулярное обеззараживание и стерилизация игрушек, белья и всех предметов, с которыми контактируют пациенты с внутрибольничной инфекцией;
- тщательный осмотр и составление анамнеза ребёнка при его поступлении на отделение;
- контроль за посетителями лечебных учреждений;
- проведение полноценных обследований персонала, поступающего на работу, а также регулярные осмотры постоянных сотрудников.
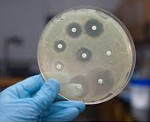
Внутрибольничные инфекции – различные инфекционные заболевания, заражение которыми произошло в условиях лечебного учреждения. В зависимости от степени распространения различают генерализованные (бактериемию, септицемию, септикопиемию, бактериальный шок) и локализованные формы внутрибольничных инфекций (с поражением кожи и подкожной клетчатки, дыхательной, сердечно-сосудистой, урогенитальной системы, костей и суставов, ЦНС и т. д.). Выявление возбудителей внутрибольничных инфекций проводится с помощью методов лабораторной диагностики (микроскопических, микробиологических, серологических, молекулярно-биологических). При лечении внутрибольничных инфекций используются антибиотики, антисептики, иммуностимуляторы, физиотерапия, экстракорпоральная гемокоррекция и т. д.

Общие сведения
Внутрибольничные (госпитальные, нозокомиальные) инфекции - инфекционные заболевания различной этиологии, возникшие у пациента или медицинского сотрудника в связи с пребыванием в лечебно-профилактическом учреждении. Инфекция считается внутрибольничной, если она развилась не ранее 48 часов после поступления больного в стационар. Распространенность внутрибольничных инфекций (ВБИ) в медицинских учреждениях различного профиля составляет 5-12%. Наибольший удельный вес внутрибольничных инфекций приходится на акушерские и хирургические стационары (отделения реанимации, абдоминальной хирургии, травматологии, ожоговой травмы, урологии, гинекологии, отоларингологии, стоматологии, онкологии и др.). Внутрибольничные инфекции представляют собой большую медико-социальную проблему, поскольку утяжеляют течение основного заболевания, увеличивают длительность лечения в 1,5 раза, а количество летальных исходов - в 5 раз.

Этиология и эпидемиология внутрибольничных инфекций
Основными возбудителями внутрибольничных инфекций (85% от общего числа) выступают условно-патогенные микроорганизмы: грамположительные кокки (эпидермальный и золотистый стафилококк, бета-гемолитический стрептококк, пневмококк, энтерококк) и грамотрицательные палочковидные бактерии (клебсиеллы, эшерихии, энтеробактер, протей, псевдомонады и др.). Кроме этого, в этиологии внутрибольничных инфекций велика удельная роль вирусных возбудителей простого герпеса, аденовирусной инфекции, гриппа, парагриппа, цитомегалии, вирусных гепатитов, респираторно-синцитиальной инфекции, а также риновирусов, ротавирусов, энтеровирусов и пр. Также внутрибольничные инфекции могут быть вызваны условно-патогенными и патогенными грибами (дрожжеподобными, плесневыми, лучистыми). Особенностью внутригоспитальных штаммов условно-патогенных микроорганизмов служит их высокая изменчивость, лекарственная резистентность и устойчивость к воздействию факторов среды (ультрафиолета, дезинфектантов и пр.).
Источниками внутрибольничных инфекций в большинстве случаев выступают пациенты или медицинский персонал, являющиеся бактерионосителями или больными стертыми и манифестными формами патологии. Как показывают исследования, роль третьих лиц (в частности, посетителей стационаров) в распространении ВБИ невелика. Передача различных форм госпитальной инфекции реализуется с помощью воздушно-капельного, фекально-орального, контактного, трансмиссивного механизма. Кроме этого, возможен парентеральный путь передачи внутрибольничной инфекции при проведении различных инвазивных медицинских манипуляций: забора крови, инъекций, вакцинации, инструментальных манипуляций, операций, ИВЛ, гемодиализа и пр. Таким образом в медучреждении возможно заразиться гепатитами В, С и D, гнойно-воспалительными заболеваниями, сифилисом, ВИЧ-инфекцией. Известны случаи внутрибольничных вспышек легионеллеза при приеме больными лечебного душа и вихревых ванн.
Факторами, участвующими в распространении внутрибольничной инфекции, могут выступать контаминированные предметы ухода и обстановки, медицинский инструментарий и аппаратура, растворы для инфузионной терапии, спецодежда и руки медперсонала, изделия медицинского назначения многоразового использования (зонды, катетеры, эндоскопы), питьевая вода, постельные принадлежности, шовный и перевязочный материал и мн. др.
Значимость тех или иных видов внутрибольничной инфекции во многом зависит от профиля лечебного учреждения. Так, в ожоговых отделениях преобладает синегнойная инфекция, которая в основном передается через предметы ухода и руки персонала, а главным источником внутрибольничной инфекции являются сами пациенты. В учреждениях родовспоможения основную проблему представляет стафилококковая инфекция, распространяемая медицинским персоналом-носителем золотистого стафилококка. В урологических отделениях доминирует инфекция, вызываемая грамотрицательной флорой: кишечной, синегнойной палочкой и др. В педиатрических стационарах особую значимость имеет проблема распространения детских инфекций – ветряной оспы, эпидемического паротита, краснухи, кори. Возникновению и распространению внутрибольничной инфекции способствуют нарушение санитарно-эпидемиологического режима ЛПУ (несоблюдение личной гигиены, асептики и антисептики, режима дезинфекции и стерилизации, несвоевременное выявление и изоляция лиц-источников инфекции и т. д.).
К группе риска, в наибольшей степени подверженной развитию внутрибольничной инфекции, относятся новорожденные (особенно недоношенные) и дети раннего возраста; пожилые и ослабленные пациенты; лица, страдающие хроническими заболеваниями (сахарным диабетом, болезнями крови, почечной недостаточностью), иммунодефицитом, онкопатологией. Восприимчивость человека к внутрибольничным инфекциям увеличивается при наличии у него открытых ран, полостных дренажей, внутрисосудистых и мочевых катетеров, трахеостомы и других инвазивных устройств. На частоту возникновения и тяжесть течения внутрибольничной инфекции влияет долгое нахождение пациента в стационаре, длительная антибиотикотерапия, иммуносупрессивная терапия.
Классификация внутрибольничных инфекций
По длительности течения внутрибольничные инфекции делятся на острые, подострые и хронические; по тяжести клинических проявлений – на легкие, среднетяжелые и тяжелые формы. В зависимости от степени распространенности инфекционного процесса различают генерализованные и локализованные формы внутрибольничной инфекции. Генерализованные инфекции представлены бактериемией, септицемией, бактериальным шоком. В свою очередь, среди локализованных форм выделяют:
- инфекции кожи, слизистых и подкожной клетчатки, в т. ч. послеоперационных, ожоговых, травматических ран. В частности, к их числу относятся омфалит, абсцессы и флегмоны, пиодермия, рожа, мастит, парапроктит, грибковые инфекции кожи и др.
- инфекции полости рта (стоматит) и ЛОР-органов (ангина, фарингит, ларингит, эпиглоттит, ринит, синусит, отит, мастоидит)
- инфекции бронхолегочной системы (бронхит, пневмония, плеврит, абсцесс легкого, гангрена легкого, эмпиема плевры, медиастинит)
- инфекции пищеварительной системы (гастрит, энтерит, колит, вирусные гепатиты)
- глазные инфекции (блефарит, конъюнктивит, кератит)
- инфекции урогенитального тракта (бактериурия, уретрит, цистит, пиелонефрит, эндометрит, аднексит)
- инфекции костно-суставной системы (бурсит, артрит, остеомиелит)
- инфекции сердца и сосудов (перикардит, миокардит, эндокардит, тромбофлебиты).
- инфекции ЦНС (абсцесс мозга, менингит, миелит и др.).
В структуре внутрибольничных инфекций на долю гнойно-септических заболеваний приходится 75-80%, кишечных инфекций - 8-12%, гемоконтактных инфекций - 6-7%. На прочие инфекционные заболевания (ротавирусные инфекции, дифтерию, туберкулез, микозы и др.) приходится около 5-6%.
Диагностика внутрибольничных инфекций
Критериями, позволяющими думать о развитии внутрибольничной инфекции, служат: возникновение клинических признаков заболевания не ранее чем через 48 часов после поступления в стационар; связь с проведением инвазивного вмешательства; установление источника инфекции и фактора передачи. Окончательное суждение о характере инфекционного процесса получают после идентификации штамма возбудителя с помощью лабораторных методов диагностики.
Для исключения или подтверждения бактериемии проводится бактериологический посев крови на стерильность, желательно не менее 2-3-х раз. При локализованных формах внутрибольничной инфекции микробиологическое выделение возбудителя может быть произведено из других биологических сред, в связи с чем выполняется посев мочи, кала, мокроты, отделяемого ран, материала из зева, мазка с конъюнктивы, из половых путей на микрофлору. Дополнительно к культуральному методу выявления возбудителей внутрибольничных инфекций используются микроскопия, серологические реакции (РСК, РА, ИФА, РИА), вирусологический, молекулярно-биологический (ПЦР) методы.
Лечение внутрибольничных инфекций
Сложности лечения внутрибольничной инфекции обусловлены ее развитием в ослабленном организме, на фоне основной патологии, а также резистентностью госпитальных штаммов к традиционной фармакотерапии. Больные с диагностированными инфекционными процессами подлежат изоляции; в отделении проводится тщательная текущая и заключительная дезинфекция. Выбор противомикробного препарата основывается на особенностях антибиотикограммы: при внутрибольничной инфекции, вызванной грамположительной флорой наиболее эффективен ванкомицин; грамотрицательными микроорганизмами – карбапенемы, цефалоспорины IV поколения, аминогликозиды. Возможно дополнительное применение специфических бактериофагов, иммуностимуляторов, интерферона, лейкоцитарной массы, витаминотерапии.
При необходимости проводится чрескожное облучение крови (ВЛОК, УФОК), экстракорпоральная гемокоррекция (гемосорбция, лимфосорбция). Симптоматическая терапия осуществляется с учетом клинической формы внутрибольничной инфекции с участием специалистов соответствующего профиля: хирургов, травматологов, пульмонологов, урологов, гинекологов и др.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.
[youtube.player]
Причины
Сепсис возникает под воздействием микробной, реже – грибковой флоры. Возбудителями могут стать кишечная или синегнойная палочка, стрепто- и стафилококк, протей, клебсиелла.

Новорожденные мальчики болеют сепсисом чаще девочек
Именно новорожденные попадают в группу риска заражения крови, так как их иммунитет недостаточно крепкий, чтобы бороться с патогенной флорой. Наибольшую опасность сепсис несет для новорожденных:
- недоношенных;
- рожденных с массой тела менее 2 кг;
- с пороками развития;
- с врожденным иммунодефицитом или ВИЧ-статусом.
Инфицирование может произойти внутриутробно, во время родов или после появления на свет. Следует отметить, что больничная патогенная флора достаточно агрессивная и тяжело поддается лечению.
Факторы риска заражения сепсисом:
- инфекционные болезни беременной, например, кольпит, эндометрит;
- акушерские манипуляции, проведенные с недостаточной стерильностью рук медперсонала или инструмента;
- раннее излитие околоплодных вод;
- внутриутробная гипоксия, асфиксия;
- черепно-мозговая травма, полученная в процессе родов;
- повреждение кожного покрова, слизистых младенца;
- гнойный мастит у кормящей матери;
- инфекционные заболевания новорожденных – пиодермия, конъюнктивит, отит, фарингит, бронхит, пневмония, цистит, дисбактериоз;
- местные очаги инфекций, например, псевдофурункулез, который проявляется абсцессами.
Инфекционный возбудитель может попасть в кровь через поврежденную кожу или слизистые, пупочную рану, уши, легкие, желудочно-кишечный тракт или мочевые пути.
Иногда сепсис развивается по причине перенесенного оперативного вмешательства. Это может быть операция или малоинвазивная манипуляция, например, катетеризация пупочной или центральной вены, интубация трахеи. В группе риска также дети, которые находятся на парентеральном питании или получают инфузионную терапию.
Симптомы
Симптоматика сепсиса тяжелая. На начальном этапе ребенок становится вялым или, наоборот, беспокойным, у него плохой аппетит, после еды он срыгивает пищу, плохо прибавляет в весе.
По мере распространения инфекции заметны такие симптомы:
- бледный, бледно-серый или желтый оттенок кожного покрова;
- сыпь на теле, не похожая на атопический дерматит;
- обезвоживание;
- отечность кожного покрова;
- гипотрофия;
- высокая или патологически низкая температура тела;
- боль в теле;
- синюшность носогубного треугольника, кончиков пальцев;
- нарушение сердечного ритма – тахикардия, брадикардия;
- учащение дыхания;
- боль в животе, нарушение пищеварения, рвота, диарея;
- мочевой синдром – олигурия, анурия;
- надпочечниковая недостаточность.
На фоне обильного срыгивания после кормления и судорог можно ошибочно предположить, что у малыша спазмофилия. Это заболевание, проявляющееся спазмами, мышечными подергиваниями и судорожной активностью. Провокатором его возникновения является рахит.

Грибковые инфекции могут осложнять течение бактериального сепсиса
Если у новорожденного желтуха или бледность кожи, железодефицитная анемия, снижение рефлексов и мышечного тонуса, увеличены печень и селезенка, то это может быть гемолитическая болезнь. Ее возникновение связано с резус-конфликтом между матерью и ребенком.
Сепсис всегда сопровождается признаками общей интоксикации. В тяжелых случаях появляются локальные гнойно-воспалительные очаги. Это абсцессы, флегмоны. Гнойные очаги возникают не только на кожном покрове, но и во внутренних органах – мозговые оболочки, легкие, печень. Иногда поражаются кости.
По тяжести сепсис новорожденных подразделяют:
- на легкий. Характерно повышение температуры тела, учащаются пульс и дыхание;
- средний. Проявляется симптоматика осложнений – пневмонии, менингита, перитонита;
- тяжелый. Выражены гипотензия, дисфункция пораженных внутренних органов;
- септический шок. Самое тяжелое состояние младенца. В 50% всех случаев наступает летальный исход.
Лечебные мероприятия зависят от степени тяжести заражения крови.
Классификация
По времени появления первых симптомов сепсис бывает:
- внутрибольничным – признаки появляются в роддоме;
- ранним – клинические проявления возникают на 2–5-е сутки жизни;
- поздний – симптомы определяются через 1–3 недели после рождения малыша.
В случае обнаружения внутрибольничного сепсиса весь роддом закрывается на карантин для установления причинно-следственной связи и предупреждения заражения остальных младенцев.
Прогноз зависит от течения сепсиса у новорожденных. Существуют такие формы:
- молниеносный – развивается в первые сутки;
- острый – длится до 3–6 недель;
- подострый – протекает на протяжении 1,5–3 месяцев;
- затяжной – длится более 3 месяцев.
Именно первая форма наиболее опасна для детей.
В зависимости от первичного септического очага классифицируют:
- хирургический сепсис – источником инфекции являются местные гнойные очаги;
- акушерско-гинекологический – провокатором выступают послеродовые осложнения или заболевания половых органов матери;
- уросепсис – вызван инфекциями мочеполовой системы младенца;
- ротовой – очаг находится в полости рта;
- кишечный – провокатором выступает кишечная палочка.
Существуют также другие разновидности.
Диагностика сепсиса у детей
Диагноз ставится неонатологом родильного отделения или педиатром, если малыш уже находится дома. При подозрении на сепсис ребенка экстренно госпитализируют. Если состояние тяжелое, то малыша сразу помещают в реанимацию.
Основу обследования составляет посев крови на микрофлору. Он позволяет выявить бактериальных возбудителей, определить чувствительность к антибиотикам. Забор крови делается из вены. В норме она должна быть стерильной.

До 30–40% детей с сепсисом умирают
Также проводится клинический анализ крови. По результатам видны такие отклонения:
- снижение концентрации нейтрофилов и лейкоцитов или повышение до критических отметок;
- увеличение уровня С-реактивного белка.
Все эти отклонения свидетельствуют о воспалительном процессе. Также проводят соскоб кожи, бакпосев мочи, мазки из зева и конъюнктивы, анализ кала на дисбактериоз.
Дифференциальная диагностика проводится с лейкозом, внутриутробной инфекцией, микозами.
Лечение
При молниеносном развитии каждая минута важна. При несвоевременной терапии может наступить летальный исход.
Бактериальный сепсис лечится антибиотиками. Причем их нужно ввести в течение 1 ч после появления первых признаков. Если этого не сделать, то инфекция мгновенно разносится по всему организму, развиваются осложнения.
В раннем периоде антибактериальная терапия предполагает применение препаратов широкого спектра действия, после получения данных бакпосева – узконаправленных антибиотиков. Медикаменты вводятся внутривенно, в максимальных дозах. Через 10–15 суток делается замена на препарат с другим действующим веществом.
Для лечения новорожденных применяются антибиотики таких групп:
- цефалоспорины;
- аминогликозиды;
- карбапенемы;
- аминопенициллины;
- макролиды.
Фторхинолоны не используются, так как они очень токсичны.
Одновременно с подавлением возбудителя в крови производится санация местных очагов инфекции. Она предполагает вскрытие гнойников и абсцессов, промывание антибактериальными растворами, наложение стерильной повязки.
Дополнительно применяются физиотерапевтические процедуры:
Для устранения признаков интоксикации организма проводится дезинтоксикационная терапия. С целью профилактики обезвоживания малышу вливают растворы для восполнения утраченной жидкости – натрия хлорид, глюкоза.
Если новорожденный отказывается от груди, то сцеженное молоко вводится через зонд. Но отказываться от грудного вскармливания нельзя.
При сепсисе эффективна иммунозаместительная терапия. Применяются иммуноглобулины, интерфероны. Они помогают иммунной системе бороться с патогенной флорой.
Во время лечения постоянно производится контроль основных показателей жизнедеятельности – артериальное давление, частота сердечных сокращений. Исследуется кислотно-основное и газовое состояние крови. Обязательны электрокардиограмма, биохимическое исследование плазмы, чтобы оценить уровень сахара, креатинина и электролитов.
Последствия
Смертность от сепсиса среди младенцев высока. Самые неблагоприятные прогнозы при заражении, вызванном стрептококками группы В. Они часто провоцируют молниеносное развитие сепсиса, моментально вызывают пневмонию или менингит. Среди других осложнений возможны пурпуры, абсцессы, флегмоны, гнойно-некротические очаги. Одним из самых тяжелых является перитонит.
Последствием антибактериальной терапии является подавление нормальной микрофлоры, из-за чего развивается дисбактериоз, кандидоз.

Грудное молоко – отличная профилактика сепсиса
После перенесенного сепсиса организм ребенка слишком ослаблен. Велика вероятность частых респираторных заболеваний, пиелонефрита, цистита, энцефалопатии.
Профилактика
Профилактические мероприятия важны еще во время беременности. Женщина должна вылечить все инфекционные заболевания. Для поддержания иммунитета важны правильное питание, здоровый образ жизни.
Профилактика внутрибольничного инфицирования зависит от медперсонала. Медики должны придерживаться правил личной гигиены, дезинфицировать руки и инструменты. Важно соблюдение санитарно-эпидемиологического режима в роддоме.
После выписки родители должны наблюдать за самочувствием малыша, в случае отклонений немедленно обращаться к педиатру. Чтобы предотвратить страшные последствия сепсиса, необходимо вовремя его обнаружить.
[youtube.player]Читайте также:


