Хирургическое лечение артроза плюснефалангового сустава
Операции и манипуляции
Новые методы хирургического лечения артроза 1 плюсне-фалангового сустава (материалы конференции «CURRENT SOLUTIONS IN FOOT & ANKLE SURGERY 26-28 January 2017, Tampa, Florida).
Артроз первого плюсне-фаланговго сустава, Hallux Rigidus, проявляется образованием шишки по тыльной поверхности первого плюсне-фалангового сустава, ограничением тыльного сгибания 1 пальца, болью при движениях, подошвенном толчке 1 пальцем, трудности с подбором обуви.
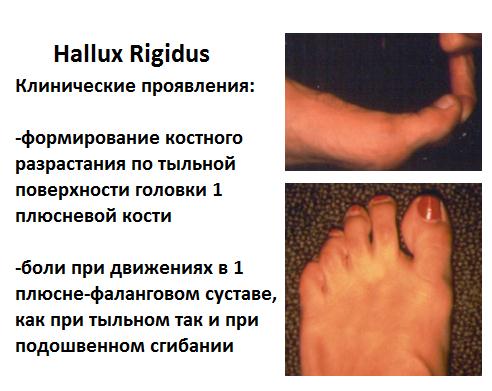
Клиническими проявлениями артроза 1 плюсне-фалангового сустава являются боль в суставе усиливающаяся при движениях, отёк, тугоподвижность, образование болезненной шишки по тыльной поверхности 1 плюсне-фалангового сустава, парэстезии (ощущение покалывания, прострелов) в 1 пальце стопы.
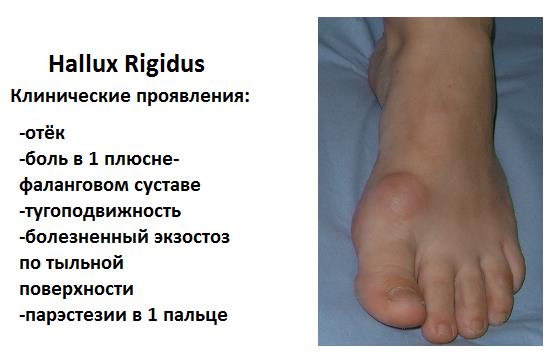
Рентгенологическая классификация Hattrup and Johnson, подразделяет артроз 1 ПФС на 3 стадии.
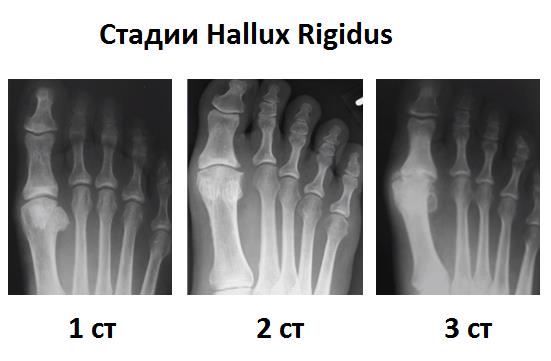
1 стадия артроза первого плюсне-фаланговго сустава по Hattrup and Johnson – ограничение амплитуды тыльного сгибания 1 пальца, умеренная боль при физической нагрузке, умеренное разрастание костной ткани по тыльной поверхности головки 1 плюсневой кости.
2 стадия – сужение суставной щели, формирование более выраженных экзостозов по границе суставного хряща головки 1 плюсневой кости и основной фаланги 1 пальца, дальнейшее ограничение тыльного сгибания до 10-15 градусов, усиление болевого синдрома.
3 стадия – дальнейшее сужение суставной щели вплоть до полной облитерации, рост костно-хрящевых экзостозов, формирование свободных суставных тел, выраженный болевой синдром при ходьбе.
Хирургические методы лечения включают:
-Укорачивающие и плантаризирующие остеотомии
-Интерпозиционная артропластическая резекция
Интерпозиционная артропластика описана в литературе под несколькими названиями, а также в нескольких модификациях. Основными используемыми для описания этой процедуры названиями являются 1) операция Келлера 2) артропластическая резекция 3) интерпозиция капсулы.
На современном этапе развития хирургической техники существует 3 основных варианта операции различны по интерпонируемому материалу: интерпозиция капсулы, интерпозиция сухожилия (интерпозиция алло- или ауто-трансплантата) а также интерпозиция синтетических материалов. Последней из описанных в литературе технологий является интерпозиция Polyvinyl Alcohol Hydrogel (PVA)
Последние публикации по данной теме: Hyer et al., FAS 2012, интерпозиция регенеративной ткани у 6\9 пациентов, срок наблюдения составил 5 лет, конверсия к артродезу не потребовалась ни в одном из случаев, средний балл по шкале AOFAS составил 38-65.8
44 летний профессиональный сёрфер, 9 лет назад выполнена хейлэктомия с временным положительным эффектом. Учитывая активный образ жизни пациента, необходимость сохранить тыльное сгибание, высокий уровень физической нагрузки и высокий риск травм, пациенту выполнена интерпозиционная артропластика.
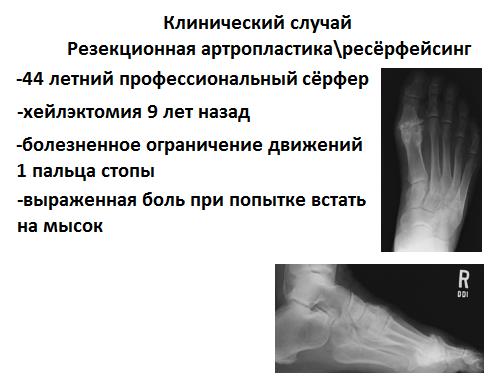
Осуществлён тыльный доступ к 1 плюсне-фаланговому суставу, произведена резекция остеофитов, остеотомия Mini-Valenti проксимальной фаланги. Произведено микрофрактурирование головки 1 плюсневой кости, головка укрыта дермальным аллотрансплантатом.
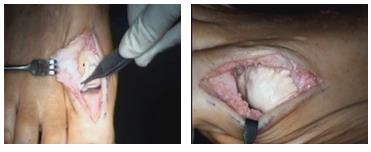
Отмечен удовлетворительный результат в виде снижения болевого синдрома, увеличения амплитуды тыльного сгибания до 45 градусов.
Самой новой из существующих методик является интерпозиция Polyvinyl Alcohol Hydrogel (PVA). Используется в качестве спейсера при артрозе 1 плюсне-фалангового сустава или Hallux Rigidus, при отсутствии выраженной вальгусной деформации (менее 20 градусов). Используется для замещения фокальных хрящевых дефектов головки 1 плюсневой кости. Цилиндрическая форма импланта позволяет устанавливать его по принципу press fit.
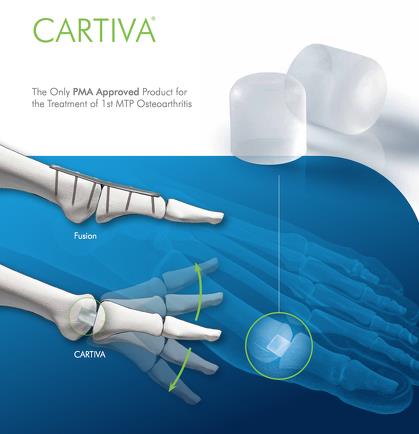
Исследование данной методики представлено в Foot and Ankle International Journal 2016 Baumhauer, описано 152 случая. Получены обнадёживающие результаты, снижение боли сопоставимо с артродезом, при этом сохранялась амплитуда тыльного сгибания в среднем 32 градуса, 10% потребовалось выполнение артродеза в течение 2 лет, 12 % ревизий среди пациентов которым потребовалось выполнение артродеза.
Фтото с операции. Резекция остеофитов.
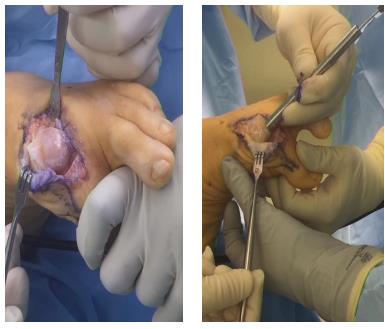
Установка спейсера из синтетической хрящеподобной ткани.
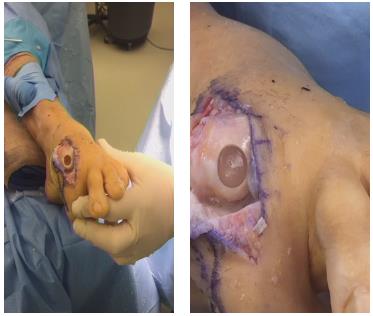
Методики лечения артроза первого плюсне-фалангового сустава продолжают эволюционировать как за рубежом так и в нашей стране, что создаёт надежду на то, что в ближайшем будущем данная проблема будет решена окончательно и бесповоротно.
Вы можете ознакомиться с основной статьёй посвящённой артрозу первого плюсне-фалангового сустава здесь.
Артроз 1 плюснефалангового сустава — прогрессирующая патология, поражающая хрящевые и костные ткани. Для него характерна тугоподвижность большого пальца и всей стопы, деформация сочленения, боли, усиливающиеся при ходьбе. В отличие от артрозов другой локализации деструктивно-дегенеративные изменения гиалинового хряща часто обнаруживаются у молодых людей. Причинами заболевания становятся гипермобильность суставов, избыточные нагрузки на стопу, в том числе ношение обуви на высоком каблуке.
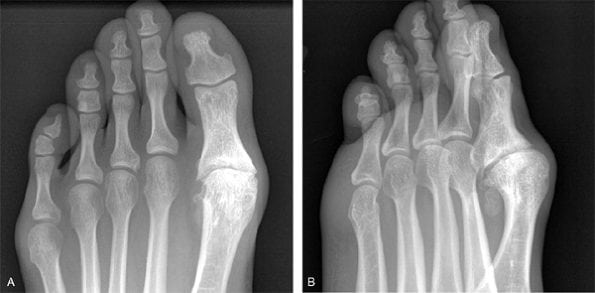
Для диагностирования артроза используются инструментальные методы, наиболее информативным из которых является рентгенография. Практикуется комплексный подход к терапии патологии: прием НПВП, внутрисуставные инъекции глюкокортикостероидов, иммобилизация большого пальца, проведение физиопроцедур. При неэффективности консервативного лечения пациента готовят к хирургической операции.
Патогенез и этиология
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Базовая функция стопы — удержание тела в вертикальном положении, в том числе при передвижении. Она ежедневно подвергается статическим и динамическим нагрузкам, которые выдерживает благодаря особенностям своего строения: наличию крепкого связочно-сухожильного аппарата и здоровых суставов. Плюснефаланговый сустав образуют две анатомические структуры — головка плюсневой кости и проксимальная фаланга пальца. Он имеет форму шара, а его стабильность обеспечивают подошвенные, коллатеральные и глубокие поперечные связки.
Артроз плюснефалангового сустава часто развивается из-за какого-либо биомеханического или динамического нарушения в функционировании стопы. Малоберцовая мышца оснащена сухожилием, которое крепится к костному основанию большого пальца. Эта соединительнотканная структура служит стабилизатором при ходьбе, сохраняя подошвенное сгибание сустава. Но функциональная активность стопы может снижаться под воздействием внешних или внутренних негативных факторов — это:
- травмы — переломы, вывихи, подвывихи, разрывы сухожилий, связок, мышц;
- гипермобильность суставов, связанная с неправильным биосинтезом коллагена;
- нарушения обмена веществ, эндокринные патологии, в том числе сахарный диабет и тиреотоксикоз;
- избыточная нагрузка на плюснефаланговые суставы — ожирение, подъем тяжестей, ношение узкой обуви на высоком каблуке.
В таких условиях сустав большого пальца утрачивает стабильность в результате потери сухожилием малоберцовой мышцы точки опоры на кубовидную кость. Развивается гипермобильность, которая вскоре приводит к упору основания фаланги в головку плюсневой кости. Поверхности костей, формирующие сустав, начинают изнашиваться, а гиалиновые хрящи — необратимо разрушаться. Чтобы стабилизировать утрачиваемое равновесие при движении, в сочленении начинают разрастаться костные ткани с формированием остеофитов на головке плюсневой кости. Стопа частично выполняет функцию опоры, но тыльное сгибание первого пальца ограничивается, а его сустав поражается артрозом.
Клиническая картина
В отличие от артрита артроз не сопровождается воспалением сустава. Но сформировавшиеся костные наросты могут травмировать расположенные поблизости мягкие ткани. А это уже становится причиной развития острого воспалительного процесса. Если он поражает синовиальную оболочку, связки и сухожилия, то врачи диагностируют синовит. При остром течении патологии возникают симптомы общей интоксикации организма: повышение температуры тела, неврологические нарушения, желудочно-кишечные расстройства.
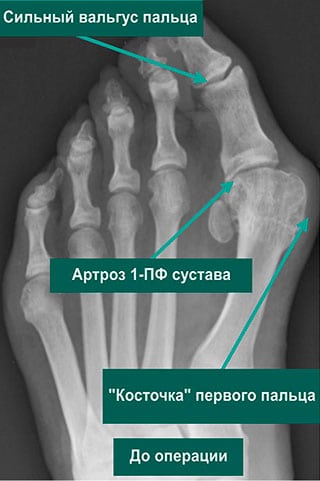
На начальной стадии плюснефалангового артроза симптоматика выражена слабо. Человек замечает, что после продолжительной ходьбы или долгого стояния на ногах в первом пальце возникает боль. Она исчезает после отдыха или прикладывания холодного компресса. Постепенно интенсивность клинических проявлений нарастает:
- боль возникает даже в состоянии покоя, мешает спокойно спать по ночам;
- к болезненным ощущениям присоединяется жжение;
- часто образуются натоптыши, сухие мозоли;
- в утренние часы фаланга отекает, отмечается скованность движений;
- большой палец искривляется, возникает вальгусная деформация стопы;
- человек начинает подворачивать стопу, отчего меняются его осанка и походка.
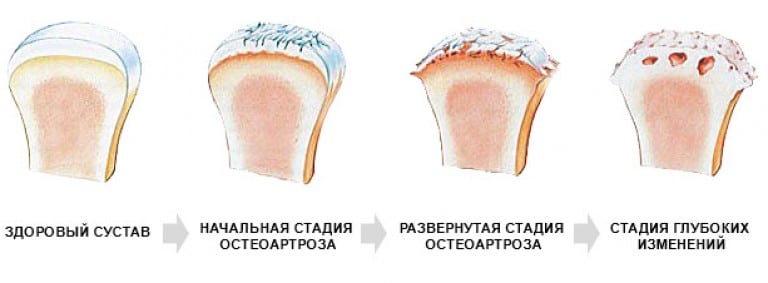
Самые сильные боли возникают при артрозе 2 степени. Если на этой стадии патологии обратиться к ортопеду, то от них удастся избавиться с помощью консервативных методов лечения. В дальнейшем выраженность боли снижается из-за полного или частичного сращивания суставной щели. На 4 рентгенологической стадии плюснефалангового артроза сустав становится неподвижным. Врачам остается только диагностировать анкилоз и готовить пациента к хирургической операции.
Диагностика
Опытной диагност заподозрит развитие плюснефалангового артроза при внешнем осмотре стопы. На патологию указывают развивающаяся вальгусная деформация, отечность большого пальца, подгибание стопы при ходьбе. Для подтверждения диагноза проводятся инструментальные исследования. На рентгенологических снимках заметны сформировавшиеся остеофиты, уменьшение размера суставной щели, обызвествленные участки. При необходимости назначается КТ или МРТ. Эти методы наиболее информативны для обнаружения поражений связок, мышц и сухожилий. Проводятся и лабораторные исследования:
- общие анализы крови и мочи, результаты которых помогут оценить общее состояние здоровья человека;
- биохимические анализы для подтверждения или исключения ревматического поражения, эндокринных расстройств, нарушений обмена веществ, в том числе подагры.
Исследование синовиальной жидкости помогает установить инфекционное происхождение воспалительного процесса. По его результатам можно определить вид болезнетворных бактерий и их чувствительность к антибактериальным препаратам.
Основные методы лечения
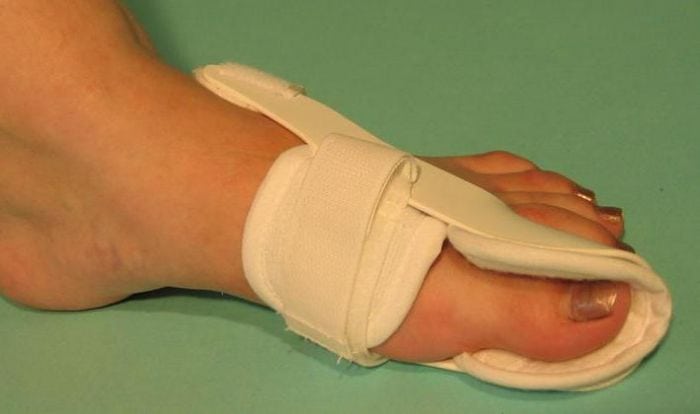
С самого начала лечения пациентам показано ношение специальных ортопедических приспособлений для обеспечения правильного анатомического положения стопы. Используются межпальцевые вкладыши, супинаторы, накладки различной жесткости, предупреждающие дальнейшую деформацию плюснефалангового сустава. Ортопедические приспособления также помогают избежать развития воспалительного процесса из-за натирания мягких тканей.
Для повышения эффективности лечения пациентам рекомендовано отказаться от вредных привычек, значительно ухудшающих кровоснабжение нижних конечностей. Необходимо изменить рацион питания: исключить из него соль, пряности и специи, фастфуд, жирные сорта мяса. А вот жидкости пить нужно не менее 2,5 л в день, но только при отсутствии патологий органов мочевыделения. Употребление большого количества жидкости способствует ускоренному выведению из суставов продуктов распада тканей, шлаков, токсичных химических соединений.
Если проведение консервативного лечения не принесло результата в течение нескольких месяцев, проводится хирургическая операция. Какой способ при этом будет использоваться, решает врач. Операция проводится с полным удалением фаланги или только иссечением костных разрастаний. В некоторых случаях сустав полностью обездвиживается в функционально выгодном положении.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Суточные, разовые дозы лекарственных средств и длительность их приема определяет ортопед или травматолог. Для устранения острых, пронизывающих болей используются глюкокортикостероиды, растворы которых вводят в суставную полость. Их комбинируют с анальгетиками и анестетиками: Лидокаином, Новокаином. Глюкокортикостероиды (Триамцинолон, Дипроспан, Дексаметазон) являются гормональными препаратами, для которых характерно гепатотоксическое, гастротоксическое, нефротоксическое действие. Поэтому их отменяют через 2-3 дня, заменяя нестероидными противовоспалительными средствами в инъекционных растворах или таблетках:
- Нимесулидом;
- Диклофенаком;
- Мелоксикамом;
- Ибупрофеном;
- Целекоксибом.
Артроз плюснефалангового сустава — хроническая патология, которую полностью вылечить пока не удается. Это означает, что при его обострениях возникает боль, снимаемая приемом НПВП. Чтобы минимизировать гастротоксическое действие этих препаратов, вместе с ними следует обязательно принимать ингибиторы протонной помпы, самым известным из которых является Омепразол.
Боли при артрозе 1 или 2 степени можно устранять мазями, кремами, гелями с НПВП. Это Фастум, Вольтарен, Артрозилен, Долгит, Найз, Кеторол, Индометацин, Артрозилен, Финалгель. Их наносят тонким слоем на фалангу и втирают массирующими движениями 2-3 раза в день. Ортопеды после купирования воспалительных процессов включают в терапевтические схемы наружные средства с согревающим, местнораздражающим и отвлекающим действием:
- Финалгон;
- Апизартрон;
- Випросал;
- Капсикам;
- Эфкамон.

Их используют в небольших количествах, так как они вызывают довольно сильное жжение. Под действием тепла в пораженные костные и хрящевые ткани приливает кровь. Она насыщает все суставные структуры питательными и биологически активными веществами, предупреждая их разрушение.
При артрозах любой локализации пациентам показан прием хондропротекторов в течение нескольких месяцев или даже лет. Использование в терапии Структума, Глюкозамина, Хондроитина, Терафлекса, Доны становится отличной профилактикой рецидивов артроза. Их активные ингредиенты накапливаются в тканях, оказывая выраженное обезболивающее действие. Ортопеды постепенно снижают дозы НПВП, а затем и вовсе отменяют эти средства.
На любой стадии артроза 1 плюснефалангового сустава используется электрофорез. При проведении процедуры на большой палец накладывается повязка, пропитанная раствором лекарственного средства (НПВП, хондропротектор, группа витаминов B, анальгетик). Поверх нее врач располагает небольшую металлическую пластинку. После прохождения сквозь нее слабых разрядов электрического тока в полость сустава проникают молекулы препарата, оказывая лечебное воздействие. Электрофорез назначается в комплексе с такими физиотерапевтическими процедурами:
Во время этих манипуляций в большом пальце ускоряется кровообращение, нормализуется обмен веществ, запускаются регенеративные процессы. В терапии артроза применяются аппликации с бишофитом, парафином, озокеритом.
Народные средства используются в терапии плюснефалангового артроза для устранения болей слабой интенсивности. Справиться с выраженным болевым синдромом они способны. Для улучшения самочувствия ежедневно перед сном следует принимать ножные ванночки с эфирными маслами целебных растений:
- эвкалипта;
- пихты;
- можжевельника;
- мелиссы;
- чабреца;
- душицы;
- сосны.
Слабым анальгетическим действием обладают и настои этих растений. В них содержатся биофлавоноиды, органические кислоты, фитонциды, дубильные вещества, ускоряющие кровообращение в пораженных артрозом тканях. Для приготовления настоя 2 столовые ложки сухого растительного сырья залить стаканом кипятка, спустя пару часов процедить и добавить в теплую воду. Время проведения оздоровительной процедуры — 20-30 минут. После вытирания желательно провести массаж стоп легкими поглаживающими и разминающими движениями.
Но настойки для приема внутрь, растирки или мази домашнего приготовления не помогут устранить даже симптоматику артроза, а остановить его прогрессирование они тем более не в силах. Лечение дегенеративной патологии только народными средствами приведет к развитию анкилоза и других тяжелейших осложнений. Ортопеды настоятельно советуют при первых проблемах со стопой обращаться за медицинской помощью, а не использовать компрессы из подорожника и капустных листьев.
Дисфункция первого плюснефалангового сустава развивается у 35-40 % людей, ведущих активный образ жизни, и проявляется целым комплексом симптомов, значительно ограничивающих функцию всей нижней конечности.
Дисфункция первого плюснефалангового сустава развивается у 35-40 % людей, ведущих активный образ жизни, и проявляется целым комплексом симптомов, значительно ограничивающих функцию всей нижней конечности. Основной
причиной является развитие деформирующего остеоартроза с ограничением движений в суставе(hallux rigidus). Консервативное лечение является симптоматическим и направлено в первую очередь на снижение болевого синдрома. Хирургическое лечение также не всегда эффективно.
Принципиально можно выделить три группы оперативных вмешательств, которые выполняются при хирургическом лечении: артродез, эндопротезирование, артропластика . Фактически лишь последняя группа операций позволяет сохранить сустав и рассчитывать на ремиссию заболевания.
Предпосылкой, поводом и основой разработки представленной ниже методики аутохондропластики послужило явление, которое выявили у пациентов со II-III стадией деформирующего остеоартроза I плюснефалангового сустава.
При операциях, выполняемых со вскрытием полости сустава, по поводу hallux valgus и hallux rigidus отметили характерную картину поражения хрящевой поверхности основной фаланги Iпальца стопы: дегенеративно-дистрофические
изменения в первую очередь развивались по периферии основания фаланги.
Макроскопически оценивали внешний вид,консистенцию и площадь поражения суставной поверхности.
Неизмененный хрящ имел матовую серо-голубоватую поверхность, плотную консистенцию, при легкой пальпации инструментом не поддавался разволокнению.
Пораженный хрящ был серо-желтого цвета, с неровной поверхностью, при пальпации инструментом легко поддавался разволокнению,легко отслаивался от костного ложа.
Площадь малоизмененного хряща была обратно пропорциональна стадии артроза.
Возможность использования малоизмененных участков суставной поверхности легла в основу разработанной оригинальной методики.
Метод оперативного лечения деформирующего артроза I плюснефалангового сустава (аутохондропластки).
1. Операцию производят под эпидуральной
анестезией. По внутренней поверхности первого плюснефалангового сустава производят дугообразный разрез выпуклостью в подошвенную сторону. Капсулу первого плюснефалангового сустава рассекают продольно. После этого вывихивают фалангу в рану и оценивают состояние хрящевой поверхности. Наличие участка малоизмененного хряща диаметром до 5-7 мм позволяет продолжить операцию по предлагаемой методике.
Отсутствие такого участка предполагает применение другой методики операции, в частности, первичного артродеза сустава.
2. Резецируют головку плюсневой фаланги и удаляют экзостоз, который формируется при значительной длительности заболевания (операция Шеде).
3. Резецируют основание фаланги на протяжении 5-8 мм (до 1/3 длины фаланги).
4. В опиле основной фаланги формируют паз фигурными фрезами на ширину костномозгового канала и на глубину 5-7 мм . Таким образом подготавливается ложе для трансплантата.
5. Из резецированного основания фаланги фрезой моделируют аутотрансплантат с сохранением наименее поврежденного участка суставной поверхности, по размеру соответствующий ложу,сформированному в фаланге.
6. Трансплантат вставляют в ложе и импактируют тупым инструментом
7. Определяют объем движений (сгибание-разгибание).
8. Послойно ушивают капсулу сустава (с натяжением для удержания 1 пальца в правильном положении) и кожу. В ряде случаев, при коррекции вальгусной деформации первого пальца до 10°, целесообразно выполнить кисетный шов
капсулы, что позволяет обойтись без выкраивания языкообразного лоскута капсулы.
Особенности послеоперационной реабилитации:
− гипсовая иммобилизация не выполняется;
− разработку движений начинают постепенно после стихания болевого синдрома;
− дозированная нагрузка – через 3 дня, полная – к исходу первого месяца.
Показания к применению методики:
− остеоартроз первого плюснефалангового сустава I, II и III стадии (в изолированном виде);
− остеоартроз в сочетании с вальгусной деформацией первого пальца стопы.
Противопоказаниями для выполнения аутохондропластики являются:
− отсутствие одной из суставных поверхностей первого плюснефалангового сустава;
− разрушение суставного хряща основания основной фаланги I пальца;
− фиброзный анкилоз первого плюснефалангового сустава;
− выраженные изменения суставной поверхности после перенесенных воспалительных процессов и при подагрическом артрите.
Проведенные контрольные рентгенограммы,дают возможность утверждать,что в 94,2 % получены хорошие и удовлетворительные ближайшие результаты у больных с hallux rigidus и 95,6 % - при сочетании артроза с вальгусной деформацией I пальца стопы. В последующем с каждым годом отмечается отрицательная динамика и через 3 года остается соответственно 77,7 % и 83,3 % хороших и удовлетворительных результатов.
В случаях неудовлетворительных результатов в отдаленном периоде данная методика не препятствует выполнению артродеза.
В случае неудовлетворительного отдаленного исхода лечения данная операция не препятствует выполнению артродеза, который также улучшает качество жизни пациентов.
Аннотация научной статьи по клинической медицине, автор научной работы — Асратян Д. А., Львов С. Е., Рослова Э. П.
Описан способ оперативного лечения деформирующего артроза I плюснефалангового сустава. Приводятся данные о высокой эффективности операции с улучшением качества жизни пациентов в отдаленные сроки наблюдения.
Похожие темы научных работ по клинической медицине , автор научной работы — Асратян Д. А., Львов С. Е., Рослова Э. П.
A technique for surgical treatment of arthrosis deformans of I metatarsophalangeal joint
A technique for surgical treatment of arthrosis deformans of I metatarsophalangeal joint is described. The data are demonstrated concerning high effectiveness of surgery with improvement of patients' quality of life in long-term periods.
_В помощь практическому врачу
Способ хирургического лечение деформирующего артроза I плюснефалангового сустава
Д.А. Асратян, С.Е. Львов, Э.П. Рослова
A technique for surgical treatment of arthrosis deformans of I metatarsophalangeal joint
D.A. Asratian, А.Е. Lvov, E.P. Roslova
Государственное учреждение Центральный клинический госпиталь ФТС России, г. Москва
Описан способ оперативного лечения деформирующего артроза I плюснефалангового сустава. Приводятся данные о высокой эффективности операции с улучшением качества жизни пациентов в отдаленные сроки наблюдения. Ключевые слова: плюснефаланговый сустав, аутохондропластика, hallux rigidus.
A technique for surgical treatment of arthrosis deformans of I metatarsophalangeal joint is described. The data are demonstrated concerning high effectiveness of surgery with improvement of patients' quality of life in long-term periods. Keywords: metatarsophalangeal joint, autochondroplasty, hallux rigidus.
Дисфункция первого плюснефалангового сустава развивается у 35-40 % людей, ведущих активный образ жизни, и проявляется целым комплексом симптомов, значительно ограничивающих функцию всей нижней конечности. Основной причиной является развитие деформирующего остеоартроза с ограничением движений в суставе (hallux rigidus) [1, 2]. Консервативное лечение является симптоматическим и направлено в первую очередь на снижение болевого синдрома. Хирургическое лечение также не всегда эффективно. Принципиально можно выделить три группы оперативных вмешательств, которые выполняются при хирургическом лечении: артродез, эндопроте-зирование, артропластика [3, 4]. Фактически лишь последняя группа операций позволяет сохранить сустав и рассчитывать на ремиссию заболевания.
Предпосылкой, поводом и основой разработки представленной ниже методики аутохондропла-стики послужило явление, которое выявили у пациентов со II-III стадией деформирующего остео-артроза I плюснефалангового сустава.
При операциях, выполняемых со вскрытием полости сустава, по поводу hallux valgus и hallux rigidus отметили характерную картину поражения хрящевой поверхности основной фаланги I пальца стопы: дегенеративно-дистрофические изменения в первую очередь развивались по периферии основания фаланги (рис. 1).
Макроскопически оценивали внешний вид, консистенцию и площадь поражения суставной поверхности.
Неизмененный хрящ имел матовую серо-голубоватую поверхность, плотную консистенцию, при легкой пальпации инструментом не
Пораженный хрящ был серо-желтого цвета, с неровной поверхностью, при пальпации инструментом легко поддавался разволокнению, легко отслаивался от костного ложа.
Рис. 1. Схема (а) и фотография (б) суставной поверхности основания основной фаланги I пальца. Пораженный хрящ (обозначен на схеме желтым цветом) располагается по периферии, неизмененный (обозначен голубым цветом) - в центре
Площадь малоизмененного хряща была обратно пропорциональна стадии артроза.
Возможность использования малоизменен-ных участков суставной поверхности легла в основу разработанной оригинальной методики (Патент № 2336045).
Метод оперативного лечения деформирующего артроза I плюснефалангового сустава (аутохондропластки).
1. Операцию производят под эпидуральной анестезией. По внутренней поверхности первого плюснефалангового сустава производят дугообразный разрез выпуклостью в подошвенную сторону. Капсулу первого плюснефалангового сустава рассекают продольно. После этого вывихивают фалангу в рану и оценивают состояние хря-
щевой поверхности. Наличие участка малоизме-ненного хряща диаметром до 5-7 мм позволяет продолжить операцию по предлагаемой методике. Отсутствие такого участка предполагает применение другой методики операции, в частности, первичного артродеза сустава.
2. Резецируют головку плюсневой фаланги и удаляют экзостоз, который формируется при значительной длительности заболевания (операция Шеде). Для резекции лучше пользоваться нешироким долотом (7-10 мм) или осциллирующей пилой (рис. 2, а).
3. Резецируют основание фаланги на протяжении 5-8 мм (до 1/3 длины фаланги). Для этого также удобнее использовать осциллирующую
пилу. Образовавшийся в результате резекции цилиндрический фрагмент фаланги является заготовкой, из которой выкраивают костно-хрящевой аутотрансплантат(рис. 2, б, в).
4. В опиле основной фаланги формируют паз фигурными фрезами на ширину костномозгового канала и на глубину 5-7 мм (рис. 2, г-ж). Таким образом подготавливается ложе для трансплантата.
5. Из резецированного основания фаланги фрезой моделируют аутотрансплантат с сохранением наименее поврежденного участка суставной поверхности, по размеру соответствующий ложу, сформированному в фаланге (рис. 2, з, и).
6. Трансплантат вставляют в ложе и импак-тируют тупым инструментом (рис. 2, к-н).
Рис. 2. Методика аутохондропластики: а - схема резекции головки I плюсневой кости (операция Шеде); б, в - схема резекции и удаления основания основной фаланги первого пальца; г, д - схема и фотография подготовки ложа для аутотранс-плантата в основании фаланги I пальца; е, ж - схема и фотография сформированного ложа для аутотрансплантата; з, и - техника формирования и фотография аутотрансплантата; к, л - схема и фотография внедрения аутотрансплантата в подготовленное ложе; м, н - схема импакции и фотография аутотрансплантата в ложе
7. Определяют объем движений (сгибание-разгибание).
8. Послойно ушивают капсулу сустава (с натяжением для удержания 1 пальца в правильном положении) и кожу. В ряде случаев, при коррекции вальгусной деформации первого пальца до 10°, целесообразно выполнить кисетный шов капсулы, что позволяет обойтись без выкраивания языкообразного лоскута капсулы.
Особенности послеоперационной реабилитации:
- гипсовая иммобилизация не выполняется;
- разработку движений начинают постепенно после стихания болевого синдрома;
- дозированная нагрузка - через 3 дня, полная - к исходу первого месяца.
Показания к применению методики:
- остеоартроз первого плюснефалангового сустава I, II и III стадии (в изолированном виде);
- остеоартроз в сочетании с вальгусной деформацией первого пальца стопы.
Противопоказаниями для выполнения ауто-хондропластики являются:
- отсутствие одной из суставных поверхностей первого плюснефалангового сустава;
- разрушение суставного хряща основания основной фаланги I пальца;
- фиброзный анкилоз первого плюснефалан-гового сустава;
- выраженные изменения суставной поверхности после перенесенных воспалительных процессов и при подагрическом артрите.
Эффективность данной методики иллюстрируется следующим клиническим наблюдением:
Больная Ф, 56 лет, диагноз: двухсторонний hallux rigidus III стадии с болевым синдромом и ограничением движений в I плюснефаланговом суставе. Давность заболевания - 10 лет. Консервативное лечение без эффекта. При клиническом обследовании: ось первого луча сохранена, экзостоз по тыльной поверхности головки I плюсневой кости. Оценка функции по шкале
AOFAS [5] 47 баллов. На рентгенограмме: признаки атроза, характеризующие III стадию процесса (рис. 3).
Под эпидуральной анестезией в отделении госпиталя выполнена операция по вышеуказанной методике.
На контрольном осмотре через 2 года: больная предъявляет жалобы на незначительные боли после длительной ходьбы. Оценка результата по шкале AOFAS 77 баллов. Результат расценен как хороший (рис. 3, в).
Эффективность использования аутохонд-ропластики. Аутохондропалстика первого плюснефалагового сустава применена при лечении 103 пациентов (109 операций). В 39 (36,8 %) случаях операция выполнена у больных с изолированным поражением сустава и в 70 (63,2 %) случаях при сочетании артроза с валь-гусной деформацией первого пальца стопы.
Оценка результатов производилась по шкале Kitaoka и рентгенологическим данным.
В 94,2 % получены хорошие и удовлетворительные ближайшие результаты у больных с hallux rigidus и 95,6 % - при сочетании артроза с вальгусной деформацией I пальца стопы. В последующем с каждым годом отмечается отрицательная динамика и через 3 года остается соответственно 77,7 % и 83,3 % хороших и удовлетворительных результатов.
В случаях неудовлетворительных результатов в отдаленном периоде данная методика не препятствует выполнению артродеза.
Таким образом, метод аутохондропластики по патенту № 2336045 для лечения пациентов с деформирующим артрозом I плюснефалангового сустава позволяет сохранить сустав и улучшить его функцию благодаря значительному снижению болевого синдрома и увеличению объема движений в суставе. В случае неудовлетворительного отдаленного исхода лечения данная операция не препятствует выполнению артродеза, который также улучшает качество жизни пациентов.
Рис. 3. Рентгенограмма переднего отдела левой стопы больной М., 56 лет: а - до лечения; б - после оперативного лечения; в - через 2 года после оперативного лечения
1. Карданов, А. А. Оперативное лечение деформаций первого луча стопы : история и современные аспекты / А. А. Карданов, Л. Г. Макинян, М. П. Лукин. - М., 2008. - 104 с.
2. Пахомов, И. А. Hallux rigidus - Современное стояние проблемы и подходы к диагностике и лечению / И. А. Пахомов, В. М. Прохоренко // Эндопротезирование в России : Всерос. монотемат. сб. науч. статей. - Казань ; СПб., 2008. - Вып. III.
3. A retrospective analysis of surgical treatment in patients with symptomatic hallux rigidus : long term follow-up / W. Beertema [et al.] // J. Foot Ankle Surg. - 2006. - Vol. 45, No 3. - P. 244-251.
4. Camasta, C. A. Hallux limitus and hallux rigidus. Clinical examination, radiographic findings, and natural history / C. A. Camasta // Clin. Podiatr. Med. Surg. - 1996. - Vol. 13. - P. 428-448.
5. Clinical Rating Systems for the Ankl-Hindfoot, Midfoot, Hallux and Lesser Toes / B. Harold [et al.] // Foot Ankle Intern. - 1994. - Vol. 7. - P. 15.
6. Пат. 2336045 Российская Федерация, МПК7 А 61 В 17/56. Способ оперативного лечения деформирующего артроза первого плюснефалангового сустава и вальгусной деформации первого пальца стопы / Асратян Д. А., заявитель и патентообладатель Асратян Д. А., Бережков И. В., Бражкин С. Е., Львов С. Е., Рослова Э. П., Очаковский А. Ю. - № 2007112137 ; зявл. 03.04.2007 ; опубл. 20.10.2008, Бюл. № 29. - 9 с.
Читайте также:


