Хронический одонтогенный остеомиелит у детей диагностика
Хронический одонтогенный остеомиелит (osteomyelitis odontogenica chronica) у детей обычно является следствием острого, в течении которого возникли осложнения или лечение его было проведено несвоевременно и не в полном объеме. Переход острой стадии остеомиелита в хроническую у детей происходит зна-чительно быстрее, чем у взрослых (на 7-9-е сутки от начала заболевания), что зависит от многих причин:
1) наличия признаков вторичной иммуносупрессии (хронические сопутствующие, недавно перенесенные острые заболевания или обострение хронических);
2) снижения иммунной реактивности организма (количества Т-лимфоцитов, IgM, IgG; функциональной активности лимфоцитов);
3) позднего обращения к врачу;
4) несвоевременного и неправильного установления диагноза;
5) нерационального лечения (позднее удаление „причинного" зуба; неправильное вскрытие абсцесса или флегмоны; неадекватное назначение медикаментов);
6) несбалансированного и неполноценного питания, ослабляющего организм ребенка.
Хронический одонтогенный остеомиелит чаще развивается на нижней челюсти у детей 5-10 лет. Для него характерны периодические обострения и затяжное течение.
В зависимости от процессов (деструктивных или продуктивных), которые преобладают в кости челюсти, различают три клинико-рентгенологические формы хронического остеомиелита: деструктивную, продуктивную и деструктивно-продуктивную.
Деструктивная формахронического остеомиелита наблюдается на нижней челюсти у изможденных, ослабленных детей, преимущественно 4-6-летнего возраста.
Жалобы детей (или их родителей) — на периодическое повышение температуры тела до субфебрильной, припухлость прилежащих к челюсти тканей, наличие свищей с гнойным отделяемым, привкус гноя во рту, деформацию челюстей и лица и т.п. В анамнезе — острый одонтогенный остеомиелит.
Клиника. Интоксикация организма незначительная, но ее признаки наблюдаются на протяжении всего периода болезни: температура тела субфебрильная, аппетит снижен, ребенок быстро утомляется; возникают изменения показателей периферической крови (лейкоцитоз, лейкопения, повышение СОЭ) и мочи (наличие белка, лейкоцитов).
Деформация лица обусловлена воспалительной инфильтрацией мягких тканей вокруг очага в челюсти. Регионарные лимфатические узлы увеличенные, подвижные и практически безболезненные. Альвеолярный отросток на стороне
Газдел л
Воспалительные заболевания челюстно-лицевой области
| Рис.38. Ортопантомограмма ребенка с хроническим одонтогенным остеомиелитом нижней челюсти (деструктивная форма) |
| Рис.39. Удаленные секвестры нижней челюсти того же пациента |
| Рис.40. Ребенок с хроническим одонтогенным гиперпластическим остеомиелитом левой половины нижней челюсти |
поражения увеличен обычно с обеих сторон (рис. 35). "Причинный" зуб или удален ранее, или находится в лунке. Коронка его разрушена, реакция на перкуссию может быть положительной. Расположенные рядом зубы подвижные (I—II ст.), нелеченые или недолеченные. Шейки и верхняя треть корней оголенные, некоторые зубы могут изменять свое положение (рис. 36). Слизистая оболочка в этом участке отечная, синюшная. На альвеолярном отростке появляются свищи с гнойным отделяемым и „выбухающими" грануляциями, которые могут локализоваться с обеих его сторон, на твердом нёбе (рис. 37), снаружи на рубцах после вскрытия флегмон и абсцессов. Грануляционная ткань, как и сам свищ, — это реакция на инородное тело, которым является сформированный секвестр. Обычно вокруг последнего секвестральная коробка не образуется. При задержке гнойного отделяемого, что нередко наблюдается в хронической стадии остеомиелита, возникает обострение воспалительного процесса. Тогда развиваются абсцессы и флегмоны в околочелюстных тканях, что сопровождается ухудшением общего состояния больного, усилением боли, повышением температуры тела.
Наличие дополнительных клинических признаков будет зависеть от локализации процесса — на нижней или на верхней челюсти. Так, при поражении угла и ветви нижней челюсти может определяться тризм, тела — симптом Венсана.
Первые рентгенологические признаки деструкции костной ткани появляются на 10-14-е сутки заболевания. Формирование секвестров на верхней челюсти происходит на 2-3-и сутки, нижней — позже, на 3-4-й неделе. У маленьких детей (4-6 лет) чаще формиру-
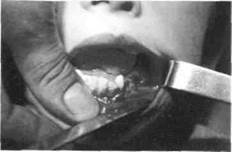
Рис.35. Больной с хроническим одонтогенным остеомиелитом левой половины нижней челюсти (вместо "причинного" удалены несколько рядом расположенных зубов)
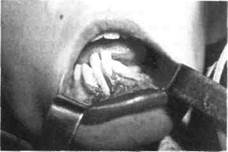
Рис.36. Ребенок с хроническим одонто-генным остеомиелитом (деструктивная форма) левой половины нижней челюсти
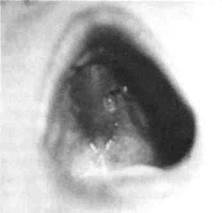
Рис.37. Полость рта ребенка с хроническим одонтогенным остеомиелитом (деструктивная форма) левой верхней челюсти и дефектом тканей отдела твердого нёба
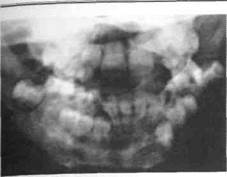 |
ются секвестры средних и больших размеров (рис. 38, 39), у детей старшего возраста — мелкие, способные рассасываться и выделяться через свищи. Очаг деструкции не имеет четких границ. Окончательные границы деструкции устанавливаются к концу 6-7-й недели от первых проявлений заболевания.
Продуктивная форма(гиперпластическая) остеомиелита возникает в период интенсивного роста лицевого скелета (9-12 лет), чаще локализуется на нижней челюсти.
 |
Жалобы детей (или их родителей) — на наличие деформации лица в участке воспаления. В анамнезе — острый одонтогенный остеомиелит, периодическое увеличение деформации и ее болезненность.
Клиника. Общее состояние ребенка практически не изменено. Симптомы интоксикации незначительные, они становятся выраженее в период обострения процесса.
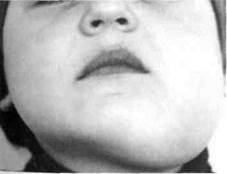 |
Местно — деформация лица за счет увеличенной в объеме кости в участке воспалительного очага (рис. 40). Мягкие ткани вокруг нее не изменены. Регионарные лимфоузлы увеличены, малоподвижные, при длительном заболевании могут сливаться между собой с образованием конгломератов. Рот открывается свободно. Альвеолярный отросток в остеомиелическом очаге деформирован, плотный, слабоболезненный при пальпации. Слизистая оболочка здесь несколько синюшного цвета, отечная. Может быть "причинный" разрушенный зуб, перкуссия которого незначительно болезненна. Рядом расположенные зубы
неподвижные, могут быть ранее леченные. Свищей нет. Лабораторные показатели свидетельствуют о вялом хроническом процессе. Кроме того, наблюдается снижение количества Т-лимфоцитов и их бласттрансформирующей способности, что является тестом при дифференциальной диагностике с фиброзной дисплазией.
Рентгенологически определяется увеличение объема кости за счет эндосталь-ного и периостального построения костной ткани. Наблюдаются отдельные
Раздел 3
Воспалительные заболевания челюстно-лицевой области
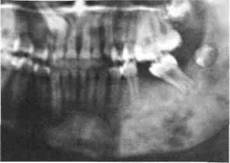 |
участки уплотнения кости — зоны остеосклероза, а также периостальная реакция, проявляющаяся на рентгенограмме тенью оссифицированной ткани, образованной периостом.
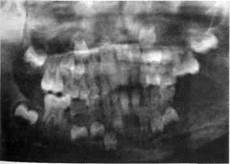
Деструктивно-продуктивная формахронического одонтогенного остеомиелита — наиболее частое следствие острого воспаления кости у детей 7-12 лет. В зависимости от того, какие процессы преобладают в кости — гибели или построения ее, клинические проявления по- Рис - 41 ■ Рентгенограмма ребенка с хрони-добны деструктивной или продуктив- чесшм °Д°нтогенным остеомиелитом ле-
вой половины нижней челюсти (деструктивной форме. Может формироваться но-продуктивная форма) большое количество мелких секвестров,
способных самостоятельно рассасываться или выделяться через свищи. На рентгенограмме можно увидеть лизис кости в виде отдельных мелких очагов разрежения, процессы эндостальной перестройки —очаги разрежения чередуются с участками остеосклероза, что приводит к возникновению грубопятнистого рисунка кости. Наблюдается активное периостальное наслоение кости (рис. 41).
Дифференциальную диагностику хронического остеомиелита следует проводить с хроническим периоститом, подкожной мигрирующей гранулёмой лица, туберкулезом, актиномикозом, саркомой Юинга, фиброзной дисплазией, остеобластокластомой, эозинофильной гранулёмой.
Лечение. Объем помощи при хроническом остеомиелите зависит от характера и распространенности воспалительного процесса в кости, общего состояния ребенка. Антибактериальные препараты при хроническом одонтогенном остеомиелите в стадии ремиссии назначать нецелесообразно, при обострении процесса эффективными являются остеотропные антибиотики.
Основное внимание отводится назначению лекарственных средств, повышающих иммунные и регенераторные свойства организма (пентоксил, нуклеинат натрия, рибомунил, тонзилоген); анаболическим препаратам (ретаболил, нерабол); микробным полисахаридам — (продигиозан; препаратам кальция (глюконат кальция, глицерофосфат кальция, биокальцевит)). Кроме того, проводится витамино-(витамины А, В, С, D, Е) и антигистаминная терапия. Пища должна быть обогащена витаминами, микроэлементами (преимущественно молочно-растительная).
Местное лечение деструктивной формы хронического остеомиелита предусматривает удаление "причинного" зуба, если он остался, дренирование очага воспаления через свищ путем его промывания антисептиками и протеолитичес-кими ферментами для ускорения рассасывания секвестров. Если эти действия не эффективны, проводят вскрытие надкостницы с обеих сторон альвеолярного отростка в участке воспаления. Раны дренируют резиновыми полосками и промывают теми же лекарственными средствами, что и свищи. Для ускорения процессов регенерации в кости и повышения местного иммунитета назначают под-надкостничное введение левамизола (0,1 мг левамизола на 0,1 мл изотонического раствора).
Секвестрэктомию у ребенка выполняют при наличии:
1. "Выбухающих" из свища грануляций.
2. На рентгенограмме — больших секвестров, которые полностью отделились от материнской кости.
3. Погибших зачатков зубов.
Следует отметить, что при проведении секвестрэктомии у детей ткани секве-стральной капсулы не разрушают и не выскабливают. В послеоперационный период назначают противовоспалительную терапию.
При продуктивной форме одонтогенного остеомиелита лечение предусматривает выявление и удаление "причинного" зуба, вскрытие надкостницы и дренирование очага воспаления. После этого назначают физпроцедуры, направленные на рассасывание инфильтратов. При образовании массивных костных наслоений последние удаляют, а рану дренируют.
Возможными осложнениями хронического остеомиелита у детей могут быть:
— ближайшие — образование абсцессов, флегмон, патологических переломов, обострение хронического остеомиелита;
— отдаленные — рубцовые деформации мягких тканей; деформации челюстей за счет дефекта костной ткани или гиперостоза; облитерация верхнечелюстной пазухи; формирование ложного сустава на нижней челюсти; недоразвитие челюсти; адентия; анкилоз.
Частота возникновения перечисленных осложнений тем больше, чем меньше возраст ребенка и больше объем поражения костной ткани.
Профилактикой хронического одонтогенного остеомиелита и его осложнений являются:
— выявление и лечение одонтогенных очагов воспаления;
— своевременно начатое и проведенное в полном объеме адекватное лечение
острого и хронического остеомиелита.
 |
Одним из объективных методов контроля эффективности проведенного лечения разных форм остеомиелита является рентгенологический. С помощью последнего наблюдают за процессами восстановления структуры костной ткани (рис. 42).
| Рис. 42. Ортопантомограмма ребенка с хроническим одонтогенным остеомиелитом нижней челюсти (деструктивная форма) через 9 мес после лечения. Определяется значительная деформация тела в участке удаленных 46 и зачатка 47 зубов |
Все дети, перенесшие одонтогенный остеомиелит с деструкцией костной ткани и гибелью зачатков зубов, должны находиться на диспансерном учете для своевременного оказания им орто-донтической, ортопедической и хирургической помощи, направленной на предотвращение и устранение зубоче-люстных деформаций, нормализацию функции жевания.
Раздел 3
Воспалительные заболевания челюстно-лицевой области
ГАЙМОРИТЫ
Гайморит (haigmoritis) — это воспаление слизистой оболочки верхнечелюстных пазух.
Верхнечелюстная пазуха — самая большая воздухоносная пазуха, расположенная в толще верхней челюсти. Внутренней стенкой верхнечелюстной пазухи является наружная стенка полости носа, которая проецируется на нижний и средний носовые ходы. На ней есть отверстие, через которое пазуха соединяется с полостью носа в переднем отделе среднего носового хода, что очень важно учитывать при лечении гайморита у детей старшего возраста. Поскольку уровень жидкости расположен ниже этого отверстия, пункцию следует делать через нижний носовой ход. Отверстие имеет диаметр от 2 до 5 мм и переходит в косой канал длиной 2-19 мм, чем и объясняется затрудненный отток экссудата. Внутренняя стенка в верхнезаднем отделе интимно соединена с клетками решетчатого лабиринта, в связи с чем возможно распространение воспаления в этом направлении.
Верхняя стенка верхнечелюстной пазухи является нижней стенкой глазницы. Передняя стенка — лицевая — прикрыта мягкими тканями щеки и доступна для пальпации. Здесь расположена клыковая ямка, выше которой через подглазничное отверстие выходит вторая ветвь тройничного нерва. Задняя стенка является продолжением наружной, граничит с крылонёбной и подвисочной ямками и образована скуловым отростком верхней челюсти и бугром ее.
Нижняя стенка пазухи — задний отдел альвеолярного отростка верхней челюсти. Именно она тесно граничит с лунками первого и второго больших коренных зубов и обоих малых. Иногда костная ткань над верхушками корней названных зубов отсутствует и они могут быть покрыты непосредственно слизистой оболочкой верхнечелюстной пазухи. Поэтому воспалительные процессы верхушек корней могут вызывать воспаление верхнечелюстной пазухи — одонтогенный гайморит.
Наружная стенка пазухи отвечает бугру верхней челюсти.
У детей младшего возраста одонтогенные гаймориты не возникают, так как верхнечелюстная пазуха расположена значительно выше (окончательно она "опускается" книзу к 15-16 годам), а у детей среднего и старшего возраста преобладают посттравматические или возникающие per continuitatem или при нагноении кист, вросших в верхнечелюстную пазуху. Хирургам-стоматологам чаще приходится иметь дело с одонтогенными гайморитами, которые бывают острыми, хроническими и обострившимися хроническими.
Одонтогенный остеомиелит представляет собой гнойно-некротическое воспаление костной ткани челюсти инфекционно-аллергической природы. Остеомиелит челюстей вызывается смешанной микрофлорой: различными видами стафилококков , стрептококками и кокками, рядом палочковидных форм кишечная, синегнойная), нередко в сочетании с гнилостными бактериями. При тяжелых формах высевают анаэробную инфекци. Три стадии остеомиелита: острую, подострую и хроническую В.И.Лукьяненко предлагает выделить обострившийся хронический остеомиелиит.
В зависимости от распространенной воспалительного процесса различают ограниченный, очаговый, разлитой (диффузный) остеомиелит. Считают, что процесс, который локализуется в альвеолярном отростке в пределах 2-3 зубов, следует рассматривать как ограниченный. При распространении его на тело челюсти или ветвь – как очаговый. Разлитой остеомиелит характеризуется пораженностью половины всей челюсти.В.И.Лукьяненко в зависимости от тяжести клинического течения остеомиелита выделяют три степени тяжести : легкую, среднюю и тяжелую.
Характер клинических проявлений острого одонтогенного остеомиелита зависит от состояния реактивности организма больного и его реакции на воспалительный процесс (норм-, гипо- и гиперэргическая) а также от степени сенсибилизации.
Вопрос№124.
Хронический одонтогенный остеомиелит челюстей у детей. Закономерности клинического проявления. Клинико-рентгенологические формы. Течение и лечение. Профилактика осложнений и рецидивов заболевания.Хронический остеомиелит — гнойное или пролиферативное воспаление костной ткани у детей, характеризующееся образованием секвестров или отсутствием тенденции к выздоровлению и нарастанием резорбтивных и продуктивных изменений в кости и периосте спустя 2—3 мес от начала острого процесса.Хронический остеомиелит характеризуется наличием секвестров, выявляемых к концу 3—4-й недели, их отторжением и формированием свищей.Диагноз хронического деструктивного остеомиелита у детей формулируют на основании клинических, рентгенологических и лабораторных данных. Хроническая стадия заболевания характеризуется удовлетворительным самочувствием больных, нормальной или субфибрильной температурой, свищами, секвестрами, умеренной лейкопенией на фоне незначительного повышения эозинофилов и снижения моноцитов, нормализацией показателей белкового состава крови.
Ведущим возбудителем при данном заболевании является золотистый стафилококк.Наиболее часто у детей наблюдают диффузный характер течения процесса с распространением его на несколько отделов челюстей, гибелью значительных участков кости и зачатков постоянных зубов. Такое течение процесса более характерно для детей в возрасте 3—7 лет.Выявляются признаки хронической интоксикации: бледность кожных покровов, снижение аппетита, нарушение сна, вялость и апатичность.Для хронического деструктивного процесса характерно наличие свищей (наружных и внутри полости рта), чаще единичных, хотя нередко и множественных. Отделяемое свищей — гнойное. Из устья свищей выбухают сочные грануляции. Иногда свищи отсутствуют. При хроническом остеомиелите верхней челюсти отмечают свищи только в полости рта, которые локализуются в области альвеолярного отростка и по переходной складке.Нередко наблюдается подвижность интактных зубов, располагающихся в очаге воспаления. В связи с воспалительной инфильтрацией мягких тканей, окружающих челюсть, может быть затруднено открывание рта.Первые рентгенологические признаки изменения внутрикостной структуры появляются на 7—10-й день от начала заболевания. Отмечают истончение, нечеткость коркового слоя по нижнему краю тела, угла и задней поверхности ветви. Характерна мелкоочаговая деструкция. В течение 3—4-й недели деструктивный процесс нарастает по интенсивности и протяженности, приобретая диффузный характер. Начальные признаки некротизации костной ткани рентгенологически определяются на 3—4-й неделе. К 4—6-й неделе формируются секвестры, чаще в области коркового слоя нижнего края тела, угла и задненаружной поверхности ветви.Лечение детей комплексное. Используют как консервативные, так и оперативные методы.Консервативные методы лечения эффективны при давности заболевания 1—1,5 мес. Успеху способствует включение в комплекс мероприятий применение антибиотиков костнотропного действия, средств иммунотерапии (стафилококковый анатоксин, аутовакцина), стимуляторов ретикуло-эндотелиальной системы (пентоксил, метилурацил). Показаниями к оперативному вмешательству служат наличие секвестров, не имеющих тенденции к рассасыванию, длительно существующих свищей и погибших зачатков, а также нарушение функции почек. Учитывая сроки формирования секвестров у детей (4—6 нед от начала процесса), секвестрэктомию следует назначать не ранее чем через 1,5—2 мес от начала заболевания. Величина секвестров и тенденция к их рассасыванию также имеют значение при определении тактики лечения.
Исходы и осложнения хронического одонтогенного деструктивного остеомиелита обусловлены местным процессом. Течение хронического деструктивного остеомиелита может осложняться образованием абсцессов и флегмон, тотальной секвестрацией и патологическим переломом мыщелкового и венечного отростков, гибелью зачатков постоянных зубов, изменениями в мыщелко-вом отростке по типу остеоартроза.Диспансерное наблюдение больных детей, перенесших хронический деструктивный остеомиелит, необходимо осуществлять до 16— 18 лет, т.е. до окончания формирования лицевого скелета.Продуктивная форма хронического одонтогенного остеомиелита челюсти у детей. Клинико-рентгенологические особенности. Диагностика, течение, лечение.ИсходыПродуктивная (гиперпластическая) форма хронического остеомиелита развивается только в детском и молодом возрасте, в период интенсивного роста лицевого скелета. Чаще встречается у детей 12-15 лет. Развивается незаметно для больного, очень медленно, как правило, без предшествующих острых воспалительных симптомов, что позволило называть такой процесс первично-хроническим. Развивается остеомиелит без общей температурной реакции и без выраженных местных изменений. В начале заболевания ребенка могут беспокоить периодически появляющиеся боли. Больные дети и их родители в ряде случаев обнаруживают заболевания наблюдается цикличность, что выражается увеличением и уменьшением припухлости. Объем кости постепенно увеличивается, кожные покровы над пораженным участком не изменены, свищи отсутствуют. Пальпируются плотное округлое выбухание без четких границ, слегка болезненное. Регионарные лимфатические узлы увеличены, подвижны, болезненны. Процесс чаще развивается на нижней челюсти. Рентгенологическая картина характеризуется увеличением объема кости за счет выраженных процессов эндостального и периостального построения костной ткани. Секвестров при данной форме нет. В пораженном участке отмечается чередование очагов разрежения со смазанными нечеткими границами и зон остеосклероза. В зубах над очагом поражения имеются очаги хронического воспаления. Такая рентгенологическая форма заболевания чаще развивается на нижней челюсти в любом её отделе.Терапия должна быть длительной и систематической. Зубы, являющиеся источником заболевания, подлежат удалению. Ведущим методом лечения является общеукрепляющая и противовоспалительная терапия. Антибиотики следует назаначать массированным курсом в течение 10-12 дней. Производят переливание крови и кровеземанителей с целью повышения защитных сил организма. Витамины назаначают в комплексе (А, В, С ). Показаниями к ревизии патологического очага являются наличие на рентгенограммах секвестров крупных размеров, не склонных к рассасыванию При продуктивной форме воспаления хирургическое вмешательство необходимо с целью удаления основной массы вновь построенной кости и широкого раскрытия очага хронического воспаления.
Вопрос№125.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

В детском возрасте остеомиелит челюсти встречается гораздо чаще других локализаций. Это связано с некоторыми отличиями строения костной ткани и работы иммунной системы. Сегодня в нашей статье пойдет речь об особенностях остеомиелита челюстных костей у детей, его возможных причинах, симптомах и лечении.
Содержание:
Классификация
В стоматологии остеомиелит классифицируют в зависимости от остроты процесса, пути проникновения инфекции, локализации гнойного процесса:
По клиническому течению:
- острый;
- хронический: первичный и вторичный.
По тому, каким путем произошло инфицирование костной ткани:
- одонтогенный;
- гематогенный;
- посттравматический.
По месту локализации очагов воспаления и деструкции:
- верхней челюсти;
- нижней челюсти.
Подробнее о разновидностях читайте в статье: Формы остеомиелита
Острый остеомиелит у детей
Острая форма встречается наиболее часто. Для нее характерна бурная клиническая картина с выраженными признаками общей интоксикации и с развитием деструкции и гнойно-некротического воспаления, как в самой кости челюсти, так и в окружающих ее мягких тканях.
Большое количество случаев остеомиелита в детском возрасте обуславливается наличием ряда анатомических и функциональных особенностей организма в этот период жизни:
- высокая реактивность и чувствительность к инфекции;
- активный рост костной ткани;
- перестройка челюстных структур во время прорезывания или смены молочных зубов;
- тонкие костные трабекулы и большая ширина гаверсовых каналов в челюсти;
- обильная сеть кровеносных и лимфатических сосудов.
- Острый одонтогенный остеомиелит возникает при проникновении патогенных микроорганизмов из зубов, которые поражены кариесом. Чаще всего такой формой заболевания поражается нижняя челюсть у детей возраста 7-12 лет (именно в том возрасте выявляется значительная часть случаев кариеса и его осложнений).
- Острый гематогенный остеомиелит является последствием распространения инфекции из других очагов. Входными воротами у детей раннего возраста может стать омфалит (воспаление пупочного кольца у новорожденных), гнойный мастит у матери (в таком случае страдают грудные дети до года). У детей старшего возраста первичным источником инфицирования может быть гнойный отит, этмоидит, тонзиллит, кожные инфекции или очаги остеомиелита другой локализации (например, эпифизарный остеомиелит в трубчатых костях). В случаях гематогенного остеомиелита преимущественно поражается верхняя челюсть и нередко отмечается сочетанное инфицирование внутренних органов.
- Острый травматический остеомиелит встречается наиболее редко (около 7% от всех выявленных случаев заболевания). Он развивается в случае инфицирования линии перелома челюсти при травмах, а также после оперативных вмешательств в челюстно-лицевой области (ЧЛО). Его возникновение нередко обуславливается неправильным лечением и иммобилизацией отломков костей челюсти, попаданием кариозных зубов в линию перелома или же открытым повреждением слизистой оболочки полости рта или кожных покровов.
Симптомы острого остеомиелита возникают внезапно. Дети младшего возраста становятся вялыми или чрезмерно капризными. Они отказываются от еды, нарушается сон, повышается температура тела (порой ее значение достигает отметки в 39-40 градусов). В более старшем возрасте ребенок может предъявлять жалобы на зубную боль, общую слабость, недомогание.
Уже на самых ранних этапах болезни появляются и местные проявления:
- болезненность в кости, которая сначала локализована, а затем становится разлитой;
- отек и гиперемия слизистой оболочки рта;
- припухлость мягких тканей на стороне поражения;
- асимметрия лица;
- спазм жевательной мускулатуры.
При травматическом варианте заболевания первые его признаки появляются на 3-5 день после травмы или операции. Они характеризуются резким ухудшением состояния ребенка, повышением температуры и появлением гнойного отделяемого в случае повреждения целостности слизистой оболочки.
У маленьких детей гнойный процесс чаще распространяется в область челюстных пазух, орбиты и черепную ямку с развитием гнойных синуситов, тромбоза кавернозного синуса, менингитов. У детей старших возрастных групп чаще возникают флегмоны в области шеи и средостения.
Часто остеомиелиты в детском возрасте приводят к гибели зачатков постоянных зубов или же к порокам их развития.
Наиболее тяжелыми осложнениями являются случаи генерализации инфекции с развитием сепсиса или септического шока.
Диагностика основывается на проведении рентгенологического исследования. На снимках на начальных этапах развития заболевания могут отмечаться лишь признаки остеопороза в зоне предполагаемого воспаления. Спустя несколько дней на рентгенограммах начинают появляться очаги деструкции и лизиса костной ткани. И лишь к концу 2-3 недели становятся отчетливо видны признаки некроза кости и формирование секвестров.
Активность воспалительного процесса определяется по исследованию общего анализа крови. В данном исследовании выявляется значительное увеличение количества лейкоцитов, ускорение скорости оседания эритроцитов (СОЭ), а также изменение лейкоцитарной формулы в сторону воспаления.
Лечение заключается в проведении ряда мероприятий, которые направлены на максимально быструю ликвидацию очага гнойного воспаления, а также восстановление всех нарушенных функций.
Все случаи остеомиелита у детей нуждаются в экстренной госпитализации в отделение челюстно-лицевой хирургии или в детскую хирургию, в штате которой есть хирург-стоматолог.
Чем раньше проводится хирургическое лечение, тем больше вероятность благоприятного исхода и прогноза болезни.
При одонтогенном остеомиелите решающе значение в терапии играет удаление зуба, ставшего причиной воспаления. У детей удалению подлежат зубы из молочного прикуса, постоянные многокорневые зубы. Однокорневые зубы из постоянного прикуса в некоторых случаях могут быть сохранены. Лунка после экстракции зуба обычно играет роль естественного дренажа, но при необходимости для улучшения оттока гноя вскрываются костномозговые пространства.
После удаления зуба проводят периостотомию или вскрытие поднадкостничных абсцессов.
Санация гнойных очагов включат не только их вскрытие, но и тщательную очистку полости деструкции от некротизированных масс, промывание ее растворами антисептиков и антибиотиков и налаживание качественного дренажа.
Консервативная терапия включает применение антибактериальных средств, противовоспалительных и иммуностимулирующих препаратов.
Хронический остеомиелит у детей
Чаще всего является последствием острой формы такой патологии и носит вторичный характер. Нередко он возникает на фоне ослабленного иммунитета, сенсибилизации организма очагами хронической инфекции либо же как результат неправильной диагностики и терапии. Но в детском возрасте встречаются и первично-хронические формы заболевания, которые имеют атипичную клиническую картину.
В отличие от взрослых, в детском возрасте хронизация воспалительных явлений протекает достаточно быстро. Уже через 2-3 недели острые явления стихают, но выздоровление не происходит.
В основе хронического воспалительного процесса лежит активный процесс деструкции костного вещества с расплавлением всех его элементов и формированием обширных участков некроза. Одновременно активизируется система восстановления костной ткани за счет внутрикостных структур и надкостницы. Одной из важнейших особенностей вторичного хронического остеомиелита у детей является наличие зачатков постоянных зубов, которые при вовлечении в патологические процессы могут погибать и вести себя наподобие секвестров.
По мере хронизации воспаления все острые его проявления стихают. Примерно на 7-10 день после начала заболевания состояние ребенка значительно улучшается: лихорадка и симптомы интоксикации уходят, нормализуется сон, аппетит. Остается лишь повышенная утомляемость, потливость, слабость, бледность кожи. В некоторых случаях дети отмечают незначительную боль в челюсти на стороне поражения.
Но при осмотре остаются местные проявления воспаления:
- инфильтраты мягких тканей над очагом остеомиелита;
- болезненность при пальпации челюсти;
- одиночные или множественные свищи с гнойным отделяемым;
- увеличеные и болезненные лимфатические узлы в области челюсти и шеи;
- плохое заживление лунки удаленного зуба, из которой нередко идет гной;
- патологическое расшатывание зубов.
В стадии обострения общие и местные симптомы заболевания схожи с проявлениями острого остеомиелита.
Для подтверждения проводят рентген челюстно-лицевой области. На снимках в таком случае будут визуализироваться очаги деструкции костной ткани, секвестры и погибшие зачатки постоянных зубов, которые чередуются с участками уплотнения кости. На фоне обширного поражения возможно выявление патологических переломов челюсти.
В анализах крови в стадии ремиссии может отмечаться умеренное увеличение количества лейкоцитов (лейкоцитоз), повышение значения СОЭ.
В лечении вторичного хронического остеомиелита челюсти на первое место выходят консервативные методики:
- Антибиотикотерапия. Какие антибиотики принимать решатся только после проведения посевов гнойного отделяемого из свищей с определением типа патологического микроорганизма и его чувствительности к антибактериальным средствам.
- Десенсибилизирующая терапия, которая включает использование антигистаминных препаратов для устранения аллергизации организма и повышения его сопротивляемости.
- Общеукрепляющая и иммуностимулирующая терапия.
- Физиотерапия: облучение лазером, УВЧ-терапия.
Целесообразно проводить не ранее чем через 2-3 месяца после его начала. Показаниями для остеотомии и секвестрэктомии являются:
- наличие секвестров больших размеров, которые на протяжении длительного периода времени не подвергаются самопроизвольному лизису;
- погибшие зачатки постоянных зубов, которые поддерживают воспалительные явления;
- возникновение угрозы амилоидоза внутренних органов.
При обострении лечебная тактика не будет отличаться от таковой при остром остеомиелите. При этом основным методом лечения будет именно хирургическое вмешательство со вскрытием гнойных очагов и их дренированием.
Встречается достаточно редко. Его причиной становятся слабоактивные микроорганизмы, проникающие из кариозных зубов, которые на протяжении длительного времени могут поддерживать процессы воспаления костной ткани.
Как правило, такой вариант остеомиелита носит продуктивный характер, т.е. процессы деструкции в костной ткани выражены слабо, но при этом происходит активное образование новой кости.
Клинически он протекает без острого периода. Общее состояние ребенка не нарушается. Отмечаются лишь неспецифические симптомы: слабость, бледность, повышенная утомляемость. Из местных проявлений можно отметить увеличение толщины челюстных костей, незначительная болезненность в области причинного зуба, признаки лимфаденита в регионарных лимфатических узлах. Свищи на слизистых оболочка или коже отсутствуют.
На рентгенограммах очаги деструкции и секвестры отсутствуют. На первый план выходит активное образование новой костной ткани, вследствие чего челюсть увеличивается в размере, а ее структура напоминает мраморный рисунок.
Продуктивная форма остеомиелита на начальных этапах хорошо поддается консервативному лечению. При правильно подобранном курсе антибактериальных, противовоспалительных и десенсибилизирующих средств излечение наступает достаточно быстро без негативных последствий. В запущенных случаях показано оперативное лечение, основной целью которого является удаление избытка костной ткани и погибших зубных зачатков, моделирование нормального контура челюсти.
Последствия и реабилитация
Отдаленные последствия остеомиелита в детском возрасте могут быть достаточно серьезными:
- значительные дефекты костной ткани;
- патологические переломы челюсти с формированием ложных суставов;
- деформации челюсти;
- адентия или отсутствие постоянных зубов;
- артриты, анкилозы или артрозы височно-нижнечелюстного сустава;
- микрогения – задержка темпов роста челюсти;
- значительные рубцовые деформации мягких тканей.
Большинство из этих осложнений вызывают не только стойкие косметические дефекты, но и мешают нормальному функционированию жевательного аппарата.
Реабилитационные мероприятия направлены на максимальное восстановление нормальной анатомии челюстно-лицевой области и ее работы.
- При необходимости прибегают к пластической хирургии, но оперативное вмешательство обычно проводится только после того, как лицевые кости черепа заканчивают рост.
- В случае развития адентии на период роста показано временное протезирование зубов, а после окончательного формирования скелета – постоянное.
- Для улучшения функционирования височно-нижнечелюстного сустава прибегают к активным физиотерапевтическим процедурам.
Все дети, перенесшие остеомиелит челюсти состоят на диспансерном учете и посещают стоматолога не реже двух раз в год.
Читайте также:


