Импланты и костная опухоль
Атрофические явления в костной ткани обеих челюстей встречаются у каждого второго пациента, который желает восстановить зубной ряд с помощью установки дентальных имплантатов. Выполнение такой операции в условиях дефицита объема альвеолярного отростка становится невозможным. Проблема заключается в плохой фиксации конструкций, что приводит к усугублению атрофии и уничтожению результатов хирургического вмешательства.
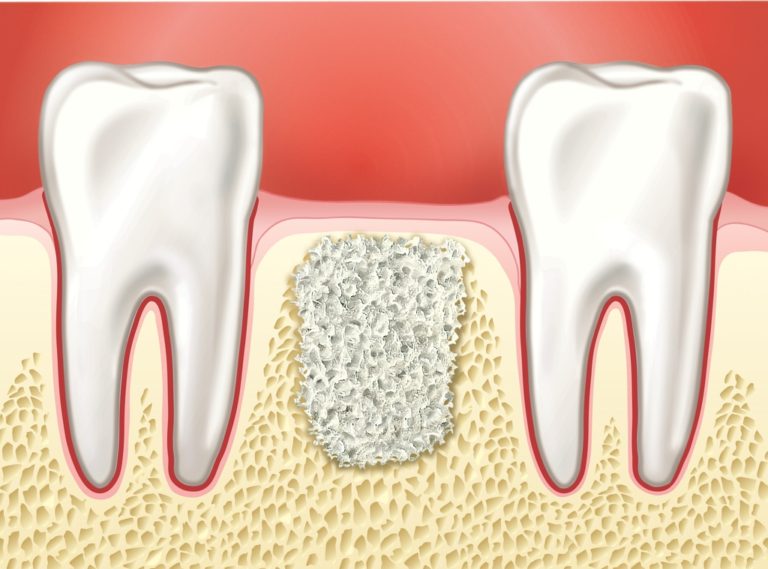
Недостаток костной ткани в челюстях может быть обусловлен следующими причинами:
- Хирургическое удаление зуба;
- Длительное игнорирование лечения при отсутствующем зубе;
- Воспалительные процессы ротовой полости, которые распространяются на костную ткань;
- Врожденные особенности строения челюстей;
- Системные патологии организма, затрагивающие восстановление костной ткани.
Бороться с рассасыванием альвеолярных отростков необходимо не только для возможности проведения дентальной имплантации, но и для восстановления красивых черт лица, которые изменяются в процессе значительной резорбции. Выходом из ситуации при наличии дефицита костной ткани является выполнение хирургического вмешательства – костной пластики.
Общие сведения о костной пластике
Костная пластика представляет собой широко распространенное оперативное вмешательство, в ходе которого пациенту восстанавливают недостаток альвеолярного отростка в необходимом для имплантации участке. Хирургическое вмешательство выполняется чаще под местной анестезией с добавлением седативных средств, но иногда применяется общий наркоз.
Всего существует 4 основных методики костной пластики, к каждой из которых есть свои показания. Врач сам определяет какая их техник коррекции дефицита кости подойдет пациенту лучше. В стоматологии применяются следующие виды костной пластики:
- НТР или направленная тканевая регенерация (методика подразумевает применение трансплантатов, которые покрываются специальными коллагеновыми мембранами, ускоряющими регенерацию собственных костных клеток);
- Синус лифтинг (хирургическое вмешательство на верхней челюсти под дном гайморовой пазухи, которое представляет собой его приподнимание и коррекцию высоты альвеолярного гребня);
- Расщепление альвеолярного отростка (установка трансплантата, по сути, внутрь кости, где имеются максимально благоприятные для приживления условия);
- Подсадка костного блока (методика подразумевает фиксацию трансплантата на собственной кости пациента, желательно применять аутогенный материал, так как условия приживления не самые лучшие).
Костная пластика назначается только после того, как будут исключены противопоказания к ней. В среднем операция длится около часа-двух, после чего пациент может быть отпущен домой. Однако перед этим стоматолог обязательно расписывает множество рекомендаций для восстановительного периода, которые позволят благополучно восстановить кость и в будущем выполнить дентальную имплантацию.
Общие рекомендации после костной пластики
Пациент после костной пластики не обязан находиться в стационаре, так как реабилитационный период не требует усиленного мониторинга врача. Однако человек должен быть предельно внимательным к собственному состоянию и при любых сомнительных симптомах обращаться к специалисту. Кроме того, важное значение имеет соблюдение рекомендаций стоматолога в реабилитационном периоде, которые направлены на предотвращение осложнений.

Среди общих рекомендаций после костной пластики выделяются следующие моменты:
- Запрещены серьезные физические нагрузки в течение нескольких недель после операции;
- Не рекомендуется длительное пребывание на солнце, а также следует отказаться от посещения соляриев;
- Запрещено ходить в сауны или бани;
- В течение пары недель после операции нельзя курить и употреблять алкоголь;
- Первые 2-3 дня рекомендуется есть только измельченную пищу, комнатной температуры;
- Запрещается пить через трубочку;
- Рекомендуется кашлять осторожно и с открытым ртом, чтобы не повышать давление в ротовой полости;
- Спать, пока не сойдет отек, лучше с хорошо поднятым изголовьем;
- В первые несколько недель после костной пластики следует воздержаться от перелетов;
- Запрещено заниматься дайвингом во время реабилитации.
Пациент должен соблюдать физический и эмоциональный покой. Первое время лучше воздержаться от жевания на прооперированной стороне. Стоматолог наблюдает за состоянием пациента, контролируя заживления во время назначенных визитов, а также корректирует поведение пациента с раной.
Уход за полостью рта после костной пластики
Важное значение в предотвращении осложнений и многих неблагоприятных исходов имеет правильная гигиена ротовой полости. В реабилитационном периоде после костной пластики уход за зубами и прооперированным участком должен быть тщательным и бережным. Основные нюансы обработки ротовой полости на восстановительном этапе:
- Для чистки зубов используется только мягкая зубная щетка, причем, во время очищения нельзя затрагивать прооперированную область хотя бы несколько недель;
- Запрещено полоскание ротовой полости антисептиками, но возможна обработка некоторых участков смоченными ватными тампонами (область хирургического доступа, иногда участок, откуда забирался костнопластический аутогенный трансплантат);
- Запрещены механические повреждения раневой поверхности и швов, что часто происходит из-за неаккуратной обработки участка;
- Чистка зубов рекомендована после каждого приема пищи в течение нескольких дней после оперативного вмешательства.

Очистка ротовой полости от остатков пищи должна быть тщательной, но осторожной. В первые дни после хирургического вмешательства достаточно просто спровоцировать кровотечение или поспособствовать расхождению швов.
Лекарства в реабилитационном периоде
Стоматолог всегда назначает ряд медикаментозных средств в периоде восстановления после костной пластики. Их прием позволяет снизить риск инфицирования и снять неприятные симптомы, которые беспокоят людей после хирургического вмешательства.

- Антибактериальные средства. Чаще всего используются группы пенициллинов, которые хорошо справляются с инфекциями ротовой полости и верхних дыхательных путей. Пациенту выписывается стандартный семидневный курс, который минимизирует риск возникновения воспалительного процесса. В этот период нельзя пить алкогольные напитки и принимать лекарства, угнетающие иммунитет, например, гормональные средства (преднизолон).
- Антигистаминные препараты. Лекарства помогают снять отек, который ярко выражен в первые дни после костной пластики и может доставлять серьезные неудобства пациенту. Как правило, используются таблетированные формы лекарства, которые употребляются в небольших дозировках.
- Антисептический раствор. В большинстве случаев применяют Хлоргексидин. С его помощью обрабатывают ротовую полость, но не полощут. Он помогает бороться с патогенными микроорганизмами в области раневой поверхности.
- Анальгетики. Обезболивающие препараты, которые помогают устранять достаточно выраженный болевой синдром в течение первых дней после костной пластики. Препараты пьются исключительно по схеме или назначениям врача. Например, самое популярное средство Кетанов – пьется по одной таблетке с перерывом между приемами не менее 4 часов.
- Заживляющая мазь. Еще одним средством местного применения является специальная мазь, которая ускоряет регенерацию тканей. Она используется для того, чтобы быстро зажил раневой участок, и пациент смог вернуться к полноценной жизни.
Самостоятельное применение лекарственных средств строго запрещается, так как пациент может значительно повысить риск развития осложнений или навредить организму в целом.
Норма и осложнения
Реабилитационный период после костной пластики сопровождается рядом неприятных симптомов, которые считаются физиологической нормой. Однако при определенных обстоятельствах они могут превращаться в признаки опасных осложнений. Так как пациент не находится под присмотром квалифицированного врача, он должен уметь различать патологию от нормы.
Кровянистые выделения в реабилитационном периоде могут отмечаться в течение 2-3 дней. Они должны быть достаточно скудными, то есть всего лишь немного подкрашивать слюну. Появление кровяных сгустков или выраженного кровотечения является поводом для немедленного посещения врача. Самостоятельно остановить кровь можно пальцевым прижатием раневой поверхность (кожа должна быть чистой, лучше обработанной антисептиком). Хорошо останавливает кровь влажный чайный пакетик.
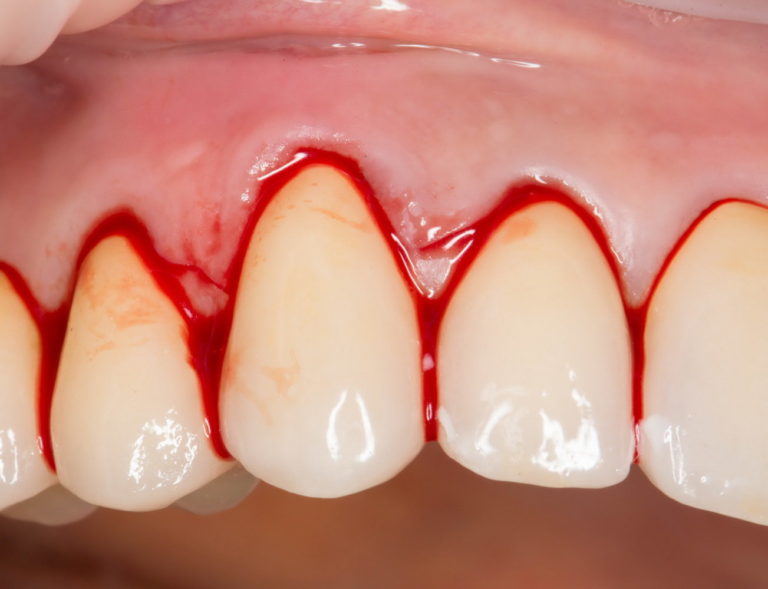
Избежать выраженных кровотечений поможет отказ от приема нестероидных противовоспалительных средств, в частности ацетилсалициловой кислоты. Некоторые пациенты по показаниям вынуждены пить антиагреганты и антикоагулянты. С ними следует быть максимально осторожными, но отказываться от приема без одобрения врачей тоже запрещено.
Болевые ощущения беспокоят всех пациентов, перенесших костную пластику. Они должны полностью уйти в течение первой недели после оперативного вмешательства. Болевой синдром постепенно уменьшается и не так сказывается на повседневной жизни человека. Если же отмечается усугубление болевых ощущений или отсутствие положительной динамики, то нужно обращаться к врачу и выяснять причину данного симптома.

Изначальная интенсивность болей может быть абсолютно разной. Здесь многое зависит не только от опыта хирурга, вида костной пластики, объема операции, но и от индивидуального болевого порога человека. В среднем боль достаточно интенсивная, но терпимая.
Внедрение чужеродных веществ, то есть костнопластического материала, а также повреждение тканей всегда приводит к развитию отечного синдрома. Более всего он выражен на 2-3 день после оперативного вмешательства, после чего быстро идет на убыль. Справляться с отеком можно прикладыванием ледяных компрессов и сном на большой подушке, чтобы голова была возвышена.

Отек сходит к концу первой недели после операции, в противном случае, говорят о патологическом процессе. Такой симптом может свидетельствовать о воспалении раневой поверхности или глубоколежащих структур.
Как бороться с осложнениями?
Среди осложнений, которые возникают в реабилитационном периоде, на первом месте всегда остается инфицирование раневого участка и внутренних тканей, например, гайморовой пазухи после синус лифтинга. В такой ситуации пациент отмечает:
- Сильную боль;
- Усугубление отека;
- Покраснение десны;
- Появление гнойных выделение;
- Повышение температуры.
Обращение к врачу должно быть немедленным. Стоматолог сразу санирует ротовую полость, иногда приходится снимать швы и очищать участок с костным материалом. Пациенту обязательно назначают курс сильных антибиотиков и противовоспалительных средств.
Еще одно неприятное осложнение – расхождение швов. В такой ситуации следует сразу ехать в клинику, где стоматолог выполнит новые хирургические швы. Как правило, никаких дополнительных действий не требуется, но в редких случаях возможно смещение трансплантата, что требует практически повторного хирургического вмешательства.
Осложнения, связанные с отторжением костнопластического материала или плохой фиксацией имплантатов, требуют проведения еще одной костной пластики. Такие неблагоприятные исходы могут быть связаны не только с врачебными ошибками, но и неправильным выполнением рекомендаций стоматолога. Поэтому пациент обязан прислушиваться к наставлениям доктора после костной пластики и четко следовать им.
Как избежать осложнений?
Развитие неблагоприятных исходов после костной пластики случается очень редко, так как современные технологии предусматривают и устраняют любые риски. Однако вероятность осложнений все же не нулевая, а потому следует отметить те факторы, которые позволяют избежать их:
- Тщательное комплексное обследование пациента на подготовительном этапе;
- Устранение корректируемых рисков;
- Планирование костной пластики на основании полученных данных о пациенте;
- Высокая квалификация и большой опыт стоматолога;
- Полное следование рекомендациям в периоде реабилитации;
- Использование безопасных препаратов для анестезии и инновационного оборудования в ходе операции.
Реабилитационный период чрезвычайно важен для получения хороших результатов хирургического вмешательства. Рекомендации после костной пластики должны выполняться безукоризненно, чтобы прогноз полностью совпал с реальностью.

Левин Дмитрий Валерьевич
Главный врач Центра Приватной Стоматологии "Доктор Левин", кандидат медицинских наук, врач высшей категории
- Задать вопрос
- Записаться на консультацию
Согласно действующему законодательства Российской Федерации, больничный лист, он же листок нетрудоспособности, выдается только застрахованным гражданам РФ и зарегистрированным лицам, проживающим…
Кровотечение относится к числу наиболее опасных осложнений в стоматологической хирургии и может возникнуть как в процессе выполнения оперативного вмешательства, так…
Чтобы понять, почему происходит расхождение швов после синус лифтинга и костной пластики, сначала нужно разобраться в методах оперативного вмешательства. Синус…
Чтобы не путаться в терминах и значениях слов, следует в первую очередь разобраться, что же такое имплантат. Дентальный имплантат представляет…
Все права защищены. Без согласования с автором перепечатка и использование для контента веб-сайтов запрещены. 4 часть ГК РФ. Статья 1274. Цитирование в разумных пределах допускается с обязательным указанием имени автора и источника заимствования с обязательной Активной ссылкой. Imperitia pro culpa habetur (Незнание закона не является оправданием).

Имплантация востребована и применима во многих случаях. Однако для процедуры характерны моменты, которые не позволяют вживлять искусственные корни при ряде патологий. Существуют абсолютные и относительные противопоказания. Онкологические заболевания входят в группу абсолютных, что не допускает имплантацию зубов в случае наявности злокачественных опухолей.
Содержание
Онкология, как противопоказание к имплантации зубов
Онкология нуждается в приоритетном серьезном лечении, любое сопутствующее лечение в этот период невозможно. Имплантация не исключение. Вопрос о вживлении дентальных имплантов может быть поднят после достижения устойчивой ремиссии.
Перенесенная лучевая и химиотерапия грозит развитием последствий, которые сделают невозможной процедуру имплантации.

Облучение вызывает такие осложнения:
- местную реакцию;
- лучевую остеопению;
- некроз костных структур;
- вторичный остеопороз;
- пониженную способность кости к восстановлению (регенерации);
- деминерализацию костей;
- подавление функций костного мозга;
- общую интоксикацию.
Значительные токсические эффекты, метаболические нарушения после облучения могут купироваться не ранее, чем через полгода после лечения.
Протезирование, как альтернатива для больных онкологическими заболеваниями
Ортопедическое лечение не может быть проведено без учета анамнеза пациента: физиологических и патологических особенностей организма. Без этого протезирование при онкологии возможно.
Состоится лечение или нет, зависит от:
- расположения новообразования;
- его характера;
- принимаемого лечения;
- типа ортопедической конструкции.
Опухоль может быть расположена:
- за пределами челюстно-лицевой области;
- в пределах челюстно-лицевой области.
При расположении опухоли вне пределов челюстно-лицевой области протезирование осуществимо. Локализация опухоли в пределах головы и шеи относится к условным противопоказаниям для ортопедического лечения. При этом учитывается характер новообразования и назначенное лечение.
Опасность при установке протезов представляет нарушение процесса свертываемости крови. Перед установкой съемного или несъемного протеза проводится хирургическая подготовка, которая сопровождается локальным кровотечением. Однако свертываемость крови у пациента уже нарушена из-за лучевой терапии, поэтому любое кровотечение угрожает жизни. Ситуации, приводящие к разрыву кровеносных сосудов, нежелательны.
Опухоль в кости, рак молочной железы с распространением метастазов в костные структуры требуют серьезной подготовки перед имплантацией. Такие пациенты проходят лечение бисфосфонатами, продолжительный прием которых опасен развитием некроза кости. Это может случиться при экстракции зуба или подготовке альвеолярного гребня.
Когда при онкологии выполняется протезирование на фоне иммунодепрессии, то опасность представляет препарирование и формирование базиса протеза. Любые микротравмы, натирания грозят появлением незаживающих очагов.
В случае локализации опухоли в области лица и челюсти протезирование затруднено. Когда новообразование находится в кости, протезы не ставят. После лечения или удаления опухоли может измениться конфигурация челюсти, зубных рядов, что приведет к неэффективности протеза.
При расположении опухоли за пределами кости протезирование также не проводится. Ведь лечение значительно влияние на работу всего челюстно-лицевого аппарата, что обесценит протезирование.
Новообразование в челюстно-лицевой области предполагает совместную работу онколога и стоматолога-ортопеда.
Можно ли ставить импланты после лечения рака
Помимо нарушения эстетики улыбки отсутствие зубов влечет за собой жевательную дисфункцию. Ведь полноценное пережевывание пищи необходимо для выздоровления. Ранее установка имплантов была недоступна пациентам, имеющим сильную атрофию кости из-за онкологии. Ведь лучевая и химиотерапия могут привести кость в состояние хрупкости.
После онкологии невозможно провести наращивание кости, поэтому титановые импланты использовать нельзя. Решением этой проблемы стал новый материал, который заменяет титан и превосходит его по остеоинтеграционным свойствам.

Биополимер можно облучать и проводить химиотерапию после его установки
Биополимер Polyether ether keton (ПЭЭК, Полиэфирэфиркетон) — полукристаллический термопластик. Это плотный, устойчивый к любой среде материал, активно использующийся в космической и авиационной промышленности. На его основе были созданы импланты Perso-B и Perso-C, которые можно устанавливать при истонченной кости. Их рекомендуют европейские и американские клиники.
Полиэфирэфиркетон имеет следующие свойства:
- Изоэластичность. Упругость имплантатов PEEK-OPTIMA практически идентична упругости кости. Есть возможность снижать концентрацию напряжения, приводящую к резорбции, изменению или смещению кости.
- Усиление или замещение кости, для поддержки мягких тканей. Полимер может служить основой для установки имплантатов в кость. Его эластичность исключает изломы имплантата.
- Полимер провоцирует образование костной ткани. Имплантаты на основе PEEK-OPTIMA не угнетают, а стимулируют регенеративные свойства.
- Материал биосовместимый, обладает хорошей остеоинтеграцией.
- Биополимер биологически и химически инертен, поэтому не может развиться аллергия и воспаление, что важно для пациентов с аллергией на титан (таких 4% от общего числа).
- Импланты имеют хорошую адаптивность.
- Малый вес и небольшая толщина.
Использовать полимер можно после перенесенных или текущих онкологических заболеваний (имплантационная система Perso-B). При выраженной атрофии кости имплантаты не увеличивают риск ее повреждения, наоборот, стимулируют рост. Имплантаты устанавливаются одноэтапно. Разрешена немедленная нагрузка протезов. Вживление полимерных стержней не приводит к побочным эффектам и противопоказаний.

Импланты на основе полимера можно ставить:
- курящим пациентам;
- пациентам, имеющим заболевания десен;
- при существенной атрофии кости;
- для восстановления альвеолярного гребня;
- чтобы восстановить недостатки лицевого скелета;
- чтобы избежать операции по наращиванию кости.
Есть мнения, что полимерный материал может заменить диоксид циркония, самый прогрессивный материал в стоматологии.
Мнение специалистов стоматологии
Ярослав, стоматолог-имплантолог
Делал протезирование пациентам имеющим онкологию, после пройденной терапии. Были пациенты с сахарным диабетом, болезнями щитовидки. Считаю, что если на данный момент прогрессирования основного заболевания нет, состояние пациента компенсировано, анализы в норме, то нет повода не проводить имплантацию. Конечно, некрозы после приема бисфосфонатов решают все, но в реальной практике таких случаев не много. Сегодня онкология не является абсолютным противопоказанием. Более того, в моей практике есть пациенты, прошедшие имплантацию через год после облучения. Прошло уже 3 года. Пациент здоров и с зубами.
Дмитрий, имплантолог
Имплантологией занимаюсь давно. За много лет в моей практике были самые разные пациенты. Среди них:
- больные сахарным диабетом I и II типа;
- пациенты старше 85 лет;
- пациенты, которые перенесли инсульт, инфаркт;
- больные гепатитом С;
- пациенты, имеющие кардиостимуляторы;
- пациенты после онкологического лечения;
- курильщики с большим стажем.
Отторжение импланта было только один раз. Пациентке сделал имплантацию двух зубов на нижней челюсти. Она умолчала, что проходит лучевую терапию. Конечно, область имплантации получила свою дозу облучения. Восстановление там прекратилось и импланты выкрутились через пару месяцев после вживления. Если спросить у терапевта, можно ли удалять зубы онкобольным, то ответом будет — да. Если же говорим об имплантах, то слышим категорическое — нет. По травматичности и влиянию на организм имплантация легче экстракции зуба. Вмешательство происходит в стерильных условиях. После вживления не остается открытой раны, способной спровоцировать развитие послеоперационных осложнений, как после удаления зуба. Так почему же установка имплантов при онкологии остается спорным и сложным вопросом?
Восстановление утраченных зубов путем имплантации самый лучший, популярный и эффективный метод лечения в современной стоматологии. Импланты функционируют как естественные корня зуба, дарят человеку комфорт и уверенность в себе. Все больше людей стремятся провести лечение методом имплантации, ведь он обладает множественными преимуществами: прочность, надежность, эстетика, долговечность.
К сожалению, имплантация имеет ряд противопоказаний, при которых установка имплантов грозит осложнениями или даже отторжением. Но с развитием медицины были разработаны и усовершенствованы имплантаты, которые отличаются быстрым и более эффективным приживлением. Наиболее подходящими изделиями, которые прошли все клинические испытания, являются импланты Straumann SLActive.
- Сахарный диабет и его влияние на полость рта
- Риски имплантации
- Какие факторы могут повлиять на приживление имплантов?
- Какие импланты подходят при онкологии и диабете?
- Особенности и преимущества имплантов Straumann SLActive
- Особенности имплантации при сахарном диабете
- Имплантация зубов при онкологии
- Установка имплантов
- Рекомендации после операции
Сахарный диабет и его влияние на полость рта
Диабет является самым распространенным и коварным эндокринным заболеванием. Ранее имплантация зубов при сахарном диабете была категорически запрещена. Исследования же, проведенные за последнее десятилетие, утверждают, что при использовании специальных имплантов и некоторых правил успех операции не отличается у больных с наличием или без сахарного диабета.
Симптомы, которые могут беспокоить диабетиков:
- Кровоточивость десен;
- Гингивит;
- Нарушение бактериальной микрофлоры в полости рта;
- Длительное заживление десен и слизистой оболочки;
- Гипосаливация (уменьшение количества слюны);
- Сухость полости рта;
- Множественные кариозные поражения;
- Нарушения чувствительности и восприятия вкусов;
- Кандидозный или другие виды стоматита.
Имплантация проводится только в случае, если человек тщательно следит за своим здоровьем, не дает болезни обостриться, посещает лечащего врача эндокринолога, вовремя устраняет стоматологические болезни. А также тщательно осуществляет гигиенический уход и отказывается от вредных привычек.
Лечение диабетиков должно быть комплексным. Стоматолог применяет специальные методы и инструменты, которые минимально травмируют ткани. Врач эндокринолог подбирает медикаменты, которые поддерживают и контролируют необходимый уровень глюкозы в крови. Благодаря такому подходу обеспечивается качественное лечение и снижается риск осложнений к минимуму.
Риски имплантации
При сахарном диабете существуют риски осложнений, но если специалисты проведут правильную подготовку организма и будут использовать подходящие импланты, то лечение будет успешным. Диабетикам не рекомендуют проводить имплантацию в следующих ситуациях:
- Постоянное повышение уровня глюкозы в крови, которое невозможно контролировать;
- Наличие язв или ран, которые не заживают длительный период времени;
- Наличие серьезных заболеваний внутренних органов;
- Острые вирусные или бактериальные инфекции;
- Психиатрические нарушения;
- Иммунодефицит;
- Туберкулез;
- Ревматизм.
Какие факторы могут повлиять на приживление имплантов?
На успех лечения и остеоинтеграцию имплантов могут повлиять следующие факторы:
- Подготовка к операции. Тщательная подготовка организма и полости рта является залогом успеха. Специалисты рекомендуют провести лечение хронических заболеваний, устранить все очаги инфекции, санировать полость рта, удалить зубные отложения с помощью профессиональной чистки. При необходимости могут назначаться лекарственные препараты до имплантации.
- Наличие заболеваний. Чем больше медицинских проблем у человека, тем выше риск осложнений. Поэтому необходимо следить за своим здоровьем и вовремя проводить терапию.
- Длительность болезни. Чем дольше пациент страдает от сахарного диабета, тем длительнее и сложнее может протекать послеоперационный период, заживление тканей, приживление импланта.
- Вид и стадия диабета. Имплантация зубов при сахарном диабете 2 типа является довольно успешной при соблюдении соответственных условий. Для людей, которые снижают уровень глюкозы с помощью уколов инсулина, установка имплантов не рекомендована.
- Ситуация в полости рта. Специалист обязательно учитывает индивидуальные особенности клинической ситуации, ведь на верхней челюсти импланты имеют больше шансов прижиться, чем на нижней. Операция будет иметь больший успех, если устанавливать немного имплантов.
- Длина и вид импланта. Оптимальными являются изделия классической конусообразной формы и средней длины – 10-13 мм.
Какие импланты подходят при онкологии и диабете?
Швейцарская компания Straumann разработала высококачественные импланты с особой поверхностью SLActive. Straumann является лидером в своей области, одной из самых популярных, авторитетных передовых компаний по производству стоматологического инструментария. Благодаря SLActive изделия отличаются высокой приживаемостью и могут применяться при сахарном диабете 2 типа и онкологических заболеваниях.
Особенности и преимущества имплантов Straumann SLActive

Изделия отличаются следующим:
- Наличие особой поверхности SLActive ускоряет остеоинтеграцию, приживление изделий в кости благодаря гидрофильности;
- Специальная технология Bone Control Design сокращает травмирование тканей во время установки к минимуму;
- Импланты имеют максимально удобную и естественную форму похожую на корень зуба;
- Компания выпускает изделия различных форм и размеров для возможности выбрать подходящий в каждой клинической ситуации;
- Импланты производят из уникального титаново-циркониевого сплава Roxolid;
- Приживление имплантов происходит очень быстро – в течение 4-8 недель;
- Специальные контейнеры для хранения изделий гарантируют стерильность конструкций и обеспечивает подходящий режим влажности;
- Это единственный производитель, который дает на импланты пожизненную гарантию;
- Сравнительно высокая стоимость имплантационной системы.
К достоинствам имплантов Straumann SLActive относят:
- Прочность, надежность и высокое качество имплантов;
- Возможность установки при заболеваниях (онкология, сахарный диабет, вредная привычка курения), когда другие импланты противопоказаны;
- Широкий ассортимент;
- Надежная компания производитель, которая сотрудничает с центрами исследований и университетами;
- Высокий процент приживаемости – до 99%;
- Минимальный риск осложнений и периимплантита;
- Низкая вероятность перегрузки пародонта протезом или коронкой;
- Ускоренный процесс образования костной ткани вокруг импланта;
- Простой и малотравматичный процесс установки в кость;
- Протезирование можно проводить быстро – через 1-2 месяца;
- Вся продукция соответствует международным стандартам;
- Изделия надежно фиксируются даже при наличии небольшого объема кости;
- Минимальный риск осложнений в послеоперационный период;
- Возможность имплантации при полной и частичной адентии;
- Длительный срок службы.
Особенности имплантации при сахарном диабете
Решение о проведении имплантации человеку с диабетом принимает только специалист после тщательного исследования и диагностики. Перед оперативным вмешательством проводится подготовка организма совместно с эндокринологом, подготовка полости рта, лечение стоматологических заболеваний. Лечение больных диабетом людей имеет некоторые особенности:
- Имплантацию проводят только при второй стадии компенсированного диабета, когда не обнаруживается нарушений костного метаболизма;
- Весь этап лечения должен проводиться под контролем эндокринолога и с его разрешения;
- Уровень глюкозы в крови должен быть не более 7 ммоль/л на протяжении всего лечения и периода приживления импланта;
- Человек не должен страдать вредной привычкой курения, употребления алкоголя и должен проводить тщательный гигиенический уход за полостью рта;
- Должны отсутствовать другие противопоказания к имплантации;
- Пациент обязан точно выполнять все назначения врачей – стоматолога и эндокринолога;
- Необходима правильная подготовка пациента к лечению;
- Питание человека должно быть полноценным, без каких-либо диет;
- Может быть назначен прием многих лекарств – антибиотиков, препаратов для стабилизации уровня глюкозы, иммуномодуляторов, противовоспалительных и т.д.;
- Имплант может приживаться чуть дольше, чем у людей без диабета;
- Необходимо многократное посещение стоматолога, пока изделие полностью не остеоинтегрируется;
- Антибактериальные препараты не разрешают принимать более 10 дней;
- Имплантация проводится только с отдаленной нагрузкой.
Имплантация зубов при онкологии
Имплантация зубов и онкология ранее были не совместимыми, но компания Straumann доказала обратное. Изготовитель предоставил новые импланты с активной поверхностью SLActive и провел большое исследование. Группе людей, которые больные раком полости рта и проводят лучевую терапию, были установлены импланты и оценены результаты через 5 лет. Процент приживления имплантов составил 98%, что незначительно меньше по сравнению с абсолютно здоровыми людьми. Специалисты выделяют следующие особенности лечения:
- Необходимость тщательной подготовки;
- Необходимо использовать соответствующие импланты и хирургическую технику, чтобы получить успешный результат;
- Приживление имплантов на верхней челюсти, как правило, происходит за 9-11 недель, на нижней – за 6-10 недель;
- Импланты будут фиксироваться в кости длительный период времени;
- Пациенты могут получать облучение до 72 Гр, что выше уровня среднестатистического лучевого лечения;
- Пациенты, которым провели удаление опухоли, особо нуждаются в установке имплантов и повышения качества жизни.
Какие факторы могут повлиять на приживление имплантов?
Установка имплантов
Имплантация людям с диабетом или онкологическими заболеваниями проводится также, как и обычным пациентам. При этом специалист старается минимально травмировать ткани и аккуратно осуществить все процедуры. После тщательного обследования и подготовки проводится обезболивание необходимого участка тканей. Чаще используется местная анестезия, которая действует несколько часов. Стоматолог проводит разрез десны, осуществляет доступ к челюсти, в кости формируется место под имплант с помощью специального инструмента. Имплант устанавливают в подготовленное ложе, фиксируют и свободное пространство заполняют костным материалом. Далее ушиваются мягкие ткани, десна и слизистая оболочка. Все процедуры проводятся с периодическим охлаждением тканей и промыванием раствором антисептика. После операции имплантолог дает советы, назначения и рекомендации.
Рекомендации после операции
Очень важным является послеоперационный период, поэтому ему необходимо уделять достаточно внимания и следовать всем назначениям врача. Восстановление после операции у диабетиков более длительное и сложное, поэтому нужно подготовиться к этому. После вмешательства могут наблюдаться боль, отек и припухлость тканей, небольшая кровоточивость, слабость и повышение температуры. Можно употреблять обезболивающие, противовоспалительные и другие средства. Иногда специалисты назначают накладывать на рану марлевые тампоны с мазью. При сильном повышении температуры, нарастании симптомов или ухудшении состояния по истечению нескольких дней – следует срочно обратиться к врачу.
Чтобы предупредить осложнения и упростить послеоперационный период больным рекомендуют:
- Первые 10-14 дней следует взять больничный;
- Пару часов после нельзя кушать;
- Можно прикладывать холодный компресс для снятия боли и отека;
- Следует следить за питанием, избегать слишком горячей, холодной, острой и соленой пищи;
- Необходимо следить за уровнем сахара в крови;
- Тщательно, но аккуратно проводить гигиенический уход за органами полости рта;
- После каждого приема пищи полоскать рот водой или антисептиками;
- 7-10 дней употреблять антибактериальные препараты;
- Необходимо избегать физических нагрузок, посещение бани и сауны.
Можно сделать вывод, что современные методы и импланты позволяют проводить качественную имплантацию зубов при сахарном диабете 2 типа и людям с онкологическими болезнями, в том числе которые проходят курсы лучевой терапии. Решение о возможности имплантации должен принимать только специалист с учетом всех индивидуальных особенностей.
Читайте также:


