Инфекционная безопасность медсестры на рабочем месте презентация
Среди факторов, составляющих угрозу безопасности и здоровью медицинских сестер в ОЗ особенно хочется выделить следующие:
- опасность инфицирования при работе с биологическими жидкостями;
- опасность поражения химическими реагентами (дезинфицирующие средства, лекарственные препараты, отходы анестезирующих газов);
- опасность подвержения облучению (рентгеновские аппараты, отходы изотопов, радиоактивные выделения пациентов после их изотопного исследования (моча, фекалии, рвотные массы);
- тяжёлый физический труд;
- стресс в результате воздействия неблагоприятной психологической обстановки.
Основными мерами предосторожности при работе с биологическими жидкостями является обязательное использование спецодежды и средств индивидуальной защиты (респиратор, резиновые перчатки, герметичные очки, непромокаемые фартуки).
От применения дезинфектантов, сенсибилизирующих веществ (антибиотики), необходимости частого мытья рук и длительной работы в перчатках могут возникать профессиональные дерматиты. Профилактикой профессиональных дерматитов является применение средств защиты от дезинфектантов и сенсибилизирующего действия антибиотиков. При чувствительности кожи к резиновым перчаткам нужно надевать латексные перчатки или перчатки из полихлорвинила (ПВХ) с подкладкой из хлопка. Защитные и увлажняющие кремы могут восстановить природный жировой слой кожи.
В работе медицинского персонала огромное место занимает антисептика (химическая, физическая, биологическая, механическая и их сочетание). Поверхностная антисептика - это обработка растворами кожных покровов перед оперативным вмешательством, промывания ран и полостей, рук хирургов и т. д. Это могут быть такие препараты как октенисепт, сурфаниос, гексаниос, диасептик, олсепт, хлоргексидин, аэрозоли, создающие пленки на поверхности тела, и т. д. Фармацевтические компании, занимающиеся производством антисептиков и препаратов для дезинфекции, стремятся снизить повреждающее действие препаратов с сохранением их заданных свойств, однако полностью исключить побочные эффекты вряд ли удастся.
Также лекарственные препараты могут попадать на кожу рук персонала, в глаза, например при разведении антибиотиков, разбрызгивании и выпускании воздуха из шприца.
Общими правилами безопасности при работе с химическими средствами (дезинфицирующие средства, лекарственные препараты) также является обязательное использование спецодежды и перчаток; приготовление рабочих растворов дезинфицирующих средств необходимо производить в помещениях с приточно-вытяжной вентиляцией, в маске или респираторе, если дезинфектант раздражает дыхательные пути.
(ПРИКАЗ № 165 от 25.11.2002г.)
2. Вводный инструктаж, первичный и периодический на рабочем месте по безопасным приемам и методам работы, применению средств индивидуальной защиты, мерам профилактики отравлений при работе со средствами дезинфекции и стерилизации, а также технике безопасности при работе с дезинфекционной и стерилизационной аппаратурой фиксируется в журналах установленной формы. Подписи инструктируемого и инструктирующего в журнале обязательны. Инструктаж на рабочем месте завершается устным опросом и проверкой навыков безопасных способов работы.
3. Все работающие обеспечиваются нанимателем санитарной одеждой в соответствии с нормами бесплатной выдачи средств индивидуальной защиты в учреждениях и на предприятиях Минздрава РБ, утвержденными 13.03.96г., а также мылом, полотенцами и средствами для смягчения кожи.
4. Все виды работ, связанные с дезинфекционными средствами, проводятся обязательно в спецодежде и с использованием средств индивидуальной защиты, а также соблюдением мер предосторожности, изложенных в инструкциях по применению конкретного препарата.
До начала работ с ними необходимо проверить исправность средств индивидуальной защиты и дезинфекционной аппаратуры. Работа с неисправными категорически запрещается.
5. Все дезинфицирующие средства хранятся в отдельном, специально отведенном, хорошо вентилируемом помещении, запирающимся на замок, в плотно укупоренной таре с обозначениями наименования дезинфектанта, сроков его изготовления и годности. На каждый препарат необходимо иметь удостоверение о государственной гигиенической регистрации, сертификат (его копию) изготовителя, инструкцию по применению.
Во избежание несчастных случаев категорически запрещается:
- оставлять без присмотра и переносить дезсредства вместе с пищевыми продуктами;
- использование средств дезинфекции и стерилизации, не прошедших гигиеническую регламентацию и регистрацию.
6. Фасовку дезсредств проводят в вытяжном шкафу или в специальном помещении, оборудованном приточно-вытяжной вентиляцией.
В местах фасовки, приготовления рабочих растворов и проведения дезинфекции категорически запрещается присутствие посторонних лиц и домашних животных.
7. При проведении дезинфекции в очагах инфекционных заболеваний через каждые 50 минут работы обязательно делается перерыв на 10 минут, во время которого необходимо выйти (по возможности) на свежий воздух и снять средства индивидуальной защиты органов дыхания.
В обрабатываемом помещении (помещениях) категорически запрещается:
- применять дезрастворы при включенных электронагревательных приборах во избежание электротравм;
- принимать пищу, пить, курить во избежание попадания дезсредства внутрь организма.
8. После проведенной дезинфекции работники должны прополоскать рот водой, вымыть с мылом руки, лицо и другие открытые участки тела, а по окончании рабочей смены при наличии возможности принять гигиенический душ.
Оставшиеся дезсредства сдаются лицу, ответственному за их хранение.
9. Обеззараживание спецодежды, транспорта, используемого для доставки в очаг инфекционного заболевания, или вещей из очага для камерной дезинфекции, тары или посуды, применяющихся в процессе дезинфекции, проводят в соответствии с установленными правилами с использованием средств индивидуальной защиты в специально отведенных местах.
При любой степени отравления любым препаратом пострадавшему оказывается первая доврачебная помощь по принципу само- или взаимопомощи, а затем – в лечебно-профилактическом учреждении.
Для оказания первой доврачебной помощи у работника должна быть аптечка, включающая:
1. Активированный уголь 50,0 г
3. Валериана (таблетки, настойка) 1 фл.
4. Экстракт красавки или ее настойка, бесалол, бекарбон, беллалгин 3 уп.
5. Питьевая сода 150 г
6. Перекись водорода 1 фл.
7. Солевые слабительные 50,0 г
8. Сердечные средства (капли Зеленина, корвалол) 1 фл.
9. Бинты стерильные 3 шт.
10. Вата гигроскопическая 50,0 г
11. Настойка йода 50,0 мл
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]стадии пролежней уход
Скачать:
| Вложение | Размер |
|---|---|
| prezentatsiya_hospisy.ppt | 1.15 МБ |
| bezopasnost_sestry_na_rabochem_meste.ppt | 1.75 МБ |
Подписи к слайдам:
Медицинский персонал оказывает паллиативную медицинскую помощь: больные могут получать кислород, обезболивающие, зондовое питание и т. п. Минимум врачей и максимум среднего и младшего медицинского персонала. Основная цель пребывания в хосписе — скрасить последние дни жизни, облегчить страдания. Это гуманно и кроме того, выгоднее экономически, чем лечить терминальных пациентов в условиях отделения интенсивной терапии. На постсоветском пространстве эта проблема не решена, так как всё равно требует значительных вложений, получения лицензии на работу с подлежащими контролю препаратами и т. п.
Создание первого хосписа Впервые создание хосписов началось в Великобритании: в XIX веке в Дублине был основан монашеский орден сестер милосердия, которые заботились об умирающих. Спустя примерно сто лет, в 1967 году, недалеко от Лондона был построен первый хоспис современного типа – Приют Св. Христофора.
Первый хоспис в России Первый в Москве профильный хоспис для раковых больных был открыт 8 ноября 1903 года по инициативе онколога, профессора МГУ Л. Л. Левшина. В 1897 Левшин самостоятельно организовал сбор пожертвований у московских благотворителей. 12 февраля 1898 года он получил одобрение проекта на правлении МГУ. К этому моменту только Морозовы вложили в раковый фонд 150 000 рублей, поэтому даже в советские годы — до середины двадцатых годов — учреждение носило имя Морозовых. Построенный в 1903 году Р. И. Клейном четырёхэтажный корпус на Погодинской улице первоначально вмещал только 65 коек в одноместных и двухместных палатах. Стены и потолки палат и коридоров были выкрашены светлой масляной краской, а полы покрыты метлахской плиткой, что позволяло для поддержания чистоты два раза в неделю омывать полы и потолки водой под давлением 3,5 атмосферы из пожарных рукавов, присоединённых к специально устроенным кранам. Операционная с верхним дневным светом стерилизовалась паром.
Каждый врач, каждая медсестра, все, кто решается посвятить себя работе в хосписе, обязательно должны обрести некоторый личный опыт философского и религиозного постижения границы между жизнью и смертью.
Безнравственность лишения всех обреченных больных информации о том, что их ожидает, сначала была этически осмыслена в хосписах, а затем, спустя 10-20 лет, право пациента на информацию стало универсальной ценностью современной профессиональной этики врачей .
В хосписе личность пациента, его желания и эмоции выдвинуты на первый план. Хоспис – это такие условия жизни пациента, такое качество жизни человека, когда самодостаточным и актуальным является именно настоящее, а не будущее.
Врач паллиативной помощи исповедует следующее этическое кредо: если невозможно прервать или даже замедлить развитие болезни, качество жизни больного становится более важным, чем ее продолжительность. Несмотря на то, что оказание паллиативной помощи не требует высокой технологии, она считается на Западе довольно дорогой – преимущественно за счет высоких временных затрат персонала. В отечественных стационарах предусмотрены 1 врач и 1 медсестра на 5 пациентов.
В теории выделяются два вида эвтаназии: пассивная эвтаназия (намеренное прекращение медиками поддерживающей терапии больного) и активная эвтаназия (введение умирающему медицинских препаратов либо другие действия, которые влекут за собой быструю и безболезненную смерть). К активной эвтаназии часто относят и самоубийство с врачебной помощью (предоставление больному по его просьбе препаратов, сокращающих жизнь).
До начала Второй мировой войны идея эвтаназии была широко распространена в ряде европейских стран. В то время эвтаназия пользовалась достаточно высокой популярностью в медицинских кругах европейских стран. Среди известных людей отметим З.Фрейда, который из-за неизлечимой формы рака полости рта с помощью доктора Шура совершил эвтаназию в своём лондонском доме 23 сентября 1939 года, прежде пережив 31 операцию по удалению опухолей под местной анестезией (наркоз в таких операциях в то время не применялся).
[youtube.player] 
Осуществляя уход, медицинской сестре приходится много общаться с пациентами, выслушивать их страхи, проблемы, разделять волнения и переживания, дарить им веру в успех лечения. Часто медицинской сестре приходится вступать в контакт с инфекционными больными или инфицированным материалом, подвергая себя риску заражения. Кроме того, влияние на здоровье медсестры оказывают лекарственные препараты, дезинфектанты, стерилянты, излучение.

БЕЗОПАСНОСТЬ МЕДИЦИНСКОЙ СЕСТРЫ И ПАЦИЕНТА
Практическая конференция медицинских сестёр МУЗ «БАРАБИНСКАЯ ЦЕНТРАЛЬНАЯ

БЕЗОПАСНАЯ БОЛЬНИЧНАЯ СРЕДА
ЭТО СРЕДА, КОТОРАЯ В ПОЛНОЙ МЕРЕ ОБЕСПЕЧИВАЕТ ПАЦИЕНТУ И МЕДИЦИНСКОМУ РАБОТНИКУ УСЛОВИЯ КОМФОРТА И БЕЗОПАСНОСТИ, ПОЗВОЛЯЮЩИЕ ЭФФЕКТИВНО УДОВЛЕТВОРЯТЬ ВСЕ СВОИ ЖИЗНЕННО-ВАЖНЫЕ ПОТРЕБНОСТИ

Мероприятия безопасной больничной среды
1.Режим инфекционной безопасности: *дезинфекция,
2.Мероприятия, обеспечивающие личную гигиену пациента и медперсонала.
*режим эмоциональной безопасности;
*правила внутреннего распорядка и выполнения манипуляций;
*режим рациональной двигательной активности.

Это комплекс профилактических и лечебных мероприятий, направленных на обеспечение максимального физического и психического комфорта пациентов и медперсонала, включающих в себя:
- Обеспечение режима эмоциональной безопасности для пациента.
- Строгое соблюдение правил внутрибольничного распорядка и выполнения манипуляций.
- Обеспечение режима двигательной активности:
- для пациента по назначению врача;
- соблюдение правил биомеханики для безопасности передвижения пациента и медперсонала.

Производственные факторы, оказывающие отрицательное влияние на здоровье медицинской сестры:
- опасность нанесения физических травм со стороны обеспечиваемых;
- токсическое воздействие различных химических веществ, (входящих в состав препаратов, дезинфицирующих, моющих и других средств) при всасывании ядовитых веществ через слизистые оболочки и кожу, попадании в желудочно-кишечный тракт;
- возможность заражения возбудителями различных инфекций и передача их другим лицам;
- повышенная физическая нагрузка при санитарно-гигиеническом обслуживании пациентов;
- острые кромки, неровности обмываемых поверхностей медицинского инвентаря, инструмента и приспособлений;
- опасность поражения электрическим током;
- ультрафиолетовое облучение;
- психоэмоциональная нагрузка.
РЕЖИМ ЭМОЦИОНАЛЬНОЙ БЕЗОПАСНОСТИ

Цель мероприятий по обеспечению режима эмоциональной безопасности
- Устранить отрицательное влияние больничной среды на эмоциональную сферу, психику человека.
- Дать больше положительных эмоций, ЧТО ПОМОЖЕТ В ЛУЧШЕЙ И СКОРЕЙШЕЙ АДАПТАЦИИ К УСЛОВИЯМ СТАЦИОНАРА.

Для этого необходимо:
- Поддерживать тишину и спокойную, доброжелательную обстановку.
- Позаботиться об эстетике, продуманном интерьере, удобном размещении мебели, наличии специальных помещений для отдыха персонала и пациентов, для общения пациентов с близкими.
- Обеспечить организацию досуга пациентов.
- Устранить отрицательные эмоции при выполнении медицинских манипуляций.
- Не проявлять раздражения по поводу страхов и стеснительности пациента.
- Не допускать нарушения тишины во время дневного и ночного сна пациентов.
- Щадить психику всех работников отделения.

СТРЕСС И НЕРВНОЕ ИСТОЩЕНИЕ

Факторы риска возникновения стрессов у медсестры
- Высокий уровень моральной ответственности за жизнь и здоровье человека.
- Выполнение множества обязанностей, связанных с уходом за тяжелобольными и умирающими пациентами.
- Частые ситуации, связанные с проблемами в общении: требовательные пациенты, обеспокоенные родственники, нервничающие коллеги.
- Профессиональный риск инфицирования.
- Посменная работа, частые бессонные ночи, особый режим дня. Если медсестра плохо адаптирована к этим факторам, возникает нервное истощение.

Нервное истощение – явление, возникающее в результате накопления последствий отрицательных стрессовых ситуаций
ПРИЗНАКИ НЕРВНОГО ИСТОЩЕНИЯ
- Физическое истощение: быстрая утомляемость, общая слабость, частые головные боли, снижение аппетита, нарушение сна.
- Эмоциональное перенапряжение: депрессия, чувство беспомощности, неуверенности в себе, раздражительность, замкнутость.
- Психологическое перенапряжение: негативное отношение к себе и окружающим, к жизни вообще. Ослабление внимания, забывчивость, рассеянность.

Способы адаптации к стрессам
- Продуманная, рациональная организация труда; умение сосредоточиться на главном, отвлекаясь от второстепенных проблем.
- Любовь к своей профессии, понимание её важности и собственной значимости.
- Умение сосредоточиться на том положительном, что удалось сделать за день, считая итогом дня только успехи.
- Эффективное общение с коллегами, пациентами и их близкими. Умение обратиться за помощью в случае необходимости.
- Здоровый образ жизни. Полноценный отдых, наличие хобби.
- Строгое соблюдение принципов медицинской этики и деонтологии.

Правила внутреннего распорядка и выполнения манипуляций
Соблюдение этих правил обеспечит:
- Условия для наиболее эффективного способа удовлетворения всех основных потребностей пациента, а значит – качественный уход.
- Возможность организовать слаженную работу всего медицинского коллектива и более рационально использовать рабочее время каждого.
- Профилактику различных несчастных случаев, риск которых в условиях стационара достаточно высок как для пациента, так идля медицинского работника.

Методы снижения электротравм
- Перед использованием элетроприборов изучи инструкцию его эксплуатации!
- Применяй только заземлённое оборудование!
- Не используй неисправное оборудование!
- Не используй неисправные розетки!
- Не допускай запутывание шнуров, проводов, убедись в их целостности!
- Никогда не выдёргивай штепсель за шнур!
- Не применяй электроприборы во влажных помещениях!
- Не допускай сетевой перегрузки!

Частые причины травм - падение пациента
Пациент рискует упасть :
- Поскользнувшись при ходьбе.
- Споткнувшись о какой-либо предмет.
- С кровати (во время сна или поднимаясь с неё).
- При перемещении с коляски, каталки.
- В ванной комнате и туалете.
- Во время прогулки по территории больницы.
- Потеряв сознание.


- Подъём и перемещение тяжестей по горизонтальной поверхности при чередовании с другой работой (до 2 раз в час):
- *для женщин – до 10 кг, в том числе, при перемещении грузов на тележках, каталках прилагаемое усилие не должно превышать 10 кг;
- Постоянно в течение рабочей смены: 7 кг.

Доска для перемещения
Петельные ручки, позволяющие легко тянуть по поверхности доску, на которой сидит пациент. Гладкая поверхность для протирания Размеры: 66 см х 20см х 3 см Максимальный вес пользователя - 127кг.

Облегчает перемещение пациента, используется для фиксации в коляске, постели. Обеспечивает дополнительную безопасность и комфорт пациенту и медсестре
Пояс для инвалидов

Octo Stretch предназначен для подъема и перемещения пациентов в горизонтальном положении в тех случаях, когда не требуется абсолютно ровная подъемная поверхность.
Часть OctoStretch для поддержки тела состоит либо из цельного полотна, либо из четырех-пяти подъемных полос
Обычно используется в хирургических палатах, а также в блоках интенсивной терапии и рентгенологических отделениях.



Во всём мире ВБИ – актуальная проблема. Отечественные и зарубежные исследователи свидетельствуют: ВБИ возникают как минимум у 5-15% пациентов, поступающих в ЛПУ. Смертность от неё достигает 25%, а у новорожденных ВБИ – основная причина.
В ВОЗНИКНОВЕНИИ, ПОДДЕРЖАНИИ И РАСПРОСТРАНЕНИИ ВБИ ВАЖНЕЙЩУЮ РОЛЬ ИГРАЕТ МЕДИЦИНСКИЙ ПЕРСОНАЛ.
Ведущее место занимают гнойно-септические инфекции (ГСИ) – 75-80%.
Основной путь передачи контактный и аэрозольный.

Факторы риска возникновения ГСИ
- Увеличение среди сотрудников числа носителей видов микроорганизмов резистентного типа.
- Формирование госпитальных штаммов.
- Увеличение обсеменённости воздуха, окружающих предметов и рук персонала.
- Диагностические и лечебные манипуляции.
- Несоблюдение правил размещения пациентов.
- Несоблюдение правил инфекционной безопасности.
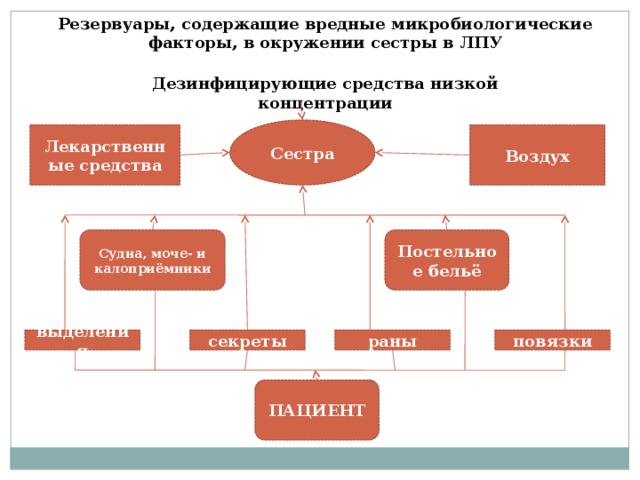
Резервуары, содержащие вредные микробиологические факторы, в окружении сестры в ЛПУ
Дезинфицирующие средства низкой концентрации
Судна, моче- и калоприёмники
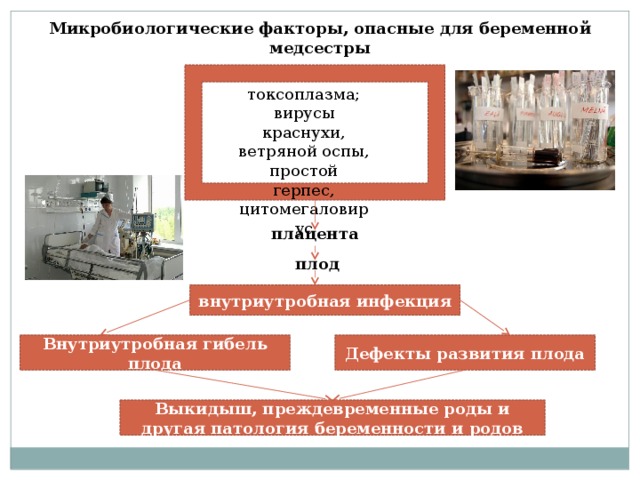
Микробиологические факторы, опасные для беременной медсестры
ветряной оспы, простой герпес,
Внутриутробная гибель плода
Дефекты развития плода
Выкидыш, преждевременные роды и другая патология беременности и родов

Обстоятельства, при которых происходят аварии при работе с ВИЧ+ пациентами
1. Несоблюдение универсальных мер безопасности:
- Работа без защитных очков
- Работа без перчаток
- Разрыв перчаток
2.Нарушение стандарта технологии проведения процедуры:
- Одевание колпачка на иглу
- Снятие рукой иглы со шприца
- (имеют место аварии при переливание крови из пробирки в пробирку)
3.Нарушение правил утилизации отработанных инструментов
- Неосторожность при мытье инструментов
- При уборке помещения оставлены отработанные инструменты
- Неосторожность при выносе медицинских отходов (переполненные контейнеры )
4. Случайный укол рук и попадание крови на кожу и слизистые:
- Во время операции
- При прочих обстоятельствах
5. Неадекватное поведение больного
Используйте спецодежду и средства индивидуальной защиты

- Мойте руки сразу после контакта с заражённым материалом и пациентами и сразу после снятия перчаток.
- По возможности не прикасайтесь к инфицированному материалу.
- Немедленно убирать просыпанный или пролитый инфицированный материал.
- Дезинфицировать оборудование по уходу сразу после применения.
- Использованный перевязочный материал сжигать.

[youtube.player]
Внутрибольничная (госпитальная, нозокомиальная) инфекция - это любое клинически выраженное заболевание микробного происхождения, которое поражает больного в связи с его нахождением в стационаре, вне зависимости от появления симптомов заболевания во время пребывания в больнице или после выписки, а также заболевание сотрудника вследствие его работы в стационаре.
Источник инфекции БАКТЕРИИ Staphylococcus aureusEsherichia coliProteusPseudomonas aeruginosaKlebsiellaEnterobacterMycobacteriumSpirochetae ВИРУСЫ Вирус гепатита ВВирус гепатита СВИЧДРУГИЕГрибы (Candida)МикоплазмыХламидии
Входные ворота инфекции — это любое нарушение целостности кожных покровов и слизистых оболочек. Даже незначительное повреждение кожи (например, укол иглой) или слизистой оболочки необходимо обязательно обработать антисептическим средством. Здоровые кожные покровы и слизистые надежно защищают организм от микробного инфицирования. Ослабленный в результате болезни или операции пациент более восприимчив к инфекции.
Источники хирургической инфекцииРазличают два источника хирургической инфекции — экзогенный (внешний) и эндогенный (внутренний).Эндогенная инфекция встречается реже и исходит из хронических вялотекущих очагов инфекции в организме человека. Источником этой инфекции могут быть кариозные зубы, хроническое воспаление в деснах, миндалинах (тонзиллит), гнойничковые поражения кожи, другие хронические воспалительные процессы в организме. Эндогенная инфекция может распространяться по кровеносным (гематогенный путь) и лимфатическим сосудам (лимфогенный путь) и при контакте (контактный путь) из органов или тканей, пораженных инфекцией
Техника безопасности медицинского персонала
Профилактика ВИЧ инфекции Обследование каждого пациента на ВИЧ инфекцию;Медицинский персонал хирургического отделения 1 раз в 6 мес сдает анализ крови на HBs-антиген, реакцию Вассермана, антитела к ВИЧ-инфекции;Использование индивидуальных средств защиты (работа в перчатках, очках, фартуках и др.);Соблюдение санитарно-эпидемиологического режима в отделении;Использование одноразового инструментария;Соблюдение правил личной гигиены;Вакцинация;Своевременное лечение при подозрении на заражение.
Риск инфицирования медицинского персонала
Профилактика вирусного гепатита В сбор дополнительного эпид. анамнеза у больных, поступающих в отделения риска, и из групп риска; внимание к микросимптомам основного заболевания, которые могут маскировать симптомы гепатита В;барьерное обследование поступающих пациентов из групп риска на маркеры вируса гепатита В и активность аланинаминотрансферазы (АлAT); проявление эпидемиологической настороженности при трактовке и оценке клинических и лабораторных показателей (результатов обследования); обследование медицинского персонала отделений риска гепатита В при приеме на работу и с периодичностью 1 раз в 6 мес во время диспансеризации;
Профилактика вирусного гепатита В вакцинацию больных из групп риска и медицинского персонала против гепатита В;ограничение трансфузий крови и продуктов только жизненными показаниями;обязательный контроль крови и ее продуктов на наличие основного маркера вируса и ее карантинизация;запрещение переливания крови из одного флакона разным реципиентам; заготовку собственной крови перед плановыми операциями; проверку гомотрансплантатов на маркеры вируса;
Профилактика вирусного гепатита В дезинфекцию, тщательную механическую очистку и стерилизацию медицинского инструментария многократного пользования с контролем с помощью пробы на скрытую кровь; соблюдение технологии режимов дезинфекции других изделий медицинского назначения; использование инструментов, систем для переливания разового пользования; использование гигиенического взятия крови для анализов крови; профилактику профессиональных заражений медицинского персонала (соблюдение техники безопасности во время работы).
Порядок действия в аварийной ситуации, опасной в отношении заражения Инфицирующая жидкость попала в глаза. Сразу промыть глаза под проточной водой, закапать антисептик: 1% водный раствор борной кислоты по 10 мг промыть.Инфицирующая жидкость попала в нос. Применить антисептик 1% раствор протаргола.Инфицирующая жидкость попала в рот. Промыть рот проточной водой, прополоскать антисептиками: 70% этиловым спиртом.
Порядок действия в аварийной ситуации, опасной в отношении заражения Инфицирующая жидкость попала на кожу, не имеющую ссадин, царапин. Немедленно, в течение 30 секунд обработать кожу тампоном с кожным антисептиком (хлоргексидин и др.) . вымыть их двукратно теплой проточной водой с мылом. Произошел прокол (разрез) через перчатки. Немедленно обработать перчатки дезинфицирующим раствором или кожным антисептиком, снять обе перчатки, обработать руки кожным антисептиком (хлоргексидин и др.), выдавить кровь из ранки или дать стечь каплям крови, тщательно вымыть руки водой с мылом. Обработать их кожным антисептиком, смазать рану 5% раствором йода.
Порядок действия в аварийной ситуации, опасной в отношении заражения Капли крови попали на халат, одежду, обувь. Халат замочить в дезинфицирующем растворе на 1 час, пятно крови с личной одежды, обуви снять тампоном, увлажненным дезинфицирующим раствором или 70% спиртом.Обязательно зафиксировать аварийную ситуацию документально!Обратиться срочно к врачу!В течении 72 часов начать противовирусную терапию!
[youtube.player]Читайте также:


