Инфекционные осложнения в нейрохирургии




Статьи → Особенности развития внутрибольничных менингитов у пациентов отделения нейрореанимации
Внутрибольничные, или нозокомиальные инфекции (НИ), развивающиеся в непосредственной связи с оказанием медицинской помощи, представляют серьезную проблему для современного здравоохранения, поскольку приводят к дополнительной заболеваемости, повышению летальности, удлинению сроков лечения и увеличению его стоимости [1—3].
В силу объективных причин частота возникновения НИ у пациентов отделений реанимации составляет 20—25%, что существенно выше по сравнению с другими отделениями стационаров [4]. К основным факторам риска относят: более частую необходимость использования инвазивных устройств и методик; непосредственную тяжесть состояния пациентов отделений реанимаций и степень органных повреждений; нарушение иммунного статуса у больных в критических состояниях; необходимость широкого использования антибактериальной терапии, способствующей селекции полирезистентных патогенов — возбудителей НИ [2, 5, 6].
Особенностями оказания медицинской помощи при нейрохирургической патологии являются: нарушение защитных барьеров головного мозга при проведении оперативных вмешательств, их большая продолжительность, а также применение методов инвазивного нейромониторинга. Частота инфекционных осложнений центральной нервной системы (ЦНС) ожидаемо отличается от таковых в стационарах общехирургического профиля.
В результате эпидемиологического наблюдения, проведенного в 2009 г. в отделении реанимации НИИ нейрохирургии им. акад. Н.Н. Бурденко, было выявлено, что в структуре НИ менингиты занимают 3-е место после инфекций нижних дыхательных путей (ИНДП) и мочевыделительных путей (ИМВП).
Основными факторами риска развития внутрибольничных менингитов по данным литературы [7—11], считаются внутрижелудочковое кровоизлияние, краниотомия, раневая ликворея, длительность нейрохирургической операции и наружного вентрикулярного дренирования со значительным повышением риска присоединения инфекции после 5 дней нахождения дренажа. Значимую роль также играют вентрикуло-перитонеальное шунтирование, наличие датчика внутричерепного давления (ВЧД) и повторное нейрохирургическое вмешательство [11].
— установление частоты развития НМ и их клинико-эпидемиологических особенностей у пациентов отделения нейрореанимации.
Исследование велось в отделении реанимации НИИ нейрохирургии им. акад. Н.Н. Бурденко с октября 2010 г. по январь 2014 г. В проспективное наблюдение включены все пациенты, госпитализированные в отделение реанимации на период более 48 ч. Ежедневно проводили регистрацию особенностей соматического, неврологического статуса больных, признаков инфекционного процесса (системной воспалительной реакции) и факторов риска, таких как наличие наружного вентрикулярного дренажа, датчика ВЧД, ИВЛ, центрального венозного катетера и др. [3].
Результаты вносили в специально разработанную базу данных, интегрированную в электронную историю болезни пациента. Для диагностики инфекций ЦНС (ИЦНС) использовали общепринятые определения случаев (Definitions of Nosocomial Infections), разработанные Центрами по контролю заболеваемости США (Centers for Disease Control) [12].
Возраст в группе больных с менингитами колебался от 4 мес до 88 лет (средний возраст 37,6 года). Доля пациентов детского возраста (до 18 лет) была одинаковой в группах как заболевших, так и незаболевших больных.
Для большинства пациентов с менингитами была характерна супратенториальная локализация патологического процесса (72,8±3,7%). У 20,4% обследованных наблюдалась патология задней черепной ямки. Распространение патологического процесса на супра- и субтенториальные области отмечалось у 5,4% пациентов, и только 1,4% больных с менингитами имели спинальный уровень повреждения (грудной отдел позвоночника) (рис. 1).
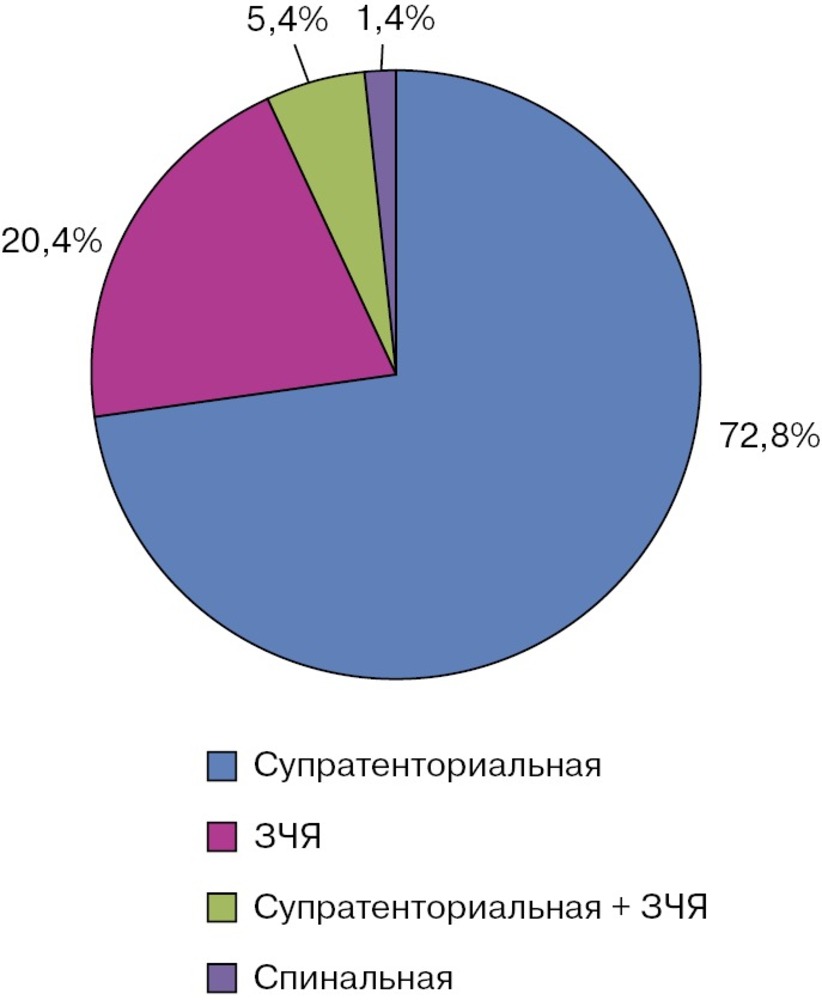
Примечание. ЗЧЯ — задняя черепная ямка. Структура нейрохирургической патологии у пациентов с менингитами была представлена: опухолями различной локализации — 67,3%, черепно-мозговыми травмами (ЧМТ) — 13,6%, артериальными аневризмами и артериовенозными мальформациями (АВМ) сосудов головного мозга — 11,6% (рис. 2). Доля пациентов с острой ЧМТ в обеих группах была сопоставимой.
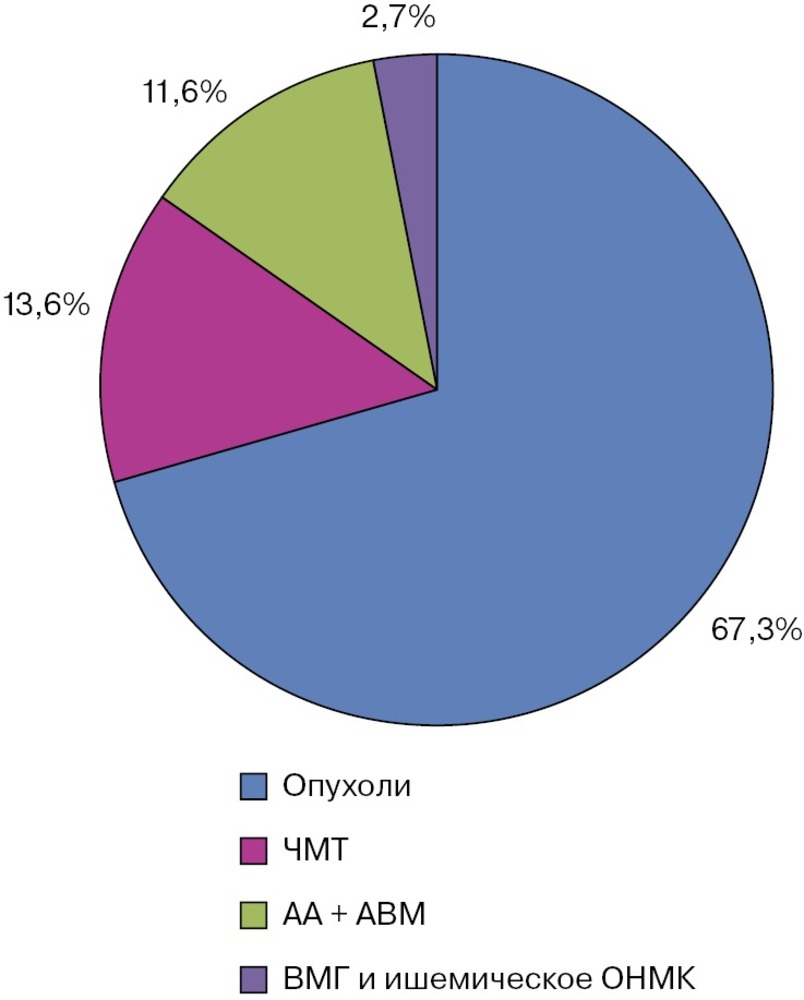
Примечание. Здесь и на рис. 3: АА — артериальные аневризмы головного мозга, АМВ — артериовенозные мальформации головного мозга, ВМГ — внутримозговые гематомы, ОНМК — острое нарушение мозгового кровообращения. По тяжести общего состояния на момент госпитализации в НИИ нейрохирургии им. акад. Н.Н. Бурденко пациенты распределились следующим образом: 34 (23,1%) больных поступили с максимальной степенью инвалидизации (40 баллов и ниже по шкале Карновского), 92 (62,6%) — в компенсированном состоянии. Для оценки прогноза больных с длительными сроками наблюдения использовался индекс коморбидности Charlson [13], отражающий сопутствующую соматическую патологию и возраст. У пациентов с НМ он варьировал от 0 до 10 баллов, составляя в среднем 3 балла.
Прооперированы 139 пациентов (94,6±1,9%). У 90 (64,7%) пациентов удалены опухоли головного мозга различной локализации, при этом у 1 больного опухолевый процесс сочетался с сосудистой патологией — множественными артериальными аневризмами. Иссечение АВМ и клипирование интракраниальных аневризм осуществили у 12 (8,6%) больных. Декомпрессивная трепанация как основное нейрохирургическое вмешательство (в основном при ЧМТ) выполнена в 6,5% случаев. Реже в группе пациентов с менингитами проводились эндоскопические, эндоваскулярные и шунтирующие операции (рис. 3).
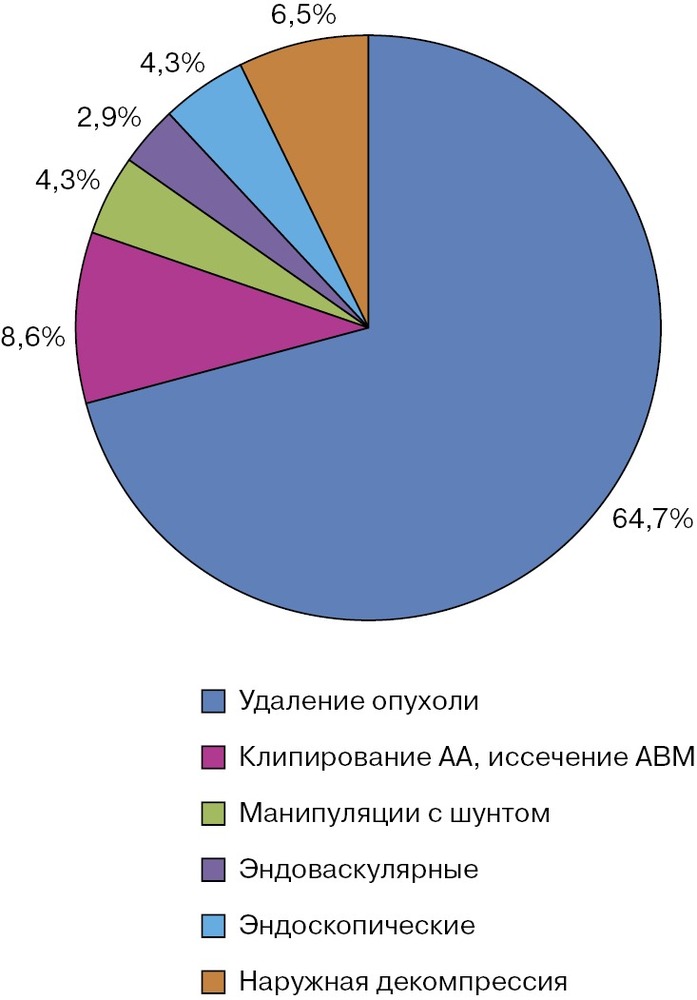
В структуре осложнений в отделении реанимации преобладали: раневая ликворея (34±3,9%), диастаз краев раны (17,7±3,1), гематомы в зоне оперативного вмешательства, по поводу последних у 18 пациентов (12,2±2,7%) была выполнена ревизия операционной раны.
Сроки нахождения больных с менингитами в ОРИТ составили от 1 до 167 дней (в среднем 40 койко-дней), при этом повторное поступление в реанимацию наблюдалось у 57 пациентов (38,8±4,0%).
Частота развития менингитов в группе осложненных нейрохирургических пациентов за 3 года составила 12,6±1,0% (ДИ 10,74—14,66), летальность в группе больных с менингитами составила 31,5±3,8%.
Этиология менингита установлена в 89 (61,0±4,0%) из 146 случаев. Абсолютное число выделенных патогенов (грамположительных, грамотрицательных и грибов рода Candida) в группе больных с менингитами установленной этиологии равнялось 103 (см. таблицу). Превалирующими возбудителями в нашем исследовании оказались: грамположительные кокки, в том числе коагулазонегативный стафилококк (CoNS) (33,0±4,6% от числа общих патогенов), а также грамотрицательные бактерии (32,0±4,6%). При этом доля Acinetobacter baumannii в качестве этиологического агента НМ составила 21,3±4,0%.
Реферат по общей хирургии
Исполнитель: студ. III курса Селявко Юрий Александрович
Московский Государственный Университет имени М.В. Ломоносова
Несмотря на достижения современной медицины, частота послеоперационных инфекционных осложнений в нейрохирургии, челюстно-лицевой, торакальной, абдоминальной и сосудистой хирургии, травматологии и ортопедии, акушерстве и гинекологии остается высокой.
Остро стоит и сама проблема послеоперационных инфекционных осложнений, развитие которых заметно отягощает основное заболевание, удлиняет время пребывания больного в стационаре, увеличивает стоимость лечения, нередко служит причиной летальных исходов и негативно сказывается на сроках восстановления трудоспособности оперированных больных.
Поэтому изучение этиологической структуры, патогенетических аспектов, клинических проявлений, совершенствование методов диагностики, а также организация рациональной профилактики и лечения послеоперационных инфекционных осложнений являются актуальными на сегодняшний день задачами для всех областей хирургии.
Часть 1. Общие аспекты послеоперационных инфекционных осложнений.
Хирургические гнойно-септические послеоперационные осложнения входят в группу внутрибольничных инфекций. К этой группе, на долю которой приходится 15–25% от всех инфекций в стационаре, относятся инфекции хирургических, ожоговых и травматических ран. Частота их развития зависит от типа оперативного вмешательства: при чистых ранах – 1,5–6,9%, условно чистых – 7,8–11,7%, контаминированных – 12,9–17%, грязных – 10–40%.1
В многочисленных публикациях, посвященных проблеме нозокомиальных инфекций в хирургии, было убедительно доказано, что послеоперационные инфекционные осложнения:
ухудшают результат хирургического лечения;
увеличивают длительность госпитализации;
увеличивают стоимость стационарного лечения.
1.1. Послеоперационные инфекционные осложнения как особая категория внутрибольничных инфекций.
Несомненно, что четкое определение какого-либо понятия исключает его неоднозначное толкование. Это правомерно и в отношении определения такого явления, как "внутрибольничные инфекции" (ВБИ). Наиболее удачным и достаточно полным следует считать определение ВБИ, предложенное Европейским региональным бюро ВОЗ в 1979 г.: внутрибольничная инфекция (больничная, госпитальная, внутригоспитальная, нозокомиальная) - любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу или обращения в нее за лечебной помощью, или инфекционное заболевание сотрудника больницы вследствие его работы в данном учреждении вне зависимости от появления симптомов заболевания до или во время пребывания в больнице.
Естественно, что наиболее значительная часть ВБИ приходится на заражение пациентов в стационарах. Частота ВБИ составляет не менее 5%.2 Официальные отчеты отражают лишь небольшую часть хирургических ВБИ, а по данным, приведенным зарубежными исследователями, на долю хирургических инфекций приходится 16,3-22%.2
История сохранила высказывания и наблюдения известных врачей о значении проблемы внутрибольничного заражения. Среди них слова Н.И.Пирогова: "Если я оглянусь на кладбище, где схоронены зараженные в госпиталях, то не знаю, чему больше удивляться: стоицизму ли хирургов или доверию, которым продолжают пользоваться госпитали у правительства и общества. Можно ли ожидать истинного прогресса, пока врачи и правительства не выступят на новый путь и не примутся общими силами уничтожать источники госпитальных миазм".
Или ставшее классическим наблюдение I. Semmelweis, установившего связь высокой заболеваемости "родильной горячкой" в акушерских палатах Венской больницы во второй половине XIX века с несоблюдением врачами правил гигиены.
Такие примеры в полном смысле слова внутрибольничного заражения можно найти и в более позднее время. В 1959 г. мы описали вспышки гнойных послеродовых маститов у женщин, рожавших в родильном отделении одной из крупных московских больниц.2 Большинство из заболевших обращались и лечились затем в хирургическом отделении поликлиники при той же больнице. Во всех случаях возбудителем был белый стафилококк, выделенный из абсцессов молочной железы. Характерно, что аналогичный стафилококк был выделен при систематических бактериологических исследованиях, осуществляемых в родильном отделении. После проводимых в отделении плановых санитарных мероприятий число больных маститом уменьшалось, а по мере бактериального загрязнения помещений родильного отделения вновь увеличивалось. В настоящее время не вызывает сомнений тот факт, что нарушение санитарно-гигиенического режима в лечебных учреждениях приводит к росту заболеваемости и возникновению вспышек ВБИ. Это наиболее характерно для возникновения респираторных и кишечных инфекций.
Однако существует особая категория ВБИ, которая привлекает внимание различных специалистов, прежде всего хирургов, и не имеет однозначного решения. Речь идет о послеоперационных осложнениях в хирургических отделениях больниц различного профиля и мощности коечного фонда, удельный вес которых достаточно велик.
Некоторые авторы считают, что послеоперационные осложнения составляют от 0,29 до 30%2, но большинство приводят более однородные данные - 2-10%.2 Чаще всего речь идет о нагноениях послеоперационной раны,2 однако после операций, выполненных в связи с острыми заболеваниями, сопровождающимися диффузным перитонитом, довольно часто (1,8-7,6%) развиваются абсцессы брюшной полости.2
По данным Н.Н.Филатова и соавторов,2 частота гнойно-септических осложнений у оперированных в стационарах хирургического профиля Москвы составляет 7,1%. Более высокую частоту хирургических раневых инфекций (от 11,5% до 27,8%) приводят М.Г.Аверьянов и В.Т.Соколовский,2 причем осуществленный ими мониторинг выявил высокий уровень гнойных осложнений (9,7%-9,8%) при I-II классах операционных ран, при которых практически не должно быть осложнений, а при допустимом варианте - не более 1%. На более чем 53 тыс. операций частота гнойно-септических послеоперационных осложнений составляет только 1,51%.2
Противоречивость приведенных данных не снижает значимость проблемы послеоперационных раневых осложнений, развитие которых заметно отягощает развитие основного заболевания, удлиняет время пребывания больного в стационаре, увеличивает стоимость лечения, нередко служит причиной летальных исходов и негативно сказывается на сроках восстановления трудоспособности оперированных больных.
1.2. Классификация хирургической инфекции.
1. Первичные хирургические инфекции, возникающие самопроизвольно.
2. Вторичные, развивающиеся как осложнения после травм и операций.
Хирургические инфекции (в том числе и вторичные) также классифицируют3:
I. В зависимости от вида микрофлоры:
1. Острая хирургическая инфекция: а) гнойная; б) гнилостная; в) анаэробная: г) специфическая (столбняк, сибирская язва и др.).
2. Хроническая хирургическая инфекция: а) неспецифическая (гноеродная):
б) специфическая (туберкулез, сифилис; актиномикоз и др.).
II. В зависимости от этиологии: а) стафилококковая; б) стрептококковая:
в) пневмококковая; г) колибациллярная; д) гонококковая; е) анаэробная неспо-рообразующая; ж) клостридиальная анаэробная; з) смешанная и др.
III. С учетом структуры патологии: а) инфекционные хирургические болезни: б) инфекционные осложнения хирургических болезней; в) послеоперационные инфекционные осложнения; г) инфекционные осложнения закрытых и открытых травм.
IV. По локализации: а) поражения кожи и подкожной клетчатки; б) поражения покровов черепа, мозга и его оболочек; в) поражения шеи; г) поражения грудной клетки, плевральной полости, легких; д) поражения средостения (медиастинит. перикардит); е) поражения брюшины и органов брюшной полости; ж) поражения органов таза; з) поражения костей и суставов.
V. В зависимости от клинического течения:
1. Острая гнойная инфекция: а) общая; б) местная.
2. Хроническая гнойная инфекция.
1.3. Этиология послеоперационных инфекционных осложнений.
Гнойно-воспалительные заболевания имеют инфекционную природу, они вызываются различными видами возбудителей: грамположительными и грамотрицательными, аэробными и анаэробными, спорообразующими и неспорообразующими и другими микроорганизмами, а также патогенными грибами. При определенных, благоприятных для развития микроорганизмов условиях воспалительный процесс может быть вызван условно-патогенными микробами: Klebsiella pneumoniae, Enterobacrer aemgenes, сапрофитами — Proteus vulgaris и др. Заболевание может быть вызвано одним возбудителем (моноинфекция) или несколькими (смешанная инфекция). Группа микробов, вызвавших воспалительный процесс, называется микробной ассоциацией. Микроорганизмы могут проникать в рану, в зону повреждения тканей из внешней среды (экзогенное инфицирование) или из очагов скопления микрофлоры в самом организме человека (эндогенное инфицирование).


Автореферат диссертации по медицине на тему Гнойно-воспалительные осложнения в плановой нейрохирургии
На правах рукописи
ГЕГРАЕВА Лилия Ойысовна
ГНОЙНО-ВОСПАЛИТЕЛЬНЫЕ ОСЛОЖНЕНИЯ В ПЛАНОВОЙ НЕЙРОХИРУРГИИ.
14.00.37 - анестезиология и реаниматология
Автореферат диссертации на соискание ученой степени кандидата медицинских наук
доктор медицинских наук профессор Анатолий Николаевич Кондратьев Научный консультант
Заведующий курсом нейрохирургии КБГУ г Нальчика
доктор медицинских наук профессор Борис Хусейнович Белимготов
заведующий кафедрой анестезиологии, реаниматологии
и интенсивной терапии
доктор медицинских наук профессор Виктор Анатольевич Корячкин
профессор кафедры анестезиологии-реаниматолопш и неотложной педиатрии ГОУ ВПО «СПбГПМА
доктор медицинских наук доцент Глеб Эдуардович Ульрих
на заседании диссертационного ,, х _ . __ _ __________
Защита диссертации состоится
Ученый секретарь диссертационного совета Доктор медицинских наук профессор
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы. Проблема гнойно-воспалительных осложнений в хирургии актуальна столько, сколько существует сама хирургия В разное время она решалась по разному, но не исчезала до конца никогда Новейшие антибактериальные технологии в современных операционных, универсальные антисептики, антибиотики, модуляторы иммунного ответа уменьшают количество ГВО, но не до полного их исчезновения и непостоянно во времени
Цель исследавания На основании изучения закономерностей, характера, частоты возникновения, влияния антибиотикопрофилактики на ГВО в двух различных хирургических стационарах, разработать рекомендации по повышению эффективности профилактики ГВО у плановых нейрохирургических больных Задачи исследования:
1 Выявить частоту возникновения, характер, сроки развития ГВО после плановых внутричерепных операций
2 Изучить влияние факторов риска (пол, возраст, предоперационный период нахождения больного в стационаре, кратность оперативных вмешательств, продолжительность операции, хирургический доступ) на различные аспекты ГВО у этой категории больных
3 Изучить влияние антибиотикопрофилактики на частоту возникновения, характер и течение ГВО
4 Провести сравнительный анализ ГВО и обстоятельств их развития в условиях типовой больницы, как РКБ г Нальчика и в стационаре проводящем научно-исследовательские работы и обучение врачей
Научная новизна исследования. На основании изучения закономерностей и особенностей развития ГВО у плановых нейрохирургических больных показано, что независимо от травматичности, объема кровопотери, продолжительность хирургической операции является фактором риска развития ГВО, при этом хирургический доступ не оказывает на этот процесс достоверного влияния Периоперационная антибиотикопрофилактика является достаточно эффективным методом профилактики в условиях исследованных стационаров В тех случаях, когда антибиотикопрофилактика оказывалась неэффективной отмечалось одновременное влияние нескольких факторов риска
Практическая значимость работы.
В условиях тех стационаров, где плановые внутричерепные операции проводятся в операционных без системы специальной обработки воздуха, на операции присутствуют обучающиеся врачи, в отделении реанимации и интенсивной терапии отсутствует возможность полноценного разделения потоков больных, периоперационная антибиотикопрофилактика является оправданным и достаточно эффективным методом При выборе антибиотика для профилактики ГВО следует учитывать длительность пребывания больного в стационаре. Чем больше дооперационный койко-день, тем более вероятна нозокомиальная инфекция По нашим данным, если больной находится в стацинаре до операции более 5 дней следует использовать цефалоспорины 3-4 поколений
Основные положения выносимые на защиту
1 ГВО продолжают оказывать существенное влияние как на летальность, так и на длительность лечения при плановых нейрохирургических операциях
2 Основные факторы риска развития ГВО оказывают реальное влияние на процессы связанные с ГВО Например снижение кровопотери и травматичности операции при использовании микрохирургической техники сводится на нет увеличением продолжительности оперативного вмешательства
3 Периоперационная антибиотикопрофилактика ГВО является достаточно эффективным методом профилактики ГВО в плановой нейрохирургии.
Публикации. По теме диссертации опубликовано 8 научных работ
Внедрение в практику.Результаты исследований внедрены в практику работы отделения анестезиологии и реанимации РНХИ им профессора А. Л Поленова, в практику работы хирургического и нейрохирургического отделений, ОАРИТ РКБ г Нальчика Теоретические положения используются при преподавании нейрохирургии, анестезиологии и реаниматологии на кафедре анестезиологии и реаниматологии МАЛО г,СПб.
Апробация работы. Результаты проведенного исследования обсуждены на заседании проблемной комиссии по анестезиологии и реаниматологии РНХИ им А Л Поленова Материалы диссертационной работы доложены на обществе нейрохирургов КБР г Нальчик (2003, сентябрь), на юбилейной конференции посвященной 80-летию РНХИ им проф А-Л Поленова (апрель, 2006г), на совместном совещании кафедр неврологии и психиатрии КБГУ г Нальчик (май, 200бг)
Структура и объем диссертации. Диссертация изложена на 110 страницах машинописного текста и включает введение, пять глав, заключение, выводы, практические рекомендации и список использованной литературы, содержащий 208 источников отечественных и зарубежных авторов Диссертация включает 39 таблиц, 12 диаграмм, 2 графика
СОДЕРЖАНИЕ РАБОТЫ Материал и методы исследования. Работа выполнена на базе двух учреждений Российского научно-исследовательского нейрохирургического института им проф. АЛ Поленова г Санкт-Петербург (РНХИ им проф А Л Поленова) и Республиканской клинической больницы Кабардино-Балкарской Республики (РКБ г Нальчик) В основе работы лежит анализ структуры гнойно-воспалительных осложнений при нейрохирургических операциях и изучение эффективности применения периоперационной антибиотикопрофилактики в плановой нейрохирургии
В работе использованы архивные данные (истории болезни, наркозные карты, протоколы исследований) 4872 выписанных больных (с нейроонкологическими заболеваниями -3630, с аневризмами и сосудистыми мальформациями - 418, шунтирующими операциями - 430, краниоплас'тикой - 394), из них 143 больных с гнойно-воспалительными осложнениями, и 195 умерших больных, оперированных в РНХИ им проф А Л Поленова за период с 1996 по 2004 пг, из них 176 больных с ГВО, а также 969 больных оперированных в нейрохирургическом отделении РКБ г Нальчика за период с 2001 по 2004гг, из них 61 больной с гнойно-воспалительными осложнениями
Анализ причин летальных исходов после плановых операций у нейроонкологических и сосудистых больных проводился по историям болезни, анестезиологическим и реанимационным картам, по журналам гистологического исследования биопсийного материала и протоколам патологоанатомических вскрытий больных нейроонкологического отделения и отделения патологии сосудов головного мозга РНХИ им проф А. Л Поленова.
В груше умерших больных целью наших исследований было выявить структуру ПВО, их влияние на послеоперационную летальность Сопоставление результатов прижизненных и посмертных бактериологических исследований различных биологических сред внесло дополнительные данные для анализа эффективности антибиотикопрофилактики в этой группе больных.
Всего за исследованный период было произведено 195 аутопсий, из них 110 мужчин и 85 женщин в возрасте от 16 до 80 лет Только в 19 случаях гнойно-воспалительные осложнения не были найдены В остальных наблюдениях в различных сочетаниях зарегистрировано 32 интракраниальных и 176 экстракраниальных ГВО
У всех больных использовался нейрохирургический диагностический комплекс включавший клинико-неврологическое,
нейроофтальмологическое, отоневрологическое обследования Лучевая диагностика проводилась с использованием рентгенконтрастных методов, компьютерной и ядерно-магнитно-резонансной томографии головного мозга, рентгенографии черепа в стандартных и специальных укладках, Все больные были осмотрены до операции терапевтом Сделаны клинические и биохимические анализы крови и мочи, при необходимости исследовалась спинномозговая жидкость
Всем больным оперативные вмешательства выполнены в плановом порядке
Для изучения эффективности проводимой антибиотикопрофилактики ГВО у выписанных больных, проведен анализ за 1996 и 1997годы, когда антибиотикопрофилактика не проводилась Но и с 1998 года, когда началось интенсивное использование этой методики в РНХИ им A JI Поленова, часть больных антибиотики с целью профилактики ГВО не получала Причины тому были разные. В результате и с 1998 по 2004год больные рйделились на тех у кого антибиотикопрофилактика проводилась, и тех у кого она не применялась Данные о количестве больных представлены в таблице 1
Количество больных получивших и не получивших антибиотикопрофилактику (РНХИ им проф А. Л Поленова)
Годы Всего операций Антибиотикопрофи-лактика проведена Антибиотикопрофи-лактика не проведена
1998 545 410 135
1999 534 414 120
2000 544 450 94 "
2001 548 466 82
2002 540 410 130
2003 535 426 109
2004 559 462 97
Всего 3805 ' 3038 767
Материал РКБ г Нальчика изучен за 2001 -2004гг Антибиотиколрофилактика систематически используется с 2003 года Также как и в РНХИ ее получали не все больные, что позволило сформировать группы пациентов для сравнительного анализа Цифровые данные приведены в таблице 2
Количество больных получивших и не получивших антибиотикопрофилактику (РКБ г Нальчик)
Годы Всего Антибиотикопрофи- Антибиотикопрофи-
операций лактику получили лактику не получили
2003 245 130 115
2004 271 122 149
Всего 516 252 264
Бактериологические исследования у выписанных больных проводились в соответствии с методическими рекомендациями МЗ РФ об эпидемиологическом надзоре за лекарственной устойчивостью основных возбудителей инфекционно-воспалительных заболеваний и тактике антибактериальной терапии (1991г) Для определения чувствительности микроорганизмов к антибиотикам использован метод диффузии противомикробного вещества из дисков в засеянную питательную среду
Антибнотикопрофилактика. Антибиотикопрофилактика проводилась следующим образом Во время вводного наркоза ( в среднем за 30 минут до разреза кожи) больному внутривенно вводили антибиотик Дозировка соответствовала инструкции по применению используемого препарата (лечебная доза) Кратность введения в ходе операции определялась продолжительностью оперативного вмешательства и данными инструкции о времени сохранения терапевтической концентрации препарата в крови Например - цефтриаксон в течении 24 часов Общая продолжительность антибиотикопрофилактики - 48 часов Противопоказанием к использованию методики антибиотикопрофилактики служила поливалентная аллергия Выбор препарата в наших наблюдениях в основном определялся реальной доступностью на момент операции
В соответствии с целью и задачами исследования выполняли расчет элементарных статистических показателей (среднее значение, ошибки средних, средне-квадратичное отклонение, размах разброса данных), построение и визуальный анализ диаграмм разброса данных, а также сравнение изученных показателей с помощью непараметрических критериев знаков и Вилкоксона Критерием статистической достоверности полученных выводов считали общепринятую в медицине величину р 0, 05) Можно отметить, что как у женщин, так и у мужчин они развивались с одинаковой частотой и составили у мужчин 2,79% (69 из 2471) и 3,08 % (74 из 2401) у женщин Достоверной зависимости частоты развития ГВО от возраста пациентов мы также не нашли, хотя намечалась тенденция к увеличению в возрастной группе 17-29 лет Так в группе 17-29лет выявлено 4,24% (45 из 1070) пациентов, 30-39лет - 2,5% (25 из 996), 40-49 лет - 2,8% (38 из 1362), 50-59лет - 2,1% (19 из 879), 60-69лет - 2,85% и в возрасте старше 70 лет ГВО не встретились (5 больных)
При повторных операциях внутричерепные гнойно-воспалительные осложнения возникали в 2 раза чаще, чем у больных оперированных впервые- 3,91% (47 из 1200) случаев) и 1,9% (65 из 3266) случаев, (р Геграева, Лилия Ойсысовна :: 2008 :: Санкт-Петербург
СПИСОК ИСПОЛЬЗОВАННЫХ СОКРАЩЕНИЙ
ГЛАВА I. Обзор литературы
1Л. Частота ГВО после нейрохирургических вмешательств
1.2. Факторы, способствующие развитию ГВО
1.3. Структура возбудителей и их антибиотикорезистентность
1.4. Профилактика ГВО
1.5. Частота и причины летальности.
1.6. Экстракраниальные осложнения (пневмонии)
ГЛАВА II. Материалы и методы исследования
2.1 .Характеристика клинического материала выписанных 28 больных по РНХИ им. проф.А.Л. Поленова и РКБ г.Нальчика
2.2. Характеристика клинического материала умерших больных
2.3. Методы исследования
2.3.1. Лабораторные методы исследования
2.3.2. Бактериологические методы исследования
2.3.3. Антибиотикопрофилактика - как метод профилактики ГВО в плановой нейрохирургии
2.3.4. Математическая обработка результатов исследования
2.4. Характеристика лечебных учреждений.
ГЛАВА III. Результаты исследований выписанных больных
3.1. Частота встречаемости, структура интракраниальных ГВО 44 в РНХИ им. проф.А.Л. Поленова и в РКБ г. Нальчика
3.2. Факторы риска развития ГВО у плановых нейро 48 хирургических больных в послеоперационном периоде
3.2.1.Распределение больных по полу и возрасту
3.2.2. ГВО у больных оперированных повторно
33.2.3. Влияние продолжительности предоперационного периода нахождения больного в стационаре на количество ГВО
3.2.4. Общая продолжительность оперативного вмешательства.
3.2.5. Хирургический доступ, как фактор риска возникновения ГВО
ГЛАВА IV. Результаты антибиотикопрофилактики по данным обследованных стационаров
4.1. Влияние антибиотикопрофилактики на частоту развития
ГВО в РНХИ им.проф.А.Л.Поленова и в РКБ г. Нальчика
4.2 . Эффективность применения различных антибиотиков
4.3. Динамика гнойно-воспалительных осложнений 66 за исследуемый период
4.4. Характеристика видового состава микроорганизмов 68 по РНХИ им. проф. А.Л. Поленова и РКБ г. Нальчика
4.5. Факторы риска, общие для РНХИ им.проф.А.Л.Поленова 72 и РКБ г. Нальчика.
Глава V. Анализ умерших больных
5.1. Структура интракраниальных и экстракраниальных ГВО 73 в группе умерших больных по РНХИ им. А.Л. Поленова.
5.2. Интракраниальные и экстракраниальных ГВО - как 79 непосредственная причина смерти
5.3. Влияние антибиотикопрофилактики на количество 82 интракраниальных ГВО в группе умерших больных.
5.4. Результаты бактериологических исследований в группе 86 умерших больных
Введение диссертации по теме "Анестезиология и реаниматология", Геграева, Лилия Ойсысовна, автореферат
На основании изучения закономерностей, характера, частоты возникновения, влияния антибиотикопрофилактики на ГВО в двух различных хирургических стационарах, разработать рекомендации по повышению эффективности профилактики ГВО у плановых нейрохирургических больных.
1. Выявить частоту возникновения, характер, сроки развития ГВО после плановых внутричерепных операций.
2. Изучить влияние факторов риска (пол, возраст, предоперационный период нахождения больного в стационаре, кратность оперативных вмешательств, продолжительность операции, хирургический доступ) на различные аспекты ГВО у этой категории больных.
3. Изучить влияние антибиотикопрофилактики на частоту возникновения, характер и течение ГВО.
4. Провести сравнительный анализ ГВО и обстоятельств их развития в условиях типовой больницы, как РКБ г. Нальчика и в стационаре проводящем научно-исследовательские работы и обучение врачей.
Научная новизна исследования
На основании изучения закономерностей и особенностей развития ГВО у плановых нейрохирургических больных показано, что независимо от травматичности, объема кровопотери, продолжительность хирургической операции является фактором риска развития ГВО, при этом хирургический доступ не оказывает на этот процесс достоверного влияния. Периоперационная антибиотикопрофилактика является достаточно эффективным методом профилактики в условиях исследованных стационаров. В тех случаях, когда антибиотикопрофилактика оказывалась неэффективной отмечалось одновременное влияние нескольких факторов риска.
Практическое значимость работы.
В условиях стационаров где плановые внутричерепные операции проводятся в операционных без системы специальной обработки воздуха, на операции присутствуют обучающиеся врачи, в отделении реанимации и интенсивной терапии отсутствует возможность полноценного разделения потоков больных, периоперационная антибиотикопрофилактика является оправданным и достаточно эффективным методом. При выборе антибиотика для профилактики ГВО следует учитывать длительность пребывания больного в стационаре. Чем больше дооперационный койко-день, тем более вероятна нозокомиальная инфекция.По нашим данным, если больной находится в стацинаре до операции более 5 дней следует использовать цефалоспорины 3-4 поколений.
Основные положения выносимые на защиту.
1. Основные факторы риска развития ГВО оказывают реальное влияние на процессы связанные с ГВО. Например: снижение кровопотери и травматичности операции при использовании микрохирургической техники сводится на нет увеличением продолжительности оперативного вмешательства.
2. Периоперационная антибиотикопрофилактика ГВО является достаточно эффективным методом профилактики в плановой нейрохирургии.
3. ГВО продолжают оказывать существенное влияние как на летальность, так и на стоимость лечения при плановых нейрохирургических операциях.
Результаты проведенного исследования обсуждены на заседании проблемной комиссии по анестезиологии и реаниматологии РНХИ им. проф. A.J1. Поленова. Материалы диссертационной работы доложены на обществе нейрохирургов КБР г. Нальчика (2003, сентябрь), на юбилейной конференции посвященной 80-летию РНХИ им. проф. A.J1. Поленова (апрель, 2006г.), на совместном совещании кафедр факультетской и эндоскопической хирургии с курсом нейрохирургии КБГУ г. Нальчик (май, 2006г.). По теме опубликовано 8 научных работ.
Внедрение в практику
Результаты исследоаваний внедрены в практику работы отделения анестезиологии и реанимации РНХИ им. проф. A.J1. Поленова, в практику работы нейрохирургического и анестезиологического отделений и ОРИТ РКБ г. Нальчика. Теоретические положения используются в учебном процессе на кафедре анестезиологии и реаниматологии с курсом детской анестезиологии и реаниматологии МАЛО г. Санкт-Петербург.
Объем и структура работы
Диссертация изложена на 117 страницах машинописного текста и включает введение, пять глав, заключение, выводы, практические
Читайте также:


