Инфекционные заболевания матки и придатков


Воспаление матки – частое осложнение родов или аборта
Что приводит к воспалению
Полость матки выстлана эндометрием. Это функциональный слой, который отторгается во время каждой менструации. Он надежно защищен от проникновения инфекции. В качестве защитных факторов выступают:
- кислая среда влагалища;
- выработка слабой концентрации перекиси водорода влагалищными бактериями;
- состав микрофлоры;
- сомкнутая шейка матки;
- цервикальная слизь.
Развитие воспалительной реакции становится возможным при дисфункции одного или нескольких факторов защиты. Если воспаление возникает во влагалище, оно может восходящим путем распространиться выше. Но риск увеличивается в несколько раз, если происходит раскрытие шейки матки. Это возможно естественным путем – во время родов, или искусственным при абортах – выскабливаниях и других внутриматочных манипуляциях.
Воспаление эндометрия может протекать в двух формах:
- острая – развитию предшествуют аборт, выкидыш, рождение ребенка, гистероскопия, способствует нарушение сократимости матки, когда происходит задержка крови, остатков плаценты;
- хроническое воспаление – появляется на фоне первичного воспалительного ответа, причиной является устойчивость микроорганизмов, неправильная тактика терапии или несоблюдение рекомендаций врача.
Причины патологии – проникновение на слизистую оболочку матки бактерий, хламидий, микоплазм. Реже болезнь вызывают вирусы, грибки. Они играют роль в снижении иммунитета и могут ускорить возникновение иммунного ответа.
Часто заболевание вызывает не один микроорганизм, а микробные ассоциации. Они представлены условно-патогенными микроорганизмами, которые в норме обитают на поверхности кожи, во влагалище и кишечнике. Поэтому лечение усложняется, большинство представителей собственной микрофлоры устойчиво к стандартным антибиотикам.
Врачи не рекомендуют заниматься самолечением и принимать бесконтрольно антибактериальные препараты. Это убережет от развития устойчивости к ним.
Как проявляется острая форма
Симптомы появляются через 2–3 дня после инфицирования. У женщин после родов может пройти несколько суток, прежде чем врач заметит отсутствие сократимости матки, кровянистые выделения. При острой форме внезапно повышается температура до 39°С, беспокоит сильная боль внизу живота. Присоединяются другие проявления:
- выделения из половых путей с неприятным запахом;
- болезненное мочеиспускание, сопровождается режущими ощущениями или болью внизу живота;
- учащение пульса;
- озноб;
- признаки интоксикации.
Причиной патологии могут быть роды, кесарево сечение
Внешний вид выделений зависит от предшествующего состояния. У женщин после родов в течение месяца выделяются лохии. Изначально они кровянистые, но при эндометрите – с примесями жидкой алой крови. После аборта, выскабливания также могут усиливаться выделения крови после присоединения инфекции.
Острый эндометрит при наличии внутриматочной спирали протекает стремительно. Усики, которые врач оставляет для последующего извлечения спирали, становятся проводниками для инфекции из влагалища.
Продолжительность острой стадии – до 14 дней. После этого возможно ее излечение или переход в хроническую форму.
Симптомы хронического воспаления
Клинические симптомы зависят от продолжительности болезни. Патология проявляется в виде нарушений менструального цикла. Женщина замечает, что после перенесенного острого воспаления происходит увеличение продолжительности кровянистых выделений, изменение их объема.
Иногда возможно появление патологических сукровичных, слизисто-гнойных выделений. Это происходит при обострении воспаления в матке. Боль внизу живота становится ноющей, тупой. При затяжном характере патологии возможно появление боли во время полового акта.
Хронический эндометрит приводит к образованию спаек внутри матки.
При выраженном спаечном процессе возникает бесплодие, которое не поддается терапии. Невозможность забеременеть связана и с изменением рецептивных свойств эндометрия. Возможно развитие его гиперплазии.
Гиперплазия может протекать в диффузной форме, тогда утолщение происходит относительно равномерно. При очаговой гиперплазии диагностируется полип эндометрия.
Методы диагностики
Диагностика эндометрита основывается на данных клинической картины и осмотра. При бимануальном исследовании врач пальпирует увеличенную и болезненную матку. Придатки не прощупываются, если на них не распространился инфекционный процесс.
Если эндометриту предшествовало рождение ребенка, заметно несоответствие размеров матки сроку после родов. Выделения кровянистые, при надавливании на матку усиливаются. Для подтверждения воспалительного процесса и его остроты проводится общий анализ крови, биохимическое исследование. В них заметны признаки воспаления – увеличено количество лейкоцитов, повышена СОЭ, в биохимическом анализе повышен уровень С-реактивного белка.
Для подтверждения бактериального происхождения инфекции необходимо сдать мазок из половых путей до начала использования антибиотиков.
Хроническое течение усложняет диагностику. Изменения в анализе крови в период ремиссии могут отсутствовать. На УЗИ заметны признаки утолщения эндометрия, который не соответствует дню цикла. Полипы не всегда можно рассмотреть во время УЗИ, они способны изменять положение, становиться менее заметными.

Диагностика необходима для определения типа возбудителя
Основная диагностика при длительно существующей инфекции – определение типа возбудителя, который поддерживает хроническое воспаление. Для этого применяется метод ПЦР. Но в случае хронического эндометрита возможно преобладание условно-патогенной микрофлоры, небольшое количество или полное отсутствие специфической инфекции.
Для диагностики может применяться выскабливание полости матки. Его проводят в случае длительного кровотечения, при невозможности использовать другие методики.
Структурные изменения эндометрия можно увидеть во время УЗИ. Аппарат позволяет выявить внутриматочные спайки, но не всегда. Более точная методика определения симптомов – биопсия эндометрия. Ее проводят во время гистероскопии.
Какое лечение необходимо
Терапия острой формы воспаления проводится в стационаре. Это необходимо для уменьшения риска осложнения – распространения инфекции на маточную клетчатку или брюшину и развития параметрита, перитонита. Женщинам после родов назначается ручное обследование полости матки с последующим выскабливанием. Это позволяет отделить сохранившиеся участки плодной оболочки, вывести сгустки крови при спазме шейки матки и улучшить ее сократимость.
Основу лечения составляет внутривенное введение антибиотиков с последующим переходом на уколы и таблетированные формы. Это возможно после выхода на стабильное состояние. Антибиотики назначают широкого спектра действия, часто используют сочетания из нескольких препаратов. Эффективны следующие из них:
- амоксициллин;
- клиндамицин;
- цефтриаксон;
- цефотаксим;
- метронидазол.
Назначается инфузионная терапия. Внутривенно капельно вводят физраствор, глюкозу, растворы Рингера, лактосоль, гемодез. Это позволит уменьшить признаки интоксикации и ускорить выздоровление.
При длительно существующем эндометрите воспаление не всегда протекает бурно, поэтому нет необходимости в госпитализации. В фазу ремиссии антибиотики не назначаются. Основное воздействие проводится методами физиотерапии, используются гормональные средства, ферменты, уменьшающие спайки.
Профилактика эндометрита
Для профилактики воспалительных процессов необходимо проходить подготовку перед любыми манипуляциями на матке. У женщин перед родами берут мазок на степень чистоты влагалища. Если в нем появляются признаки воспаления, необходим профилактический курс антибиотиков, часто – в местной форме.
Профилактика включает отказ от проведения медицинских абортов, здоровый образ жизни и полноценное питание. Необходимо правильно подбирать метод контрацепции, чтобы не пришлось прибегать к абортам. Воспаление эндометрия или миометрия – это всегда высокий риск развития бесплодия.
Женское здоровье — деликатная тема: даже легкий недуг способен лишить покоя представительницу прекрасного пола. Женщины редко говорят о гинекологических заболеваниях даже с близкими людьми и, к сожалению, при появлении тех или иных тревожных симптомов нередко избегают посещения врача: мешают чувство неловкости и страх услышать тревожный диагноз. Между тем, вопреки стереотипам, распространенные болезни половой сферы на настоящем этапе развития медицины прекрасно лечатся, не осложняя дальнейшую жизнь пациентки.
Виды гинекологических заболеваний
По данным статистических исследований, до 60% женщин репродуктивного возраста страдают гинекологическими болезнями, однако эксперты предполагают, что в действительности этот процент значительно выше. К распространенным заболеваниям данной группы относятся воспалительные процессы матки и придатков, нарушение менструального цикла и эндометриоз. Нередки среди посетительниц гинекологических кабинетов и инфекции половых путей, причем в ряде случаев речь идет о запущенных вялотекущих болезнях, приобретенных много лет назад.
Причина столь пугающей ситуации — вовсе не половая распущенность. Врачи сетуют на повсеместное ухудшение здоровья населения в целом, а образ жизни активной современной женщины — с бесконечными стрессами, переработками, а зачастую и неадекватными физическими нагрузками лишь усугубляет эту ситуацию.
Заболевания женской половой сферы можно разделить на следующие группы:
Причиной неприятных симптомов и нарушения репродуктивной функции у женщин становятся инфекции, передаваемые половым путем: хламидиоз, трихомониаз, гонорея, кандидоз и другие. Как правило, они протекают в скрытой форме, поэтому так важно регулярно посещать гинеколога, сдавая мазок на микроскопическое исследование.
Нарушение работы желез внутренней секреции — гипофиза, надпочечников, яичников и других — способны сказаться на способности женщины к зачатию, качестве ее сексуальной жизни и даже на внешнем облике. Такие заболевания могут быть как врожденными (например, наследственный андрогенитальный синдром), так и приобретенными (синдром поликистозных яичников, гиперпролактинемия). В последнее время к этой группе все чаще относят ожирение, которое само по себе может привести к нарушению менструального цикла и бесплодию.
Доброкачественные и злокачественные опухоли диагностируются у женщин как молодого, так и преклонного возраста. К этой же группе относят видоизменения шейки матки: в том числе и ее эктопию. Сама по себе опухоль — даже злокачественная — еще не приговор, но важно не упустить ее выявление на максимально ранней стадии. Это — еще один аргумент в пользу регулярного профилактического осмотра у гинеколога, особенно для пациенток с отягощенной наследственностью по раку яичников, тела и шейки матки.
Обычно непорядок в половой сфере можно заподозрить по одному из следующих симптомов:
- Патологические : бурые, молочно-белые, желтоватые, пенистые, гнойные, с неприятным или необычным запахом выделения из влагалища — всегда являются поводом для беспокойства. Если вы заметили на нижнем белье странные по характеру выделения, а также в случае полного отсутствия любого отделяемого, кроме менструальной крови, в течение цикла (синдром сухого влагалища) — запишитесь на консультацию к гинекологу.
- Зуд отмечается при различных патологиях женской половой сферы. В сочетании с обильными белыми выделениями этот симптом возникает при молочнице (кандидозе влагалища).
Как уже было сказано, современная гинекология предоставляет обширные возможности по лечению заболеваний мочеполовой системы, в том числе и тяжелых патологий, влияющих на общее состояние больной.
Базовым элементом любой терапии является назначение медикаментов, однако в дополнение к ним пациентке могут предложить пройти физиотерапевтическое лечение или — сделать операцию.
Фармацевтические препараты в гинекологии назначаются в виде таблеток и капсул, суппозиториев, инъекций, мазей и других лекарственных форм. В зависимости от характера проблемы врач пропишет пациентке следующие группы лекарств:
- Нестероидные противовоспалительные средства (НПВС) — ибупрофен, диклофенак, индаметацин и другие — назначаются для снятия воспалительных явлений при инфекциях мочеполовой сферы, а также в качестве обезболивающих препаратов при болезненных менструациях.
- Антибиотики, антисептики, противогрибковые и противовирусные препараты помогают в лечении инфекционных гинекологических заболеваний, а также их последствий. К примеру, в комплексной терапии остроконечных кондилом всегда назначаются противовирусные средства, уничтожающие возбудитель болезни — вирус папилломы человека (ВПЧ).
- Гормональные препараты служат как для лечения эндокринных расстройств в гинекологии, так и в качестве мощных противовоспалительных средств (стероидные гормоны), которые препятствуют образованию спаек в брюшной полости при диагностических и хирургических манипуляциях. Кроме того, комбинированные оральные контрацептивы на основе синтетических гормонов подбираются для предотвращения нежелательной беременности, а ряд лекарственных средств гормонального ряда используется в лечении бесплодия.
- Витаминные препараты часто назначают женщинам как вспомогательное средство, способствующее восстановлению организма при различных гинекологических заболеваниях. Также врач может выписать пациентке лекарства, нормализующие уровень железа в организме — это может потребоваться после хронической кровопотери (например, при обильных продолжительных месячных).
Применение аппаратной физиотерапии занимает важное место в арсенале каждой авторитетной гинекологической клиники. В некоторых случаях эти методы позволяют избежать хирургического лечения некоторых заболеваний половых органов у женщин.
Бояться хирургического вмешательства при гинекологических заболеваниях не стоит: большинство манипуляций на половых органах проводится лапароскопически — через проколы в передней брюшной стенке и стенке влагалища. Такой подход не требует длительного восстановительного периода и не оставляет грубых эстетических дефектов на теле пациентки.
Предотвращение заболеваний мочеполовой сферы — всегда эффективнее любых лечебных мероприятий. Поэтому врачи рекомендуют женщинам со всей серьезностью подходить к профилактике гинекологической патологии. Советы просты — непременно использовать барьерный метод контрацепции (это убережет и от инфекций, и от нежелательной беременности, и от последующего аборта), одеваться по погоде, беречься от стрессов и аккуратно подходить к диетам, разработанным для похудения.
Воспаление в матке чаcто возникает по вине патогенных микроорганизмов, попадающих в ее полость. В некоторых случаях поражение распространяется на маточные трубы и затрагивает яичники. Это позволяет отнести эти явления к классу заболеваний, называемых воспалительными недугами органов малого таза. Воспаление матки требует от женщины немедленно обратиться к доктору для назначения соответствующего индивидуального лечения.
Что такое воспаление матки
Воспалительный процесс в матке затрагивает наружный, мышечный или слизистый слой репродуктивного женского органа. Если не проводить лечение и запустить воспаление, оно может достичь цервикального канала шейки матки, задеть трубы, привести к бесплодию. Острая форма заболевания может перейти в хроническую форму, лечение которой будет более сложным и потребует большего времени. Одной из причин этого недуга являются инфекции, передающиеся половым путем, как следствие незащищенного секса.
Симптомы
Первые признаки воспаления матки станет резкое увеличение температуры тела, которая может достигнуть 40 градусов. Часто женщины жалуются на болевые ощущения в животе, в выделениях появляется кровь. Возможен озноб, выделения меняют цвет, приобретают неприятный запах. Послеродовые воспалительные процессы проявляются через несколько дней после рождения ребенка. Хроническая форма проходит почти незаметно.
Хроническая воспалительная болезнь матки проявляется формированием небольших кист, атрофией или гипертрофией, которые указывают на поражение эндометрия. Одним из симптомов считается нарушение цикла месячных, появление кровотечения. При хроническом недуге возможно даже зачатие, но зародышу будет тяжело имплантироваться в пораженный эндометрий, что не позволит плоду нормально формироваться и может привести к проблемам с беременностью. Хроническая форма проявляется гнойными выделениями, ноющей болью в животе.

Называется острым эндоцервицитом, в большинстве случаев затрагивает мышечный слой шейки матки, что приводит к увеличению выделений слизи, смешивающейся с клетками эпителия и экссудатом, уменьшает способности организма к защите против инфекции и ускоряет размножение болезнетворных бактерий. Симптомами являются общая слабость, боли в нижней области живота, повышение температуры, гной в выделениях, лейкоцитоз, увеличение размеров матки, боли при пальпации.
Причины
Заболевание матки возникает по вине инфекций, как грибковых, бактериальных, вирусных, и передающихся половым путем. Среди часто встречающихся возбудителей воспаления отмечаются гонококки и хламидии, следом за ними идут кишечная палочка и микоплазмы, замыкают список патогенные микроорганизмы, к которым относятся стафилококки, стрептококки, спирохеты, а также вирус герпеса.
Возникновение и развитие воспаления возможно еще по причинам травматического характера. Под таковыми подразумевается механическое повреждение во время проведения гинекологических процедур с несоблюдением правил гигиены. Воспалительный процесс может возникнуть после проведенного аборта или если выскабливание было произведено по причине замершей беременности. Тяжелые роды могут привести к поражению матки.
Кесарево сечение увеличивает опасность воспаления вдвое. Риск еще более возрастает при слабой сократительной функции матки. Женщины должны помнить, что в дни менструации их организм уязвим перед всевозможными инфекциями, поэтому в это время следует воздержаться от половых контактов. К воспалительному процессу приводит продолжительное использование внутриматочных спиралей.
Виды воспалений матки
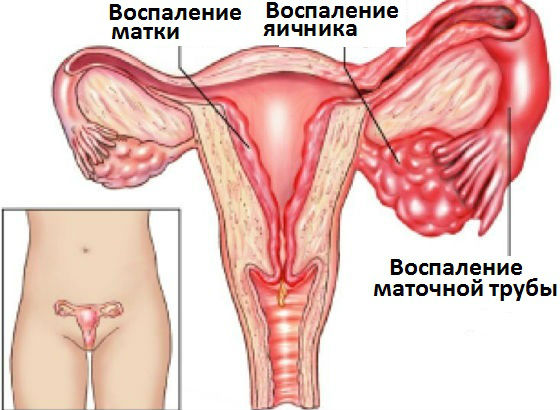
При поражении слизистой оболочки (внутренний слой матки) речь идет о возникновении эндометрита. Если воспаление переходит на мышечный слой, то это метроэндометрит, причиной которого могут быть проблемы с кровообращением, застойные процессы в малом тазу. При этом возможны повышенная температура, гной и кровь в выделениях. Затронутые болезнью маточные трубы приводят к сальпингиту. Воспаление придатков может перейти на брюшину. Это называется периметритом, который опознается по ощущению напряжения в нижней части живота, болезненному мочеиспусканию.

Воспаление матки при беременности
Наибольшую опасность воспаление женского органа представляет во время вынашивания ребенка. Болезнь часто приводит к тромбозу, отслойке плаценты, раннему отходу амниотической жидкости и прочим явлениям, угрожающим жизни плода. У беременных скорее возможно воспаление придатков матки. Лечение возможно лишь после выяснения причины и сдачи мазка на анализ для определения вида патогенных бактерий, спровоцировавших воспаление.
Диагностика
Для определения причины воспаления гинеколог должен провести тщательный осмотр. Он позволит ему понять степень поражения и то, какое патологическое воздействие оно оказало на орган. Анализ мазка из шейки матки выявит болезнетворные микроорганизмы. При необходимости более подробного исследования женщине будет рекомендовано использовать и другие методы обследования, сделать УЗИ малого таза, биопсию, кольпоскопию. Начинать лечение воспалительного процесса в матке следует немедленно.
Лечение
Антибиотики входят в обязательную программу лечения. Гинеколог еще назначает гормоны, витамины, препараты для улучшения метаболизма, иммуностимуляторы, противомикробные средства, для комплексной терапии возможны физиотерапевтические процедуры, такие как массаж, электрические токи, ультразвук, прохладные компрессы для купирования боли при воспалении. Желательно посещать гинеколога и сдавать повторные анализы, чтобы убедиться в полном устранении инфекции. Проводить лечение необходимо и половому партнеру.
Для лечения воспаления женского органа гинеколог назначает препараты антибиотического действия по результатам обследования и выявления возбудителя. Доктор назначает метронидазол (Метрогил), сульфаниламиды, Флюкостат, Азитромицин, Таривид, Доксициклин, Зовиракс, Ацикловир, Эритромицин. В дополнение к лечению идут таблетки, вагинальные свечи Овестин, Изоконазол, Клотримазол.
После устранения основных симптомов для завершения лечения и профилактических мер назначаются Димексид, двухпроцентный Хлорофиллипт и раствор нитрата серебра для местной обработки. Распространившееся на придатки воспаление лечат тампонами с Левомеколем (в случае эрозии), Димексидом (при инфекции и воспалении). Тампоны запрещено использовать больной при недавнем аборте.
Свечи являются одним из самых распространенных способов лечения многих гинекологических заболеваний. Эндометрит излечивают с применением ректальных свечей, инъекций. Доктор может назначить свечи, снимающие боль и воспалительные процессы в матке. Популярными среди них являются Мовалис, Индометацин, Фламакс, Диклофенак, Вольтарен; вагинальные (Тержинан, Флуомизин). По завершении курса лечения рекомендуется восстановление микрофлоры влагалища при помощи свечей, содержащих лакто- и бифидобактерии.
Известно множество народных средств, которые могут помочь при воспалении. Одно из них подразумевает использование листьев или коры дуба. Для приготовления лекарства возьмите немного ингредиента, залейте стаканом кипятка, подержите на огне еще 30 минут и дайте полчаса настояться. Отвар применяется для наружных компрессов и при спринцевании. С этой же целью для лечения используется настой земляники.
Осложнения
Худшим осложнением является распространение инфекции в женском половом органе, в результате возможен сепсис. Если болезнь перейдет в хроническую форму, то возможно скопление гноя в матке. Запущенное заболевание на определенной стадии вызывает сильные боли внизу живота, приводит к высокой температуре, изменениям менструального цикла и становится причиной бесплодия. Воспалительные заболевания матки требуют своевременной диагностики и лечения, чтобы избежать неприятных и опасных последствий.
Что относится к придаткам матки. Воспалительные заболевания придатков. Термины и определения
Комплексное воспалительное поражение матки
Статистика по заболеваемости
Классификация сальпингоофорита
- острый неспецифический (или специфический) сальпингоофорит
- обострение неспецифического сальпингоофорита;
- хронический неспецифический сальпингоофорит
- восходящий (через влагалище)
- нисходящий (через брюшину)
- гематогенный (через кровь)
- лимфогенный (через лимфу)
Причины возникновения воспаления придатков
Первичный и вторичный сальпингоофорит
Симптомы сальпингооофорита
Диагностика сальпингоофорита
- осложнённые роды, аборты;
- внутриматочные инвазивные манипуляции;
- выскабливания;
- ГСГ (гистеросальпингография);
- гистероскопия;
- введение и извлечение ВМК (внутриматочных контрацептивов);
- случайные половые контакты и др.
Острый сальпингоофорит
Лечение острого сальпингоофорита
- учитывать клиническую картину заболевания;
- помнить о том, что в современных условиях воспалительный процесс часто обусловлен смешанной инфекцией;
- менять схему антибактериальной терапии, если после двух суток лечения клинический эффект отсутствует;
- следует учитывать, что при комбинированном назначении антибиотиков кумулируются не только их положительные, но и отрицательные свойства, поэтому предпочтение отдается наименее токсичным препаратам.
- инфузионная детоксикационная терапия, которая включает применение корректоров электролитного обмена, возмещение белковых потерь, улучшение свойств крови и др.
- антигистаминные препараты;
- противовоспалительные средства;
- иммуномодуляторы;
- энзимотерапия;
- эубиотики.
- распространенности процесса в придатках (пиосальпинкс, пиовар, тубоовариальное образование; односторонний или двусторонний процесс; вовлечение матки, параметральной клетчатки);
- наличие сопутствующих заболеваний полового аппарата (миома, аденомиоз, киста яичника);
- возраст больной.
Хронический сальпингоофорит
- переохлаждением организма,
- тяжелой физической работой,
- умственным переутомлением,
- стрессовыми ситуациями.
- Боль особенно выражена по ходу тазовых нервов
- Нередки жалобы на диспареунию
- Может быть нарушение менструальной и половой функций, бесплодие, невынашивание и эктопическая беременность.
- нарушения функций пищеварительной, мочевыделительной и гепатобилиарной систем;
- неврозы.
Осложнения хронического сальпингоофорита
- рецидивы
- потеря физиологических функций слизистой и мышечной оболочек маточной трубы,
- развитие соединительной ткани,
- склеротические процессы,
- образование спаек с наружной стороны маточных труб (перитубарных) и вокруг яичников (периовариальных спаек)
- нередко — непроходимость маточных, труб и образование гидросальпинкса (скопления серозного экссудата в трубе).
Лечение хронического сальпингоофорита
- купирование обострения хронического СО
- улучшение общего состояния пациентки,
- исчезновение болевого синдрома
- ликвидация последствий воспалительного процесса
- ликвидация воспалительных сдвигов в крови
- исчезновение анатомических нарушений, характерных для обострения
- восстановление нарушенных функций полового аппарата
- нормализация эндокринной функции половой системы и восстановление менструальной функции
- предупреждение дальнейших рецидивов
- восстановление адаптационно-защитных механизмов организма
- НПВП,
- десенсибилизирующие (противоаллергические, антигистаминные) средства,
- препараты для системной энзимотерапии,
- витамины,
- седативные средства.
- наличие объемных (мешотчатых) образований в малом тазу (скоплений гноя в трубе — пиосальпинксов, абсцессов яичников, тубоовариальных абсцессов, сактосальпинксы);
- выраженный спаечный процесс органов малого таза с болевым синд- ромом;
- хронические СО с выраженными анатомическими изменениями при отсутствии эффекта от консервативных методов терапии;
- частые обострения (рецидивы) воспалительного процесса;
- первичное и вторичное бесплодие трубного генеза;
- подозрение на наличие кист или других опухолей яичников,
- сочетание хронических сальпингоофоритов с эндометриозом придатков матки.
- ультразвук в импульсном режиме,
- диадинамические или синусоидальные модулированные токи,
- магнитное поле высокой или ультравысокой частоты,
- грязи,
- хлоридно- натриевые, мышьяковистые воды,
- индуктотерапия,
- иглорефлексотерапия.
Важная информация для пациенток
Адрес: г. Москва, Ленинский проспект, дом 82/2
Часы работы: Пн - Пт: с 10.00 до 20.00; Сб - Вс, праздники: с 11.00 до 18.00
Воспаление придатков матки — это инфекционные заболевания маточной трубы (сальпингит) и яичников (сальпингоофорит) одно- или двустороннего характера.

В медицинской терминологии воспаление придатков матки носит название сальпингоофорит или аднексит. Происходит слово “сальпингоофорит” с греческого “salpinx”, что означает маточная труба, “oophor” — яичник, и суффикса “ит”, который указывает на воспалительную природу заболевания. То есть, воспаление придатков матки включает в себя совместную инфекцию яичников и маточных (фаллопиевых) труб. Аднексит бывает односторонним или двухсторонним.
Причины возникновения воспаления придатков матки
Возбудителями аднексита являются бактерии. На данный момент известно более 20 видов микроорганизмов, которые могут вызвать воспалительные процессы в придатках матки. Наиболее частыми возбудителями являются стафилококки, стрептококки, клебсиеллы, бактероиды, гонококки, микоплазмы и хламидии. Последние 3 возбудителя на сегодняшний день стремительно набирают относительный вес в структуре возбудителей сальпингоофорита (за данными некоторых исследователей — до 80% всех случаев), что связано с возрастанием заболеваемости на хламидиоз, гонорею и др.
Бактериальная инфекция имеет несколько путей развития. На первое место следует поместить попадание возбудителей (хламидий, гонококков, микоплазм) через половые пути. Эти возбудители вызывают развитие хронических, и, очень часто, вялопротекающих и малосимптомных воспалительных заболеваний половых органов женщин. Данные хронические инфекции имеют тенденцию к восходящему распространению и легко переходят на придатки матки. На втором месте располагаются хронические инфекции любой локализации (туберкулез, кишечная палочка, гнойные заболевания), которые с током крови и лимфы попадают в придатки матки и вызывают аднексит. Иногда причиной возникновения аднексита могут стать установленные внутриматочные спирали.
Патогенез сальпингоофорита
Развитие заболевания начинается с внедрения возбудителя в слизистую оболочку маточной трубы и запуска каскада воспалительных процессов, которые сначала ограничиваются внутренними оболочками фаллопиевых труб (эндосальпингит). Очень скоро процесс переходит на глубокие шары стенки маточных труб — мышечный и серозный. Воспаление запускает процесс продуцирования клетками эпителия серозной жидкости, которая заполняет просвет трубы, из-за чего она увеличивается в размерах и легко пальпируется во время вагинального обследования. Заполненная жидкостью маточная труба называется гидросальпинксом. При длительном течении заболевания и отсутствии лечения серозная жидкость в гидросальпинксе заселяется патогенной микрофлорой и инфицируется, вследствие чего маточная труба заполняется гнойным содержимым. Это усложнение сальпингоофорита называется пиосальпинксом.
Брюшина — внешний покров маточных труб. Почти всегда воспалительный процесс, распространяясь вглубь шаров стенки фаллопиевых труб, переходит на брюшину. Из-за специфичности структуры брюшины, воспалительный процесс может сопровождаться спайкообразованием. Спайки — это соединительнотканные тяжи, которые тянутся между внутренними органами малого таза и брюшной полости, происходят из брюшины и возникают вследствие воспалительного процесса. Если спайки расположены таким образом, что просвет маточной трубы сужается и яйцеклетка в будущем не сможет переместиться в матку, то может развиться бесплодие. Спайкообразование очень часто соединяет фаллопиевы трубы и яичники, что способствует распространению процесса на последние и возникновению совместного воспаления, которое носит название сальпингоофорит. Дальнейшее развитие аднексита характеризуется переходом воспалительного процесса в гнойный, с образованием совместных для маточных труб и яичником полостей, заполненных гнойными массами. Эти образования называются тубоовариальными абсцессами, и, чаще всего, бывают односторонними. Опасность этих процессов заключается в возможном возникновении распространенного гнойного воспаления брюшины малого таза (пельвиоперитонита) и брюшной полости (перитонита), которое сопровождается сильным усложнением состояния больной, вплоть до развития летальных исходов.

Симптомы воспаления придатков матки
За формой протекания воспалительного процесса различают острый и хронический аднексит. Острый аднексит характеризуется быстрым развитием симптоматики и осложнений, хронический — вялым протеканием воспалительного процесса с возможными обострениями.
Клиническая картина острого аднексита зависит от стадии заболевания и вида воспаления (серозное, гнойное). Различают такие стадии острого аднексита:
- Стадия серозного сальпингита (эндосальпингита) без симптомов раздражения брюшины.
- Стадия серозного сальпингита (эндосальпингита) с симптомами раздражения брюшины.
- Стадия гнойного сальпингита с симптомами раздражения брюшины и абсцедированием.
- Прорыв абсцесса в полость малого таза.
На первой стадии заболевания женщина жалуется на повышенную температуру тела (38-40 °C), слабость и ухудшение общего состояния, боли внизу живота. Боль при остром воспалении придатков локализуется со стороны поражения, проводится в промежность и крыжи. Иногда наблюдаются нарушения мочеиспускания и дефекации. На второй стадии в процесс включается брюшина, что сопровождается появлением симптомов раздражения: мышечного напряжение внизу живота, вздутия, повышенной чувствительности кожи нижних отделов живота. В крови на этой стадии наблюдается массивное увеличение лейкоцитов со сдвигом влево и ускорение СОЭ. При проведении правильного и своевременного лечения заболевание можно остановить на второй стадии. Если же аднексит переходит на третью и четвертую стадию, состояние больной серьезно ухудшается: боль принимает разлитый характер, мышечное напряжение распространяется на всю поверхность живота, температура тела поднимается до гектичных цифр (40°C) и сопровождается выраженным ознобом. Это состояние несет серьезную опасность жизни.
Менструации во время болезни сопровождаются большей болезненностью и количеством выделений. Гинекологический осмотр во время острого аднексита сопровождается усилением боли.
Хроническое воспаление придатков матки. Хронический аднексит возникает вследствие несвоевременного и неэффективного лечения острого сальпингоофорита. Характеризуется наличием инфильтратов, потерей физиологических функций слизистой и мышечной оболочек фаллопиевых труб, повышенным развитием соединительной ткани, сужением просвета сосудов и склеротическими процессами. Частым явлением при хроническом воспалении придатков матки будет непроходимость маточных труб и развитие гидросальпинкса.
Клиническая картина при хроническом аднексите довольно неспецифична. В основном женщины жалуются на хроническую боль внизу живота, отдающую в пах, влагалище и крыжи, повышение температуры до субфебрильного уровня (37–38°C). Вследствие хронического воспаления и спайкообразования развивается невралгия тазовых нервов, вегетативный ганглионеврит, при которых интенсивность боли часто не соответствует характеру воспалительных изменений в придатках. У 50% больных наблюдается нарушение менструальной, половой и репродуктивной функции. Это проявляется альгодисменореей, болевыми ощущениями при половом акте, отсутствием овуляции и бесплодием. Очаг хронического воспалительного процесса, выделяя токсические вещества, воздействует на соседние органы и системы, вызывая колит, синдром раздражения толстого кишечника, цистит, пиелонефрит. Хронический аднексит сопровождается обострениями, при которых заметно обостряется симптоматика.
Диагностика воспаления придатков
Диагностика воспаления придатков должна иметь комплексный характер:
- Диагностируя воспаления придатков матки, в основном опираются на данные анамнеза болезни (недавние роды, аборты, выскребания, внутриматковые манипуляции, введения и выведение спиралей, случайные половые контакты) и клиники заболевания.
- При бимануальном обследовании тяжело четко определить местоположение придатков, их области очень болезненны и набрякшие.
- Также проводят гинекологический осмотр в зеркалах, с помощью которого можно увидеть серозно-гнойные выделения из зева шейки матки.
- В анализе крови наблюдается выраженное увеличение уровня лейкоцитов со смещением лейкоформулы влево, макроцитоз, увеличение СОЭ, возможно снижения уровня эритроцитов и гемоглобина (анемия).
- Для определения вида возбудителя и выбора адекватного лечения выполняется мазок на патогенную флору с определением антибиотикочувствительности.
- Из инструментальных методов на сегодняшний день используется трансвагинальное УЗИ, которое позволяет определить локализацию воспаления и наличие спаек.
- Иногда ухудшение состояния больной вынуждает хирургов назначать диагностическую лапароскопию — операционный осмотр малого таза, с помощью которого можно точно поставить диагноз и провести хирургическое лечение.
Лечение воспаления придатков матки
Во время острой стадии аднексита наибольшее значение имеют покой, холод на лонную область и антибактериальная терапия. Поскольку острое воспаление сопровождается болевыми ощущениями, рекомендуется прием болеутоляющих (нимесулид, промедол) и спазмолитических (но-шпа, мебеверин) средств.
Основным звеном лечения острого воспаления придатков матки является антибиотикотерапия. Начать ее стоит с первого дня постановления диагноза, учитывая вид возбудителя болезни. Поскольку возбудителей может быть несколько, используют комбинации антибиотиков, для покрытия всей широты антимикробного действия. Начинать рекомендуется с назначения пенициллинов (амоксиклав, амикацин) в комбинации с аминогликозидами (канамицин, гентамицин). При отсутствии эффекта добавляют канамицин. Кроме этих препаратов также используются антибиотики групп: тетрациклинов (тетрациклин, доксациклин), макролидов (азитромицин, эритромицин), фторхинолонов (офлоксацин), линкозамидов (линкомицин) и нитроимидазолов (метронидазол). Выбор антибиотика, доза и длительность приема зависит от вида возбудителя и степени тяжести процесса. Для дезинтоксикации проводят вливание изотонического раствора, 5% раствора глюкозы, реополиглюкина, витамины.
В случае гнойных форм заболевания показано хирургическое вмешательство. На данный момент операционное лечение проводится посредством лапароскопии (которая в то же время может быть и диагностической). В ходе этого операционного вмешательства через небольшой разрез удаляются гнойные очаги и полость малого таза орошается антисептиками и антибиотиками. Также гнойные мешковатые образования можно удалять с помощью пункции. Если же развился пельвиоперитонит с нагноением брюшины, лапароскопией ограничиться тяжело, и нужно проводить лапаротомию (открытая операция) с санацией полости малого таза. Иногда процесс приводит к гнойному расплавлению придатков, что является показанием к удалению придатков матки (аднексэктомия).
Лечение хронического аднексита направлено на достижение противовоспалительного и обезболивающего эффекта, повышение защитных сил организма, восстановления функций половой и нейроэндокринной системы (назначение обезболивающих, успокоительных, десенсибилизирующих и витаминов). Антибиотикотерапия эффективна во время обострения хронического аднексита, зависит от вида возбудителя и степени тяжести процесса. В комплексном лечении важное значение отводится немедикаментозным методам: гинекологический и вибрационный массаж, ЛФК, акупунктура, психотерапия, диета и санаторно-курортное лечение.
Профилактика воспаления придатков матки
В группу риска возникновения аднексита входят женщины, которые ведут неразборчивую половую жизнь, пользуются внутриматочными контрацептивами, имеют венерические заболевания, перенесли операции на системе половых органов или штучные аборты.
Профилактические меры включают:
- Своевременные консультации у гинеколога не реже раза в полгода.
- Использование контрацептивов.
- Своевременное лечение и профилактику других воспалительных заболеваний половых путей женщины.
- Ограничение стрессов, переохлаждений и употребления острой пищи.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Читайте также:


