Инфекционные заболевания передающиеся с кровью
Человека атакуют разные патологические микроорганизмы. Одни передаются воздушно-капельным путем, другие через кровь. Как бороться с кровяными инфекциями, и какие есть причины их возникновения?
Что такое кровяная инфекция?
Это инфекционная болезнь, которая возникает при попадании патогенной микрофлоры в организм через кровь. В последнее время такие микроорганизмы часто поражают здоровье человека. Возбудители кровяных инфекций – это вирусы, простейшие, бактерии и риккетсии. Они постоянно находятся в кровеносной системе, то есть в замкнутом пространстве, и не могут свободно выйти из человеческого организма.
К ним относят и такие особо опасные инфекции, как чума, желтая лихорадка, малярия, тиф. Переносят эти болезни чаще всего насекомые: клещи, блохи, вши. Такая кровяная инфекция передается через слюну насекомого от одного человека или животного к другому в тот момент, когда их кусает это самое насекомое. К этому виду заболеваний также относят ВИЧ-инфекцию и вирусные гепатиты. Они могут попадать в организм человека через зараженный инструментарий, при половых контактах.
Какие виды этих заболеваний бывают?
Кровяная инфекция бывает двух видов: трансимиссивная и нетрансмиссивная. Трансмиссивные инфекции крови переносятся живыми существами. К ним относят чуму, малярию, геморрагические лихорадки, сыпной тиф. Источниками таких инфекций могут выступать больной человек или животное, а переносчиками – насекомые.
Возбудители во время нахождения в организме паразитов постоянно размножаются. Патогенные микроорганизмы могут находиться не только в слюне насекомого, но и его теле, или на его поверхности. Человек же может быть заражен не только при укусе, но при раздавливании паразита.
Нетрансмиссивные инфекции крови передаются непосредственно от человека к человеку во время контакта.
Инфекционные процессы в крови могут быть бактериальными и вирусными. Кровяные вирусные инфекции возникают, когда в организм человека попадает возбудитель соответствующего вида. Это может быть вирус иммунодефицита человека или вирусного гепатита. Кровяные бактериальные инфекции возникают, когда в организм попадает бактерия, например, возбудитель малярии.
Пути передачи кровяных инфекций
- трансмиссивный;
- естественный;
- искусственный.
Кровяная инфекция, передающаяся трансмиссивным путем, то есть возникающая при заражении через кровь, происходит при укусе некоторых насекомых.
Естественный путь передачи этой патологии происходит от матери к плоду, во время кормления грудью, при половых контактах.
Искусственным путем человек может заразиться при попадании возбудителя на поврежденные кожные покровы и слизистые, во время медицинских процедур и операций через плохо обработанный инструментарий. Человек может быть заражен гемотрансфузионным путем при переливании зараженной крови. Инъекционные наркоманы могут заражать друг друга при пользовании одним шприцем двумя или более лицами.
Роль паразитов в передаче инфекции
Передавать инфекцию могут несколько видов паразитов, например, вши. Они паразитируют только у человека, поэтому могут переносить инфекционные болезни, такие как паразитарные тифы.
Такое заболевание, как малярия, может возникнуть только в том случае, если малярийный плазмодий пройдет цикл развития в организме самки комара рода Анофелес.
В возникновении вспышки чумы огромную роль играют такие грызуны, как крысы. А клещевой энцефалит может передаваться клещами, являющимися переносчиками этой инфекции.

Поэтому в качестве профилактических мероприятий инфекций крови ведущая роль принадлежит таким мероприятиям, как дезинфекция (борьба с патогенными организмами), дезинсекция (борьба с насекомыми, которые распространяют патогенные микроорганизмы), дератизация (борьба с дикими грызунами).
Признаки кровяной инфекции у человека
При попадании возбудителя инфекционного процесса в организм человека происходит его усиленное размножение. Это отражается как на самочувствии человека, на его внешнем виде, так и на лабораторных и клинических показателях.
Все инфекционные болезни, передающиеся через кровь, имеют свои проявления, но есть и те, которые являются общими для всех этих патологий. Симптомами возникновения у человека кровяных инфекций являются:
- учащенный пульс;
- повышение температуры тела;
- боли в области головы;
- слабость;
- вялость;
- снижение аппетита;
- кожные покровы становятся бледными;
- может возникать диарея или рвота.
Диагностика при кровяных инфекциях
При подозрении на инфекцию в крови пациента, ему назначают клинический анализ этой биологической жидкости. При наличии инфекционного очага в результатах анализа будет отмечаться увеличение количества лейкоцитов, палок, повышается СОЭ. При подозрении на малярию делают мазок крови на толстую каплю.
Обязательно исследуют мочу на общий анализ. При далеко зашедших процессах нарушается функция почек, что отразится и на лабораторных показателях.
Обязательным при подозрении на инфекционные кровяные процессы являются биохимические исследования крови. При этом исследуют кровь на ВИЧ и сифилис (эти анализы являются обязательными при любой госпитализации и профилактическом медицинском осмотре).
При подозрении на бактериальные инфекции производят бактериологические посевы.
Лечение такой инфекции
Большинство инфекций крови являются угрожающими жизни состояниями. Поэтому всех пациентов с подозрением на этот недуг госпитализируют. Для каждого инфекционного заболевания - свое специфическое лечение. Но практически все требуют назначения антибактериальной терапии, большого количества витаминов и микроэлементов, помогающих организму справиться с болезнью.
Также назначается дезинтоксикационная терапия в виде внутривенных капельных вливаний глюкозы, раствора Рингера, физиологического раствора.
Профилактика таких заболеваний
Чтобы обезопасить себя от инфекций, передающихся через кровь, нужно соблюдать правила личной гигиены. После посещения туалета нужно обязательно мыть руки с мылом. Фрукты и овощи перед едой тщательно мыть теплой водой. Следить за чистотой постельных принадлежностей, соблюдение личной гигиены. Важно обеспечивать постоянную чистоту тела, одежды человека, его обуви. Это необходимо для предотвращения занесения инфекции в дом.
Профилактика кровяных инфекций проводится и на государственном уровне, с помощью определенных программ по осушению болотных мест, осмотров и так далее. Для избавления от завшивленности в детских учреждениях и различных организациях периодически проводится медицинская проверка. После отдыха в лесу важно осматривать себя и детей, чтобы избежать попадания клещей под кожу. От болезнетворных микробов на коже поможет постоянное мытье рук. Важно бороться с педикулезом, уничтожать комаров и различных грызунов. На окна в летнее время следует вешать антимоскитную сетку.
Также для профилактики вирусных инфекций крови нужно избегать беспорядочных половых контактов. При медицинских процедурах пользоваться следует только стерильными инструментами и перчатками.
При работе строго соблюдать правила работы с колющими, режущими инструментами.
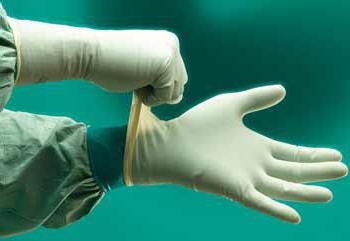
1)привыполнении любых медицинских манипуляций необходимонадеть халат, шапочку, одноразовую маску (а при необходимости – очки или защитные щитки), сменную обувь, выходить в которых за пределы подразделения запрещается.
2) все манипуляции, при которых может произойти загрязнение рук кровью, сывороткой или другими биологическими жидкостями, проводить в резиновых (латексных) медицинских перчатках. Перчатки, снятые единожды, повторно не используются из-за возможности загрязнения рук. В процессе работы перчатки обрабатываются 70% спиртом или другими дезинфицирующими препаратами, обладающими вирулицидным действием (0,4% раствор Септодора-Форте, 2,5% раствор Велтолена, 2,3% раствор Дезэффекта, 2% раствор Секусепт-Пульвера, 0,1% раствор Жавелиона и др.).
3) Быть особенно осторожным при выполнении манипуляций с режущими и колющими инструментами (иглы, скальпели, ножницы).
4) При повреждении кожных покровов необходимо немедленно обработать перчатки дезраствором и снять их, выдавить кровь из ранки, затем под проточной водой тщательно вымыть руки с мылом, обработать их 70% спиртом и смазать ранку 5% раствором йода.
5) При загрязнении рук кровью следует немедленно дважды по 2 мин. обработать их тампоном, смоченным кожным антисептиком, разрешенным к применению (70% спирт, лизанин, хлоргексидин и др.), затем вымыть их двукратно теплой проточной водой с мылом и насухо вытереть индивидуальным полотенцем (салфеткой) и повторно обработать кожным антисептиком в течение 2 мин.
6) при попадании крови или других биологических жидкостей на слизистые глаз их следует сразу же промыть водой или 1% раствором борной кислоты,
слизистую носа – обработать 1% раствором протаргола,
слизистую рта – прополоскать 70% раствором спирта, или 0,05% раствором марганцево-кислого калия, или 1% раствором борной кислоты.
7) Разборку, мойку, споласкивание медицинского инструментария, пипеток, лабораторной посуды, приборов или аппаратов, которые соприкасались с кровью или сывороткой, необходимо проводить в резиновых перчатках после предварительной дезинфекции (обеззараживания) любым дезинфицирующим раствором (п.2).
8) При наличии ран на руках, экссудативных поражений кожи или мокнущего дерматита, медработник на время заболевания отстраняется от ухода за пациентами и контактам с предметами для ухода за ними. При необходимости выполнения работы все повреждения должны быть закрыты напалечниками или лейкопластырем.
9) Поверхности рабочих столов в конце рабочего дня (а в случае загрязнения кровью – немедленно) обрабатываются дезинфицирующими средствами (п.2).
10) Если поверхность загрязнена кровью или сывороткой, процедуры выполняют дважды: немедленно и с интервалом в 15 минут.
11) Доставка образцов крови (сывороток) из отделений по территории госпиталя в лабораторию должна осуществляться в емкостях (контейнеры, стерилизационные коробки и др.) с закрывающимися крышками, из материала, который не портится при дезинфекции, категорически запрещается доставка образцов в руках или карманах одежды, сумках, портфелях и других предметах личного пользования. Образцы крови (сыворотки) должны доставляться в пробирках или флаконах, герметично закрытых резиновыми или ватно-марлевыми, обернутыми полиэтиленовой пленкой, пробками.
13)медицинским работникам (ранее не вакцинированным против ГВ), у которых произошел эпидемиологически значимый контакт с материалом, контаминированным (подозрительным) вирусом ГВ (через кожу - уколы иглами, порезы, травмирование нестерильными медицинскими инструментами и т.д.. или слизистые оболочки – попадание биологических жидкостей на конъюнктиву глаз, слизистые носа или рта) в кратчайшие сроки проводится (не позднее 2 дней) экстренная профилактика специфическим иммуноглобулином и иммунизация вакциной против гепатита В в разные участки тела3-х кратно по укороченной схеме: 0-1-2-6 месяца с последующим контролем за маркерами гепатита. Если контакт произошёл у ранее инфицированного сотрудника, то целесообразно определить уровень антител к поверхностному антигену в сыворотке крови. При наличии концентрации антител в титре 10 МЕ/л и выше вакцинопрофилактика не проводится, при отсутствии антител- целесообразно введение 1 дозы иммуноглобулина и бустерной дозу вакцины.
Для профилактики профессионального инфицирования ВИЧ и вирусами парентеральных гепатитов (ВГВ, ВГС) все медицинские работники, а в первую очередь те, которые по роду своей профессиональной деятельности имеют контакт с кровью (отделений хирургического профиля, переливания крови, лабораторных подразделений и др.), должны быть вакцинированы против вирусного гепатита В по схеме: 0-1-6 мес. Если медицинский работник ранее был вакцинирован против ГВ, тактика экстренной специфической профилактики в отношении его решается индивидуально и зависит от уровня напряженности его иммунитета. Пострадавшие, подвергшиеся риску инфицирования, должны наблюдаться не менее 6 месяцев у врача-инфекциониста (терапевта).
С целью экстренной профилактики ВИЧ- инфекции назначается азидотимидин в течение 1 месяца. Сочетание азидотимидина (ретровир) и ламивудина (эливир) усиливает антиретровирусную активность и преодолевает формирование резистентных штаммов.
14) О случае медицинской аварии (укола, пореза, попадание крови или другой биологической жидкости на поврежденную кожу или слизистую) при работе с инфицированным материалом, необходимо поставить в известность начальника отделения, зафиксировать случившееся в “журнале регистрации медицинских аварий” и направить информацию внештатному эпидемиологу госпиталя, главной медицинской сестре и взять под медицинское наблюдение с исследованием крови на антитела к ВИЧ через 3, 6 и 12 месяцев.
Опись аптечки “Анти - ВИЧ” (из расчета на одну рабочую смену).
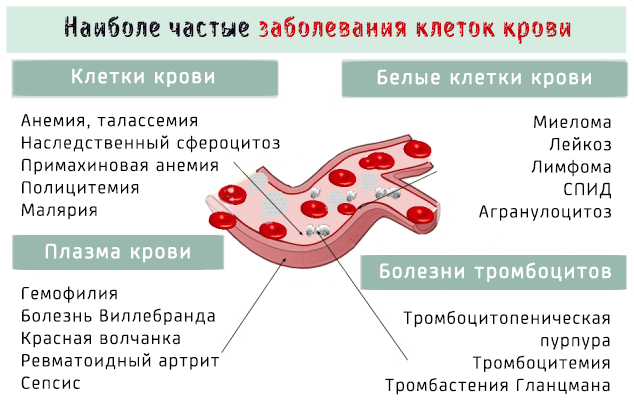
Заболевания крови поражают клеточные элементы крови, такие как тромбоциты, эритроциты и лейкоциты, или жидкую часть, т.е. плазму.
Давайте посмотрим, что это за болезни и проанализируем разнообразные симптомы, которыми каждая из них проявляется.
Особенности заболеваний крови
Когда мы говорим о заболеваниях крови , то имеем в виду определенные нарушения, которые поражают один или несколько элементов крови.
Заболевания крови могут затронуть клеточные элементы, то есть эритроциты, тромбоциты и другие клетки крови, так и её плазму.
Некоторые заболевания крови имеют генетическое происхождение, другие относятся к числу онкологических заболеваний, третьи связаны с дефицитом определенных веществ. В любом случае, они могут каснуться людей любой категории и возраста, от маленьких детей до пожилых людей.
Классификация гематологических заболеваний
Патологии крови могут классифицироваться в зависимости от сроков развития, от прогноза для жизни больного, от типа патологии и индивидуальной реакции на терапию, от типа пострадавших элементов крови.
В последнем случае заболевания крови могут влиять на:
- Красные кровяные клетки , т.е. все заболевания, которые приводят к уменьшению в производстве или увеличение разрушения этих клеток. В некоторых случаях заболевания приводят к чрезмерному увеличению объемов производства эритроцитов или связаны с наличием паразитов.
- Белые клетки крови , т.е. все заболевания, которые определяют изменения в производстве и числе клеток иммунитета.
- Тромбоциты , т.е. те патологии, которые определяют изменение формы и числа тромбоцитов и которые, соответственно, вызывают дефекты в процессе свертывания крови.
- Плазма , т.е. патологии жидкой части крови.
В дополнение к этому, заболевания крови разделяют в зависимости от причин:
- Генетические , т.е. возникающие из-за мутации одного или нескольких генов, что происходит спорадически или в силу наследственных причин.
- Наследственные , то есть связанные с генетической мутацией, которая передаётся от родителей к детям.
- Проблемы питания , т.е. вызванные дефицитом определенных веществ, которые должны поступать вместе питанием.
- Аутоиммунные , т.е. вызванные нарушениями в работе иммунной системы, которая атакует клетки крови.
- Инфекционные , т.е. связанные с передачей вируса или паразитов, например, через укусы насекомых.
- От терапии или патологии , т.е. последствие терапии на уровне костного мозга или других заболеваний, которые мешают нормальному процессу производства клеток крови.
Симптомы: как проявляются патологии крови
Симптоматология заболеваний крови отличается в зависимости от пострадавшего компонента крови.
В случае заболевания красных клеток крови, симптомы часто связаны с дефицитом кислорода и гемоглобина:
В случае болезни белых клеток крови среди симптомов отмечаются:
Патологии тромбоцитов могут проявляться:
- появлением пятен на коже, похожих на синяки, или беспричинным кровотечение, когда число тромбоцитов становится слишком низким
- образованием тромбов и сгустков, когда количество тромбоцитов чрезмерно
При наличии патологий плазмы могут проявляться:
- трудности свертывания крови
- кровотечения
Наиболее частые патологии крови
Попробуем теперь перечислить наиболее распространенные заболевания крови. Для удобства, разделив заболевания в зависимости от типа пострадавшей фракции крови.
Среди анемий наиболее известны:
- Серповидно-клеточная анемия : это генетически-наследственная патология и характеризуется изменением физической формы красных кровяных клеток, которые приобретают серповидную форму и которые легко ломаются.
- Железодефицитная анемия : это тип анемии, вызванный дефицитом железа из-за проблем питания или врожденных причин. Железо не правильно усваивается или поступает в недостаточном количестве, поэтому эритроциты и гемоглобин не формируются должным образом.
- Пернициозная анемия : обусловлена дефицитом витамина В12 из-за плохого питания или дефицита внутреннего фактора, необходимого для усвоения этого витамина. Из-за недостатка витамина В12 эритроциты не созревают должным образом.
- Аутоиммунные гемолитические анемии : объединяет несколько аутоиммунных заболеваний, при которых иммунная система атакует и уничтожает красные кровяные клетки. Причина часто неизвестна, но может быть следствием другого заболевания, такого как лимфома, или спровоцировано лекарствами.
- Апластическая анемия : заболевание характеризуется неспособностью костного мозга правильно производить красные кровяные клетки и другие клетки крови. Точная причина патологии неизвестна, но предполагают, что это связано с взаимодействием генетических факторов и факторов окружающей среды.
- Вторичная анемия хронических заболеваний : этот тип анемии появляется у пациентов, страдающих от хронических заболеваний, таких как почечная недостаточность. Так как в этом случае не производится фактор, необходимый для правильного синтеза и созревания эритроцитов.
- Талассемия : это наследственное заболевание, связанное с мутацией гена, что определяет развитие хронической анемии и что является потенциально смертельным для пациента.
- Наследственный А сфероцитоз : это генетически-наследственное заболевание, при котором нарушается образование протеинов мембраны эритроцитов. Это означает, что эритроциты могут быть легко разрушены и, как следствие, развивается анемия и увеличивается селезёнка.
- Дефицит G6DP : также известный как фавизм, это наследственное заболевание генетической природы, при котором не синтезируется фермент глюкозо-6-фосфат дегидрогеназы. Это определяет возникновение гемолитических кризисов (т.е. внезапное разрушение красных кровяных клеток), как ответ на разные причины, например, после приема некоторых продуктов питания, в том числе бобовых.
Среди других заболеваний крови, не классифицируемых как анемия, но которые влияют на красные клетки крови, мы имеем:
- Истинная полицитемия : противоположность анемии, при которой костный мозг производит слишком много красных кровяных клеток. Это редкое заболевание, протекает бессимптомно на ранних стадиях, но с течением времени может привести к летальному исходу из-за инсульта.
- Малярия : это паразитарное заболевание, вызываемое простейшими Plasmodium falciparum, которые проникают через укус комара Anopheles, питаются эритроцитами, вызывая их преждевременный распад.
Заболевания белых кровяных клеток имеют, в основном, опухолевую патологию, что определяет изменения в числе клеток иммунной системы (в основном лейкоцитоз, т.е. увеличение количества белых клеток в крови).
В числе таких заболеваний крови мы имеем:
- Миелома : опухоль, характерная для пожилых людей и которая поражает клетки иммунной системы. Существуют различные виды миеломы, но, в большинстве случаев, она проявляется распространенными болями в костях и наличием анемии.
- Лейкемия : это онкологическая патология, которая приводит к гиперпроизводству клеток крови, в частности, клеток иммунной системы. Существуют различные типы (миелоидная, острая, хроническая, лимфоидная) и поражает преимущественно молодых лиц и детей, хотя он может проявляться и у взрослых. В некоторых случаях имеет генетическое происхождение, но не является наследственной, в других случаях может быть определена воздействием факторов окружающей среды.
- Лимфома : рак, который влияет на клеточные линии B и T иммунной системы. Бывает двух основных типов, неходжкинская лимфома (самая распространенная форма) и лимфома Ходжкина, её развитие связано с влиянием инфекционных заболеваний и аутоиммунных заболеваний.
Среди других неонкологических патологий, которые поражают белые клетки крови, мы можем упомянуть:
- СПИД : то есть синдром приобретенного иммунодефицита, это патология инфекционного вирусного происхождения (вирус ВИЧ), которая передается через кровь или половые отношения. Вирус ВИЧ-инфекции паразитирует на уровне лимфоцитов CD4+, уничтожает их и вызывает резкое ослабление иммунитета. Организм становится очень уязвимым к инфекциям.
- Детский агранулоцитоз : наследственное заболевание, которое приводит к нейтропении (уменьшение уровня нейтрофилов), что обусловлено мутациями генов, которые кодируют белок под названием эластин. Следствием является повышенная восприимчивость организма к инфекциям. Будучи врожденной патологией, симптомы могут появляться с самого рождения.
- Синдром Хедиака-Хигаши : это редкое наследственное заболевание, связанное с альбинизмом, которая влияет на производство естественных клеток-киллеров иммунной системы. Это вызвано мутацией генов и часто приводит к смерти субъекта из-за рецидивирующих инфекций дыхательных путей.
Патологии, которые влияют на тромбоциты и приводят к появлению дефектов свертывания крови, так как эти клетки участвуют в процессах свертывания крови.
В числе таких заболеваний мы имеем:
- Тромбоцитопеническая пурпура : это болезнь, при которой наблюдается снижение количества тромбоцитов в результате аутоиммунных процессов, разрушающих тромбоциты в крови. Отмечается увеличение времени свертывания крови и образования тромбов. Причину до сих пор четко не определена, но отмечают влияние временных состояний, таких как беременность, и генетических факторов.
- Базовая тромбоцитемия : в этом случае костный мозг производит чрезмерное количество тромбоцитов. Причина также не полностью ясна, так как патология является очень редкой. Приводит к чрезмерному образованию сгустков, что может привести к обструкции артерий и вен, вызвать инсульт или инфаркт.
- Идиопатическая тромбоцитопеническая пурпура : это аутоиммунная патология, при которой мы наблюдаем снижение числа тромбоцитов (тромбоцитопения). Причины на сегодняшний день неизвестны, а патология проявляется тяжелым кровотечением.
- Тромбоастения Глазмана : это патология, при которой тромбоциты теряют способность к агрегации между собой и взаимодействия с фибриногеном, чтобы сформировать сгусток крови. Это редкое заболевание, вызванное отсутствием или дефицитом специального белка на поверхности тромбоцитов. Вызывает частые кровотечения.
Патологии плазмы включают все те заболевания, которые вызваны системным состоянием или недостатком веществ, присутствующих в крови, например:
- Гемофилия : генетическая наследственная патология, связанная с Х-хромосомой, что вызывает частые кровотечения из-за отсутствия одного из факторов свертывания крови, обычно присутствующих в плазме крови: фактор 8 (при гемофилии типа A) или фактор 9 (при гемофилии типа B). Следствием этого является неспособность крови свертываться должным образом, поэтому даже маленькая поверхностная рана может привести к фатальному кровотечению.
- Болезнь Виллебранда : это патология, связанная с дефицитом фактора Виллебранда, что проявляется кровотечениями и неспособностью крови правильно свернуться. Существует в трёх различных формах. Это генетическое заболевание, вызванное изменением на уровне хромосомы 12.
- Распространенная внутрисосудистая коагуляция : это очень опасное заболевание и часто смертельное, так как вызывает образование тромбов в различных сосудах, приводящих к ишемическому повреждению органов и тканей. Развивается из-за массовой активации факторов свертывания крови в силу различных причин, таких как отравления, опухоли и инфекции.
- Аутоиммунные заболевания : такие как ревматоидный артрит и красная волчанка, что обусловлено наличием в плазме крови антител против клеток суставов, в первом случае, или против различных органов и тканей, и во втором случае.
- Заражение крови : поражает преимущественно пожилых людей и людей с ослабленным иммунитетом. Это состояние, характеризующееся инфекционном процессом в крови, который затем распространяется на все органы и ткани. Бактерии в этом случае локализуются на уровне плазмы крови, в результате заражение приобретает системный характер.
Регулярные медицинские осмотры очень важны для раннего выявления заболеваний крови и победы даже над самыми агрессивными!
УНИВЕРСАЛЬНЫЕ МЕРЫ ПРЕДОСТОРОЖНОСТИ
При работе с кровью или другими жидкостями организма есть типичные меры предосторожности для предотвращения нежелательного и непреднамеренного контакта, которым следуют все медицинские работники. Даже если вы не имеете отношения к медицине, запомните эти меры, они будут полезны для ситуаций, когда вы не хотите подвергаться риску получить заболевание. К ним относятся:
1) Защитные барьеры - перчатки, маски, халаты, очки и т.д. Если у вас аллергия на латекс, есть альтернативные материалы, такие как нитрил, полиуретан, полиизопрена и другие. Стоимость варьируется в зависимости от типа материала.
2) Мыть руки, тщательно, особенно после контакта с чем-либо.
3) Иглы не должны соприкасаться ни с какой из частей тела.
4) Утилизация одноразового использования (одноразовых) шприцев в контейнер для острых инструментов.
5) Рекомендуется стерилизация не одноразовых лезвий перед использованием - сухой духовки высокой температуры и автоклавы (или проще - в скороварке).
6) Прочистить раны, чтобы предотвратить заражение крови (подробнее см. ниже).
Следующий список болезней - примеры того, почему крайне ВАЖНО провериться Вам и Вашему донору, и почему вы должны в любое время принимать меры предосторожности, если вы не хотите риска - заболевания могут быть переданы донору, так же, как и передаются от донора. Это далеко не полный список - я охватил лишь те болезни, риск заражения которыми наиболее высок, но помимо этого есть и другие, не менее распространенные, о которых я промолчал, кроме того, встречабтся редкие заболевания, которые я здесь не рассматривал.
Причины: Низкий уровень гигиены и санитарии.
Вакцина есть? Да
Возможность избежать? Да
Фатальная? Не всегда
Симптомы: Обычно наблюдается у взрослых чаще, чем у детей - желтуха (пожелтение кожи), усталость, боли в животе, потеря аппетита, тошнота, диарея и / или лихорадка.
Другие заметки: У Гепатита А обычно нет хронической формы. После того как вы переболели Гепатитом А, вы не можете заразиться им снова. Как правило, распространяется при контакте с зараженными фекалиями, поэтому советуем всегда мыть руки после посещения туалета.
Причины: Контакт с кровью или жидкостями организма инфицированного человека. Хотя часто приходит на ум незащищенный секс и использование одноразовых игл, надо учитывать и другие источники заражения, такие как зубные щетки, бритвы и другие личные вещи, а также тату-оборудование, которое не было надлежащим образом стерилизовано.
Вакцина есть? Да
Возможность избежать? Да
Фатальная? В случае хронической инфекции - 15-25% случаев.
Симптомы: Около 30% инфицированных людей не имеют НИКАКИХ признаков или симптомов. Обычно наблюдается у взрослых чаще, чем у детей - желтуха (пожелтение кожи), усталость, боли в животе, потеря аппетита, тошнота, рвота и / или боли в суставах.
Другие заметки: Может стать хронической инфекцией, если не лечить, а если болезнь перейдет в хроническую форму, то смерть может наступить в 15-25% случаев.
Причины: Контакт с кровью или жидкостями организма инфицированного человека. Хотя часто приходит на ум незащищенный секс и использование одноразовых игл, надо учитывать и другие источники заражения, такие как зубные щетки, бритвы и другие личные вещи, а также тату оборудование, которое не было надлежащим образом стерилизовано.
Вакцина есть? Нет
Возможность избежать? Да
Фатальная? В 1-5% случаев смертельный исход, а также риск развития гепатита B
Симптомы: 80% инфицированных людей не имеют симптомов. Когда они проявляются, то симптомы следующие: желтуха, усталость, темная моча, боли в животе, потеря аппетита и / или тошнота.
Причины: Контакт с кровью или жидкостями организма инфицированного человека. Хотя часто приходит на ум незащищенный секс и использование одноразовых игл, надо учитывать и другие источники заражения, такие как зубные щетки, бритвы и другие личные вещи, а также тату оборудование, которое не было надлежащим образом стерилизовано.
Вакцина есть? Нет
Возможность избежать? Да
Фатальная? Возможно, может потребоваться пересадка печени, если болезнь достаточно сильно прогрессировала.
Симптомы: Желтуха, усталость, боли в животе, потеря аппетита, тошнота, рвота, боли в суставах и / или темная (черного или коричневого чайного цвета) моча.
Другие заметки: Может быть со-инфекция (происходят одновременно) или суперинфекция у людей с гепатитом B. Заболевания печени в этом случае чаще.
Причины: Загрязненная пища или вода, присутствует в кале инфицированных людей и животных.
Вакцина есть? Специально для Гепатита D нет, однако вакцина от Гепатита B предотвращает сочетание инфекций Гепатит В / Гепатит D.
Возможность избежать? Да
Фатальная? Неизвестно.
Симптомы: Могут появиться в течение от 2 до 20 дней после заражения и обычно включают в себя красноту и чувствительность кожи, затем волдыри. Гриппоподобные симптомы являются общими, и мочеиспускание может быть болезненным.
Другие заметки: Человек может быть зараженным без каких-либо видимых признаков - не у каждого появляются волдыри или другие типичные признаки.
Причины: Прикосновение к зараженной коже. Как правило, это подразумевает контакт с открытой раной, но у некоторых людей, болезнь проходит без видимых симптомов и, тем не менее, они разносчики инфекции. Это означает, что вирус будет распространяться без видимых открытых ран.
Вакцина есть? Пока нет, но она находится в стадии разработки
Возможность избежать? Да
Фатальная? Случаи неизвестны
Симптомы: Желтуха, усталость, боль в животе, потеря аппетита, тошнота, рвота и/или темная моча.
Другие заметки: Большой риск заражения в развивающихся странах, но практически во всех странах можно найти инфицированных.
Причины: Заражение через повреждённые кожные покровы и слизистые оболочки. Кроме того, может быть передан от матери к ребенку во время беременности, родов или кормления грудью.
Вакцина доступна? Нет.
Возможность избежать? Да
Фатальная? В большинстве случаев - да
Симптомы: ВИЧ / СПИД симптомы могут имитировать другие заболевания, единственный надежный способ узнать - это пройти тест. Симптомы могут включать быструю потерю веса, сухой кашель, лихорадку / ночную потливость, хроническую усталость, опухание лимфатических узлов, понос, резкую потерю аппетита и другое.
Другие примечания: известны по меньшей мере две основные формы - одна обычная разновидность замедленного действия, которая знакома большинству людей, однако, в конце 2004 в начале 2005 годов, появилась новая форма, которая длится весь период болезни и включает медленную (с муками, страданиями) смерть в течении 6 месяцев. Вы не можете полагаться на один симптом, чтобы установить действительно ли вы или кто-нибудь другой имеет ВИЧ/СПИД. Если вы нуждаетесь в тесте, то следует обратиться к местному (участковому) врачу, в клинику, государственный медицинский центр или в любое другое специализированное место, где можно сделать этот тест.
Губкообразная энцефалопатия (BSE / "коровье бешенство")
Болезнь Крейтцфельдта-Якоба (CJD, вБКЯ, nvCJD)
Куру (болезнь распространяется в основном в людоедских обществах - не рассматривается в этой статье).
Причины: Зараженные белки (прионы) попадают из зараженной крови или мяса. Путем переливания крови от инфецированных лиц. Или при употреблении в пищу зараженного мяса больных животных - вирус распространяется в мозг, спинной мозг, сетчатку, спинные ганглии (комок нервов у основания позвоночника), дистальную подвздошную кишку (нижняя часть тонкого кишечника ) и костный мозг, считается, что эти органы наиболее подверженны заражению, и если средства переработки недостаточно чисты, заражённые части могут прикасаться к незаражённым.
Вакцина есть? Нет
Возможность избежать? Да
Фатальная? Да - 100% (при лечении или без него)
Симптомы:
BSE: Характеризуется потерей координации движения, слабоумием, параличом и в конечном итоге смертью обычно после пневмонии.
CJD / др.: Начиная с психических или чувственных отклонений, нарушения координации (в начале) и заканчивая слабоумием и мышечными спазмами на последних этапах болезни.
Другие заметки: Кроме того, коровье бешенство, BSE и CJD / вБКЯ / nvCJD были найдены у лосей, оленей и других парнокопытных животных. Кроме того, болезнь, называемая "Почесуха", наблюдаемая у овец, считается источником BSE у коров, когда части животных используются в корм рогатому скоту.
Причины: Любые патогенные организмы (бактерии, грибки, вирусы) могут вызвать сепсис и септический шок. Эти организмы могут попасть в организм несколькими путями - в местах другой инфекции, хирургических процедур, капельниц / игл, катетеров и физических травм, которые нарушают целостность кожи. Сепсисом заражаются примерно 66% пациентов в больницах.
Вакцина есть? Нет
Возможность избежать? Да
Фатальная? Да, 5-60% смерть в зависимости от осложняющих факторов: каким является заражённый организм и какова его иммунная система.
Симптомы: у большинства пациентов есть лихорадка и простуда, которые появляются резко. У некоторых могут быть низкая температура тела, быстрое дыхание, изменения в психическом состоянии, и т.д. Может также развиться потеря интереса к еде или или окружающим. Если это вызывается бактериями менингита, может быть геморрагическая сыпь - группы крошечных пятен крови, которые похожи на уколы булавки. При отсутствии лечения они постепенно становятся больше и начинают выглядеть свежими синяками.
Другие заметки: Не будьте глупыми - ведь это так просто предотвратить путем обеззараживания любых ран, нет никакого оправдания для несоблюдения правил гигиены.
Причины: Как правило, при сексуальных контактах; открытая рана распространит микроб через слизистую оболочку или поврежденную кожу. Он может передаваться от матери к ребенку во время беременности.
Вакцина есть? Нет
Возможность избежать? Да
Фатальная? Да, если ее не лечить
Симптомы: Первичная стадия - рана в месте инфекции, которая исчезает в течение нескольких недель. Вторичная стадия - сыпь на коже размером с пенни, которая появляется спустя 3-6 недель после того, как раны появляются. Сыпь может зажить в течение нескольких недель или месяцев. Вторая стадия является инфекционной! Если болезнь является невылеченной и прогрессирует к третичной стадии, бактерии нападают на сердце, глаза, мозг, нервную систему, кости, суставы или почти любую другую часть тела.
Если болезнь проникает в нервную систему - она называется нейросифилисом, тогда время от инфицирования до появления симптомов может занять до 20 лет.
Другие заметки: Сифилис увеличивает риск передачи или приобретения ВИЧ/СПИДА на 300-500 %. Симптомы могут напоминать множество других болезней, таким образом сифилис часто оставляют невылеченным очень долго. Даже если болезнь распознана и вылечена, ущерб, уже нанесенный органам и частям тела, не может быть полностью ликвидирован.

Перевод: Drakula1666 и Walkiriya.
(собственность vampirecommunity.ru)
Читайте также:


