Какие виды периостита характерны для остеогенной саркомы

Остеобластокластома, или гигантоклеточная опухоль. Особенность опухоли состоит в ее морфологическом строении; наряду с одноядерными овальными клетками типа остеобластов имеются многоядерные крупные гигантские клетки, выполняющие роль остеокластов; по межклеточным промежуткам свободно циркулирует кровь. В связи с особенностями строения опухоль имеет преимущественно литический характер с разрушением здоровой кости. Несмотря на то что различают три формы опухоли — литическую, активно-кистозную и пассивно-кистозную, они дают рентгенологически и макроскопически симптомы кисты. Костная киста всегда располагается в центре кости, у детей первично всегда в метафизе. Опухолевая ткань, разрастаясь, истончает кортикальный слой, веретенообразно его вздувает, разрушает эпифизарный хрящ и поражает эпифиз. В далеко зашедших случаях опухоль прорывает надкостницу и прорастает в мягкие ткани. Литическая форма обладает большой способностью к разрушению окружающей кости и растет интенсивнее, чем активно-кистозная. Различают доброкачественную и злокачественную формы остеобластокластомы. Для детей типична доброкачественная форма, злокачественные формы у них встречаются редко. Клинически гигантоклеточные опухоли кости у детей долго текут бессимптомно и в половине случаев обнаруживаются при появлении патологического перелома, очень характерного для этого вида новообразований кистозных форм. Опухоль выявляется при значительном разрастании патологической ткани внутри кости, когда появляется болезненность при отсутствии внешних деформаций. Лишь при большом разрастании обнаруживается вздутие кожи, появляются сеть расширенных кожных вен и ограничение движений в суставе. Наиболее часто остеобластокластомы у детей поражают верхний метафиз плечевой кости и верхний метафиз бедренной кости (шейку бедра и межвертельную область), далее по частоте следует нижний метафиз бедра, болыпеберцовая и малоберцовая кости, ребра, ключица, лопатка, кости таза. Несмотря на доброкачественный характер остеобластокластом, у детей, они, разрастаясь, оставляют большие разрушения (ложные суставы, отставание конечности в росте). Только резекция кости может привести к выздоровлению. Лучевая терапия у детей нерациональна.
Опухоль Юинга относится к опухолям скелета, но ее основу составляет не остеогенная ткань. До настоящего времени гистогенез опухоли окончательно не установлен. Опухоль может поражать любую кость, но преимущественно поражаются диафизы длинных трубчатых костей голени. В плоских костях первичный очаг чаще всего локализуется в ребрах и костях таза.
Клиника и диагностика. У больных с саркомой Юинга обычно наблюдаются лихорадка, лейкоцитоз, увеличение СОЭ. Местные проявления подобны таковым при остеосаркоме, однако более выражена болезненность при пальпации опухоли. Наличие участков размягчения и выраженный отек конечности. Рентгенологически обычно обнаруживают диафизарные очаги литической деструкции с очень агрессивным инвазивным контуром и плохо дифференцированными краями. При этом, как правило, наблюдается выраженная периостальная реакция в виде параллельного многослойного контура — так называемый симптом луковичной кожуры. Признаком инвазивного роста является разрушение коркового слоя и надкостницы (симптом козырька). Часто вокруг костного дефекта на рентгенограммах видна тень от прорастания опухоли в окружающие мягкие ткани.
Лечение. Саркома Юинга по сравнению с другими злокачественными новообразованиями костей высокочувствительна к лучевому воздействию и противоопухолевым препаратам. Путем сочетания лучевой и полихимиотерапии можно добиться стойкого эффекта со стороны первичной опухоли и даже ее метастазов. В отличие от остеосаркомы саркома Юинга в первую очередь часто поражает метастазами регионарные лимфатические узлы и кости (прежде всего позвоночник и кости черепа). Учитывая свойство саркомы Юинга распространяться по костномозговому каналу и метастазировать в лимфатические узлы, облучению подвергается не только место поражения, но и вся кость, а также зона регионарных лимфатических узлов. Одновременно с облучением необходимо проводить полихимиотерапию. Показания к оперативному лечению у больных с саркомой Юинга резко ограничены, так как присоединение к консервативной химиолучевой терапии даже радикальных операций в виде ампутации не улучшает результатов лечения.
Последнее изменение этой страницы: 2017-02-17; Нарушение авторского права страницы
[youtube.player]При наклонности опухоли к остеобластическим явлениям отслоенная надкостница вызывает появление веретенообразно вздутого периостита. Гиперостоз, вызванный ростом опухоли, отслойкой надкостницы и ее повышенной остеобластической деятельностью, на отдельных участках прерывается и также может дать картину костного козырька, контуры которого на этой стадии болезни уже очень четкие, как и выраженный периостит.
Для остеогенных сарком у детей характерным рентгенологическим признаком является симптом игольчатого периостита. В связи с обилием сосудов и сосудистых анастомозов в надкостнице растущего организма при оттеснении надкостницы растущей опухолью остеобласты продуцируют кость вдоль стенок кровеносных сосудов, костные иглы (спикулы) располагаются в виде частокола, перпендикулярно к кости и веерообразно.
Симптом спикул при остеогенной саркоме локтевой кости
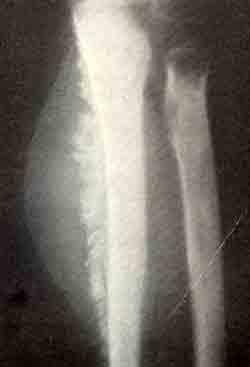

Венограмма.
Распространение спикул вдоль сосудов при саркоме лучевой кости.
Как показали наши морфологические исследования с применением ангиографии ампутированных конечностей, отложение костного вещества в виде спикул соответствует обызвествлению сосудов. По данным литературы, этот симптом встречается и у взрослых.
Так, Ю. А. Рабинович (1958) отметил его у 16 из 30 больных. Нами симптом игольчатого периостита наблюдался при поражении не только трубчатых костей, но и костей черепа и таза, и отсутствовал лишь у 1/4 больных.
Кроме указанных двух форм остеогенной саркомы, которые независимо от преобладания остеолитических или остеобластических процессов начинаются с остеопороза и разрушения кости, у детей описана так называемая склерозирующая саркома (O. A. Рейнберг, 1964), начинающаяся с остеосклероза и характеризующаяся значительными периостальными наложениями. Эта трудная для диагностики форма остеогенных сарком встречается довольно редко.
Прогноз при хондромах у детей следует определять осторожно, так как в функциональном отношении больных ожидают большие деформации, а прогноз для жизни плохой при хондромах длинных трубчатых костей и при множественных хондромах, которые могут малигпизироваться у взрослых. Herzog (1944) сообщил о 38-летнем больном, у которого в возрасте 1,5 лет были обнаружены множественные хондромы. В возрасте 16…
Лечение больных с хондросаркомой состоит в радикальном хирургическом вмешательстве в сочетании с лекарственной противоопухолевой терапией. Лучевая терапия, по единодушному мнению авторов, при хондросаркоме безуспешна. Она лишь временно ослабляет боли, слегка задерживая рост опухоли, что имело место в анемнезе у 2 наших больных. По данным некоторых исследователей (Hatcher, 1956), лучевая терапия даже вредна, так как приводит…
Хондробластома кости относится к новообразованиям скелета, довольно редко встречающимся и недостаточно изученным. Согласно нашим данным, она встретилась в 1,1% случаев среди истинных опухолей скелета и дисплазии у детей. По статистике Kunkell, Dahlin и Young (1956), у лиц разного возраста хондробластома составляет 1 % по отношению ко всем первичным опухолям костей. В 1931 г. Codman, располагая…
Резекцию кости следует производить с обязательным удалением надкостницы и части мягких тканей. Дефект может быть с успехом замещен гомотрансплантатом. У Гали Ж., 9 лет, по поводу хондросаркомы дистального конца бедра с разрушением эпифиза произведена резекция конца бедра на уровне средней трети кости, а дефект замещен суставным гомотрансплантатом (срок наблюдения 6 лет). У Игоря Д., 9…
Хондробластома кости характерна для молодых людей с незавершенным эпифизарным ростом, преимущественно поражаются лица в возрасте от 10 до 20 лет. Jaffe определяет возраст в 13 — 17 лет, Coley и Dargeon — в 12 — 25 лет, Р. Е. Житницкий — в 9 — 38 лет. В наших наблюдениях в возрасте 5 и 7 лет…
[youtube.player]ОСТЕОГЕННАЯ САРКОМА (греч, osteon кость + gennao рождать, производить; саркома; син. остеосаркома) — злокачественная опухоль, развивающаяся из костной ткани и характеризующаяся образованием атипичной кости или остеоида.
Термин предложен в 1920 г. Юингом (J. Ewing) для обозначения всех возникающих в кости сарком. В последующем самостоятельное значение приобрели хондросаркома (см.), фибросаркома (см.) и паростальная саркома (см)).
О. с.— одна из основных форм первичных злокачественных опухолей скелета; по различным данным составляет от 30 до 60% первичных сарком костей.
Этиология не выяснена. В патогенезе О. с., по мнению Н. А. Краевского и Ю. Н. Соловьева (1971), важную роль играет связанное с возрастом ускорение роста скелета. Чаще встречается у детей, подростков и лиц моложе 30 лет; до 90% случаев заболевания приходится на второе десятилетие жизни, т. е. на период наиболее интенсивного роста скелета. В пожилом возрасте О. с. возникает реже, как правило, на фоне предшествующих патол, процессов (болезни Педжета, хрон, остеомиелита и др.). У мужчин встречается несколько чаще, чем у женщин. Наиболее типичной локализацией О. с. являются метафизы длинных трубчатых костей, особенно дистальный метафиз бедренной кости, проксимальный метафиз большеберцовой и малоберцовой костей, а также проксимальный метафиз плечевой кости. О. с., возникающая на фоне болезни Педжета, нередко локализуется в костях черепа и таза, проксимальном отделе бедренной кости.
О. с. обычно характеризуется монооссальным поражением. Однако Г. В. Менжинской (1973) и Дейвидсоном (J. W. Davidson) с соавт. (1965) описаны случаи О. с. с множественным поражением костей. Отсутствие метастазов в легких и локализация опухолевых очагов в нескольких наиболее типичных для О. с. зонах могут, по-видимому, свидетельствовать в пользу первичного множественного поражения.
Патологическая анатомия

Замещая костную ткань, О. с. может выходить за ее пределы и достигать в диам. 25—30 см и более. На разрезе опухоль имеет пестрый вид за счет очагов некроза и кровоизлияний, участков опухолевого и реактивного костеобразования. Консистенция опухоли зависит от выраженности процессов костеобразования, характеризующихся почти полной эбурнеацией зоны поражения или наличием лишь единичных мелких очагов костеобразования. Чаще участки оссификации в опухоли чередуются с очагами хрящевой консистенции и полями без признаков обызвествления или костеобразования. Обычно опухоль не имеет макроскопических признаков инфильтрирующего роста, и в большинстве случаев возможно отделить ее от окружающих тканей. Как правило, О. с. не прорастает в суставной хрящ, а проникает в сустав по тканям его капсулы. Корковое вещество кости на большем или меньшем протяжении разрушено, опухоль заполняет костномозговую полость, оттесняет мягкие ткани и муфтообразно окружает кость (рис. 1). При значительном разрушении коркового вещества может наступить патол, перелом кости. В пораженной конечности часто наблюдаются признаки нарушения кровообращения и лимфооттока.

По микроскопическому строению выделяют остеопластический, остеолитический и смешанный морфол, варианты опухоли, в основном — по степени опухолевого костеобразования. Остеопластический (остеосклеротический) вариант характеризуется наклонностью к образованию атипичной опухолевой кости, к-рая интенсивно обызвествлена и в нек-рых участках подвергается эбурнеации. Остеолитический вариант отличается слабо выраженными, но весьма разнообразными процессами опухолевого остеогенеза — от участков необызвествленного опухолевого остеоида до формирования атипичных костных структур. Преобладает клеточный опухолевый компонент, обычно полиморфного состава, нередко с гигантскими одно- и многоядерными формами и значительным количеством фигур деления (рис. 2). При смешанном варианте наблюдается наличие хрящевого компонента. Клеточный состав О. с. чрезвычайно разнообразен. В одних опухолях клетки сходны с остеобластами, в других или в разных зонах одной и той же опухоли создается картина, сходная с фибросаркомой; клетки могут приобретать такую степень анаплазии, что опухоль со слабо выраженными признаками остеогенеза может быть названа полиморфно-клеточной саркомой. В периферических отделах опухоли (обычно вблизи надкостницы) отмечается реактивное костеобразование.
Клиническая картина
Основным клин, симптомом заболевания являются боли, к-рые вначале нерезко выражены, но в последующем усиливаются и приобретают постоянный характер (особенно в ночное время). После полной иммобилизации конечности они, как правило, не прекращаются. В ряде случаев в анамнезе имеются данные о травме. При осмотре пораженного отдела скелета определяется болезненная при пальпации опухоль. Кожа над ней напряжена, горячая на ощупь, с расширенной сетью подкожных вен. Иногда отмечается отек мягких тканей. Часто наблюдается нарушение функции конечности — хромота, ограничение подвижности в находящемся рядом суставе, сгибательная контрактура. В анализах крови отмечают ускоренную РОЭ, увеличение количества лейкоцитов. В поздних стадиях болезни появляется прогрессирующая анемия. По данным В. Я. Шлапоберс-кого, Коули (W. В. Coley) и др., нередко отмечается увеличение активности щелочной фосфатазы сыворотки крови.
Для О. с. характерно гематогенное метастазирование в легкие. По данным Всесоюзного онкологического научного центра АМН СССР, при О. с. метастазы выявляют у 75,8% больных.
Диагноз практически невозможен без рентгенол, исследования, задачей к-рого является установление остеогенного происхождения опухоли, характера и протяженности поражения кости, заинтересованности окружающих тканей. Для этого производят рентгенографию кости, в ряде случаев дополняя ее рентгенографией с прямым увеличением и томографией. При рентгенол. исследовании грудной клетки могут быть выявлены шаровидной формы метастазы О. с. в легкие.
Рентгенол, картина О. с. многообразна. Содержание в опухоли преимущественно остеоидной ткани и хряща обусловливает картину остеолитического поражения. Преобладание процессов опухолевого и реактивного костеобразования создает рентгенол, картину остеосклеротического варианта О. с. Смешанный вариант О. с. проявляется рентгенологически примерно равным сочетанием процессов костеобразования и деструкции.
Остеолитический вариант О. с. проявляется в виде очага деструкции костной ткани неправильной формы и нечеткими контурами в эпиметафизе длинной трубчатой кости. Разрежение структуры костной ткани вначале может быть столь незначительным, что обнаруживается только на томограммах. При поражении коркового вещества кости оно выглядит неравномерно узурированным изнутри, что создает картину мелкоочаговой деструкции на фоне крупного очага остеолиза (см.).

По мере роста опухоли надкостница приподнимается и отслаивается, за счет чего на границе коркового вещества и опухоли возникает периостальный козырек, к-рый формируется у полюсов опухоли, прорастающей за пределы коркового вещества (рис. 3). Этот процесс идет параллельно с процессом разрушения цилиндра кости и замещением костных структур опухолевыми массами, прозрачными для рентгеновских лучей. В связи с этим пораженный метафиз кости выглядит как бы обрубленным. Т. к. распространение опухоли происходит не только по всему поперечнику кости, но и по длиннику поднадкостнично, то истинная граница опухоли располагается за пределами видимого на снимке дефекта.

При остеосклеротическом варианте О. с. участок поражения на рентгенограмме имеет неровные очертания, выглядит резко уплотненным, бесструктурным (рис. 4). В мягкотканном компоненте опухоли могут быть видны костные включения.

При смешанном варианте О. с. наряду с признаками деструктивного процесса на рентгенограмме видно хлопьевидное или облаковидное уплотнение кости. В ряде случаев наблюдается рентгенол. симптом, так наз. спикул, или лучистый периостит, к-рый проявляется в виде линейных костной плотности теней, исходящих из кости и образующих веерообразный, или лучистый, рисунок (рис. 5). Их появление обусловлено прорастанием опухоли за пределы коркового вещества, реактивным и опухолевым костеобразованием по ходу сосудов, к-рые следуют за оттесненной, отслоенной надкостницей. Внекостно растущая часть опухоли повышает плотность тени мягких тканей на уровне поражения. Местные изменения сопровождаются остеопорозом кости на остальном ее протяжении, что связано как с функц, бездеятельностью конечности, так и с нейротрофическими нарушениями.
Дифференциальный диагноз проводят с хондросаркомой (см.), ретикулосаркомой (см.), опухолью Юинга (см. Юинга опухоль), поднадкостничной гематомой.
Лечение
Применяют оперативное лечение, лучевую терапию, назначают противоопухолевые средства. Выбор метода лечения зависит от общего состояния больного, локализации и распространенности опухолевого процесса. Ведущим методом является оперативное удаление первичного опухолевого очага путем ампутации в пределах здоровых тканей или экзартикуляции конечности.
По поводу О. с. дистального отдела бедренной кости в ряде случаев возможна подвертельная ампутация бедра. При поражении проксимального отдела плечевой кости производят межлопаточно-грудную ампутацию. После удаления первичного очага рекомендуют начинать профилактическую химиотерапию, направленную на подавление клинически не определяемых метастазов. Выявленная чувствительность метастазов О. с. к адриамицину и высоким дозам метотрексата послужила основанием для применения их в профилактических целях. H. Н. Трапезников (1977), Теффт (М. Tefft) с соавт. (1977), Увос (A. G. Huvos) с соавт. (1977) рекомендуют проводить прерывистые курсы химиотерапии на протяжении одного-двух лет. Противоопухолевые средства используют также при генерализованных формах опухоли. Активно разрабатываются вопросы лечения ее метастазов в легкие. По данным Кортеса (Е. P. Cortes) с соавт. (1972, 1975), наметились благоприятные перспективы при применении противоопухолевого антибиотика адриамицина. Розен (G. Rosen) с соавт. (1974) отметили регрессию выявленных с помощью рентгенол. исследования метастазов опухоли при применении комбинации винкристина, адриамицина, метотрексата; опубликованы положительные результаты при использовании высоких доз метотрексата.
Применение лучевой терапии как самостоятельного метода лечения ограничено из-за низкой радиочувствительности О. с. Проводят лучевую терапию как составную часть комбинированного лечения, а также с паллиативной целью, напр, в случае отказа от оперативного лечения. При этом уменьшаются боли и сокращается мягкотканная часть опухоли. Гамма-терапия (см.) в суммарной дозе 7000—9000 рад (70— 90 Гр) за 7—8 нед. приводит к наиболее благоприятным результатам. Сразу же после завершения курса лучевой терапии или через 4—6 мес. производят операцию.
Прогноз неблагоприятный, особенно у детей в возрасте до 10 лет. По данным Потдара (G. G. Potdar, 1970), Макоув (R. С. Marco ve) с соавт. (1970), более 5 лет живут от 10 до 22% больных. По данным Сатоу (W. W. Sutow, 1975), Яффе (N. Jaffe) с соавт. (1976), использование профилактической химиотерапии после радикальной операции отдаляет время появления метастазов при О. с. у 50—65% больных на 18 мес., в то время как после оперативного лечения без профилактической химиотерапии к этому времени у 95% больных выявляются метастазы.
Библиография: Виноградова Т. П. Опухоли костей, с. 150, М., 1973; Волков М. В. Болезни костей у детей, с. 152, М., 1974; Габуния Р. И. и др. Сравнительные данные радиоизотопного и рентгенологических методов исследования при некоторых опухолях остеогенной группы, Вопр, онкол., т. 23, № 2, с. 25, 1977, библиогр.; Лагунова И. Г. Опухоли скелета, М., 1962; Маннаков И. С. и Цыб А. Ф. Ангиография в дифференциальной диагностике опухолей костей, Вестн, рентгенол. и радиол., № 3, с. 3, 1977; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1 — 2, М., 1964; Руководство по патологоанатомической диагностике опухолей человека, под ред. Н. А. Краевского и А. В. Смольянникова, с. 380, М., 1976; Трапезников H. Н. и Ерёмина Л. А. Роль химиотерапии в комплексном лечении злокачественных опухолей костей, Тер. арх., т. 49, № 8, с. 15, 1977; Cope land М. М. Primary malignant tumors of bone, Cancer, v. 20, p. 738, 1967; Cortes E. P. a.o. Adriamycin (NSC-123127) in 87 patients with osteosarcoma, Cancer Chemother. Rep., v. 6, pt 3, p. 305, 1975; Dahl in D. C. a. Coventry М. B. Osteogenic sarcoma, J. Bone Jt Surg., v. 49-A, p. 101, 1967; G e s c h i c-terC. F. a. Copeland M. M. Tumors of bone, Philadelphia, 1949; J af-f e N. a. F r e i E. Osteogenic sarc@ma, CA (N. Y.), v. 6, p. 351, 1976; Lichtenstein L. Bone tumors, p. 220, St Louis, 1977; M a r c o v e R. C. a. o. Osteogenic sarcoma under the age of twenty-one, J. Bone Jt Surg., v. 52-A, p. 411, 1970; Pratt C. a.o. Adjuvant multiple drug chemotherapy for osteosarcoma of the extremity, Cancer, v. 39, p. 51, 1977; R o-s e n G. a. o. High-dose methotrexate with citrovorum factor rescue and adriamycin in childhood osteogenic sarcoma, ibid., v. 33, p. 1151,1974; Tef f t IVI., C h a-b o r a Б.М. a. Rosen G. Radiation in bone sarcomas, ibid., v. 39, suppl., p. 806, 1977.
H. H. Трапезников; H. И. Рыбакова (рент.).
стеогенная саркома – это особая разновидность злокачественных опухолей, которые образуются из клеток костной ткани. Злокачественная пролиферация клеток костей чаще всего начинается в период активного роста скелета. Таким образом, остеогенную саркому чаще всего мы можем наблюдать у пациентов в возрасте от 12 до 16 лет.
В подавляющем большинстве случаев поражаются длинные трубчатые кости нижних конечностей, но процесс может развиваться также в костях таза, позвоночнике, ключицах, нижней челюсти. Несколько чаще заболевание встречается у мальчиков по сравнению с девочками того же возраста. Опухоль обладает стремительным агрессивным ростом и быстро дает метастазы во внутренние органы (чаще в легкие).
Виды остеогенной саркомы
По характеру роста и степени распространения опухоли выделяют:
· Саркомы низкой степени злокачественности
· Саркомы промежуточной степени злокачественности
· Саркомы высокой степени злокачественности
В зависимости от характера роста опухоли по отношению к ткани кости различают варианты саркомы:
· Остеолитический – опухоль разрушает костную ткань
· Остеопластический – преобладающим процессом является рост размеров опухоли
· Смешанный – процессы разрушения клеток кости и размножения клеток опухоли соотносятся примерно в равных пропорциях
По распространенности процесса саркомы бывают:
· Локализованные – поражен только участок кости с прилегающими тканями
· Метастатические – клетки опухоли лимфогенным и гематогенным путем распространяются в другие органы и ткани
Существует шкала оценки стадии развития заболевания:
IA стадия – опухоль высокодифференцированная, не распространяется за пределы надкостницы, нет метастазов
IB стадия - опухоль высокодифференцированная, распространяется за пределы надкостницы, нет метастазов
IIA стадия - опухоль низкодифференцированная, но не распространяется за пределы надкостницы, нет метастазов
IIB стадия - опухоль низкодифференцированная, распространяется за пределы надкостницы, нет метастазов
III стадия – присутствуют регионарные и отдаленные метастазы, при любой степени дифференцировки опухоли
— локализация в метафизе и прилежащей части диафиза трубчатых костей;
— реакция надкостницы (периостит) в виде козырька и спикул;
— выявление опухоли в мягких тканях в виде полусферической или веретенообразной тени на уровне костных изменений;
— ранние метастазы в лёгкие, поэтому обнаружение опухоли в костях служит показанием к рентгенографии органов грудной полости;
Изменения в костях зависят от вида остеогенной саркомы, который определяет рентгенологическую картину.
• Остеолитическая остеогенная саркома проявляется деструктивным очагом в кости в виде просветления неправильной формы с нечёткими контурами.
• Остеобластическая остеогенная саркома выглядит в виде интенсивного затемнения, заслоняющего область деструкции за счёт повышенной способности клеток опухоли продуцировать костное вещество, в мягких тканях нередко выявляют первичную обызвествлённую опухоль, а также идущие цепочкой вдоль кости обызвествлённые лимфатические узлы.


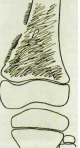
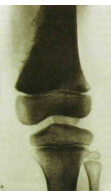
Рис. III.246. Остеогенная саркома (остеобластический тип) в метафизе и приле-
жащем отделе диафиза бедренной кости. Массивное костеобразование прикрыва-
а — рентгенограмма в прямой проекции; б — в боковой.
Наиболее известной злокачественной костной опухолью является остеогенная саркома. Она быстро растет и инфильтрирует кость.
на рентгенограммах проявляется как участок разрушения кости с неровными и нерезкими очертаниями. По краям опухоли, где она смешает надкостницу, образуются обызвествленные выступы — периостальные козырьки. Для этой опухоли характерен игольчатый периостит, при котором перпендикулярно к поверхности изъеденного кортикального слоя расположены множественные костные иглы — спикулы.
Клетки остеогенной саркомы способны продуцировать костное вещество, поэтому часто в опухоли обнаруживают хаотически разбро санные очаги окостенения. Иногда
они своей тенью заслоняют область деструкции (рис. III.246). Такой вариант саркомы называют остеобластическим в отличие от первого — остеолитического. Однако на границе затемненного костными массами участка удается разглядеть разрушение кортикального слоя, периостальные козырь ки и спикулы. Саркома склонна давать ранние метастазы в легкие, поэтому больным нужно назначать рентгенологическое исследование органов грудной полости.
Дата добавления: 2016-05-25 ; просмотров: 864 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
[youtube.player]Саркомой называют злокачественную опухоль неэпителиального происхождения. Она развивается из мезенхимы (первичная соединительная ткань). Саркома принципиально отличается от рака, генез которого всегда связан с эпителиальными клетками.
Общие сведения об остеосаркоме
Злокачественные клетки остеогенной саркомы (остеосаркомы) происходят из костной ткани. В одних новообразованиях данного типа доминируют фибропластические элементы, а в других – хондробластические.
По рентгенологическим признакам остесаркому разделяют на такие типы:
Это новообразование считается весьма злокачественным, поскольку оно возникает из костных элементов и отличается активным течением. Остеосаркома отличается от многих других новообразований своей способностью очень быстро давать метастазы.
Данному заболеванию подвержены люди любого возраста и пола. Большинство случаев возникновения остеосарком припадает на период 10-30 лет. Чаще всего это новообразование появляется в конце полового созревания. Согласно имеющимся статистическим данным мужчины подвержены ему в 2 раза больше, чем женщины.
Основные места локализации остеосарком отмечаются в таких костях:
коротких и плоских.
Костная ткань ног поражается в 5-6 раз чаще, чем верхних конечностей. Около 80% новообразований этого типа возникают в районе коленного сустава. Часто опухоль возникает на большеберцовых, малоберцовых, тазовых, плечевых, локтевых костях. Нередко отмечаются и случаи появления таких новообразований в районе плечевого пояса.
Типичным местом появления остеосаркомы является метаэпифизарный конец длинных трубчатых костей. Также она часто возникает в раннем возрасте на метафизе кости. При поражении бедренной кости такое новообразование наиболее часто поражает дистальный конец. Практически 10% от всех новообразований этого типа возникают в диафизе.
Причины появления остеосаркомы
Данный вид опухолей наиболее часто возникает при очень быстром росте костей. Большинство случаев такого новообразования отмечается у детей высокого роста, который не соответствует возрастному развитию. Остеосаркома поражает растущие части опорно-двигательного аппарата человека.
В некоторых случаях остеогенная саркома является последствием полученной травмы. Именно поэтому так важно вовремя делать рентген костей и диагностировать возникновение заболевания на раннем этапе.
Одной из причин появления данного заболевания может стать ионизирующее излучение, которому подвергаются дети 12-16 лет. Из-за этого у них может произойти гормональный сбой, который ослабляет организм ребенка. Появлению остеогенной саркомы подвержены и те люди, у которых имеются такие доброкачественные опухоли, как остеохондрома и энходрома.
Симптомы остеосаркомы
Начало данного заболевания точно определить крайне трудно. При остеосаркоме признаком заболевания выступает сильная ночная боль в области пораженной кости, которая не купируется никакими традиционными анальгетиками. Первым клиническим симптомом саркомы является появление увеличивающегося в размерах опухолевидного образования. По мере распространения опухоли и вовлечения в патогенный процесс других соседних тканей болевые ощущения все больше усиливаются.
При развитии заболевания обнаруживается отчетливое утолщение метафизарного отдела пораженной кости. Наблюдается выраженная пастозность тканей, а на коже проявляется четкая венозная сеть. По мере прогрессирования остеосаркомы у больного отмечается контрактура в пораженном суставе и усиливается хромота на больную ногу. Пациент жалуется на резкую боль при пальпации пораженного участка кости.
При остеосаркоме отмечается её бурное распространение на соседние ткани. Данное новообразование за небольшой промежуток времени заполняет костномозговой канал. При этом происходит прорастание новообразования в мышечную ткань. Остеосаркома рано даёт значительные гематогенные метастазы. Они могут распространяться в легкие и головной мозг.
Диагностика заболевания

Остеогенную саркому можно легко диагностировать при помощи рентгена кости. На начальной стадии развития новообразования отмечается остеопороз пораженной кости. На снимке отмечается смазанность контуров опухоли. На начальной стадии заболевания для него характерна локализация опухоли в метафизе.
При прогрессировании остеосаркомы наблюдается дефект костной ткани. Для некоторых опухолей этого типа характерны остеоблатические и пролиферативные процессы, при которых возникает вздутие отслоенной надкостницы. При появлении остеосаркомы у детей часто отмечается игольчатый периостит, при котором образуются спикулы (линейные тени кости).
Врач-онколог дифференцирует остеосаркому от других новообразований таких, как эозинофильная гранулема, хондросаркома, хрящевой экзостоз, остеоблакстома.
Лечение остеогенной саркомы
Лечение остеосаркомы состоит из таких этапов:
Предоперационная химиотерапия, направленная на подавление микрометастаз в легочной ткани. Благодаря ей можно добиться уменьшения размеров опухоли. В ходе химиотерапии пациенту могут назначить следующие препараты: высокодозный Метотрексат, Ифосфамид, Адриабластин, Этопозид, Карбоплатин, Цисплатин.
Иссечение опухоли, которое зачастую позволяет сохранить большую часть кости. Ранее врачи прибегали к обширной операции, в ходе которой у пациента часто ампутировали пораженную опухолью конечность. Современные методы терапии позволяют произвести щадящее иссечение новообразования, при котором удаляют только часть кости. Удаленный участок заменяют пластиковым или металлическим имплантатом.
Послеоперационная химиотерапия, учитывающая полученные результаты предоперационной химиотерапии.
В некоторых особо тяжелых случаях, когда новообразование прорастает в нервно-сосудистый пучок, происходит патологический перелом или опухоль имеет очень большие размеры, врачам приходится удалять пораженную конечность. Современные методы лечения позволяют сохранять органы даже при наличии крупных метастаз, например, в легкие. Они просто удаляются хирургическим путем. В тех случаях, когда оперативное вмешательство невозможно по какой-либо причине, пациенту может быть назначена лучевая терапия.
Использование современных подходов к лечению остеосаркомы, включающих различные виды химиотерапии и хирургическое вмешательство, позволяют добиваться очень хороших результатов. Благодаря этому процент выживаемости пациентов с таким диагнозом с каждым годом только повышается.

Автор статьи: Быков Евгений Павлович | Онколог, хирург
[youtube.player]Читайте также:


