Инфекционный бокс в реанимации
Продолжаю знакомить читателей моего блога с программой модернизации московских больниц и поликлиник. В прошлых постах речь шла о Перинатальном центре ГКБ № 67 им. Ворохобова и крупнейшем московском стационаре – ГКБ им. Боткина.
Сегодня расскажу о планах модернизации инфекционной службы. Вряд ли нужно доказывать критическую важность этой отрасли медицины. Городское здравоохранение накопило огромный опыт борьбы с инфекционными заболеваниями. В наших больницах работают опытные и преданные своему делу врачи и медицинские сестры.
В чем же тогда проблема?
Большинство инфекционных корпусов больниц были построены 30-40 лет назад, когда финансовые и прочие возможности не позволяли реализовать главное условие эффективного предотвращения распространения инфекции – надежную изоляцию больного. До сих пор 80% инфекционных больных лежат в многоместных палатах, многие из которых даже не оборудованы отдельными санузлами.

На современные мельцеровские боксы приходится лишь 20% коечного фонда городских больниц.



Современный мельцеровский бокс
Что будем делать для решения проблемы?
В этом году мы завершим капитальный ремонт лечебного корпуса Детской инфекционной клинической больницы № 6, а в ближайшие годы построим две новые инфекционные больницы: ИКБ № 1 и новый корпус в Детской больнице святого Владимира, а также откроем инфекционное отделение в многопрофильной больнице в Коммунарке.
Детская инфекционная больница № 6.
В результате ремонта в ДИКБ № 6 старое здание 1973 г. постройки с общими палатами на 4-5 человек будет превращено в современный лечебный корпус с 57 боксированными палатами, включая 7 мельцеровских боксов для случаев, когда требуется полная изоляция ребенка.
Откроется реанимация для новорожденных на 15 коек, в которой мамы смогут навещать детей.
Обновленный корпус будет рассчитан на 90 мест, в комфортных боксах дети смогут находиться вместе с мамой. Рассчитываем закончить ремонт уже в этом году.

Боксированная палата для новорожденных в ИКБ № 6
Инфекционная больница №1 на Волоколамском шоссе.
Планируем снос старых корпусов больницы и строительство на их месте современного инфекционного стационара на 546 боксов.
В стационаре будут созданы удобные, оснащенные современным оборудованием мельцеровские боксы для взрослых, включая беременных пациенток.
В родовом блоке больницы будут оборудованы 4 мельцеровских бокса, в т.ч. для приема родов у женщин, больных туберкулезом и особо опасными инфекциями.
В отделении ЛОР будет оборудована собственная мини-операционная.
Отделение реанимации и интенсивной терапии будет рассчитано на 25 боксов, в т.ч. 5 – для новорожденных. Для пациентов с заболеваниями почек будет открыто отделение диализа.

Детская больница св. Владимира.
В Детской больнице св. Владимира планируем строительство нового инфекционного корпуса на 350 боксов, причем все боксы будут мельцеровского типа.
11 боксов оснастят оборудованием для проведения гемо— или перитонеального диализа для детей с заболеваниями почек. Будет создано 3 бокса для пациентов с особо опасными инфекциями.

Многопрофильная больница в Коммунарке.

В строящейся многопрофильной больнице в Коммунарке будет открыто инфекционное отделение на 100 боксированных палат, включая 40 мельцеровских боксов. Половина из них предназначена для взрослых, вторая половина – для детей.
Ремонт и строительство новых корпусов позволит принципиально изменить структуру коечного фонда инфекционных больниц.
Вместо общей палаты стандартом размещения больных станет надежно изолированный бокс.
В новых корпусах будут созданы современные приемные отделения, обеспечивающие изоляцию больного с момента поступления в больницу.
В них появятся собственные лаборатории, операционные и диагностические службы, оснащенные современным оборудованием, включая МРТ и КТ. Это позволит исключить транспортировку инфекционных больных в другие корпуса и, тем более, в обычные неинфекционные стационары для проведения исследований и операций.
Работа предстоит большая, но, я думаю, что мы справимся с ней в течение 4-5 лет.
Модернизация инфекционной службы позволит спасти многие детские жизни и продлить жизнь немалому числу пожилых людей, которые наиболее уязвимы для инфекционных заболеваний.
И в целом наш город станет здоровее и безопаснее. А московская медицина сделает еще один важный шаг вперед.
Больница имени Боткина — главный инфекционный стационар города. Именно в корпус на Пискаревском проспекте с начала пандемии привозят заболевших COVID-19 петербуржцев и тех, у кого подозревают коронавирусную инфекцию.
Две недели пациенты проводят в изоляции в боксах — по одному или двое. Если в течение 14 дней два или более теста дадут отрицательный результат, медики готовят документы на выписку.
Госпитализация
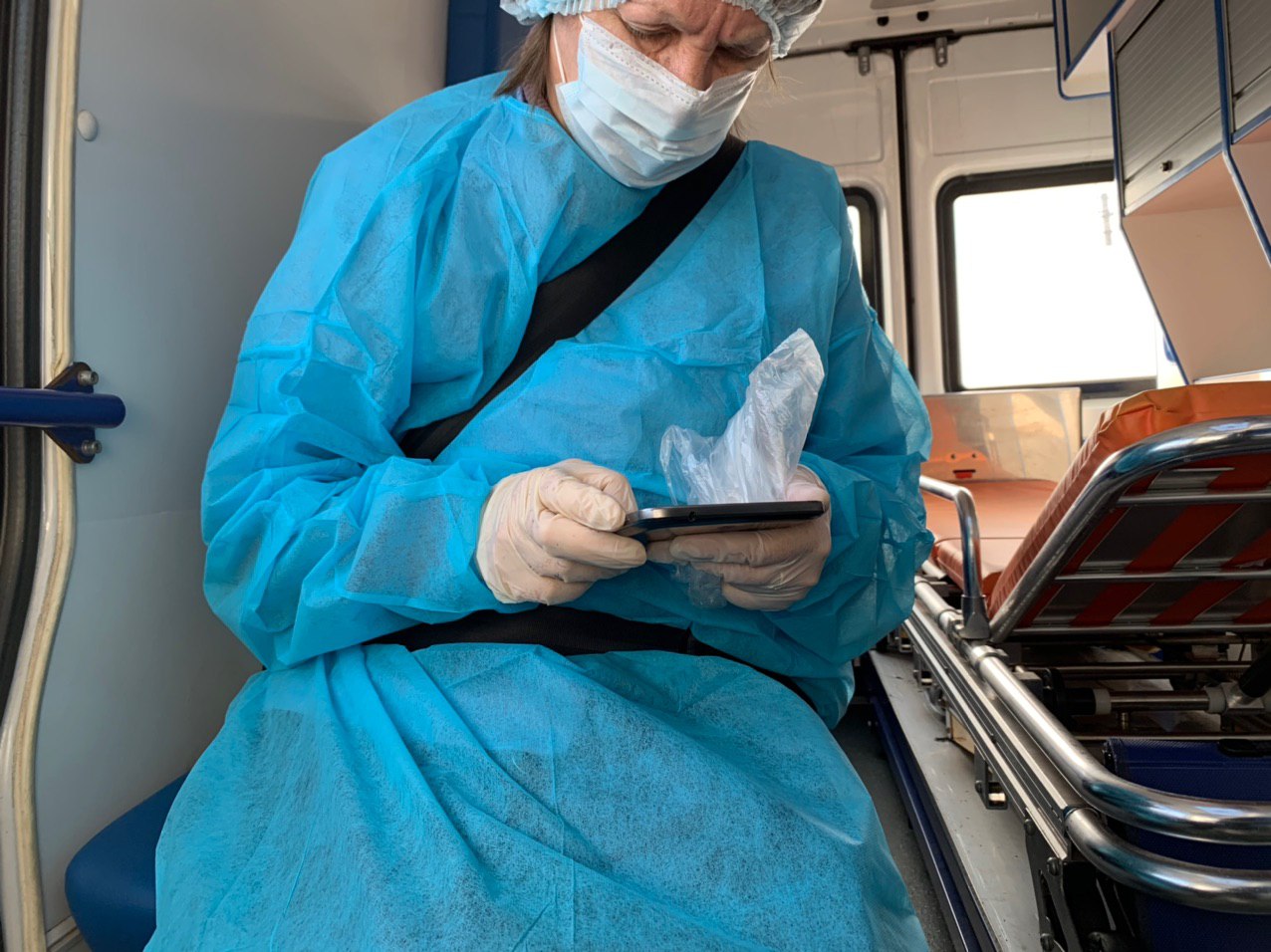
Сейчас в Петербурге пациентов с подозрением на коронавирус принимают в четырех стационарах, — но изначально их везли только в Боткинскую больницу. В основном туда доставляли людей с симптомами ОРВИ, которые недавно приехали из-за границы.
Именно так в больнице оказалась петербурженка Дарья Бурмистрова. Она вернулась из Франции в ночь на 9 марта, а 10-го обнаружила у себя повышенную температуру — и вызвала скорую.
Елена Попова тоже вернулась из Франции. В начале марта в Петербурге еще не приняли постановление об обязательной изоляции для туристов, но девушка договорилась с работодателем, что проведет неделю дома.
С 18 марта все россияне, вернувшиеся из-за границы, должны соблюдать обязательный двухнедельный домашний карантин. При появлении симптомов ОРВИ им рекомендуют вызвать врача — медики решат, отправлять пациента в инфекционную больницу или нет.
В случае заражения в группу риска попадают и домочадцы. Например, Виктория Унон вернулась из Израиля одним из последних рейсов перед закрытием границ. Несколько дней у нее поднималась температура — и девушку тоже госпитализировали в Боткина.
Больше всего, по словам Виктории, она боялась, что коронавирусом могли заразиться ее родители. Их тоже проверили, результаты теста оказались отрицательными.
Палаты
Людей с подозрением на COVID-19 привозят в больницу на Пискаревском проспекте. Многие пациенты говорят, что наслышаны об условиях в старом корпусе на Миргородской улице и были приятно удивлены — в новом здании хороший ремонт.
При поступлении пациентов селят в боксы по одному или двое. Так, Павел Федотов в течение недели жил в двухместной палате один.
Всего в новом корпусе Боткинской больницы более 500 коек.
В инфекционном боксе две кровати, стол, стулья, небольшие шкафчики для одежды и даже мини-холодильники.

Всех пациентов ежедневно осматривают. Медики носят противочумные костюмы. Их надевает и персонал, который убирается в палатах и забирает накопившийся мусор.
Сотрудники Боткина не жалуются на оснащенность, но такая ситуация не во всех городских стационарах . Например, медики Покровской больницы, которую перепрофилировали для работы с пневмониями, записали видеообращение о нехватке средств защиты. Главврач назвала это ложью, а через несколько дней там выявили шесть случаев заражения COVID-19.
В Боткинской больнице запрещено самостоятельно покидать бокс — двери открываются магнитным ключом, который есть только у сотрудников стационара. Даже аппарат для рентгена привозят прямо в палату.
Врачи
Врачи в Боткинской дружелюбные, но не всегда разговорчивы — пациенты говорят, что медики внимательны, но очень загружены работой.
Всех пациентов держат в курсе их состояния и результатов анализов. Однако Дарье Бурмистровой, например, не сразу сообщили, что у ее соседки, также вернувшейся из Франции, подтвердился коронавирус.
Девушек расселили, и Дарье пришлось провести в стационаре 17 дней и в сумме сдать анализы на коронавирус пять раз.
Пациентам несколько раз в день измеряют температуру, если она сильно повышается — дают жаропонижающие таблетки. Лекарства приносят и пациентам с кашлем или сильной головной болью.
Питание
Еду приносят три раза в день. Около 8:30 завтрак, в 13:30 — обед, в 17:30 — ужин. У всех пациентов в палате также несколько литров свежей воды.
В больничном меню — каши, супы, блюда из картофеля и тушеной капусты, макароны.
Дарья Бурмистрова рассказывает, что под конец — она провела в Боткина 2,5 недели — устала от такой пищи и начала отказываться от еды. Девушка похудела на 5 килограммов.

Павел Федотов говорит, что в первые дни, пока на его этаже было мало пациентов, ему даже давали увеличенные порции и дополнительные напитки:
— С напитками, кстати, было большое разнообразие: шиповник, компот, кисель, молоко, какао. Можно позвонить — принесут кипятка, чтобы заварить чай.
Сейчас Боткинская заполнена — 8 апреля там находились почти 400 человек.
Развлечения
В инфекционных боксах установлены телевизоры, правда, они показывают всего пять каналов. В больнице нет Wi-Fi. Но с мобильным интернетом пациенты слушают музыку и книги, смотрят фильмы и сериалы и проходят онлайн-курсы.
Елена Попова и ее соседка по палате каждый вечер устраивали кинопросмотр — включали фильм каждая на своем телефоне, а потом обсуждали увиденное.

Петербургский дизайнер Тема Иванов попал в Боткина после контакта с человеком, у которого позже подтвердился коронавирус.⠀
Как-то он сфотографировал в боксе свою девушку и решил, что снимок хорошо смотрелся бы на обложке. Так он придумал вымышленный глянцевый журнал Botkina Covid Fashion и сверстал обложку с заголовками про жизнь в больнице.
Позже Тема и его друзья, тоже оказавшиеся в Боткина, провели еще несколько фотосессий.
Связь с внешним миром
Пациентам можно передавать посылки — их оставляют на посту охраны, а вечером медперсонал разносит их по боксам. Так, коллеги Дарьи Бурмистровой передали ей в палату цветы.

Елене Поповой близкие передавали не только еду, но и письма от ребенка. Общение с родными и друзьями ограничено мессенджерами и соцсетями.
Выписка
Формально пациенты с подозрением на коронавирус должны провести в Боткина две недели — их отпускают домой, если анализы дважды показывают отрицательный результат.
Те, у кого подтвердился коронавирус, проходят лечение. Им, например, могут прописать препараты, предназначенные для людей с ВИЧ. Выписывают пациентов только после улучшения состояния и двух тестов с отрицательным результатом.
У большинства людей коронавирусная инфекция протекает в легкой или среднетяжелой форме. Но некоторые попадают в реанимацию — их подключают к аппаратам ИВЛ.
В Петербурге к 10 апреля выявили 408 заболевших, четверо погибли. Еще 59 человек вылечились — у них планируют брать плазму крови, чтобы в будущем переливать тяжелобольным пациентам.
После выписки пациентам выдают документ об отсутствии коронавируса и справку для работодателей. Они прощаются с соседями по боксу и уезжают домой.
В материале использовались фото и видео: Елена Попова, Дарья Бурмистрова, Павел Федотов, Ольга Федоренко, Олеся Иванова, Тема Иванов.
Поддерживаете ли вы инициативу ввести уголовную ответственность за спекуляцию средствами гражданской защиты?
- Да
- Нет
- Думаю, хватит и административной ответственности
Реклама у нас
Реанимация как она есть. Рассказ завотделением

В блоках отделения интенсивной терапии инфекционного стационара все равны. Каким бы ни был диагноз - менингит, пневмония, гепатит, СПИД, здесь спасают жизнь независимо от статуса пациента. В чем отличие этой реанимации от многих других? Сюда всегда пускают родственников больных и со смертью здесь сталкиваются гораздо чаще.
Спасение дорогого стоит
- Так уж случилось, что с печальными исходами реаниматологи и анестезиологи сталкиваются гораздо чаще, чем другие врачи вместе взятые. В нашем отделении остановка сердца у пациента чаще всего прогнозируема. В кардиологической реанимации в этом плане более благодарная работа. Лежит у них больной с инфарктом, в какой-то момент возникает у него фибрилляция желудочков (остановка кровообращения), проводится дефибрилляция - и все хорошо. У нас сложнее: мы спасаем больных с полиорганной недостаточностью (недостаточность сразу нескольких функциональных систем), тяжелыми поражениями. Один из примеров - больной с септическим шоком, находящийся на больших дозах препаратов, стимулирующих сердечную деятельность. Ты прекрасно понимаешь, что если произойдет остановка сердечной деятельности, восстановить ее не удастся, - говорит Александр Валерьевич.
За 15 лет работы анестезиологом и реаниматологом о смерти пациента Александр Сушко привык сообщать родственникам без лишних эмоций. Исключения составляют лишь дети - сказать родителям, что ребенок умер, всегда крайне сложно.
Стоит ли говорить, что пребывание в реанимации стоит колоссальных средств как бюджету города или страны, так и родственникам. Вести сегодня бой за жизнь пациента без денег нереально.
- У нас был больной с сепсисом и септическим шоком, тяжелой пневмонией, полиорганной недостаточностью. Его родственники вложили в его спасение все, что имели - в сутки на поддержание жизни уходило до 50 тыс. грн. Забегая наперед, скажу, что спасти мужчину, увы, не удалось.
Но бывают и счастливые случаи. Буквально в прошлом году у нас лежала беременная девушка с пневмонией, которая развилась на фоне ветряной оспы. На лечение этой пациентки в сутки уходило около 10 тыс. грн. Беременность в ее случае стала не только отягчающим обстоятельством, но и спасением. Ввиду того, что материнству и детству в нашей стране уделяется пристальное внимание, большую часть затрат на лечение покрыли из городского бюджета, - рассказывает Александр Сушко.
Заведующий отделением интенсивной терапии инфекционного стационара не скрывает: бывают ситуации, когда для врачей очевидно, что пациента уже не спасти. Зачастую неблагоприятные прогнозы дают при терминальных (последних) стадиях заболеваний, когда силы организма истощены. Впрочем, живыми выходили из реанимации инфекционной больницы и такие пациенты.
- Не так давно у нас лежал больной, шансов на спасение которого не было. Масса сложнейших заболеваний, но человек выписался! Конечно, о полном выздоровлении здесь речь не идет. Но он вышел из больницы своими ногами и будет жить, - говорит Александр Сушко.
Реаниматолог добавляет, что отделение, которое он возглавляет, достаточно специфическое. Здесь лечат в том числе и ВИЧ-инфицированных, вести которых очень тяжело. И дело не только в сложной клинической задаче, но и в том, что денег на лечение у таких пациентов зачастую нет.
В реанимацию вход открыт
Удивительно, но при всей сложности диагнозов, которые звучат в реанимации инфекционного отделения, сюда всегда открыт вход родственникам больных.
- Беда всех реанимаций - не пускать родственников к больному. Я считаю, что это недопустимо! У нас, наверное, единственное отделение в городе, где родственникам обеспечен доступ в реанимацию. А как иначе? Они должны видеть, что о больном заботятся, для его спасения делают все возможное. А не пускают тогда, когда не хотят что-то показывать. В 99,9 % случаев родственники не мешают. Главное - объяснить им, что ты делаешь. Присутствие родственников мне выгодно - они должны видеть, что делают и как. Они потом не смогут сказать, что их выставили за дверь, а за ней неизвестно что происходило. Пусть подержат близкого за руку, поцелуют, прикоснутся - легче станет всем. Глупости, что родственники могут принести инфекции. Домашняя флора гораздо безобиднее внутрибольничной. Нам повезло - у нас внутрибольничной флорой пациенты никогда не заражались. Связано это и с тем, что в нашем отделении инфекционный контроль поставлен на высший уровень - это доскональная обработка палат и боксов, - говорит Александр Сушко.
Несмотря на безупречную дезинфекцию, медперсонал всегда рискует заразиться от больного. И причина тому не только халатность, но и сам рабочий процесс.
Жизнь без мозга
Самые сложные случаи в практике Александра Сушко связаны, как правило, с пневмониями. Однажды молодого парня в реанимации спасали месяц от двусторонней пневмонии. Усложнял ситуацию тот факт, что в отделении на тот момент не было ни одного аппарата искусственной вентиляции легких (ИВЛ). Людей спасали, подавая кислород через маску.
Сложно наблюдать и за пациентами, у которых фиксируют смерть мозга. Ныне такие случаи пристально рассматриваются в свете принятия закона о трансплантации органов. Однако не всегда родственники дают на это согласие.
- Недавно в нашем отделении была подтвержденная смерть мозга. Мы вызвали из области бригаду трансплантологов, но родственники согласия на забор органов не дали. Мы поддерживали больного, сколько могли, но при смерти мозга долго не живут. По факту это мертвый человек, которому можно поддерживать дыхание и сердечную деятельность - до тех пор, пока от осложнений не умрет, - говорит Александр Сушко.
Реаниматолог не скрывает: ему хотелось бы верить в жизнь после смерти.
- В очередной раз задумался об этом, спасая ВИЧ-инфицированного наркомана без определенного места жительства. Никто из родственников к нему ни разу не пришел. Мы лечили его за счет медикаментов, имеющихся в отделении. Забегая наперед, скажу, что этот пациент умер, потому что был в крайне тяжелом состоянии. Но хочется верить, что это зачтется и где-то еще есть жизнь.
Неблагодарный труд
В это сложно поверить, но медиков, которые ежедневно борются за жизнь пациентов в реанимациях, за это не благодарят.
- Но я и не жду - за время спасения близкого родственники истощаются морально и материально. Им не до благодарностей, - резюмирует Александр Валерьевич.
Впрочем, в смерти пациента завотделением интенсивной терапии тоже никогда не винили. По его мнению, этому способствует то, что он предельно откровенен.
А еще Александр Сушко убежден, что 50 % успешного лечения пациента - заслуга среднего и младшего медперсонала. Увы, медсестер и санитарок, на которых ложится основной груз по уходу за больными, ныне массово сокращают.
- Люди, которые принимают такие решения, никогда не лечились в больницах на общих основаниях. Если бы они попали в медучреждение как простые смертные, они бы поняли, что такое, когда на 40 больных всего одна медсестра. Такова сейчас картина в нашем терапевтическом отделении, где медсестры валятся с ног. Не лучше ситуация и в остальных отделениях…
Если вы заметили ошибку, выделите необходимый текст и нажмите Ctrl+Enter, чтобы сообщить об этом редакции.
При открытии сбора мы столкнулись с негативной реакцией в соцсетях — мол, так ли это необходимо? Мы анонимно опросили нескольких врачей, чтобы дать полную картину происходящего.
Инфекционист, центральная Россия
— Наша больница не профильная, мы никогда не сталкивались с инфекционными заболеваниями, поэтому перед нами встала новая задача — активно перепрофилироваться. То есть нам нужно из непрофильной больницы сделать профильную. Палаты переделать в индивидуальные боксы, выстроить блокпосты, на которых медики и другой персонал будут переодеваться в спецодежду перед работой, а после смены снимать ее и проходить дезинфекцию.
Также самим врачам нужно оперативно перепрофилироваться. Медиков нужно обучать, стимулировать, защищать. Все это осложняется тем, что у нас много возрастных сотрудников, а также сотрудников, входящих в группу риска. И мы не сможем их привлекать к работе после перепрофилирования больницы.
Соответственно, мы потеряли порядка 70% сотрудников. В основном, проблема возникла даже не с врачами, а с младшим медицинским и обслуживающим персоналом. Это уборщики, санитары, лифтеры, то есть те люди, которые обеспечивают работу больницы в целом. Мы их сейчас лишились и не только наша больница в такой ситуации оказалась, но и медицинские учреждения по всей стране. Обеспечивать внутренние работы оказалось некому. Но мы сделаем все возможное, чтобы врачи могли работать и свой долг исполнять.

В нашем регионе пока стабильная эпидситуация, зараженных немного. Руководство области держит ситуацию под контролем. Пока нагрузка на врачей и медперсонал не увеличилась. Но мы готовимся к возможному неблагоприятному развитию событий, к тому, что больных станет больше. Хватит ли врачей и медперсонала, если количество пациентов с коронавирусом вырастет, сложно сказать, прогнозировать пока никто ничего не может. А вот палат реанимации должно хватить, у нас огромные корпуса.
Аппаратов ИВЛ тоже достаточно, есть своя кислородная станция, в этом плане все должно быть стабильно. Хотя если российский сценарий будет развиваться по типу итальянского, чего все опасаются, мы столкнемся с дефицитом и ИВЛ, и палат реанимации, и докторов.
Что касается средств защиты, конкретно сегодня их хватает. Но в ближайшее время, скорее всего, возникнут вопросы, запас масок у нас всего на неделю. Если эпидемиологическая ситуация пойдет по негативному сценарию, возникнет огромный дефицит средств защиты для врачей и медперсонала, и это нужно предусмотреть.
Заместитель главного врача, центральная Россия
— Мы открыли отдельный обсервационный госпиталь при больнице, пока туда отправляются пациенты с признаками острой респираторной инфекции. Эти люди не вернулись недавно из-за рубежа и не имели контактов с приехавшими из-за границы, мы лечим их, обследуем и наблюдаем за течением болезни. При подозрении на коронавирус отправляем в инфекционную больницу. Пока работаем в таком режиме.
Но если эпидемия в нашем городе примет массовый характер, одна инфекционная больница не справится. И к этому мы тоже готовимся, наши специалисты будут привлекаться, врачи инфекционки одни точно не справятся. Доктора сейчас шутят, что скоро не останется ни хирургов, ни лоров, ни терапевтов, останутся одни инфекционисты. По всему миру. Грустная шутка, конечно.
Для работы в обсервационном госпитале администрация выделила отдельный персонал. И пока что нагрузка увеличилась именно на это отделение и на людей, что там работают. Но по своим коллегам мы видим, что нагрузка серьезно возросла на участковые службы, первичное звено — педиатров, терапевтов, медсестер, словом, на тех специалистов, что ходят по вызовам. Хватит ли врачей, если эпидемия в нашем городе разыграется всерьез? Не знаю. Если все будет в как Италии, то, конечно, нет. Как и врачи в других городах России, мы полностью зависим от этого сценария.
Сейчас мы пользуемся тем запасом одноразовых масок, костюмов, перчаток, что у нас есть. Но их хватит всего на неделю. Мы сами активно шьем многоразовые маски, шапки, костюмы. Но, конечно, врачам нужны маски-респираторы, это наша безопасность.
Врач скорой помощи, центральная Россия
— Конечно, нагрузка на скорую помощь выросла, как и в целом на все больницы. В графике дежурств пока ничего не изменилось, врачи работают сутки через трое, а с подработками — сутки через сутки. Лично я давно работаю сутки через сутки, как и большинство врачей. Недавно у меня было три подряд выходных за месяц, отвыкла от такого.
Народу пока хватает, но уже есть вероятность, что кого-то могут отозвать из отпуска. На все вызовы мы, разумеется, надеваем маски. Если диспетчер сообщает, что у больного есть одышка, кашель, температура, стараемся надевать еще и очки. В костюмах ездим, только если диспетчер подтверждает, что у больного был контакт с лицами, приехавшими из других стран, или из Москвы.
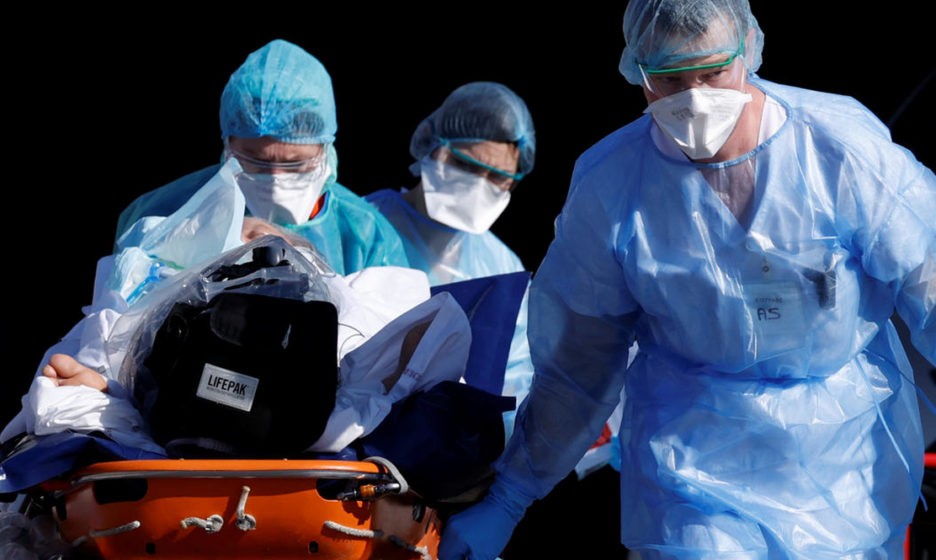
Изменился и порядок транспортировки в инфекционное отделение. Если у больного есть подозрение на коронавирус, мы привозим его в отдельный бокс в инфекционное отделение городской больницы. Тяжелых сразу госпитализируем в реанимацию. Таким больным мы выдаем одноразовые костюмы и выводим их из квартиры, надев на них предварительно маски.
Пожилые люди пока продолжают работать в бригадах скорой, их не отстраняли и не переводили на другую работу. Но мы находимся в 600 километрах от Москвы, народ еще не сильно испуган. Да, есть беспокойство по поводу средств индивидуальной защиты, но острой паники нет. Но она появится, если эпидемия у нас начнет разрастаться.
Соответственно, бригад скорой и мест в больницах может не хватить, как и аппаратов ИВЛ и палат реанимации. Изолированных боксов в инфекционной больнице тоже практически нет. А пациенты с коронавирусом должны лежать в изолированных боксах.
Масок, костюмов и прочих средств защиты нам хватит максимум на 4–5 дней. На один выезд нужно три комплекта защиты — для врача, медсестры и водителя. Плюс один запасной комплект для возможной госпитализации больного. На нашей скорой помощи работает восемь бригад, получается нужно 24 комплекта в сутки. Плюс комплекты для пациентов, которых придется госпитализировать. Пока наплыва нет, но скоро вернутся вахтовики из Москвы, больных коронавирусом в нашем городе явно станет больше.
Заместитель главного врача, Поволжье
— У нас многопрофильное медицинское учреждение, включающее и роддом, и станцию скорой помощи, и инфекционное отделение. Сейчас госпитализированы люди только с подозрениями на коронавирус, результаты пока отрицательные. Но все меры безопасности повышены, участковые врачи на вызовы ходят в халатах.
Транспортировка больных с подозрением на коронавирус — строго в специальных костюмах. И для них выделены отдельные машины скорой помощи. Если ситуация в городе обострится, большую часть больницы придется перепрофилировать в инфекционную. План по переустройству есть.

Очень большая нагрузка сейчас легла на первичное звено, амбулаторно-поликлинические службы. Поступает много звонков, люди хотят узнать, как и где можно сдать анализы на коронавирус. Конечно, все наши врачи и медицинский персонал получили средства защиты. Хватит ли врачей – будет зависеть от многих факторов, в первую очередь, от развития сценария.
Пока маски и прочие средства защиты у нас закуплены согласно нормативам прошлого года. В 2019 году при планировании текущего года мы заложили одно их количество, а сегодня нужно совсем другое. Пока масок нам хватит недели на три. С перчатками, одеждой все сложнее, костюмов у нас осталось 50 максимум. Их хватит буквально на 2—3 дня.
Врач-инфекционист, юг России
— Объем работы наших врачей, конечно, вырос из-за этой эпидемии. Фактически восьмичасовой рабочий день каждого врача не заканчивается после смены, потом все они идут заполнять документы. Это наше новое правило: документы не разрешают заполнять на зараженной территории. Еще одно правило: все врачи, которые у нас обслуживают пациентов с коронавирусной инфекцией, остаются в общежитии госпиталя, не уходят домой. Это, конечно, тоже тяжело, люди фактически оторваны от своих семей.
Пока мы не можем отстранить от работы людей старшего возраста, потому что тогда мы не перекроем кадры. Но тех, у кого есть сопутствующие патологии, которые относятся к группе риска, стараемся максимально оградить от возможного заражения. Для них предоставляется иная работа на условно чистой территории.
Если эпидемия начнет разрастаться, врачей может не хватить. Как и аппаратов ИВЛ, и палат реанимации. Но пока их хватает, пока справляемся.
Но у нас сегодня нет ни одного комплекта одноразовой одежды. Сейчас обходимся многоразовыми, их обработка идет в круглосуточном режиме, но даже при таком объеме мы не справляемся. Есть острая нехватка респираторов и защитных очков.
Диспетчер скорой помощи, северо-запад России.
На нашей скорой помощи, как и у всех, прибавилось работы. В частности у телефонных диспетчеров — при каждом звонке им нужно узнавать, приезжал ли из-за рубежа пациент, контактировал ли с кем. И следом информировать бригаду, которая на такие выезды должна определенным образом одеваться.
Пока нам хватает масок, шапок, костюмов, очков, но уже чувствуется напряженка. Ведь госпитализаций стало больше. На одного сотрудника уходит порядка 15 масок в день. Запасы подходят к концу.
Фонд “Правмир” открывает сбор на покупку средств индивидуальной защиты для врачей на местах, которые сегодня работают в эпицентре эпидемии: в больницах, поликлиниках, лабораториях.
Читайте также:


