Инфекционный дерматит на груди

Инфекционный дерматит – заболевание воспалительного характера, поражающее кожу. Спровоцировать развитие болезни способны разнообразные факторы: химические вещества, травмы, переохлаждение и перегревание организма, инфекции.
Если развитие дерматита вызывают различные патогенные микроорганизмы, то его называют инфекционным. Он составляет четвертую часть от общего числа всех дерматитов.
Инфекционный (вирусный) дерматит на фото 6 штук с описанием
Микробы, как возбудитель инфекционного дерматита
Микробы могут располагаться непосредственно на коже либо проникать внутрь организма, выделяя вещества, оказывающие токсические действие на кожу. Патология способна развиваться самостоятельно, но чаще сопровождает разнообразные инфекционные недуги: корь, иерсиниоз, рожу, краснуху, ветряную оспу, стафилодермию, скарлатину, импетиго, псевдотуберкулез, сифилис.
Даже при очень близком контакте с больным невозможно заразиться инфицированным дерматитом. Но возможно заражение основными болезнями, которое может происходить разными путями. Сам дерматит неопасен, угрозу для здоровья, а иногда и жизни, представляет основная инфекция, обосновавшаяся в организме.
Больше всего следует опасаться менингококковой инфекции (характеризуется высоким показателем летальности), опоясывающего герпеса и ветряной оспы (способны спровоцировать патологии головного мозга).
При беременности очень серьезный вред организму способны принести энтеровирусная инфекция и краснуха, которые часто причиняют пороки развития у плода, самопроизвольные выкидыши и мертворождение.
Если не обратиться вовремя к врачу, то болезнь может перейти в хроническую форму. К тому же на коже могут остаться участки с усиленной либо недостаточной пигментацией, что существенно портит внешность, особенно при локализации пятен на лице.
Причины инфекционного (вирусного) дерматита
В основном инфицированный дерматит формируется на фоне различных инфекций: поражающих эпителиальную ткань либо передающихся при сексуальной близости. Возбудителями болезни способны стать разнообразные микроскопические организмы: грибки, бактерии, вирусы, простейшие.
Повышается риск возникновения патологических изменений при:
- воздействии на организм повышенных или пониженных температур;
- глубоких травмах кожи и микроскопических трещинах;
- продолжительном приеме цитостатических и глюкокортикостероидных лекарств;
- варикозе;
- иммунодефиците;
- продолжительной интоксикации;
- хронических болезнях пищеварительной системы;
- сбоях в функционировании нервной системы;
- патологиях почек;
- сахарном диабете;
- не поддержании требований гигиены;
- индивидуальной невосприимчивости организма к бактериям, провоцирующим гниение.
Симптомы инфекционного дерматита
Проявления инфекционного дерматита хорошо заметны на фото. Они отличаются особым разнообразием и зависят от основной инфекции. К общим признакам принадлежат пятна, появляющиеся на коже.
Они могут различаться формой и размерами. Иногда кожный покров покрывается пузырьками. При узелковом дерматите высыпания представлены узелками. Кроме сыпи, для инфицированного дерматита характерна высокая температура.
При кори на начальных этапах повышается температура тела, появляются болевые ощущения в горле, человек ощущает общую слабость, быстро устает. Сыпь образуется только на третьи-четвертые сутки. Характерная особенность – кожа под высыпаниями остается чистой и не краснеет.
Сначала сыпь становится заметной за ушами и в области переносицы, а затем поэтапно покрывает остальные части тела. В последнюю очередь высыпания появляются на ногах, стопах и кистях. Через трое суток пятна приобретают буроватый окрас, а затем постепенно пропадают, оставляя после себя коричневые шелушащиеся участки.
Краснуха известна как наиболее опасная инфекция для плода, так как на начальных этапах беременности провоцирует развитее разнообразных, часто несовместимых с жизнью, аномалий.
Если заражение происходит на более поздних сроках, то малыш может выжить, но существует высокая вероятность патологий кровеносной системы. У детей и подростков недуг протекает достаточно легко. Он сопровождается повышением температуры и суставными болями.
При энтеровирусной инфекции обнаруживается лихорадка и общая слабость, пропадает аппетит. Через пару суток появляются окруженные красным ободком пузырьки, внутри которых заметна прозрачная жидкость. Через несколько дней они бесследно пропадают.
Менингококковая инфекция на начальных этапах ничем не отличается от простудных заболеваний: появляется насморк, повышается температура тела, возникает чувство общего недомогания. Через некоторое время тело покрывается экземой, имеющей вид красных, а затем черно-коричневых пятен звездчатой формы.
При ветрянке по всем теле, включая волосистую часть головы и слизистые оболочки, образуются розовые пятна, на месте которых вскоре образуются зудящие пузырьки с прозрачной жидкостью или гноем. Со временем пузырьки лопаются, оставляя после себя корочки.
Опоясывающий лишай по своей симптоматике сходен с ветрянкой. Отличительная особенность – локализация пузырьков по проекции нервов, обычно – между ребрами.
При сыпном тифе экзема появляется на четвертый-пятый день. Высыпания характеризуются четкими границами и располагаются на животе, грудных железах, суставах рук.
Первые признаки скарлатины – высокая температура и общее недомогание. На вторые сутки кожа краснеет и покрывается пятнами, после исчезновения которых некоторое время шелушится. Экзема обнаруживается на естественных сгибах, на щеках, шее, пояснице, в области груди.
Псевдотуберкулез всегда поражает суставы, сопровождается болезненностью в области живота и общей интоксикацией организма. На третьи сутки кожа краснеет и покрывается мелкой сыпью, в основном образующейся над суставами и в нижней части живота. Сходные признаки характерны и для иерсиниоза.
При чесотке на теле заметна сыпь, которая сначала напоминает точки, а затем – гноящиеся прыщи, располагающиеся попарно на животе, между пальцами, на естественных сгибах, на ладошках и ступнях.
Наглядно увидеть вышеперечисленные признаки инфекционного дерматита у детей вы сможете на фото.
При чрезмерном выделении гистамина, синтезирующегося при болезнях аллергического характера, развивается инфекционный дерматит аллергической этиологии. При этом высыпания по окружности краснеют либо локализуются на волдыре, характерном для аллергии, и сопровождаются усиленным зудом. В этом случае диагностика значительно усложняется: дерматологу понадобится помощь инфекциониста.
Виды инфекционного дерматита
Известно несколько видов заболевания (различаются они возбудителями):
- грибковый – обычно патологические изменения развивается под воздействием грибка Candida, но могут встречаться Трихофитон, Грибок Актиномицета, грибок, провоцирующий развитие отрубевидного лишая;
- бактериальный – большинство заболеваний вызывают бактерии стрептококки (рожа, эктима, скарлатина) и стафилококки (фолликулит, псевдофурункулез), стремительно размножающиеся в эпидермисе, но, как ни странно, этот вид дерматита почти не зависит от гигиены тела;
- паразитарный или протозойный – провоцируется чесоточным зуднем – микроскопическим паразитом, вызывающим чесотку, и риккетсиями – специфическими микроорганизмами (сочетают свойства бактерий и вирусов), являющимися возбудителями сыпного тифа;
- вирусный (у детей обычно диагностируется именно эта разновидность болезни) – сопровождает корь, краснуху, ветрянку, энтеровирусную инфекцию.
Лечение инфекционного дерматита
Чтобы правильно диагностировать болезнь, а, значит, подобрать адекватное лечение, врач проводит визуальный осмотр и направляет на лабораторную диагностику: определение антител в крови, бакпосев. Если возникают затруднения, то проводят гистологический анализ биоптата.
При назначении лечения инфекционного дерматита у детей специалист обязательно учитывает причину болезни:
- при заболеваниях бактериального происхождения обязательна антибактериальная терапия;
- при тяжелом протекании ветрянки назначают противовирусные препараты, а высыпания обрабатывают антисептиками;
- при энтеровирусной инфекции необходимы лекарства, содержащие интерферон, и антигистамины, экзему протирают антисептиками;
- при чесотке используют препараты, содержащие серу или бензилбензоат;
- при кори и краснухе основное внимание уделяется дезинтоксикации организма, при необходимости врач назначает противовоспалительные и антигистаминные лекарства.
Также рекомендуется использовать физиотерапию:
- лазеротерапию;
- магнитотерапию;
- озонотерапию;
- ультравысокочастотную терапию;
- ультрафиолетовое облучение.
Лекарственное лечение инфекционного дерматита при желании можно дополнить народными средствами:
- Цветы и траву зверобоя (20 грамм) заваривают кипящей водой (200 миллилитров) и помещают на паровую баню на четверть часа. Остуженный отвар перемешивают со сливочным маслом (100 грамм). Полученной мазью обрабатывают экзему трижды в сутки на протяжении 7-8 дней.
- В воде (3 литра) растворяют соду и крахмал (по 40 грамм). Смесью протирают области высыпания.
- Картофель (он должен быть сырым) натирают и используют в виде компресса, который накладывают на 15 минут.
Народные средства не вылечат болезнь, так как они не воздействуют на причину ее возникновения, но избавят от отечности, зуда и дискомфорта, помогут освободиться от сыпи, облегчат общее состояние.
Системная терапия предназначена для борьбы с инфекцией, а для устранения проявлений дерматита врач назначает местные средства: глюкокортикостероидные и негормональные мази.
При лечении инфекционного дерматита у детей, не достигших двухлетнего возраста, а также при слабовыраженной симптоматике, расположении сыпи на лице назначают кортикостероиды первого класса, обладающие низкой активностью.
Если воспаление более выражено либо отсутствует эффект от применения предыдущей группы, используют препараты второго класса с умеренной активностью. Средства, принадлежащие к третьему классу (активные кортикостероиды), необходимы при острых воспалениях и хронических процессах.
Если лекарства предыдущих классов не позволяют получить желаемого результата, то прибегают к препаратам четвертого класса, обладающим высокой активностью. При использовании глюкокортикостероидов следует знать, что они характеризуются повышенной эффективностью, но обладают множеством побочных действий и вызывают привыкание.
Поэтому применять их можно только на протяжении ограниченного периода времени. Как только острое воспаление удастся снять, врач назначит негормональные мази.
В их состав входят в оптимальной концентрации действующие вещества, что обеспечивает получение желаемого эффекта. Они оказывают противовоспалительное, антимикробное и отшелушивающее действие, устраняют сухость и зуд, активируют восстановление поврежденной кожи.
Профилактика инфекционного дерматита
Единственный способ профилактики инфицированного дерматита – вакцинация от основных инфекций. Чтобы понизить риск заражения, рекомендуется строго соблюдать требования личной гигиены, укреплять иммунитет, ограничить контакты с инфицированными людьми.
При обнаружении малейших симптомов инфекционного дерматита следует обратиться к специалисту для проведения диагностики и назначения лечения.
Сыпь на груди – признак развития аллергической реакции на определенное вещество. Раздражение может быть связано с употреблением продуктов питания. У беременных женщин подобные симптомы возникают из-за снижения иммунитета.
Причины аллергии на груди
Можно выделить несколько факторов, которые приводят к кожным высыпаниям:
- Симптомы аллергии возникают из-за патологических процессов, нарушающих функционирование различных систем организма.
- Покраснение на груди может быть связано с наследственной предрасположенностью.
- В группу риска можно отнести женщин, которая вынашивают ребенка. Сыпь на груди при беременности свидетельствует о снижении иммунитета.
- Контакт с раздражающими веществами приводит к появлению красных пятен на грудной клетке. Достаточно часто сыпь образуется после использования новой косметики.
- Опасность для людей представляют укусы насекомых и бытовая химия.
Красное пятно на грудине у женщины может появиться из-за аллергии на цветочную пыльцу или тополиный пух. Стресс – еще одна причина, которая провоцирует возникновение сыпи.
На развитие заболевания оказывают влияние условия, в которых проживает человек. Излишняя стерильность приводит к повышенной чувствительности кожных покровов.
Причём горожане жители подвержены патологическим процессам больше, чем деревенские жители. Довольно часто причиной аллергии становится пыль, в которой присутствуют продукты жизнедеятельности клещей.
Контактный дерматит на груди чаще всего появляется у людей с чувствительной кожей. Сыпь на груди у мужчин может быть следствием ношения рубашки, изготовленной из синтетических материалов. Красное пятно на грудине у мужчин может возникнуть после использования средств с сильной отдушкой. Некоторые пациенты страдают от повышенной чувствительности к лекарственным препаратам. Крапивница у мужчин может начаться из-за снижения иммунитета или недостатка витаминов.

Симптомы
Высыпания на груди у женщин могут появиться во время беременности. Пациентки начинают жаловаться постоянный зуд и жжение.
На начальном этапе развития патологии у больного образуются красные пятна. Пациент начинает жаловаться на зуд и шелушение кожи. Сыпь под грудью может появится даже после краткосрочного контакта с раздражающими компонентами.

Пациентам запрещается расчёсывать поражённые участки, если сыпь на груди чешется. Такие действия приводят к образованию микротравм. В открытые ранки попадают вредоносные бактерии, которые представляют опасность для человека. При отсутствии лечения патология переходит в хроническую форму.
Специалисты различают несколько степеней тяжести заболевания:
- На начальной стадии у пациента появляется отечность и легкое покраснение груди.
- При отсутствии лечения появляются узелковые образования.
- Постоянное расчесывание приводит к травмированию кожных покровов. На воспаленных участках образуются раны с гнойным содержимым.
Можно выделить несколько разновидностей аллергии:
- Для чешуйчатого типа патологии характерно наличие большого количества мертвых клеток, которые различаются по размеру и цвету.
- Аллергия может проявляться в виде пузырчатых образований, в которых присутствует жидкость.
- Гнойная форма патология сопровождается образованием корок.
- При узелковом типе заболевания на пораженных участках возникают бляшки.
Диагностика
Чтобы определить причину возникновения аллергии, специалисты используют несколько методов обследования.
Аллергены можно выявить помощью тестов, которые проводятся на кожных покровах и слизистых оболочках. Врачи производят забор крови и проводит компьютерное исследование.
Для постановки более точного диагноза врачи прибегают к методу Фолля, который заключается в измерении электропроводности биологически активных точек.
Для определения реакции на определенные продукты питания производится взятие проб. На основании полученных результатов врач определяет провоцирующий фактор и выбирает схему лечения.
Почему возникает аллергия под грудью
Раздражение под грудью может начаться по нескольким причинам:
- Неприятные симптомы появляются при прохождении курса лечения антибактериальными препаратами.
- Аллергическая реакция возникает у пациентов, которые носят тесное синтетическое белье.
- В группу риска можно отнести людей, которые страдают от излишней потливости.
- Негативные изменения кожи могут возникать у женщин с большой грудью.
Снижение иммунитета приводит к инфицированию кожных покровов различными бактериями и грибками. Пациенты начинают жаловаться на постоянный зуд и шелушение на коже, у них появляется сыпь на грудной клетке.
Наличие воспаленных участков осложняется активным размножением патогенных микроорганизмов. Из изъязвленных слоев эпидермиса выделяется инфекционный инфильтрат, который имеет неприятный запах.
Высыпания под грудью возникают у пациентов, которые страдают от повышенной чувствительностью к бытовой химии. В этом случае необходимо полностью исключить контакт с раздражающими компонентами.
Что делать при раздражении под грудью
Женщинам рекомендуется подбирать бюстгальтер, изготовленный из натуральных тканей. Наличие жестких элементов только усиливает покраснение кожи под грудью.
Уменьшить потливость можно за счёт использования детских присыпок от опрелостей. Особое внимание нужно уделять гигиеническим правилам. Воспаленные участки кожи необходимо мыть с мылом 2 раза в сутки.
Чтобы уменьшить неприятные симптомы, необходимо регулярно смазывать кожу средствами, обладающими противовоспалительными свойствами.

Специалисты советуют пациентам, страдающим от сыпи на груди, придерживаться нескольких правил:
- При появлении крапивницы необходимо обратиться к специалисту, который поможет определить причину заболевания.
- Пациенты должны соблюдать гипоаллергенную диету, которая заключается в полном отказе от раздражающих продуктов.
- Причиной аллергии может быть одежда, которая изготовлена из синтетических материалов.
- Больным запрещается вскрывать волдыри, так как их повреждение может привести к проникновению болезнетворных бактерий.
Высыпания под грудью могут быть связаны с поражением грибковыми инфекциями. Для лечения кожных микозов используется следующие препараты:
Для устранения аллергического дерматита под грудью используется гормональные препараты (Aдвaнтaн, Coдepм).
Чтобы справиться с грибковой инфекцией пациентам прописывают комбинированные мази с антибактериальным действием (Лeвoмeкoль, Кремген).
Если покраснела грудь необходимо принимать антигистаминные препараты:
Чтобы справиться с покраснением используются негормональные мази:
Для устранения аллергических реакций можно воспользоваться мазями на базе глюкокортикостероидов:
При инфицировании патогенными микроорганизмами пациентам прописывают мази с антибактериальным действием:
Перед использованием препаратов необходимо пройти анализ на чувствительность к антибиотикам. Появление красных пятен под грудью напоминает симптомы крапивницы. Подобная реакция может быть следствием контакта с шерстью животных. На пораженных участках образуются мелкие папулы, в которых отсутствует стержень.
Грибковую инфекцию можно распознать по высыпаниям в виде пузырьков и отечности. Эффективным средство от раздражения считается гипоаллергенная мазь Фенистил. Перед нанесением средства необходимо тщательно промыть область груди мыльным раствором. Для лечения аллергии используются цинкосодержащие мази (Деситин, Цинокап).
Чтобы избавиться от сыпи на груди у женщин можно воспользоваться следующими средствами.
Устранить болезненные ощущения можно, если приложить к пораженному участку упаковку льда. Низкая температура оказывает воздействие на рецепторы кожи и помогает снять зуд и жжение.
Сок алоэ содержит компоненты, обладающие бактерицидным действием. Лечебный раствор не только уничтожает болезнетворные бактерии, но и успокаивает кожу.
Повышенное трение усугубляет состояние кожных покровов. Чтобы смазать воспаленные участки рекомендуется использовать кокосовое масло. Процедуру нужно проводить 3 раза в сутки. Кокосовое масло способствует восстановлению поврежденных клеток, уменьшает риск травмирования и снимает зуд.
Возможные осложнения
Аллергия на груди может стать причиной рубцовых изменений на коже пациента. Постоянный контакт с раздражающими компонентами вызывает приступы бронхиальной астмы. Люди сталкиваются с симптомами экземы, анемии и сывороточной болезнью.
У беременных женщин возникают участи гиперемии в области груди. Патологические процессы распространяются на молочные железы. Аллергия может привести к маститу, лакостазу и формированию раковых опухолей.
Экзема на груди – хронический процесс, который приводит к покраснению и образованию гнойничков. У женщин в области сосков формируются узелки, которые заполняются жидкостью. После их вскрытия на теле человека образуются трещины, которые практически не затягиваются.
Пациентам, решившим избавится от высыпаний, придется набраться терпения. Заболевание требует длительного лечения.
Профилактика
Избежать аллергии можно, если придерживаться нескольких рекомендаций:
- Повышенная потливость в жаркое время года приводит к раздражению кожи в области груди. Чтобы поддерживать тело в чистоте, необходимо ежедневно выполнять водные процедуры.
- Женщины должны быть аккуратнее с новыми косметическими средствами. При появлении сыпи нужно немедленно прекратить использование продукции.
- Лучше отказаться от ношения нижнего белья, изготовленного из синтетических материалов.
- Отсутствие в рационе овощей и фруктов приводит к дефициту витаминов и микроэлементов. Сбалансирование питание – залог нормального функционирования организма.
Такая проблема как дерматит под грудью или сверху молочной железы приносит много страданий своей обладательнице.
Мужчин, дерматические высыпания на этих местах беспокоят меньше, и лечатся они проще, поэтому в этой статье будет рассматриваться эта болезнь у женщин.
В данной зоне может возникнуть любая форма дерматита и иметь острый или хронический характер. Болезненные ощущения, мокнутие, трение приносят дискомфорт и усугубляют течение болезни. При лечении используются разные методы как традиционные, так и народные.
Причины появления

Возникший на груди дерматит характеризуется воспалительным процессом на коже.
Диагноз может быть различный:
Каждый их этих видов имеет свои причины возникновения, но общими для них в этой зоне являются:
- Повышенный температурный режим, частое выделение пота, влажная среда.
- Трение в складках кожи или об нижнее бельё. Часто причиной может послужить неудобный, узкий, не по размеру бюстгальтер.
- Косметические и бытовые средства.
- Приём некоторых лекарств.
- Аллергия на шерсть, пыльцу, синтетику вызывает контактный дерматит на груди и под ней.
- Облучение. Недуг может поразить любительниц загорать без купальника.
- Ожог или обморожение.
- Инфекции, паразиты, грибок. Влажная, невентилируемая зона кожи является удобной средой для размножения микроорганизмов.
- Пищевая аллергия. Этот вид встречается чаще всего. При этом может возникнуть не только аллергический или контактный дерматит на груди, а любая другая форма.
Все эти причины могут спровоцировать появление сыпи, переходящей в мокнущие язвы или уплотнения с жёсткой коркой как у людей имеющих такую наследственную предрасположенность, так и без таковой.
Особенно подвержены риску тучные люди с большой массой тела и те, кто не соблюдает правила личной гигиены.
Симптоматика

Дерматит на груди мужчины
В зависимости от того, какого вида недуг: себорея, аллергия или данное заболевание на груди и под ней, варьируются симптомы.
На начальной стадии это может быть мелкая красная сыпь, пятна с облезающим верхним слоем эпидермиса, воспалённые зоны с шелушением, но для всех видов дерматита характерно наличие:
- Воспалённой, покрасневшей кожи.
- Мокнутия или, наоборот, сухости, стягивания, трещин.
- Жжения, зуда иногда боли.
Если недуг приобретает хроническое течение, то краснота может смениться синюшным оттенком или стать тёмно бордовой.
- При постоянном проявлении болезни на груди или под ней появляются мокнущие, гнойные язвы.
- Кожа при длительном нарушении в дермальном слое становится плотной, утолщается, нередки отёки.
- Слишком затяжная болезнь приводит к омертвению тканей и образованию струпьев.
Традиционная терапия

В первую очередь врач попытается выявить причину, то есть раздражитель, который вызвал данный дерматит.
Без устранения раздражающего фактора лечение не принесёт надёжного результата. Через некоторое время болезнь вернётся.
Также обязательной мерой является диета, которая исключает все аллергенные продукты из рациона больной.
Врач обязательно назначит анализы на выявление проблем с ЖКТ и наличие инфекции и паразитов.
Далее назначаются внутренние и наружные препараты, исходя из разновидности дерматита:
- Противовоспалительные.
- Антигистаминные.
- Кортикостероиды.
Если диагностируется атопический или себорейный дерматит на груди, хорошо помогают наружные средства:
Когда болезнь носит аллергический характер, можно воспользоваться противоаллергенными гелями, мазями и кремами.
- На начальном этапе подойдут лёгкие негормональные средства и народные методы.
- Более запущенные или глобальные случаи придётся устранять серьёзными гормональными препаратами.
Народная медицина

Рассмотрим, как лечить подобное заболевание предлагает народная мудрость.
Если недуг только начинается, то действенные, проверенные рецепты смогут устранить внешнюю симптоматику с высокой эффективностью.
При этом используются самые простые ингредиенты, которые всегда под рукой.
- От атопических пузырьков поможет слабый раствор пищевой соды. Но только пока они не начали лопаться.
- Используйте детскую присыпку без добавок. Наносить её на кожу нужно 4-5 раз в день.
- При появлении язв и гнойничков можно воспользоваться смесью лимонного сока и борной кислоты, возьмите по 5-6 капель обоих компонентов и добавьте в 50 грамм кипячёной холодной воды.
- Протирайте кожу отваром из череды и ромашки (по 1 чайной ложке на стакан кипятка). В отвар можно добавить минеральную воду (1:1).
- Эффективно лечить дерматит на груди получается при регулярном приёме ванн с отварами ромашки, мяты, душицы, череды. Главное, чтобы поражённая область оказалась в воде.
- Маска из запаренных отрубей и чистотела прикладывается 2 раза в сутки на 20 минут, потом кожа споласкивается тёплой водой.
- Снизить температуру под молочными железами, уменьшить зуд и жжение поможет замороженный кубиками крепкий чёрный чай с мятой.
- Мёд – хороший антисептик. Можно использовать его, намазывая на кожу по 2 раза в день на 10-15 минут.
Если диагноз себорейный дерматит на груди, необходимо наоборот увлажнять кожу. Для этого можно воспользоваться любым увлажняющим кремом или гелем из аптеки.
Все средства необходимо наносить только на чистую кожу без пота с достаточным доступом воздуха, поэтому, принимая каждую процедуру, нужно принимать горизонтальное положение.
Обязательно исключите из меню блюда с аллергенными продуктами на время лечения.
Считая сыпь незначительным последствием потнички, многие делают ошибку, не наблюдая за развитием ситуации. Момент может быть упущен и проблема примет угрожающий характер.
При поражении эпителия бактериальными или вирусными инфекциями развивается воспаление. Это заболевание называется инфекционным дерматитом. Чаще всего диагностируется вирусный дерматит у детей. Нередко недуг обусловлен такими инфекциями, как корь, краснуха, герпес, скарлатина. В этом случае дерматит является одним из характерных симптомов этого заболевания. Но встречаются и самостоятельные формы инфекционных дерматитов. При этом они проявляются не как симптом основной болезни, а в качестве отдельного заболевания. Про причины, симптомы и лечение различных инфекционных дерматитов мы и поговорим в нашей статье.
Особенности недуга
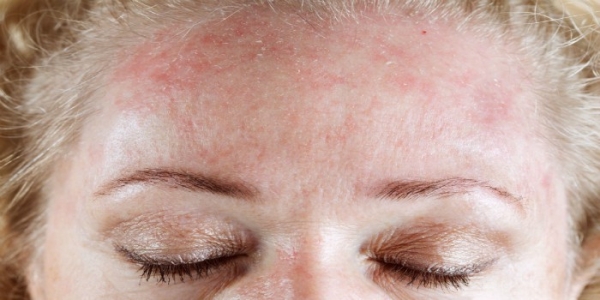
Инфекционные дерматиты возникают вследствие проникновения в кожные покровы инфекционных агентов: вирусов, грибов или бактерий. Если говорить о грибковых дерматитах, то их чаще всего провоцируют грибы рода Кандида.
Также не стоит исключать случаи, когда воспалительный процесс в эпидермальном слое развивается не самостоятельно, а на фоне инфекционной болезни (сифилиса, кори, скарлатины, краснухи, ветряной оспы и т.п.). Среди общего количества дерматитов на долю таких случаев приходится примерно 15-25 %. В этом случае инфекция поражает внешние и глубокие слои дермы.
Порой бывает очень сложно идентифицировать инфекционный дерматит у детей, поскольку по этиологии он бывает нескольких видов:
В любом случае причины возникновения любой разновидности дерматита связаны с проникновением инфекции в кожные покровы либо в организм больного. Недуг с равной частотой диагностируется у взрослых и малышей.
Дерматит инфекционный проявляется на фоне болезни или как самостоятельный недуг вследствие следующих причин:
- Между взрослыми людьми болезнь может передаваться при половом контакте.
- Дерматит может быть следствием прогрессирования инфекционного заболевания, которое появляется вслед за вторичным поражением эпителиальных тканей.
- Болезнь может быть результатом первичного поражения кожи такими бактериями, как стафилококки, стрептококки. В этом случае инфекция проникает в кожные покровы через травмированные участки.
- Различные виды дерматитов могут быть следствием инфекционных послеоперационных осложнений.
У человека дерматиты могут развиваться на фоне следующих сопутствующих факторов:
- хронические или приобретенные иммунодефицитные состояния;
- несоблюдение гигиены;
- хроническая интоксикация;
- заболевания ЖКТ и печени в хронической форме;
- варикоз;
- длительное лечение глюкокортикостероидами;
- возрастные особенности организма.
Чаще всего инфекция передается гематогенным и контактным путем. Заразиться можно от больного человека при прямом контакте, через общие предметы обихода. Нередко инфицирование маленького ребёнка происходит от матери. Если малыш, который заразен, посещает детский коллектив, то заражение других детей может произойти через игрушки.
Симптоматика
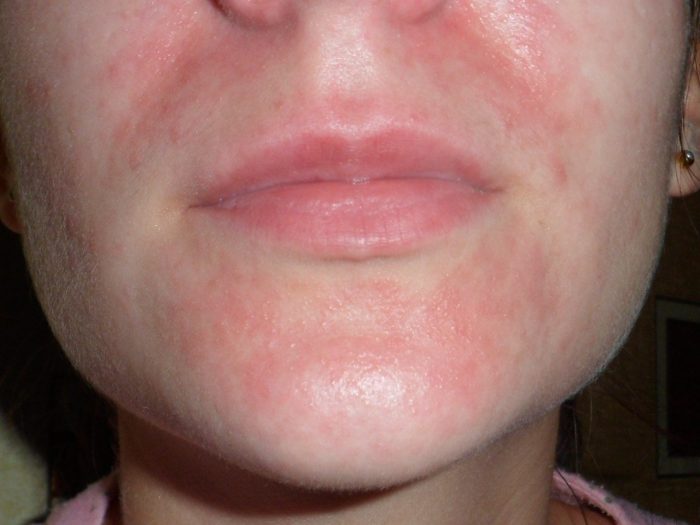
То, как проявляется заразный дерматит, зависит от основного заболевания, на фоне которого проявилось воспаление кожи. Симптомы недуга могут быть следующими:
- Если инфекционный дерматит развивается на фоне корьевой инфекции, то у взрослых и детей сыпь проявляется сначала на лице. После этого высыпания постепенно распространяются по всему телу. На третий день пятнисто-папулезной сыпи у больного начинает повышаться температура. Впоследствии пятна сливаются в единые образования, превращаются в кожный пигмент и шелушатся.
- При краснухе относительно мелкая розовая сыпь округлой формы появляется на лице и шее. Впоследствии она распространяется по всему телу. С течением времени высыпания бледнеют. Болезнь сопровождается высокой температурой и увеличением лимфоузлов.
- При скарлатине высыпания имеют вид мелких пузырьков, сохраняющихся на теле в течение 2-6 дней. Сначала они появляются в паху и подмышечных впадинах, потом переходят на живот, спину, бедра и локтевые сгибы. Кажется, что кожа однородно покраснела, но на самом деле высыпания состоят из очень мелких розеол. После этого на месте сыпи образуются шелушащиеся корочки.
- Энтеровирусная инфекция. Это недуг очень заразен. Можно найти фото этого дерматита в сети. При нем красные пятна появляются на конечностях, туловище, лице и стопах. Эти пятна быстро бледнеют и полностью исчезают.
- Для сыпного тифа характерно образование сыпи на 4-5 сутки от момента инфицирования. При этом высыпания имеют четко очерченные границы и локализуются на животе, груди и суставах рук. Через несколько дней эпителий на месте сыпи пигментируется.
- Такие вирусные дерматиты, как ветряная оспа, имеют характерную сыпь, которая проходит несколько стадий развития:
- формирование красноватых пятен;
- трансформация пятнышек в мелкие пузырьки с жидким содержимым;
- самопроизвольное вскрытие пузырьков;
- формирование корочек.
- Для чесотки характерно появление мелких прыщиков и узелков на ладонях, животе и стопах.
- Сифилис характеризуется появлением мелких узелков и покраснений, состоящих из крупных красных пятен.
- Бактериальный дерматит чаще всего бывает при поражении кожи стафилококком. В этом случае формируются пузырьки с гнойным содержимым.
- Рожистое воспаление провоцирует стрептококк. При этом кожные покровы ярко гиперемированы.
Чаще всего дерматит вирусный сопровождается повышением температуры и общим недомоганием. К местным симптомам помимо эритемы присоединяется отечность и зуд. Если недуг протекает длительно, то к высыпаниям может добавиться мокнутием, которое является обязательным следствием пузырчатой сыпи.
Диагностика
Прежде чем начать лечение недуга, необходимо убедиться, что дерматит имеет инфекционное происхождение. Чтобы выявить возбудителя заболевания, необходимо взять бакпосев с места воспаления. Также для уточнения диагноза можно провести исследование отделяемого из пузырчатой сыпи. После сбора анамнеза врач направит больного на анализы.
В дерматологии используются следующие диагностические методы:
Важно! При затруднении в постановке диагноза показано гистологическое исследование биоматериала.
Лечение
Не существует единого метода, как лечить все инфекционные дерматиты. В любом случае подход должен быть комплексным. При этом важно учитывать сопутствующее заболевание и уделять максимум внимания устранению инфекции. При лечении инфекционных дерматитов хороший эффект достигается за счет использования физиопроцедур.
В составе любой терапии инфекционных дерматитов обязательно должны применяться местные средства до момента полного исчезновения проявлений болезни. Если недуг не долечить, то он может перейти в хроническую форму с частыми рецидивами.
Среди терапевтических способов лечения стоит назвать следующие:
В составе медикаментозной терапии используются такие лекарственные средства:
- Если дерматит имеет грибковое происхождение, показано лечение противогрибковыми препаратами для местного использования и приема внутрь.
- В особо тяжелых случаях используют кортикостероиды.
- Лечение бактериальных дерматитов проводится с употреблением антибиотиков внутрь и с использованием антибактериальных мазей для кожи.
- При любых формах недуга обязательно назначаются антигистаминные препараты, чтобы убрать зуд.
- Также при всех видах дерматитов врачи назначают противовоспалительные средства. Это поможет убрать мокнутие, отечность и воспаление кожи.
Осложнения
Если вовремя не начать лечить недуг или провести его лечение неправильно, не эффективно или не полностью, то острый дерматит может перейти в хроническую форму. В этом случае болезнь будет часто напоминать о себе рецидивами.
Еще одним распространенным осложнением инфекционного дерматита является присоединение вторичной инфекции. Это может быть грибок, бактерии или вирусы. В этом случае течение болезни становится более тяжелым, приходится применять много лекарственных средств, а момент выздоровления может наступить намного позже.
В числе тяжелых последствий дерматитов можно назвать:
- депигментацию;
- формирование не проходящих рубцов;
- гиперпигментацию.
Внимание! Риск присоединения вторичной инфекции значительно повышается при несоблюдении гигиены, расчесывании пораженных участков кожи.
Профилактика
Полностью предупредить возникновения этой разновидности дерматитов невозможно. Можно лишь повлиять на степень выраженности этого недуга и тяжесть его течения. Значительно уменьшить вероятность инфицирования можно, придерживаясь следующих правил:
- Необходимо избегать контакта с больными людьми.
- Правила гигиены никто не отменял. Их нужно придерживаться постоянно.
- Заботьтесь о своем здоровье. Укрепляйте защитные силы организма. Придерживайтесь правильного питания, откажитесь от вредных привычек и избегайте переохлаждения.
- При обнаружении первых признаков заболевания сразу же обращайтесь к дерматологу. Своевременно начатое лечение поможет смягчить проявления болезни и ускорить выздоровление.
Если вы хотите получить почти 100-процентную защиту от инфекционных болезней с кожными проявлениями (ветрянка, корь, скарлатина, краснуха), то используйте вакцинацию. Даже если полностью избежать заражения не удастся, то после вакцинации болезнь протекает намного легче.
Читайте также:


