Инфекционный холецистит чем вызван

Общие сведения
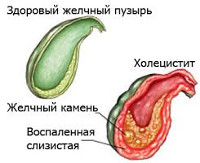
Холецистит — это острый воспалительный процесс, происходящий в желчном пузыре человека.
В норме желчный пузырь имеет объем, который 40–70 см3. В печени человека вырабатывается желчь, которая необходима для обеспечения процесса пищеварения. Она хранится в желчном пузыре. Если в организме происходит нарушение обменных процессов, то в просвете желчного пузыря могут появиться камни, а при одновременном возникновения инфекционного воспалительного процесса происходит развитие острого холецистита.
Причины холецистита
Наиболее частой причиной развития холецистита становится попадание микробов в организм и их последующее развитие. Холецистит могут спровоцировать стрептококки, кишечная палочка, энтерококки, стафилококки. Именно поэтому для лечения острого или хронического холецистита часто применяется прием антибиотиков. Как правило, проникновение микроорганизмов в желчный пузырь происходит по желчевыводящим протокам из кишечника. Такое явление имеет место как следствие недостаточности функции мышечных волокон, которые отделяют от кишечника общий желчный проток. Подобное часто наблюдается как последствие дискинезии желчного пузыря и желчевыводящих путей, слишком низкой секреторной активности желудка, высокого давления в двенадцатиперстной кишке.
Очень часто развитие холецистита происходит и как следствие нарушенного оттока желчи. Это может произойти у человека, который страдает от желчнокаменной болезни. Если в желчном пузыре человека присутствуют камин, то они не только создают механическую преграду для оттока желчи, но и раздражают стенки желчного пузыря. В итоге в желчном пузыре изначально развивается асептическое, а позже — микробное воспаление желчного пузыря. Таким образом, у больного развивается хронический холецистит, который периодически обостряется.
Впрочем, микробы могут оказаться в желчном пузыре, попав туда с потоком крови и лимфы, ведь в желчном пузыре развита сосудистая сетка. В связи с этим симптомы холецистита часто проявляются у людей, которые страдают недугами кишечника, органов мочеполовой системы либо наличием иных очагов воспаления.
Иногда холецистит провоцируют аскариды, лямблии, наличие травм печени и желчного пузыря и др.
Симптомы холецистита
Симптомы холецистита четко проявляются уже на самых ранних стадиях развития недуга. Ранние проявления этого заболевания весьма разнообразны. Как правило, они возникают после того, как человек заметно нарушил обычный для себя рацион питания, например, съел много острой или очень жирной еды, выпил достаточно большое количество алкоголя и т.п. При этом изначально боль возникает вверху живота и отдает в область правого подреберья. Болевые ощущения могут быть либо постоянными, либо нарастающими периодически. Иногда при холецистите возникает очень резкая боль, которая напоминает желчную колику. В качестве симптомов острого холецистита возможно и возникновение диспепсических явлений. Это горький и металлический привкус во рту, постоянная тошнота, возникновение отрыжки, метеоризм. Человек становится очень раздражительным, часто страдает от бессонницы.
У больного холециститом время от времени возникает рвота желчью, однако после такой рвоты легче ему не становится. Кроме того, симптомы холецистита часто проявляются возрастанием температуры тела, повышенным сердцебиением, у больного может немного пожелтеть кожа. Отмечается белый налет, сухость языка.
Если заболевание не лечить сразу же после проявления описанных симптомов, впоследствии может развиться перитонит, являющийся очень опасным состоянием.
Хронический холецистит протекает в основном длительно, иногда он может продолжаться многие годы. Хронический холецистит принято подразделять на несколько разновидностей. При безкаменном холецистите в просвете желчного пузыря камни не образуются. В то же время калькулезный холецистит характеризуется возникновением в просвете пузыря камней. Следовательно, калькулезный холецистит — это проявление желчнокаменной болезни.
У человека при этом периодически развиваются обострения, чередующиеся с ремиссиями. Обострения хронической формы болезни, как правило, становятся результатом переедания тяжелой пищи, злоупотребления алкоголем, физического перенапряжения, переохлаждения, кишечных инфекций. При хроническом холецистите проявляются симптомы, аналогичные симптомам острой формы болезни. Однако их интенсивность менее выражена, состояние больного не настолько тяжелое.
Диагностика холецистита
Диагностика холецистита проводится специалистом, в первую очередь, с помощью опроса пациента и знакомства с его историей болезни. Анализ анамнеза и клинического течения заболевания дает необходимую информацию для последующих исследований. Далее пациенту назначают специальный метод исследования, который используется при холецистите, — дуоденальное зондирование. Этот метод применяется утром, ведь важно проводить такое исследование натощак.
Кроме того, пациенту с подозрением на холецистит при необходимости проводится холецистография, ультразвуковое исследование. Проводится и клинический, а также биохимический анализ крови.
Также важно провести тщательное бактериологическое исследование (для этого проводят посев желчи). Особенно важно это сделать, если у пациента снижена кислотообразующая функция желудка. В процессе диагностики холециститаследует определить физико-химические свойства желчи.
Хроническую форму заболевания важно дифференцировать от хронического холангита, желчнокаменной болезни.
Лечение холецистита
Если у больного проявляется острый холецистит, то в большинстве случаев его сразу же госпитализируют в хирургический стационар. В основном лечение холецистита начинается с применения консервативной терапии. Важно, чтобы больной постоянно пребывал в состоянии полного покоя. Изначально пациенту запрещают употреблять пищу: его питание проводится путем внутривенного введения питательных смесей.
Если имеет место сильное воспаление с соответствующими симптомами и скачками температуры тела, то в комплексное лечение холецистита может входить и прием антибиотиков широкого спектра действия. Особенно важно назначить терапию антибиотиками пациентам пожилого возраста, а также людям, которые болеют сахарным диабетом.
На этапе обострения лечение холецистита в первую очередь направлено на снятие сильной боли, уменьшение воспаления, а также устранения проявлений общей интоксикации. В процессе применения консервативного лечения за состоянием больного ведется тщательное наблюдение. И если улучшение имеет место, то пациента продолжают лечить с помощью консервативных методов.
Однако в случае отсутствия эффекта от подобного лечения лечащий врач часто принимает решение об оперативном вмешательстве. Если имеется подозрение на флегмону желчного пузыря, гангрену, перфорацию, перитонит, то операция проводится экстренно.
Если у человека диагностирован калькулезный холецистит и, следовательно, в желчном пузыре присутствуют камин, то лечение заболевания составляет более трудную задачу. Соответственно, прогноз течения заболевания ухудшается.
При калькулезной форме холецистита нередко проявляется очень болезненная печеночная колика. Это явление некоторым образом напоминает симптомы острого холецистита, но пациент страдает от более интенсивной боли. Как правило, такие приступы начинаются ночью или утром. Немного позже у больного проявляются признаки желтухи: меняется оттенок кожи, мочи, слизистых оболочек. При этом кал у человека приобретает светлый, иногда белый цвет. При подобных симптомах госпитализацию нужно проводить немедленно.
Лечение хронического холецистита, прежде всего, направлено на стимуляцию процесса отхождения желчи, устранение спазматических явлений в желчевыводящих путях и желчном пузыре. Также проводится комплекс мер, которые призваны уничтожить возбудителя воспаления. При калькулезном холецистите проводится также раздробление камней с помощью разных методов. Последующие меры терапии направлены на и предотвращение появления новых камней.

Холецистит – это различные по этиологии, течению и клиническим проявлениям формы воспалительного поражения желчного пузыря. Сопровождаются болью в правом подреберье, отдающей в правую руку и ключицу, тошнотой, рвотой, диареей, метеоризмом. Симптомы возникают на фоне эмоционального стресса, погрешностей в питании, злоупотребления алкоголем. Диагностика основывается на данных физикального осмотра, ультразвукового исследования желчного пузыря, холецистохолангиографии, дуоденального зондирования, биохимического и общего анализа крови. Лечение включает диетотерапию, физиотерапию, назначение анальгетиков, спазмолитиков, желчегонных средств. По показаниям выполняют холецистэктомию.
МКБ-10

Общие сведения
Холецистит — воспалительное заболевание желчного пузыря, которое сочетается с моторно-тонической дисфункцией желчевыводящей системы. У 60-95% пациентов болезнь сопряжена с наличием желчных конкрементов. Холецистит является наиболее распространенной патологией органов брюшной полости, составляет 10-12% от общего количества заболеваний этой группы.
Воспаление органа выявляется у людей всех возрастов, чаще страдают пациенты среднего возраста (40-60 лет). Болезнь в 3-5 раз чаще поражает лиц женского пола. Для детей и подростков характерна бескаменная форма патологии, тогда как среди взрослого населения преобладает калькулезный холецистит. Особенно часто заболевание диагностируется в цивилизованных странах, что обусловлено особенностями пищевого поведения и образа жизни.

Причины холецистита
Основное значение в развитии патологии имеет застой желчи и инфекция в желчном пузыре. Болезнетворные микроорганизмы могут проникать в орган гематогенно и лимфогенно из других очагов хронической инфекции (пародонтоз, отит и др.) или контактным путем из кишечника. Патогенная микрофлора чаще представлена бактериями (стафилококками, кишечной палочкой, стрептококками), реже вирусами (гепатотропными вирусами С, В), простейшими (лямблиями), паразитами (аскаридами). Нарушение утилизации желчи из желчного пузыря возникает при следующих состояниях:
- Желчнокаменная болезнь. Холецистит на фоне ЖКБ встречается в 85-90% случаев. Конкременты в желчном пузыре становятся причиной стаза желчи. Они закупоривают просвет выходного отверстия, травмируют слизистую оболочку, вызывают изъязвления и спайки, поддерживая процесс воспаления.
- Дискинезия желчевыводящих путей. Развитию патологии способствует функциональное нарушение моторики и тонуса билиарной системы. Моторно-тоническая дисфункция приводит к недостаточному опорожнению органа, камнеобразованию, возникновению воспаления в желчном пузыре и протоках, провоцирует холестаз.
- Врожденные аномалии. Риск холецистита повышается при врожденных искривлениях, рубцах и перетяжках органа, удвоении либо сужении пузыря и протоков. Вышеперечисленные состояния провоцируют нарушение дренажной функции желчного пузыря, застой желчи.
- Другие заболевания желчевыводящей системы. На возникновение холецистита оказывают влияние опухоли, кисты желчного пузыря и желчных протоков, дисфункция клапанной системы билиарного тракта (сфинктеров Одди, Люткенса), синдром Мириззи. Данные состояния могут вызывать деформацию пузыря, сдавление протоков и формирование стаза желчи.
Помимо основных этиологических факторов существует ряд состояний, наличие которых увеличивает вероятность появления симптомов холецистита, влияя как на утилизацию желчи, так и на изменение ее качественного состава. К таким состояниям можно отнести:
- дисхолию (нарушение нормального состава и консистенции пузырной желчи);
- гормональную перестройку в период беременности, менопаузы;
- регулярный заброс ферментов поджелудочной железы в полость пузыря (панкреатобилиарный рефлюкс);
- неправильное питание;
- злоупотребление алкоголем, табакокурение;
- адинамию, сидячую работу;
- наследственную дислипидемию.
Патогенез
Основным патогенетическим звеном холецистита принято считать стаз пузырной желчи. Вследствие дискинезии билиарных путей, обтурации желчевыводящего протока снижается барьерная функция эпителия слизистой пузыря, устойчивость его стенки к воздействию патогенной флоры. Застойная желчь становится благоприятной средой для размножения микробов, которые образуют токсины и способствуют миграции в очаг воспаления гистаминоподобных веществ. При катаральном холецистите в слизистом слое возникает отек, утолщение стенки органа за счет инфильтрации ее макрофагами и лейкоцитами.
Прогрессирование патологического процесса приводит к распространению воспаления на подслизистый и мышечный слои. Снижается сократительная способность органа вплоть до пареза, еще больше ухудшается его дренажная функция. В инфицированной желчи появляется примесь гноя, фибрина, слизи.
Переход воспалительного процесса на соседние ткани способствует формированию перивезикального абсцесса, а образование гнойного экссудата приводит к развитию флегмонозного холецистита. Вследствие нарушения кровообращения возникают очаги кровоизлияния в стенке органа, появляются участки ишемии, а затем и некроза. Данные изменения свойственны гангренозному холециститу.
Классификация
В клинической гастроэнтерологии существует несколько классификаций заболевания, каждая из которых имеет большое значение, дает специалистам возможность отнести те или иные клинические проявления к определенному типу болезни и выбрать рациональную тактику лечения. С учетом этиологии различают два вида холецистита:
- Калькулезный. В полости органа обнаруживаются конкременты. На долю калькулезного холецистита приходится до 90% всех случаев болезни. Может сопровождаться интенсивной симптоматикой с приступами желчной колики или продолжительное время протекать бессимптомно.
- Некалькулезный (бескаменный). Составляет 10% от всех холециститов. Характеризуется отсутствием конкрементов в просвете органа, благоприятным течением и редкими обострениями, обычно связанными с алиментарными погрешностями.
В зависимости от выраженности симптомов и типа воспалительно-деструктивных изменений холецистит может быть:
- Острым. Сопровождается выраженными признаками воспаления с бурным началом, яркой симптоматикой и явлениями интоксикации. Боль, как правило, интенсивная, носит волнообразный характер.
- Хронический. Проявляется постепенным медленным течением без выраженных симптомов. Болевой синдром может отсутствовать или иметь ноющий, слабоинтенсивный характер.
По степени тяжести клинических проявлений выделяют следующие формы болезни:
- Легкая. Характеризуется слабоинтенсивным болевым синдромом продолжительностью 10-20 мин, который купируется самостоятельно. Нарушения пищеварения выявляются редко. Обострение возникает 1-2 раза в год, продолжается не более 2 недель. Функция других органов (печени, поджелудочной железы) не изменена.
- Средней тяжести. Болезненные ощущения стойкие с выраженными диспепсическими нарушениями. Обострения развиваются чаще 3 раз в год, длятся более 3-4 недель. Отмечаются изменения в работе печени (повышение АЛТ, АСТ, билирубина).
- Тяжелая. Сопровождается резко выраженным болевым и диспепсическим синдромами. Обострения частые (чаще 1 раза в месяц), продолжительные (более 4 недель). Консервативное лечение не обеспечивает существенного улучшения самочувствия. Функция соседних органов нарушена (гепатит, панкреатит).
По характеру течения воспалительно-деструктивного процесса различают:
- Рецидивирующее течение. Проявляется периодами обострения и полной ремиссией, во время которой проявления холецистита отсутствуют.
- Монотонное течение. Типичным признаком является отсутствие ремиссий. Пациенты жалуются на постоянные болезненные ощущения, дискомфорт в правых отделах живота, расстройство стула, тошноту.
- Перемежающееся течение. На фоне постоянных слабовыраженных проявлений холецистита периодически возникают обострения разной степени тяжести с явлениями интоксикации и желчной коликой.
Симптомы холецистита
Клинические проявления зависят от характера воспаления, наличия или отсутствия конкрементов. Хронический холецистит встречается чаще острого и обычно имеет волнообразное течение. В период обострения при бескаменной и калькулезной форме появляется приступообразная боль разной интенсивности в правой части живота, иррадиирущая в правое плечо, лопатку, ключицу. Болезненные ощущения возникают в результате неправильного питания, тяжелых физических нагрузок, сильного стресса.
Болевой синдром часто сопровождается вегето-сосудистыми нарушениями: слабостью, потливостью, бессонницей, неврозоподобными состояниями. Помимо болей наблюдается тошнота, рвота с примесью желчи, нарушения стула, вздутие живота. Больные отмечают повышение температуры тела до фебрильных значений, озноб, чувство горечи во рту или отрыжку горьким. В тяжелых случаях обнаруживаются симптомы интоксикации: тахикардия, одышка, гипотония.
При калькулезной форме на фоне стойкого холестаза наблюдается желтушность кожи и склер, кожный зуд. В фазе ремиссии симптомы отсутствуют, иногда отмечается дискомфорт и тяжесть в районе правого подреберья, расстройства стула и тошнота. Периодически может возникать холецистокардиальный синдром, характеризующийся болями за грудиной, тахикардией, нарушением ритма.
Острый бескаменный холецистит диагностируется достаточно редко, проявляется эпизодическими тянущими болями в подреберье справа после переедания, употребления алкогольных напитков. Данная форма болезни чаще протекает без нарушения пищеварения и осложнений. При острой калькулезной форме преобладают симптомы холестаза (боль, кожный зуд, желтушность, горьковатый привкус во рту).
Осложнения
При продолжительном течении может наблюдаться переход воспаления на близлежащие органы и ткани с развитием холангита, плеврита, панкреатита, пневмонии. Отсутствие лечения или поздняя диагностика при флегмонозной форме болезни приводят к эмпиеме желчного пузыря. Переход гнойно-воспалительного процесса на близлежащие ткани сопровождается формированием околопузырного абсцесса. При перфорации стенки органа конкрементом или гнойном расплавлении тканей происходит излитие желчи в брюшную полость с развитием разлитого перитонита, который при отсутствии экстренных мероприятий может закончиться летальным исходом. При попадании бактерий в кровоток возникает сепсис.
Диагностика
Основной трудностью верификации диагноза принято считать определение типа и характера заболевания. Первым этапом диагностики является консультация гастроэнтеролога. Специалист на основании жалоб, изучения анамнеза болезни, проведения физикального обследования может установить предварительный диагноз. При осмотре выявляются положительные симптомы Мерфи, Кера, Мюсси, Ортнера-Грекова. Для определения вида и степени тяжести болезни проводятся следующие обследования:
- УЗИ желчного пузыря. Является основным диагностическим методом, позволяет установить размер и форму органа, толщину его стенки, сократительную функцию, наличие конкрементов. У пациентов с хроническим холециститом визуализируются утолщенные склерозированные стенки деформированного желчного пузыря.
- Фракционное дуоденальное зондирование. В ходе процедуры производят забор трех порций желчи (А,В,С) для микроскопического исследования. С помощью данного метода можно оценить моторику, цвет и консистенцию желчи. С целью обнаружения возбудителя, вызвавшего бактериальное воспаление, определяют чувствительность флоры к антибиотикам.
- Холецистохолангиография. Позволяет получить информацию о работе желчного пузыря, билиарного тракта в динамике. При помощи рентгеноконтрастного метода обнаруживают нарушение двигательной функции желчевыводящей системы, конкременты и деформацию органа.
- Лабораторное исследование крови. В острый период в ОАК выявляется нейтрофильный лейкоцитоз, ускорение СОЭ. В биохимическом анализе крови отмечается повышение уровня АЛТ, АСТ, холестеринемия, билирубинемия и др.
В сомнительных случаях для изучения работы билиарного тракта дополнительно выполняют гепатобилисцинтиграфию, ФГДС, МСКТ желчного пузыря, диагностическую лапароскопию. Дифференциальную диагностику холецистита проводят с острыми заболеваниями, сопровождающимися болевым синдромом (острым панкреатитом, аппендицитом, перфоративной язвой желудка и 12-перстной кишки). Клинику холецистита следует отличать от приступа почечной колики, острого пиелонефрита, правосторонней пневмонии.

Лечение холецистита
Основу лечения острого и хронического некалькулезного холецистита составляет комплексная медикаментозная и диетотерапия. При часто рецидивирующей калькулезной форме болезни или при угрозе развития осложнений прибегают к оперативному вмешательству на желчном пузыре. Основными направлениями в лечении холецистита признаны:
- Диетотерапия. Диета показана на всех стадиях болезни. Рекомендовано дробное питание 5-6 раз в день в вареном, тушеном и запечённом виде. Следует избегать больших перерывов между приемами пищи (более 4-6 часов). Пациентам рекомендуется исключить алкоголь, бобовые, грибы, жирное мясо, майонез, торты.
- Медикаментозная терапия. При остром холецистите назначают обезболивающие, спазмолитические препараты. При выявлении патогенных бактерий в желчи применяют антибактериальные средства, исходя из вида возбудителя. Во время ремиссии используют желчегонные препараты, стимулирующие желчеобразование (холеретики) и улучшающие отток желчи из органа (холекинетики).
- Физиотерапия. Рекомендована на всех этапах болезни с целью обезболивания, уменьшения признаков воспаления, восстановления тонуса желчного пузыря. При холецистите назначают индуктотермию, УВЧ, электрофорез.
Удаление желчного пузыря осуществляют при запущенных холециститах, неэффективности консервативных методов лечения, калькулезной форме заболевания. Широкое применение нашли две техники удаления органа: открытая и лапароскопическая холецистэктомия. Открытую операцию выполняют при осложненных формах, наличии механической желтухи и ожирении. Видеолапароскопическая холецистэктомия является современной малотравматичной методикой, использование которой позволяет снизить риск послеоперационных осложнений, сократить реабилитационный период. При наличии конкрементов возможно нехирургическое дробление камней с помощью экстракорпоральной ударно-волновой литотрипсии.
Прогноз и профилактика
Прогноз заболевания зависит от степени тяжести холецистита, своевременной диагностики и грамотного лечения. При регулярном приеме лекарственных препаратов, соблюдении режима питания и контроле обострений прогноз благоприятный. Развитие осложнений (флегмона, холангит) значительно ухудшает прогноз болезни, может вызывать серьезные последствия (перитонит, сепсис).
Для профилактики обострений следует придерживаться основ рационального питания, исключить алкогольные напитки, вести активный образ жизни, осуществлять санацию очагов воспаления (гайморит, тонзиллит). Больным хроническим холециститом рекомендовано ежегодно проходить УЗИ гепатобилиарной системы.

Холециститом называют воспалительное заболевание, при котором поражается стенка желчного пузыря изменяются биохимические и физические свойства желчи.
С этим заболеванием часто сталкиваются и хирурги (с острой формой холецистита), и терапевты (с хроническим холециститом). В последние десятилетия медицинские статистики отмечают стойкую тенденцию к нарастанию заболеваемости данным недугом.
Причины холецистита
Воспаление в желчном пузыре может возникать по самым различным причинам. Основными из них являются:

образование камней, которые постоянно повреждают слизистую и могут препятствовать нормальному желчеоттоку;- диетические (злоупотребление жирными, высококалорийными и жареными блюдами, горячительными напитками, беспорядочное питание);
- психоэмоциональное перенапряжение;
- отягощенная наследственность;
- аномальная (часто врожденная) форма желчного пузыря (разные перетяжки, изгибы, перегородки предрасполагают к нарушениям желчеоттока);
- гормональный дисбаланс и гормональные средства (включая прием гормональных контрацептивов, препараты, используемые во время ЭКО);
- аллергия (например, пищевая);
- иммунные расстройства;
- лекарства (камнеобразованию способствуют циклоспорин, клофибрат, октреотид);
- резкое похудание;
- инфекционные агенты (бактерии, паразиты, вирусы), которые могут проникать в желчный пузырь из уже имеющихся в организме очагов дремлющей хронической инфекции.
Инфекционные факторы попадают в желчный пузырь и протоки вместе с лимфой (лимфогенный путь), кровью (гематогенный путь) и из двенадцатиперстной кишки (восходящий путь).
Классификация холецистита
По течению холецистит подразделяется на:
Как острый, так и хронический холецистит может оказаться:
- калькулезным (т.е. ассоциированным с формированием в пузыре камней, его доля достигает 80%);
- бескаменным (до 20%).
У молодых пациентов, как правило, обнаруживается бескаменный холецистит, но начиная с 30-летнего возраста частота верификации калькулезного холецистита стремительно возрастает.
В течении хронического холецистита стадии обострения перемежаются со стадиями ремиссии (стихания и клинических, и лабораторных проявлений активности).
Симптомы холецистита
У небольшой части больных холецистит может быть бессимптомным (его хронический вариант), у них отсутствуют четкие жалобы, поэтому диагноз зачастую верифицируется случайным образом в ходе обследования.

Но все-таки в большинстве случаев болезнь имеет яркие клинические проявления. Зачастую они манифестируют после какой-то диетической погрешности (застолье, употребление жареных блюд, алкоголя), психоэмоционального перенапряжения, тряской езды или излишней физической нагрузки.
Все признаки холецистита можно объединить в следующие синдромы:
- болевой (тупая или острая боль, локализуется, как правило, в правом подреберье, но иногда она возникает и в подложечной области, и в левом подреберье, может отдавать в правое плечо, шею, под лопатки);
- диспепсический (вздутие живота, горький привкус во рту, тошнота с рвотой, разные расстройства стула, чувство тяжести в верхней правой части живота, непереносимость жирного);
- интоксикационный (слабость, подъем температуры, снижение аппетита, мышечная ломота и др.);
- синдром вегетативных нарушений (головные боли, потливость, предменструальное напряжение и др.).
У пациентов могут наблюдаться далеко не все перечисленные симптомы. Их выраженность варьирует от едва ощутимой (при вялотекущем хроническом течении) до почти нестерпимой (например, в случае желчной колики – внезапного приступа интенсивных болей).
Осложнения холецистита
Наличие любого холецистита всегда чревато возможным развитием осложнений. Некоторые из них весьма опасны и требуют безотлагательного оперативного вмешательства. Так, в результате холецистита у больных могут возникнуть:
Диагностика холецистита

Выслушав описанные выше жалобы пациента, любой доктор обязательно должен осмотреть его, обращая внимание на окраску кожи, склер, уздечки языка (они могут оказаться желтушными). При прощупывании живота о возможном холецистите свидетельствуют болезненность, обнаруживаемая в правом подреберье и в особых желчно-пузырных точках и локальное мышечное напряжение над этой зоной. У таких пациентов зачастую присутствует боль при аккуратном постукивании по правой реберной дуге и по области правого подреберья.
Для точного определения диагноза далее пациента обычно отправляют обследоваться. Выявить холецистит помогают следующие диагностические методы:
Лечение холецистита
Врачебная тактика определяется формой холецистита, его стадией и тяжестью. Острые формы недуга лечат исключительно в стационаре. При хронических вариантах без госпитализации могут обойтись пациенты с легкими и неосложненными формами без интенсивного болевого синдрома.
Лечебные мероприятия могут быть консервативными и радикальными (хирургическими).
В основном его применяют в случае хронических вариантах недуга. Возможные безоперационные методы включают:
- диету;
- лекарственную терапию;
- экстракорпоральную литотрипсию (ударно-волновую).

После наступления долгожданной ремиссии разрешают запекание и тушение, продукты перестают протирать, включают в диету свежие ягоды, зелень, овощи, фрукты. Для улучшения состава желчи и снижения ее способности к камнеобразованию показана пищевая клетчатка. Ею богаты зерновые (греча, овес, ячмень и др.), ламинария, отруби, овощи, водоросли, фрукты.
Во время обострения любого холецистита больным рекомендуются:
- антибиотики, проникающие в желчь в достаточных для уничтожения инфекции концентрациях (доксициклин, ципрофлоксацин, эритромицин, оксациллин, рифампицин, зиннат, линкомицин и др.);
- антибактериальные средства (бисептол, невиграмон, фуразолидон, нитроксолин и др.);
- противопаразитарные лекарства (в зависимости от природы паразита назначают – макмирор, метронидазол, тиберал, немозол, бильтрицид, вермокс и др.);
- дезинтоксикационные средства (растворы Рингера, глюкозы, реамберин и др.;
- ненаркотические анальгетики (баралгин, спазган, триган Д, брал и др.);
- спазмолитики (папаверин, галидор, мебеверин, но-шпа, бускопан и др.).
- паранефральная новокаиновая блокада (при нестерпимых болях, если они не снимаются иными лекарствами);
- средства для стабилизации вегетативной нервной системы (элениум, пустырник, эглонил, мелипрамин, бензогексоний и др.);
- противорвотные лекарства (домперидон, метоклопрамид и др.);
- иммуномодуляторы (имунофан, полиоксидоний, натрия нуклеинат, ликопид, тимоптин и др.).
После купирования воспаления в случае калькулезного холецистита некоторым больным пытаются растворить камни при помощи медикаментов. Для этого доктора выписывают им средства с урсодезоксихолевой или хенодезоксихолевой кислотой (урсофальк, хенофальк, урдокса, урсосан и др.). Лучше не принимать эти препараты самостоятельно, так как они могут быть действенными лишь у 20% пациентов. К их приему имеются определенные четкие показания, которые может определить только квалифицированный специалист. Для каждого больного оптимальные дозы лекарств устанавливают индивидуально. Они должны приниматься достаточно долго (около года) и регулярно. Лечение осуществляется под врачебным и лабораторным контролем (периодически нужно определять биохимические параметры крови, выполнять УЗИ). Самолечение чревато развитием панкреатита (воспаления поджелудочной железы), закупоркой желчевыводящих путей, интенсивными болями, сильными поносами.
В фазу ремиссии бескаменного холецистита пациентам можно начать курс желчегонных препаратов. Но для этого целесообразно иметь информацию о типе функциональных расстройств. Арсенал современных желчегонных чрезвычайно богат. Больным рекомендуются хофитол, одестон, оксафенамид, тыквеол, холензим, никодин, гепатофальк, расторопшу, пижму, дымянку, барбарис, бесссмертник, галстену, холагогум, соли магния, ксилит и др. При наличии подтвержденных камней в любом фрагменте билиарной системы (желчных протоках или желчном пузыре) желчегонные опасны.
Камни разрушаются генерированными из специальных установок ударными волнами. Методика возможна лишь при холестериновом составе камней и сохраненной сократительной способности пузыря. Нередко ее совмещают с лекарственной литолитической (препараты хено- и урсодезоксихолевой кислоты) терапией, которая нужна для устранения фрагментов камней, образовавшихся в результате экстракорпоральной литотрипсии. В Российской Федерации данная методика используется достаточно редко.

При неэффективности указанных консервативных методов, нефункционирующем пузыре, серьезном остром заболевании, постоянных обострениях, частых желчных коликах, появлении осложнений лечение может быть лишь оперативным. Хирурги выполняют удаление пораженного воспалением желчного пузыря (холецистэктомию). В зависимости от доступа и способа проведения холецистэктомия бывает:
- традиционной с разрезом брюшной стенки и широким открытым доступом (предпочтительна при осложненном течении, но более травматична, после нее пациенты дольше восстанавливаются, больше послеоперационных проблем по сравнению со следующими двумя видами);
- лапароскопической (считается преимущественным вариантом, доступ к пузырю обеспечивается несколькими проколами, через них вводят нужный инструментарий и видеокамеру, она легче переносится, пациенты лучше реабилитируются и раньше выписываются из клиники);
Читайте также:


