Инфекционный контроль в системе профилактики исмп
Инфекционный контроль (ИК)это система: организационных, профилактических и
противоэпидемических мероприятий, направленных на предупреждение возникновения и распространения инфекционных заболеваний среди пациентов и сотрудников в организации (ЛПО, ЛПУ).
Проведение эпидемиологического надзора предусматривает:
-обеспечение активного выявления и учета и регистрации ИСМП;
-выявление факторов риска инфицирования ИСМП у отдельных категорий пациентов в различных типах стационаров;
- эпидемиологический анализ заболеваемости пациентов с выявлением ведущих причин и факторов, способствующих возникновению и распространению ИСМП;
- эпидемиологический анализ заболеваемости ИСМП медицинского персонала с выявлением ведущих причин и факторов, способствующих возникновению и распространению ИСМП;
- осуществление микробиологического мониторинга за возбудителями ИСМП;
- определение спектра устойчивости микроорганизмов антимикробным средствам (антибиотикам, антисептикам, дезинфектантам и др.) для разработки рациональной стратегии и тактики применения антимикробных препаратов;
-оценку лечебно-диагностического процесса;
-оценку больничной среды, условий пребывания в медицинском учреждении пациентов и медицинских работников;
-оценку эффективности проведенных профилактических и противоэпидемических мероприятий;
-прогнозирование эпидемиологической ситуации.
Система мероприятий по профилактике ВБИ.
I. Неспецифическая профилактика
1. Строительство и реконструкция стационарных и амбулаторно-поликлинических учреждений с соблюдением принципа рациональных архитектурно-планировочных решений: изоляция секций, палат, операционных блоков и т.д.; соблюдение и разделение потоков больных, персонала, “чистых” и “грязных” потоков; рациональное размещение отделений по этажам; правильное зонирование территории.
2. Санитарно-технические мероприятия: эффективная искусственная и естественная вентиляция; создание нормативных условий водоснабжения и водоотведения; правильная воздухоподача; кондиционирование, применение ламинарных установок; создание регламентированных параметров микроклимата, освещения, шумового режима; соблюдение правил накопления, обезвреживания и удаления отходов лечебных учреждений.
3. Санитарно-противоэпидемические мероприятия: эпидемиологический надзор за ВБИ, включая анализ заболеваемости ВБИ; контроль за санитарно-противоэпидемическим режимом в лечебных учреждениях; введение службы госпитальных эпидемиологов; лабораторный контроль состояния противоэпидемического режима в ЛПУ; выявление бактерионосителей среди больных и персонала; соблюдение норм размещения больных; осмотр и допуск персонала к работе; рациональное применение антимикробных препаратов, прежде всего — антибиотиков; обучение и переподготовка персонала по вопросам режима в ЛПУ и профилактики ВБИ; санитарно-просветительная работа среди больных.
4. Дезинфекционно-стерилизационные мероприятия: применение химических дезинфектантов; применение физических методов дезинфекции; предстерилизационная очистка инструментария и медицинской аппаратуры; ультрафиолетовое бактерицидное облучение; камерная дезинфекция;
паровая, суховоздушная, химическая, газовая, лучевая стерилизация; проведение дезинсекции и дератизации.
II. Специфическая профилактика
Плановая активная и пассивная иммунизация.
Экстренная пассивная иммунизация.
Что относят к аварийным ситуациям с биологическим материалом? Порядок действий медицинского персонала при возникновении аварийной ситуации: порез и укол, попадание биологического материала на поврежденные/неповрежденные кожные покровы и слизистые, средства индивидуальной защиты.
Работник организации здравоохранения при аварийном контакте для предупреждения возникновения и распространения вирусных гепатитов должен соблюдать следующий порядок действий.
В случае повреждения целостности кожных покровов при работе с биологическим материалом:
немедленно снять перчатки рабочей поверхностью внутрь и погрузить их в емкость с дезинфицирующим раствором или поместить в непромокаемый пакет для последующего обеззараживания;
вымыть руки с мылом под проточной водой и обильно промыть рану водой или физиологическим раствором;
обработать рану 3%-й перекисью водорода.
В случае загрязнения биологическим материалом кожных покровов без нарушения их целостности:
обильно промыть загрязненный участок кожных покровов водой с мылом и обработать антисептиком.
В случае попадания биологического материала на слизистую оболочку:
немедленно снять перчатки рабочей поверхностью внутрь и погрузить их в емкость с дезинфицирующим раствором или поместить в непромокаемый пакет для последующего обеззараживания;
тщательно вымыть руки с мылом под проточной водой и обильно промыть (не тереть) слизистую оболочку водой или физиологическим раствором.
В случае загрязнения биологическим материалом СГО, личной одежды, обуви:
обмыть поверхность перчаток, не снимая с рук, под проточной водой с мылом или раствором антисептика, дезинфицирующего средства;
снять загрязненную СГО, личную одежду, обувь;
СГО, личную одежду и обувь сложить в непромокаемые пакеты для последующего обеззараживания;
снять защитные перчатки рабочей поверхностью внутрь и погрузить их в емкость с дезинфицирующим раствором или поместить в непромокаемый пакет для последующего обеззараживания;
вымыть руки с мылом под проточной водой и обработать кожные покровы в области проекции загрязнения СГО, личной одежды, обуви в соответствии с пунктом 89 настоящих Санитарных правил.
В случае загрязнения биологическим материалом объектов внешней среды биологические загрязнения на поверхности объектов внешней среды обеззараживаются раствором дезинфицирующего средства и удаляются с поверхности с последующей влажной уборкой.
ДЕЙСТВИЯ МЕДИЦИНСКОГО РАБОТНИКА В СЛУЧАЕ ПРОФЕССИОНАЛЬНОГО КОНТАКТА:
Под профессиональным контактом понимают любой прямой контакт слизистых оболочек, поврежденных и не поврежденных кожных покровов с потенциально инфицированными биологическими жидкостями при исполнении профессиональных обязанностей.
Если произошло попадание биоматериала на одежду:
- Перед снятием одежды перчатки обеззараживаются.
- При незначительных загрязнениях биологической жидкостью одежда снимается, помещается в пластиковый пакет и направляется в прачечную без предварительной обработки, дезинфекции.
- При значительном загрязнении одежда замачивается водном из дезинфектантов, используемых в учреждении (кроме 6%-й перекиси водорода и нейтрального гидрохлорида кальция, которые разрушают ткани).,
- Личная одежда, загрязненная биологической жидкостью, подвергается стирке в горячей воде (70 °С) с моющим средством.
- Кожа рук и других участков тела под местом загрязненной одежды протирается 70%-м спиртом. После этого промывается с мылом и повторно протирается спиртом.
- Загрязненная обувь двукратно протирается ветошью, смоченной в растворе одного из дезинфицирующих средств, используемых в учреждении.
Если произошло попадание биоматериала на слизистые оболочки:
- Ротовая полость - прополоскать 70%-м раствором этилового спирта.
- Полость носа - закапать 20-30%-й раствор альбуцида.
- Глаза - промыть водой, после чего закапать 20-30%-йраствор альбуцида.
Если произошел контакт с кровью или другими биологическими жидкостями при неповрежденной коже:
- срочно обработать место загрязнения одним из дезинфектантов (70%-м раствором спирта, 3%-м раствором перекиси водорода, 3%-м раствором хлорамина);
- затем промыть водой с мылом и повторно обработать спиртом.
Если произошел контакт с кровью или другими биологическими жидкостями при повреждении кожи (укол, порез):

Инфекционные болезни создают множество проблем в медицинских клиниках, где люди в большой степени подвержены заражению опасными заболеваниями и их организм отличается особой восприимчивостью. Инфекционные процессы, связанные с оказанием медицинской помощи, являются распространенными причинами появления болезней и увеличения количества умирающих, что создает серьезные проблемы системе здравоохранения и ее финансовой составляющей. Следует дать общую характеристику профилактики ИСМП.
Определение термина
ИСМП - инфекции, связанные с оказанием медицинской помощи человеку, - возникают по причине распространения вирусов, бактерий и грибков в организме человека. Поражение такими заболеваниями может произойти в любом месте, но в клиниках оно становится особо опасной проблемой.
Многие ИСМП появляются в результате бактерий, которые уже находятся в организме человека до инфекции, они могут стать причиной перекрестной передачи между больными либо между пациентом и медицинским работником.
Общая среда в клинике также может привести к распространению патологических микроорганизмов по воздуху, воде и поверхности. Больные, находящиеся в медицинском учреждении, в большей степени подвержены поражению заболеванием, чем население в целом. К примеру, в группу особого риска относят недоношенных детей, людей пожилого возраста и пациентов с ослабленной иммунной защитой.
ИСМП – проблема современности
Рассматривая общую характеристику, определение ИСМП, на профилактику этого явления стоит обратить особое внимание. Это одна из приоритетных задач системы здравоохранения. Во многих странах с высоким уровнем доходов региональные и национальные медицинские учреждения совместно с клиниками и больницами проводят профилактические меры, контролируют состояние пациентов, проводят различные отчеты. Несмотря на снижение количества случаев заболеваний, поражения ИСМП в последнее время продолжают оставаться довольно частым явлением, особенно для людей, находящихся в группе риска.
Среди больных в ОИТ в развитых странах происходит не меньше 25-30% эпизодов ИСМП. В странах с недостаточным количеством доходов проблемы с концепцией профилактики ИСМП осложняются. В этих странах слишком слабо развита инфраструктура и недостаточно высок уровень гигиены и санитарии. По общей оценке ВОЗ инфекции, возникшие у человека в ОИТ в странах третьего мира, проявляются как минимум в несколько раз чаще, чем в развитых странах со стабильным уровнем дохода. Инфекции же, которые связаны с инструментальным инфицированием, могут проявляться до 13 раз чаще, чем в США.

Что подразумевает под собой ИСМП?
ИСМП включает в себя большое количество видов инфекций, включая поражение мочевыводящих путей, распространение инфекции в месте проведения оперативного вмешательства (в странах с низкими годовыми доходами), поражение дыхательной системы, кровотока и желудочно-кишечного тракта. Появление микроорганизмов, проявляющих особую устойчивость к антимикробным препаратам, провоцирует активное распространение и усиление тяжести инфекционных процессов.
Клиника, в которой появляется высокий уровень случаев ИСМП, сталкивается с серьезными проблемами при терапии больных. Это приводит к большим денежным затратам, отрицательным отзывам и ухудшению репутации.
ИСМП – это поражение, которое возникает у пациента при поступлении в медицинское учреждение в течение последующих 8 часов либо немного больше. У пациентов хирургических отделений инфекция в большинстве случаев начинается по прошествии 3 месяцев после проведения оперативного вмешательства либо одного года, если операция была проведена на кости и суставах.
Проведение диагностических мероприятий
Рассматривая пути профилактики ИСМП, стоит отметить, что в этом процессе играет значительную роль регулярное и полноценное наблюдение за всеми пациентами, находящимися в больнице. Такое наблюдение должно быть направлено на своевременное выявление инфекционных заболеваний, в особенности в ОИТ и среди групп пациентов с особым риском.
Чтобы точно выявить источник инфекции, чувствительности к антимикробным средствам и подобрать правильное лечение антимикробными препаратами для борьбы с заболеванием, применяется диагностическая процедура in vitro. Помимо этого, важно точно определить и ограничить возможные эпидемические болезни, наблюдая за больными, входящими в группу риска. Такие мероприятия помогают своевременно предпринять меры для профилактики ИСМП и исключить появление источника инфекции.
Что может привести к появлению ИСМП в учреждении? Сюда относят следующие виды возбудителей:
- золотистый стафилококк;
- энтерококки;
- стрептококки;
- карболенем-резистентные энтеробактерии;
- энтеробактерии, которые помогают вырабатывать бета-лактамазы расширенного спектра действия.
Меры профилактики очага поражения
Мероприятия по профилактике ИСМП важно предпринимать как для определенных пациентов, так и для всего медицинского учреждения.
Контроль за состоянием окружающей среды в больнице включает следующие пункты:
- регулярная проверка состояния воздуха, воды и поверхностей;
- строгий контроль очистки и регулярная промывка оборудования, санитарная обработка помещений;
- в случае необходимости больного пациента изолируют от остальных.
Также к методам профилактики ИСМП можно отнести контроль за распространением инфекции:
- мониторинг пациентов, которые находятся в группе риска;
- соблюдение правил гигиены рук и проведение комплексных гигиенических процедур;
- следование всем санитарным условиям при проведении терапии;
- правильное применение антимикробных средств;
- применение катетеров лишь при определенной надобности.
Внимательное слежение за состоянием медицинского учреждения:
- устранение вспышек заболеваемости;
- автоматическое оповещение об инфекционных процессах, которые проявляют особую стойкость к используемым антимикробным средствам;
- передача и управление сведениями;
- скоординированная отчетность высокого уровня;
- надзор и отслеживание возможной эпидемии.
Лечебные мероприятия
Проведение лечебных мероприятий при профилактике ИСМП в ЛПУ включает:
- лечение массовых заболеваний антимикробными средствами;
- по возможности рекомендовано проводить временное устранение определенного медицинского оборудования (к примеру, катетеров);
- терапевтический мониторинг, помогающий скорее закончить антимикробное лечение.
Специальные и стандартные профилактические меры
Профилактика ИСМП делится на стандартную и специальную. Стандартные меры – регулярные ежедневные процедуры, которые проводятся с целью снижения риска распространения болезни среди пациентов в медицинском учреждении и среди сотрудников. Специальные меры применяются лишь в том случае, когда проводить стандартные меры не получается в полной мере.
Стандартные меры предосторожности включают в себя правильную обработку рук, применение специальных средств защиты медицинским персоналом, правильное хранение и использование острых инструментов, своевременное утилизирование использованных одноразовых приборов.
Обработка рук делится на следующие способы:
- Простое мытье рук. При такой обработке удаляется грязь и транзитная флора, которая распространяется по коже медработника при контакте с больным пациентом либо контаминированными объектами окружающей среды.
- Гигиеническая антисептика. Устранение либо полное уничтожение транзиторной микрофлоры у работника медицинского учреждения.
- Хирургическая антисептика. Она заключается в удалении либо уничтожении транзитной микрофлоры и снижении количества при помощи антисептика резидентной флоры.
Особенности обработки рук
При профилактике ИСМП в зависимости от выполняемой терапии и требуемого уровня чистоты кожных покровов рук медицинского персонала выбирается гигиеническая либо хирургическая обработка рук.
Администрация при составлении концепции профилактики ИСМП придерживается следующих правил:
- Для достижения особого эффекта и полного обеззараживания кожи рук следует соблюдать ряд правил. Требуется содержать ногти в ухоженном состоянии, регулярно их подстригать, не допускать наличия лака на ногтях. Нельзя наращивать ногти. Следует снимать все ювелирные украшения и другие посторонние предметы. Перед гигиенической обработкой рук хирургу важно также снять браслеты, часы и другие аксессуары. При сушке рук используют чистые одноразовые бумажные салфетки либо тканевые полотенца. При обработке рук у хирургов должны использоваться исключительно стерильные тканевые полотенца.
- Гигиеническая обработка рук проводится при прямом контакте с больным, с неповрежденной кожей пациента (к примеру, при измерении артериального давления), с секретами организма, его слизистыми оболочками и ранами. Также подобная процедура необходима перед уходом за больным, после использования медицинских инструментов и других объектов, которые находятся рядом с пациентом, после лечения человека с гнойным воспалительным процессом, после контакта с грязными устройствами и поверхностями.
- Гигиеническая обработка рук проводится с помощью мытья рук мылом и водой, которое помогает устранить грязь и значительно уменьшить количество микроорганизмов на коже. Также проводится обработка рук кожным антисептиком для уменьшения числа патогенных микроорганизмов до минимального количества.
- Для мытья рук используется жидкое мыло с дозатором. Руки вытираются одноразовым полотенцем.
- При применении дозатора новую порцию жидкого мыла наливают в него после предварительной дезинфекции и промывки. Лучше всего применять локтевые дозаторы и дозаторы на фотоэлементах.
Когда важно обрабатывать руки:
- перед началом рабочего дня и в его конце;
- при контакте с больным;
- во время надевания перчаток;
- перед любой терапией;
- при употреблении продуктов питания;
- при работе на клавиатуре.
Требования к используемым инструментам
Все работники медицинского учреждения должны знать общие характеристики профилактики ИСМП. Они должны избегать любого травмирования скальпелями, иглами и другим острым инструментарием при проведении медицинских манипуляций, во время дезинфекции инструментов и утилизации уже используемых.
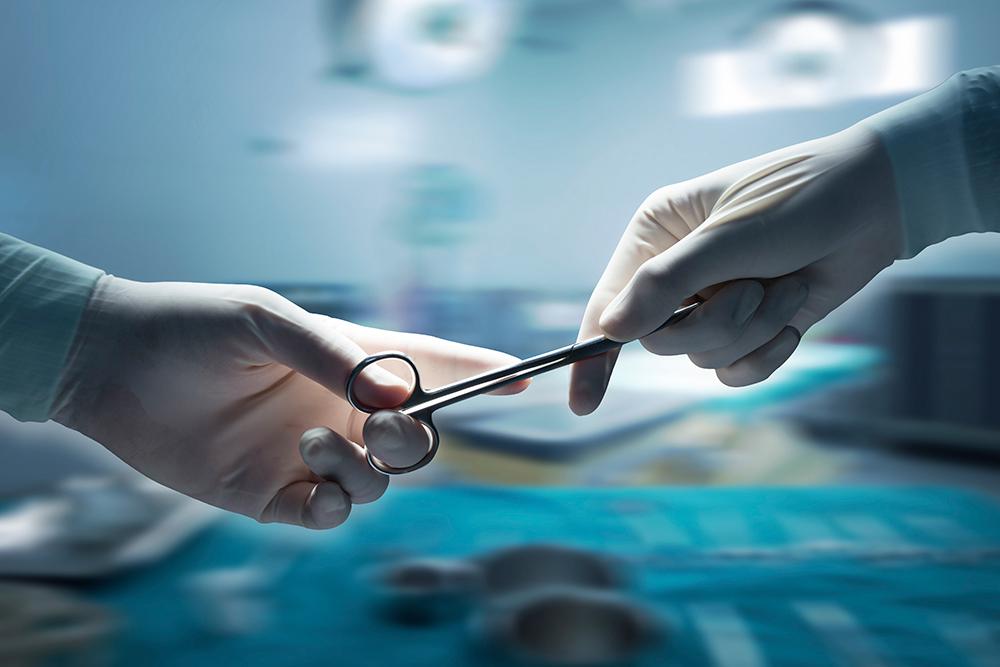
Главные правила обращения с острыми инструментами:
- применять иглу и шприц только один раз, после сразу же утилизировать;
- иглу надевать и снимать со шприца посредством специальных зажимов;
- предупреждать другого сотрудника о передаче острого инструмента;
- избегать передачи острых инструментов из рук в руки, применять для этого специализированный лоток;
- вместо скальпелей с острым концом лучше всего применять инструмент с тупым концом;
- не закрывать иголки колпаком;
- не сгибать и не ломать иглы после применения;
- не снимать иглы со шприца до проведения гигиенической обработки;
- сразу же после проведения лечения одноразовые шприцы, иглы, лезвия и другие колющие и острые предметы важно поместить в отдельный контейнер. Такие контейнеры обладают визуальным обозначением, также должны быть полностью герметичными и не обладать отверстиями. Контейнер должен находиться в максимальной близости от медицинского специалиста при проведении лечения;
- в обязательном порядке иглы и шприцы обрабатывать перед утилизацией.
Что запрещено при использовании острых инструментов?
- Нельзя надевать колпачки на использованные иглы. После применения шприц с иглой помещают в непрокалываемый контейнер. В отдельных случаях при необходимости отделить иглу от шприца следует провести их аккуратное и безопасное отсечение.
- Все острые использованные инструменты запрещено сбрасывать в прокалываемые контейнеры.

Стерилизация и дезинфекция в клинике
Все изделия медицинского предназначения, которые применяются при инвазивном лечении, должны быть стерильными. Инструменты могут быть одноразовыми и покупаться в отдельной стерильной упаковке. Многоразовые приборы и устройства нуждаются в регулярной дезинфекции, предстерилизационной очистке и стерилизации.
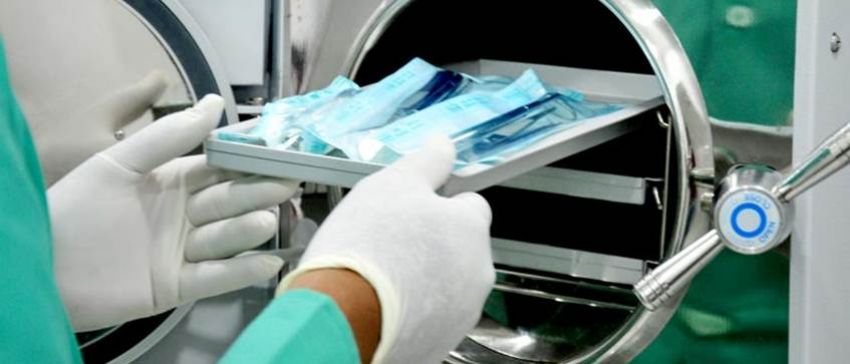
К основным принципам использования ИСМП относят:
- все оборудование, устройства и предметы за уходом больных после многоразового использования рекомендуется обрабатывать в соответствии с инструкциями производителей;
- важно использовать только те устройства многоразового предназначения, которые разрешены системой здравоохранения;
- перед приобретением большого количества устройств важно убедиться, что к ним прилагаются инструкции от производителя;
- запрещено повторно обрабатывать медицинские инструменты после первого применения.
Обработка инструментария заключена в следующих процессах: дезинфекции, чистке, сушке, упаковке, стерилизации, а также правильном хранении. Каждый описанный этап очень важен для профилактики очагов инфекции в клинике.
Дезинфекция – обоснованный научно подбор способов, средств и методик уничтожения в окружающей среде патогенов и условно потагенных организмов. Дезинфекция – частичное, селективное уничтожение потенциальных возбудителей болезней. Такая процедура помогает предотвратить передачу патогенных микроорганизмов от источников поражения к здоровым пациентам. Комплексная и правильная дезинфекция чаще всего включает в себя полное удаление всех загрязнений и бактерий с инструментов, исключая минимальное количество спор бактерий.
Дезинфекция и стерилизация проводится в соответствии с нормами санитарии и государственными стандартами. Главные методы дезинфекции – воздействие на устройства и инструменты высокой температурой и химическими компонентами. Подбор способа дезинфекции будет определяться в зависимости от свойств возбудителя, конкретного обрабатываемого предмета, а также финансовых затрат при ее проведении.
При физическом способе очистки используется механическая и температурная дезинфекция агентов лучистой энергии и радиоактивным излучением. При стерилизации может применяться следующие источники тепла: огонь, жидкость, влажный либо сухой воздух высокой температуры, пар. Смерть опасных микроорганизмов при воздействии физических методик происходит в результате коагуляции белка.
2.3 ЭПИДЕМИОЛОГИЧЕСКАЯ БЕЗОПАСНОСТЬ (ПРОФИЛАКТИКА ИНФЕКЦИЙ, СВЯЗАННЫХ С ОКАЗАНИЕМ МЕДИЦИНСКОЙ ПОМОЩИ (ИСМП))
Основными документами, определяющими меры по обеспечению эпидемиологической безопасности при осуществлении медицинской деятельности в РФ, являются:
- СанПиН 2.1.3.2630-10 "Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность" (утв. постановлением Главного государственного санитарного врача РФ от 8 мая 2010 г. N 58);
- Национальная Концепция профилактики инфекций, связанных с оказанием медицинской помощи (утв. Главным государственным санитарным врачом РФ 6 ноября 2011 г.);
- Федеральные клинические рекомендации по вопросам обеспечения эпидемиологической безопасности, утвержденные Национальной ассоциацией специалистов по контролю инфекций, связанных с оказанием медицинской помощи (НП "НАСКИ") и согласованные с Профильной комиссией Министерства здравоохранения Российской Федерации по эпидемиологии.
Эпидемиологическая безопасность медицинской помощи - "состояние, характеризующееся совокупностью условий, при которых отсутствует недопустимый риск возникновения у пациентов и медицинского персонала заболевания инфекциями, связанными с оказанием медицинской помощи (ИСМП), состояние носительства, интоксикации, сенсибилизации организма, травм, вызванных микро- и макроорганизмами и продуктами их жизнедеятельности, а также культурами клеток и тканей".
Эпидемиологическая безопасность - важнейшая составляющая обеспечения качества и безопасности медицинской помощи//Брико Н.И., Брусина Е.Б., Зуева Л.П., Ефимов Г.Е., Ковалишена О.В., Стасенко В.Л., Фельдблюм И.В., Шкарин В.В. - Вестник Росздравнадзора. - 2014. - N 3. - С. 27 - 32.
Термин "инфекция, связанная с оказанием медицинской помощи (ИСМП)", являясь более точным в сравнении с ранее существовавшим - внутрибольничные инфекции (ВБИ), в настоящее время используется как в научной литературе, так и в публикациях ВОЗ и документах большинства стран мира.
Общим критерием для отнесения случаев инфекций к ИСМП является непосредственная связь их возникновения с оказанием медицинской помощи (лечением, диагностическими исследованиями, иммунизацией и т.д.). Именно поэтому к ИСМП относят случаи инфекции, не только присоединяющиеся к основному заболеванию у госпитализированных пациентов, но и связанные с оказанием любых видов медицинской помощи (в амбулаторно-поликлинических, образовательных, санаторно-оздоровительных учреждениях, учреждениях социальной защиты населения, при оказании скорой медицинской помощи, помощи на дому и др.), а также случаи инфицирования медицинских работников в результате их профессиональной деятельности.
ИСМП поражают 5 - 10% пациентов, находящихся в стационарах, и занимают десятое место в ряду причин смертности населения. В России по данным официальной статистики ежегодно регистрируется примерно 30 тыс. случаев ИСМП (0,08%), однако эксперты считают, что их истинное число составляет не менее 2 - 2,5 млн человек. Для сравнения, по данным Великобритании, при населении более 60 млн человек, ежегодно фиксируется более 300 тыс. случаев ИСМП (6,4% всех госпитализаций в 2011 г.). Наиболее часто встречающиеся формы: респираторные инфекции, включая пневмонии и инфекции нижних дыхательных путей (22%), инфекции мочевыводящих путей (17,2%) и инфекции послеоперационных ран (15,7%) . Пациенты с ИСМП находятся в стационаре в 2 - 3 раза дольше, чем аналогичные пациенты без признаков инфекции. В среднем на 10 дней задерживается их выписка, в 3 - 4 раза возрастает стоимость лечения, и в 5 - 7 раз - риск летального исхода. ИСМП существенно снижают качество жизни пациента, приводят к потере репутации учреждения здравоохранения.
Наиболее уязвимые группы пациентов: новорожденные дети, пожилые люди, пациенты с тяжелым течением основной патологии и множественными сопутствующими заболеваниями, пациенты, подвергающиеся агрессивным и инвазивным медицинским манипуляциям, трансплантации органов и т.п.
В Национальной концепции профилактики инфекций, связанных с оказанием медицинской помощи, разработанной в 2011 г., рекомендуется к внедрению эпидемиологический надзор, который определяется как система непрерывного слежения за эпидемическим процессом и его детерминантами для осуществления эпидемиологической диагностики с целью принятия обоснованных управленческих решений по предупреждению возникновения и распространения ИСМП .
Эпидемиологический надзор осуществляется на федеральном, региональном, муниципальном уровнях и в МО. Проведение эпидемиологического надзора предусматривает:
- обеспечение активного выявления, учета и регистрации ИСМП;
- выявление факторов риска возникновения ИСМП у отдельных категорий пациентов;
- эпидемиологический анализ заболеваемости пациентов с выявлением ведущих причин и факторов, способствующих возникновению и распространению ИСМП;
- эпидемиологический анализ заболеваемости ИСМП медицинского персонала с выявлением ведущих причин и факторов, способствующих возникновению и распространению ИСМП;
- осуществление микробиологического мониторинга за возбудителями ИСМП;
- определение спектра устойчивости микроорганизмов к антимикробным средствам (антибиотикам, антисептикам, дезинфектантам и др.) для разработки тактики их применения;
- эпидемиологическую оценку лечебно-диагностического процесса;
- эпидемиологическую и гигиеническую оценку больничной среды, условий пребывания в учреждении здравоохранения пациентов и медицинских работников;
- оценку эффективности проведенных профилактических и противоэпидемических мероприятий;
Домрачев Е.О. Лекция.
Тема: "Инфекционный контроль и профилактика внутрибольничной инфекции".
Проблема внутрибольничных инфекций (ВБИ) является одной из самых актуальных проблем здравоохранения как в России, так и за ее пределами. В Соединенных Штатах Америки, странах Европы и Азии работа по профилактике ВБИ носит название инфекционного контроля, в нашей стране принят термин "эпиднадзор".
Программа инфекционного контроля носит 2-ступенчатый характер и проводится в жизнь двумя организационными структурами: комиссией по профилактике внутрибольничных инфекций и госпитальным эпидемиологом (помощником эпидемиолога).
Эпиднадзор за внутрибольничными инфекциями включает выявление ВБИ, расследование этих случаев, выявление причин и механизмов инфицирования, определение возбудителей и разработку мероприятий в лечебном учреждении для снижения уровня внутрибольничных инфекций и для их профилактики.
В больницах США существуют отделения инфекционного контроля. Штат укомплектовывается врачами-эпидемиологами и медицинскими сестрами, прошедшими подготовку по инфекционному контролю на специальных курсах. Сестры берутся в отделение при наличии опыта работы не менее 10 лет, затем их прикрепляют к наиболее опытной сестре отделения инфекционного контроля, и только после прохождения стажировки сотрудник отдела имеет право на самостоятельную работу.
Работа построена по принципу курации отделений (1 сотрудник на 250 коек), сбора информации и анализа случаев ВБИ.
Данные, полученные в результате этого анализа, доводятся до сведения персонала отделений и обсуждаются с ним.
В нашей стране эта работа начала планомерно проводиться после выхода в свет приказа N 220 МЗ "О мерах по развитию и совершенствованию инфекционной службы в РФ" в 1993 г. До этого работа по эпиднадзору возлагалась на врача-эпидемиолога санэпидслужбы. Появление в стационарах своих эпидемиологов со временем, безусловно, приведет к снижению уровня ВБИ. Добиться успеха можно лишь при установлении доверительных отношений между специалистами, занимающимися инфекционным контролем, и персоналом отделений. Значительная роль в этом сотрудничестве отводится средним медработникам, от работы которых зависит уровень заболеваемости внутрибольничными инфекциями в лечебных учреждениях.
По экспертной оценке специалистов, внутрибольничные инфекции передаются 7-8% пациентов.
Борьба с внутрибольничными инфекциями - комплекс мер, которые направлены на разрыв цепи передачи инфекции от одного пациента или медработника к другому.
Пути передачи ВБИ многообразны, однако чаще всего инфекция распространяется через плохо поддающиеся обеззараживанию медицинские инструменты и оборудование. Наиболее сложными для санобработки являются эндоскопы.
Важно обеспечить качество обработки инструментов на всех этапах - от очистки до дезинфекции и стерилизации. Очистка позволяет снизить обсемененность микроорганизмами в 10000* раз, т.е. на 99,99%. Поэтому ключевым моментом обработки инструментов и оборудования является проведение тщательной очистки.
ВБИ - любое заболевание микробного происхождения, которое поражает больного в результате поступления в больницу или обращения за медицинской помощью, а также заболевание сотрудника больницы вследствие его работы в данном учреждении, вне зависимости от появления симптомов заболевания во время пребывания в больнице или после выписки.
•ОФИЦИАЛЬНЫЕ ДАННЫЕ - 52-60 ТЫС. БОЛЬНЫХ
•РАСЧЕТНЫЕ ДАННЫЕ - 2,5 МЛН.
ЗАБОЛЕВАЕМОСТЬ ВБИ НОВОРОЖДЕННЫХ В РОССИИ
•ДАННЫЕ ОФИЦИАЛЬНОЙ РЕГИСТРАЦИИ -1,0-1,4%
•ВЫБОРОЧНЫЕ ИССЛЕДОВАНИЯ - 10-15%
УЩЕРБ, ПРИЧИНЯЕМЫЙ ВБИ В РОССИИ
•УВЕЛИЧЕНИЕ КОЙКО-ДНЯ НА 6,3 ДНЯ
•СТОИМОСТЬ 1 КОЙКО-ДНЯ С ВБИ
•ЭКОНОМИЧЕСКИЙ УЩЕРБ -2,5 МЛРД. РУБ. В ГОД
СОЦИАЛЬНО-ЭКОНОМИЧЕСКИЙ УЩЕРБ ОТ ВБИ В США
•ВБИ переносят 2 млн. пациентов в год
•Погибает от ВБИ 88 000 больных
•Экономический ущерб 4,6 млрд. долл.
ВБИ возникают у 5-12% больных, поступающих в лечебные учреждения:
- у пациентов, инфицированных в стационарах;
- у пациентов, инфицированных при получении поликлинической помощи;
- у медработников, заразившихся при оказании помощи больным в стационарах и поликлиниках.
Объединяет все три вида инфекций место инфицирования - лечебное учреждение.
ВБИ - понятие собирательное, включающее различные заболевания. Определение ВБИ, предложенное Европейским региональным бюро ВОЗ в 1979 г.: "Внутрибольничная инфекция - любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу или обращения за медицинской помощью, или инфекционное заболевание сотрудника больницы вследствие его работы в данном учреждении вне зависимости от появления симптомов заболевания до или во время пребывания в больнице".
Данная категория инфекций имеет свои особенности эпидемиологии, отличающие ее от так называемых классических инфекций. В частности, в возникновении и распространении очагов ВБИ важнейшую роль играет медицинский персонал.
В структуре ВБИ, выявляемых в ЛПУ, гнойно-септические инфекции (ГСИ) занимают ведущее место, составляя до 75-80%. Наиболее часто ГСИ регистрируются у больных хирургического профиля, в особенности в отделениях неотложной и абдоминальной хирургии, травматологии и урологии. Основными факторами риска возникновения ГСИ являются: увеличение числа носителей среди сотрудников, формирование госпитальных штаммов, увеличение обсемененности воздуха, обстановки и рук персонала, диагностические и лечебные манипуляции, несоблюдение правил размещения больных и ухода за ними.
Другая большая группа - кишечные инфекции. Они составляют 7-12% от общего количества. Среди них преобладают сальмонеллезы. Регистрируются сальмонеллезы у ослабленных больных хирургических и реанимационных отделений, перенесших обширные операции или имеющих тяжелую соматическую патологию. Выделяемые штаммы сальмонелл отличаются высокой антибиотикорезистентностью и устойчивостью к внешним воздействиям. Ведущими путями передачи в условиях ЛПУ являются контактно-бытовой и воздушно-пылевой.
Значимую роль играют гемоконтактные вирусные гепатиты В, С, D, составляющие 6-7%. Более всего риску заболевания подвержены больные, которым проводятся обширные хирургические вмешательства с последующим переливанием крови, гемодиализ, инфузионная терапия. У 7-24% больных в крови обнаруживаются маркеры этих инфекций. Категорию риска представляет персонал, чьи обязанности предусматривают выполнение хирургических манипуляций или работу с кровью. При обследованиях выявляется, что носителями маркеров вирусных гепатитов являются от 15 до 62% персонала, работающего в этих отделениях.
На долю других инфекций в ЛПУ приходится до 5-6% от общей заболеваемости. К таким инфекциям относятся грипп и другие ОРВИ, дифтерия, туберкулез.
Проблема профилактики ВБИ является многоплановой и весьма трудна для решения. Конструктивное решение здания ЛПУ должно соответствовать научным достижениям, ЛПУ должно иметь современное оснащение, должен строго соблюдаться противоэпидемический режим на всех этапах медицинской помощи. В ЛПУ должны выполняться три важнейших требования:
- сведение к минимуму возможности заноса инфекции;
- исключение внутригоспитальных заражений;
- исключение выноса инфекции за пределы лечебного учреждения.
В вопросах профилактики ВБИ в стационарах среднему медперсоналу отводится роль организатора, ответственного исполнителя, контролера. Ежедневное, тщательное и неукоснительное выполнение требований санитарно-гигиенического и противоэпидемического режима составляет основу перечня мероприятий по профилактике ВБИ. Следует подчеркнуть значимость роли старшей сестры отделения. Это длительное время проработавший по специальности сестринский состав, обладающий организаторскими навыками, прекрасно разбирающийся в вопросах режимного характера.
Каждое из направлений профилактики ВБИ предусматривает ряд целенаправленных санитарно-гигиенических и противоэпидемических мероприятий, имеющих целью предотвращение одного из путей передачи инфекции внутри стационара.
ОСНОВНЫЕ МЕРЫ БОРЬБЫ И ПРОФИЛАКТИКИ ВБИ
Сокращение масштабов госпитализации больных.
Расширение медицинской помощи на дому.
Организация дневных стационаров.
Обследование больных при плановых операциях на догоспитальном уровне.
Тщательное соблюдение противоэпидемического режима.
Своевременная изоляция больных ВБИ.
Сокращение сроков госпитализации (ранняя выписка).
Пресечение механизма передачи при медицинских процедурах:
- сокращение инвазивных процедур;
- использование алгоритмов процедур;
- расширение сети ЦСО;
Меры по разрыву естественных механизмов передачи:
- использование современных эффективных дезинфицирующих препаратов;
- использование иммунокорректоров контингентам риска (бифидумбактерин и др.).
- обучение медицинского персонала.
- разработка программы профилактики ВБИ в каждом ЛПУ.
МЕРЫ ЗАЩИТЫ МЕДИЦИНСКОГО ПЕРСОНАЛА.
•Специфическая профилактика (прививки, ГЛ - геморрагическая лихорадка, дифтерия, столбняк).
•Предупреждение заражений при инвазивных процедурах.
•Пресечение естественного механизма передачи (контактно-бытовой, воздушно-капельный).
•Экстренная профилактика при аварийных ситуациях (ВИЧ, холера, чума, ГЛ).
Ухаживая за больным человеком, необходимо соблюдать санитарно-противоэпидемический режим (СПЭР) и помнить о том, что при несоблюдении СПЭР вы можете заразиться от больного инфекционным заболеванием или заразить его.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:


