Инфекционный мононуклеоз что это такое у детей лечение

Особенности течения мононуклеоза у детей
Основная причина заболевания – вирус Эпштейна-Барр, который проникает в организм через предметы ежедневного обихода (тарелки, полотенца), через поцелуи. Реже диагностируется патология цитомегаловирусной этиологии.
Вирус начинает развиваться на поверхностных слоях ротоглотки, откуда проникает в кровеносное русло и с током крови разносится по всему организму, поражая сердечную мышцу, лимфоузлы, печень и другие органы.

Инфекционный мононуклеоз у детей лечится под контролем врача
Мононуклеоз у детей протекает с выраженной клинической картиной. Вызывает осложнения только при присоединении бактериальной или грибковой микрофлоры на фоне снижения иммунитета, проявляющиеся в виде воспаления легких, среднего уха, верхнечелюстных пазух или других органов.
Длительность инкубационного периода зависит от иммунитета ребенка и колеблется от 5 дней до 3 недель, после чего наступает острая фаза (от 2 до 4 недель), которая сопровождается развитием выраженной симптоматики. При отсутствии корректного лечения переходит в хроническую форму, для которой характерно распространение инфекции и поражение других органов. Ребенок после выздоровления становится носителем вируса Эпштейна-Барр.
Формы мононуклеоза у детей
Мононуклеоз у детей бывает типичным и атипичным. Для первой формы характерно развитие выраженной симптоматики с лихорадкой, воспалением миндалин, увеличением селезенки и печени. При этом в крови диагностируется рост особой разновидности лейкоцитов – мононуклеаров.
Атипичная форма вирусной инфекции не имеет характерных признаков заболевания. Редко могут диагностироваться висцеральные поражения ЦНС, сердечной мышцы, бронхолегочной системы.
В зависимости от тяжести течения патологии мононуклеоз может быть легкой, среднетяжелой или тяжелой степени течения.
Клиническая картина мононуклеоза
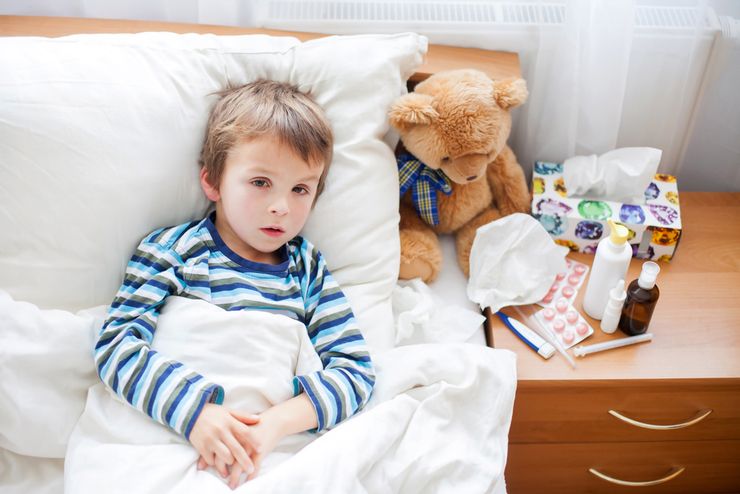
Симптомы мононуклеоза у детей – температура, покраснение горла
После окончания инкубационного периода развиваются первые симптомы заболевания:
- катаральные проявления в виде отечности и покраснения слизистых носовых проходов, ротоглотки;
- субфебрильная температура тела;
- общее недомогание.
В острой фазе патологии состояние ребенка ухудшается, вместе с описанными признаками начинают беспокоить следующие симптомы:
- лихорадка;
- озноб;
- головокружение;
- отечность лица;
- обильное отделение пота;
- рост температуры тела до критических отметок (до 39°С);
- мышечные и головные боли;
- бессонница;
- болевой синдром и дискомфорт в горле, которые усиливаются при глотании или разговоре.
Особенностью мононуклеоза у детей является увеличение затылочных, подчелюстных, заднешейных лимфатических узлов. В ходе пальпации пациент испытывает боль и дискомфорт. Также у ребенка развиваются признаки тонзиллита: отечность и покраснение миндалин, зернистость поверхностных слоев ротоглотки, болевой синдром. При присоединении бактериальной флоры возможно образование белого или желтого налета.
У взрослых пациентов отмечается увеличение размеров печени и селезенки.
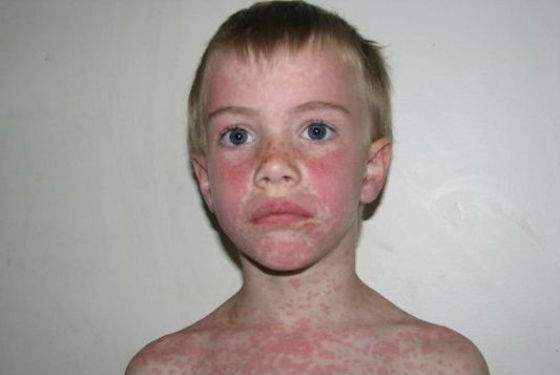
Характерным симптомом болезни является мононуклеозная сыпь, которая появляется на 3–5-е сутки острого периода. Представляет собой пятна розового, красного или бордового окраса, которые распространяются по всему телу. Не сопровождаются появлением зуда, его присоединение свидетельствует об аллергической реакции на медикаменты. При корректной терапии проходит самостоятельно.
Кроме этого, возможно присоединение симптомов бронхита, пневмонии, желтухи, отравления и других заболеваний, развитие которых зависит от устойчивости иммунитета ребенка. Выздоровление наступает на 2–4-й неделе, реже переходит в хроническую форму, которая длится до полутора лет.
Диагностика

Диагностику и лечение мононуклеоза у детей проводит врач, самолечение опасно
Сложность диагностики заключается в схожей клинической картине с ОРВИ, ангиной, бронхитом и другими заболеваниями. В грудном возрасте болезнь сопровождается симптомами ОРВИ с кашлем, чиханием, ринитом и хрипами при дыхании. Наиболее выражена клиническая симптоматика у пациентов от 6 до 15 лет.
Для постановки диагноза назначается исследование крови.
- Общеклинический анализ для выявления воспалительного процесса в организме. При мононуклеозе происходит рост СОЭ, лейкоцитов, лимфоцитов, моноцитов. Атипичные мононуклеары в крови появляются только на 2–3-й неделе после инфицирования.
- Биохимический анализ для выявления уровня сахара, протеинов, мочевины и других показателей, по которым оценивается функционирование почек, печени и других внутренних органов.
- Иммуноферментный анализ на мононуклеоз для определения антител к герпесвирусам, появление которых помогает подтвердить диагноз. Является обязательным и позволяет дифференцировать мононуклеоз и ВИЧ.
- Полимеразная цепная реакция назначается для определения ДНК возбудителей.
При необходимости перед лечением проводится ультразвуковое исследование внутренних органов.
Осложнения
Мононуклеоз у детей при отсутствии корректной терапии и у пациентов со слабым иммунитетом может стать причиной следующих осложнений:
- разрыв селезенки происходит при резкой смене положения тела, ударе или при сильном надавливании во время пальпации абдоминальной области;
- воспаление желез внутренней секреции: щитовидной, поджелудочной, слюнных, у мальчиков нередко поражаются яички;
- воспалительные процессы в сердечной мышце и сумке;
- аутоиммунные патологии;
- снижение уровня гемоглобина в крови;
- вторичные воспалительные процессы при присоединении бактериальной флоры в бронхолегочной системе, оболочках головного мозга, печени, почках и других внутренних органах;
- аутоиммунные реакции.
Также инфекционный процесс повышает риск образования лимфом – опухолей лимфатической системы при резком снижении иммунитета.
Чаще всего в медицинской практике встречаются последствия в виде повышенной утомляемости, поэтому детям в период реабилитации необходим продолжительный сон, частый отдых, минимальные физические и психоэмоциональные нагрузки, а также щадящая диета.
Лечение мононуклеоза у детей
Специфическая терапия в отношении возбудителя не разработана, поэтому применяется симптоматическая и поддерживающая терапия.
Лечение проводится амбулаторно. Госпитализация необходима в случае длительной лихорадки с температурой тела 40°С, обмороков, выраженных признаков интоксикации, развития осложнений или асфиксии.
При мононуклеозе строго противопоказано использование аспирина, который может ускорить процесс распространения вируса и развития осложнений со стороны печени и других внутренних органов.
Чем лечить заболевание:
- противовирусные средства с интерфероном;
- жаропонижающие препараты с ибупрофеном или парацетамолом;
- орошения горла растворами с хлоргексидином, ромашкой, фурацилином для купирования болевого синдрома и антисептического действия;
- антигистаминные средства при появлении признаков аллергических реакций;
- гепатопротекторы для восстановления функции печени и предупреждения осложнений;
- желчегонные для предупреждения осложнений со стороны печени;
- глюкокортикостероиды для снятия отечности глотки и предупреждения асфиксии;
- иммунотерапия неспецифическими средствами;
- витаминно-минеральные комплексы для укрепления иммунитета;
- пробиотики и пребиотики для восстановления микрофлоры кишечника.
При присоединении вторичной бактериальной инфекции и развитии осложнений лечение дополняется антибактериальными препаратами.

Детям нужно специальное щадящее питание в процессе и после лечения
Режим дня и особенности питания мононуклеоза у детей
Ребенку во время болезни необходимо соблюдать постельный режим с полным исключением физической активности и эмоциональных нагрузок.
Медикаментозное лечение можно дополнять средствами народной медицины, например, полезным будет использование отвара ромашки для орошения горла, листьев мелиссы для обработки сыпи или приема внутрь для седативного эффекта. Также необходимо соблюдать специальную диету. Следует исключить консервированные, острые, соленые, маринованные, жирные продукты, грибы и полуфабрикаты, которые раздражают кишечник и требуют больших энергетических затрат для переваривания. Рацион ребенка должен включать молочные продукты, каши, мясо птицы или нежирные сорта рыбы, овощные супы, крупяные супы на вторичном мясном бульоне. Также показано обильное питье (вода, натуральные соки и компоты, отвары шиповника, травяные чаи).
Профилактика мононуклеоза у детей
Профилактика заболевания заключается в укреплении защитных свойств организма при помощи следующих мероприятий:
- вакцинация в соответствии с календарем прививок;
- частые прогулки на свежем воздухе;
- умеренные физические нагрузки;
- закаливание;
- правильное питание;
- регулярная уборка и проветривания комнаты ребенка;
- профилактические осмотры у специалистов.
Вирусный мононуклеоз – заболевание, которое может протекать с выраженной или стертой симптоматикой. Характеризуется повышением температуры тела, воспалением лимфатических узлов, миндалин и ухудшением общего состояния. Лечение симптоматическое и направлено на уничтожение патогенной микрофлоры и купирование признаков болезни.
[youtube.player]Инфекционный мононуклеоз у детей – острое инфекционное заболевание, протекающее с поражением лимфатической и ретикулоэндотелиальной систем и проявляющееся лихорадкой, полиаденитом, тонзиллитом, гепатоспленомегалией, лейкоцитозом с преобладанием базофильных мононуклеаров.
Инфекция распространена повсеместно, сезонность не выявлена. Инфекционный мононуклеоз у детей первых двух лет жизни практически не наблюдается. С возрастом показатель заболеваемости увеличивается и достигает максима в пубертатном периоде, затем снова постепенно снижается. Мальчики болеют в два раза чаще, чем девочки.
Летальный исход при инфекционном мононуклеозе наблюдается крайне редко. Его причиной могут стать разрыв селезенки и обструкция дыхательных путей.
Причины и факторы риска
Возбудителем инфекционного мононуклеоза является вирус Эпштейна – Барр (ВЭБ), один из представителей семейства герпевирусов. В отличие от других вирусов герпеса он стимулирует рост клеток-хозяев (преимущественно В-лимфоцитов), а не вызывает их гибель. Именно этим фактором специалисты объясняют канцерогенность вируса Эпштейна – Барр, т. е. его способность провоцировать развитие онкологических заболеваний, например, карциномы носоглотки или лимфомы Беркитта.
Единственным резервуаром инфекции является носитель инфекции или больной человек. Вирус выделяется во вешнюю среду в течение 18 месяцев после первичного инфицирования. Основной путь передачи – воздушно-капельный (при кашле, чихании, поцелуях), кроме того, возможны половой, интранатальный (от матери к ребенку) и трансмиссивный (при переливании крови).
Естественная восприимчивость к инфекции высока, но при заражении обычно развивается стертая или легкая форма заболевания. Низкий процент заболеваемости инфекционным мононуклеозом детей первых двух лет жизни объясняется пассивным иммунитетом, полученным от матери во время внутриутробного развития и грудного вскармливания.
Инфекционный мононуклеоз у детей с иммунодефицитными состояниями может протекать тяжело, с генерализацией инфекционного процесса.
Попав в организм человека, вирус поражает эпителиальные клетки верхнего отдела дыхательных путей и ротоглотки, способствуя возникновению умеренно выраженного воспаления. Затем с током лимфы проникает в ближайшие лимфатические узлы, приводя к развитию лимфаденита. После этого он попадает в кровь и внедряется в B-лимфоциты, где и происходит его репликация (размножение), приводящая к деформации клеток. Вирус Эпштейна – Барр длительно персистирует в организме, при снижении общего иммунитета происходит его реактивация.
Меры профилактики, направленные на снижение заболеваемости детей инфекционным мононуклеозом, аналогичны таковым при острых респираторных вирусных инфекциях.
Симптомы инфекционного мононуклеоза у детей
Инкубационный период может варьировать в широких пределах (от 3 до 45 суток), но чаще составляет 4–15 суток.
В большинстве случаев заболевание начинается остро, но иногда развернутой клинической картине может предшествовать продромальный период, признаками которого являются:
- першение в горле;
- заложенность носа;
- общее недомогание, слабость;
- субфебрильная температура;
- головная боль.
Постепенно симптомы интоксикации усиливаются и достигают максимума на 2–4 сутки от начала заболевания. Температура может достигать 39-40 °С. Длительность лихорадочного периода бывает различной, от нескольких суток (чаще) до нескольких месяцев.
Одним из основных симптомов инфекционного мононуклеоза у детей является тонзиллит, который возникает с первых дней болезни. Воспаление миндалин может быть катаральным, лакунарным или язвенно-некротическим, когда на их поверхности образуются фиброзные пленки.
Характерный признак инфекционного мононуклеоза у детей – лимфоаденопатия. Чаще поражаются заднешейные и челюстные лимфоузлы, реже – кубитальные, паховые и подмышечные. При выраженной лимфоаденопатии нарушается отток лимфы, что может приводить к изменению контура шеи, отеку лица, периорбитальному отеку. При тяжелом течении инфекционного мононуклеоза у детей иногда увеличиваются бронхиальные лимфатические узлы, развивается мезаденит.
Примерно у 25% детей на 3-5 день болезни на коже появляются петихиальные, розеолезные или макуло-папулезные высыпания. Они не сопровождаются какими-либо субъективными ощущениями (жжением, зудом) и через 1-2 дня исчезают, не оставляя после себя следов.

Гепатоспленомегалия (увеличение размеров печени и селезенки) при инфекционном мононуклеозе у детей достаточно выражена и сохраняется до 3-4 недель. У небольшой части больных отмечается потемнение мочи, желтушное окрашивание кожных покровов, иктеричность склер, диспепсические явления.
Наиболее опасным осложнением является разрыв селезенки. Он наблюдается примерно 0,5% случаев, сопровождается массивным внутренним кровотечением.
Фаза разгара продолжается в среднем 2-3 недели, после чего температура тела снижается, размеры печени и селезенки возвращаются к норме, исчезают симптомы тонзиллита. Субфебрилитет и аденопатия сохраняются несколько недель.
Острый инфекционный мононуклеоз у детей в ряде случаев может хронизироваться. Чаще всего хроническое активное течение заболевания наблюдается у детей с ослабленным иммунитетом (реципиенты трансплантатов, ВИЧ-инфицированные пациенты). Хроническое активное течение заболевания характеризуется высоким титром антител к капсидным антигенам вируса Эпштейна – Барр и гистологически подтвержденными изменениями в ряде органов (персистирующий гепатит, лимфоаденопатия, увеит, гипоплазия элементов костного мозга, интерстициальная пневмония).
Симптомы хронического инфекционного мононуклеоза у детей:
- лейкопения;
- экзантема;
- субфебрильная температура;
- признаки поражения центральной нервной системы.
Врожденная форма инфекционного мононуклеоза у детей характеризуется множественными пороками развития (крипторхизм, микрогнатия и т. п.).
Диагностика
Лабораторная диагностика инфекционного мононуклеоза у детей включает следующие методы:
- общий анализ крови – обнаруживаются лейкоцитоз, лимфоцитоз, моноцитоз, тромбоцитопения, появление атипичных мононуклеаров (лимфобласты-предшественники цитотоксических Т-клеток, принимающих активное участие в удалении пораженных вирусом Эпштейна – Барр B-лимфоцитов);
- биохимический анализ крови – гипергаммаглобулинемия, гипербилирубинемия, появление в сыворотке криоглобулинов;
- выявление специфических антител к вирусным белкам (реакция непрямой иммунофлюоресценции, капельный тест);
- вирусологическое исследование – выявление вируса Эпштейна – Барр в смыве из ротоглотки. В клинической практике применяется крайне редко в виду сложности и высокой стоимости этого исследования.
Не следует с целью снижения температуры назначать детям ацетилсалициловую кислоту, так как ее прием сопровождается высоким риском развития синдрома Рея.
Наличие инфекционных мононуклеаров в крови может обнаруживаться у детей не только при инфекционном мононуклеозе, но и при ВИЧ-инфекции. Поэтому при их выявлении ребенку обязательно проводят иммуноферментный анализ на ВИЧ-инфекцию, а затем еще дважды повторяют этот анализ с интервалом три месяца.
Инфекционный мононуклеоз у детей требует дифференциальной диагностики с листериозом, лейкозом, лимфомой, токсоплазмозом, вирусным гепатитом, вирусным тонзиллитом иной этиологии, стрептококковым фарингитом, аденовирусной инфекцией, краснухой, дифтерией, цитомегаловирусной инфекцией, побочными эффектами от лекарственных препаратов.
Лечение инфекционного мононуклеоза у детей
В большинстве случаев заболевание лечится в амбулаторных условиях. В острой фазе назначают постельный режим, по мере улучшения состояния больного ребенка и уменьшения выраженности интоксикации режим постепенно расширяют.
Так как этиотропное лечение инфекционного мононуклеоза у детей не разработано, проводят симптоматическую терапию. При высокой лихорадке назначают нестероидные противовоспалительные препараты. Не следует с целью снижения температуры назначать детям ацетилсалициловую кислоту, так как ее прием сопровождается высоким риском развития синдрома Рея.
При присоединении вторичной бактериальной инфекции назначают антибиотики пенициллинового ряда (пенициллин, оксамп, ампициллин, оксациллин). Левомицетин и сульфаниламидные препараты детям при инфекционном мононуклеозе не назначают, так как они оказывают угнетающее действие на красный костный мозг.
При развитии специфических осложнений инфекционного мононуклеоза (обструкция дыхательных путей гиперплазированными миндалинами) показаны глюкокортикостероиды коротким курсом.
Одним из основных симптомов инфекционного мононуклеоза у детей является тонзиллит, который возникает с первых дней болезни.
В случае разрыва селезенки необходимо экстренное хирургическое вмешательство – спленэктомия.
В комплексном лечении инфекционного мононуклеоза у детей немаловажное значение отводится диетотерапии. Так как заболевание протекает с нарушением функций печени и селезенки, оптимальным режимом питания является стол №5 по Певзнеру. Основные характеристики этой диеты:
- содержание белков и углеводов соответствует потребностям организма ребенка;
- ограничение в рационе жиров, особенно животного происхождения;
- приготовление блюд диетическими способами: варка, запекание, тушение;
- исключение из рациона продуктов, богатых щавелевой кислотой, пуринами, экстрактивными веществами, грубой клетчаткой;
- прием пищи 5-6 раз в день небольшими порциями через равные промежутки времени.

Примерное меню на один день
- первый завтрак – овсяная каша, творожный пудинг, чай с молоком;
- второй завтрак – фрукты, тертые морковь с яблоком, чай с лимоном;
- обед – вегетарианский картофельный суп с чайной ложкой сметаны, запеченное мясо под белым соусом, тушеные кабачки, ржаной хлеб, яблочный кисель;
- полдник – галетное печенье, отвар шиповника;
- ужин – картофельное пюре с отварной рыбой, хлеб белый, чай с лимоном.
Возможные осложнения и последствия инфекционного мононуклеоза у детей
Наиболее опасным осложнением является разрыв селезенки. Он наблюдается примерно 0,5% случаев, сопровождается массивным внутренним кровотечением и требует незамедлительного хирургического вмешательства по жизненным показаниям.
Другими последствиями инфекционного мононуклеоза у детей могут стать:
Наличие инфекционных мононуклеаров в крови может обнаруживаться у детей не только при инфекционном мононуклеозе, но и при ВИЧ-инфекции.
Прогноз
Прогноз благоприятный. В большинстве случаев лихорадка исчезает в течение 10-14 дней. Спленомегалия и лимфоаденопатия сохраняются до 4-5 недель. Летальный исход при инфекционном мононуклеозе наблюдается крайне редко. Его причиной могут стать разрыв селезенки и обструкция дыхательных путей.
Профилактика
Меры профилактики, направленные на снижение заболеваемости детей инфекционным мононуклеозом, аналогичны таковым при острых респираторных вирусных инфекциях. Больного ребенка изолируют в отдельное помещение. Ежедневно проводят влажную уборку с использованием дезинфицирующих средств, комнату часто проветривают.
Вакцина для специфической профилактики болезни Филатова не разработана. Неспецифические меры профилактики инфекционного мононуклеоза у детей заключаются в повышении общих защитных сил (назначение адаптогенов, мягких иммунорегуляторов, проведение оздоравливающих мероприятий).
Экстренная профилактика инфекционного мононуклеоза у детей, контактировавших с больными, проводится редко. Показаниями к назначению специфического иммуноглобулина являются иммунодефицитные состояния.
Видео с YouTube по теме статьи:
[youtube.player]Мононуклеоз – это инфекционное заболевание, схожее по признакам с гриппом или ангиной, но затрагивающее также внутренние органы. Одним из характерных проявлений этого недуга является увеличение лимфатических желез в различных частях тела, поэтому он известен как "железистая лихорадка". У мононуклеоза есть еще и неофициальное название: "болезнь поцелуев" – инфекция легко передается через слюну. Особенное внимание необходимо уделять лечению осложнений, отличающих это заболевание от обычной простуды. Важную роль играет диетическое иммуностимулирующее питание.
Содержание:
- Возбудители и формы инфекционного мононуклеоза
- Течение болезни
- Формы заболевания
- Причины и пути заражения инфекционным мононуклеозом
- Симптомы и признаки заболевания
- Диагностика инфекционного мононуклеоза у детей
- Лечение мононуклеоза
- Медикаментозное лечение
- Профилактика осложнений мононуклеоза
- Диета при мононуклеозе
- Применение средств народной медицины для лечения мононуклеоза

Возбудители и формы инфекционного мононуклеоза
Возбудителями мононуклеоза являются герпесвирусы различного типа. Чаще всего – это вирус Эпштейна-Барр, названный так в честь открывших его ученых Майкла Эпштейна и Ивонны Барр. Встречается также инфекционный мононуклеоз цитомегаловирусного происхождения. В редких случаях возбудителями могут быть другие разновидности вирусов герпеса. Проявления заболевания не зависят от их вида.
Возникает в основном у детей младшего возраста и у подростков. Как правило, каждый взрослый человек в детстве переболел этой болезнью.
Вирус начинает развиваться в слизистой оболочке ротовой полости, поражая миндалины и глотку. Через кровь и лимфу он попадает в печень, селезенку, сердечные мышцы, лимфатические узлы. Обычно заболевание протекает в острой форме. Осложнения возникают крайне редко – в том случае, когда в результате ослабления иммунитета активизируется вторичная болезнетворная микрофлора. Это проявляется воспалительными заболеваниями легких (пневмонией), среднего уха, гайморовых пазух и других органов.
Инкубационный период может составлять от 5 дней до 2-3 недель. Острая стадия заболевания длится, как правило, 2-4 недели. При большом количестве вирусов и несвоевременном лечении мононуклеоз может переходить в хроническую форму, при которой лимфатические узлы постоянно увеличены, возможно поражение сердца, головного мозга, нервных центров. При этом у ребенка возникают психозы, нарушения мимики.
После выздоровления вирусы-возбудители инфекционного мононуклеоза навсегда остаются в организме, поэтому переболевший является его носителем и источником заражения. Однако повторное заболевание самого человека происходит крайне редко, в том случае, если по какой-то причине у него наступает резкое ослабление иммунитета.

Примечание: Именно из-за того что вирусоносительство при мононуклеозе остается пожизненным, изолировать ребенка от других людей после того, как у него проходят признаки недомогания, не имеет смысла. Здоровым людям защититься от заражения можно только путем укрепления иммунных сил.
Различают следующие формы:
- Типичную – с явно выраженными симптомами, такими как лихорадка, ангина, увеличение печени и селезенки, наличие в крови вироцитов (так называемых атипичных мононуклеаров – разновидности лейкоцитов).
- Атипичную. При этой форме заболевания какой-либо из характерных симптомов инфекционного мононуклеоза у ребенка отсутствует полностью (например, в крови не найдены вироциты) или симптомы неявные, стертые. Иногда возникают ярко выраженные поражения сердца, нервной системы, легких, почек (так называемые висцеральные поражения органов).
В зависимости от тяжести протекания болезни, увеличения лимфоузлов, печени и селезенки, количества мононуклеаров в крови типичный мононуклеоз подразделяют на легко протекающий, среднетяжелый и тяжелый.
Различают следующие формы течения мононуклеоза:
Причины и пути заражения инфекционным мононуклеозом
Причиной заражения детей инфекционным мононуклеозом является тесный контакт с заболевшим человеком, или вирусоносителем. В окружающей среде возбудитель быстро погибает. Заразиться можно при поцелуе (нередкая причина заражения подростков), при пользовании одной с больным человеком посудой. В детском коллективе дети играют общими игрушками, нередко путают свою бутылочку для воды или соску с чужой. Вирус может находиться на полотенце, постельном белье, одежде больного. При чихании и кашле возбудители мононуклеоза попадают в окружающий воздух с капельками слюны.
В тесном общении находятся дети дошкольного и школьного возраста, поэтому они болеют чаще. У грудных детей инфекционный мононуклеоз возникает гораздо реже. Возможны случаи внутриутробного заражения плода через кровь матери. Замечено, что мальчики болеют мононуклеозом чаще, чем девочки.
Пик заболеваемости детей приходится на весну и осень (возможны вспышки в детском учреждении), так как заражению и распространению вирусов способствует ослабление иммунитета, переохлаждение.
Предупреждение: Мононуклеоз – очень заразное заболевание. Если ребенок контактировал с больным, то в течение 2-3 месяцев родители должны обращать особое внимание на любое недомогание малыша. Если явных симптомов не наблюдается, это означает, что иммунная система организма достаточно сильная. Заболевание могло протекать в легкой форме или заражения удалось избежать.
Симптомы и признаки заболевания
Наиболее характерными признаками инфекционного мононуклеоза у детей являются:
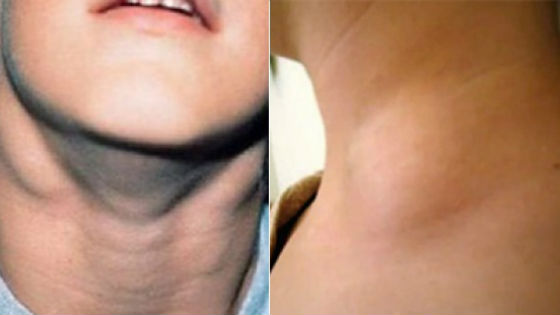
Ребенок становится вялым, стремится лежать, отказывается от еды. Возможно появление симптомов нарушения работы сердца (учащенное сердцебиения, шумы). После адекватного лечения все эти признаки исчезают без последствий.
Примечание: Как подчеркивает доктор Е. Комаровский, от ангины инфекционный мононуклеоз, в первую очередь, отличается тем, что помимо заболевания горла возникает заложенность носа и насморк. Вторым отличительным признаком является увеличение селезенки и печени. Третий признак – это повышенное содержание в крови мононуклеаров, которое устанавливается с помощью лабораторного анализа.
Нередко у маленьких детей симптомы мононуклеоза проявляются слабо, их не всегда удается отличить от симптомов ОРВИ. У малышей первого года жизни мононуклеоз выдает насморк, кашель. При дыхании слышны хрипы, возникает покраснение горла и воспаление миндалин. В этом возрасте сыпь на коже появляется чаще, чем у старших детей.
До 3-летнего возраста диагностировать мононуклеоз по анализам крови сложнее, так как получить достоверные результаты реакций на антигены у маленького ребенка не всегда возможно.
Наиболее ярко признаки мононуклеоза проявляются у детей в возрасте от 6 до 15 лет. Если наблюдается только лихорадка, это говорит о том, что организм успешно борется с инфекцией. Синдром усталости сохраняется в течение 4 месяцев после исчезновения остальных признаков заболевания.
Диагностика инфекционного мононуклеоза у детей
Чтобы отличить инфекционный мононуклеоз от других заболеваний и назначить правильное лечение, проводится диагностика с помощью различных лабораторных методов. Выполняются следующие анализы крови:
- Общий – для определения содержания таких компонентов, как лейкоциты, лимфоциты, моноциты, а также СОЭ (скорости оседания эритроцитов). Все эти показатели у детей повышены при мононуклеозе примерно в 1.5 раза. Атипичные мононуклеары появляются не сразу, а спустя несколько дней и даже 2-3 недель после заражения.
- Биохимический – для определения в крови содержания глюкозы, белка, мочевины и других веществ. По этим показателям оценивается работа печени, почек и других внутренних органов.
- Иммуноферментный анализ (ИФА) на антитела к герпесвирусам.
- ПЦР анализ для быстрой и точной идентификации вирусов по ДНК.
Поскольку мононуклеары находят в крови у детей и при некоторых других заболеваниях (например, при ВИЧ), то проводятся анализы на антитела к другим видам инфекции. Для определения состояния печени, селезенки и других органов перед проведением лечения детям назначается УЗИ.
Лечение мононуклеоза
Препаратов, уничтожающих вирусную инфекцию, не существует, поэтому при мононуклеозе проводится лечение детей для облегчения симптомов и предотвращения развития серьезных осложнений. Больному предписывается постельный режим в домашних условиях. Госпитализация проводится, только если болезнь протекает в тяжелой форме, осложняется высокой температурой, неоднократной рвотой, поражением дыхательных путей (создающим опасность возникновения удушья), а также нарушением работы внутренних органов.
Антибиотики на вирусы не действуют, поэтому их употребление бесполезно, а у некоторых малышей они вызывают аллергическую реакцию. Такие препараты (азитромицин, кларитромицин) назначаются лишь в случае осложнений из-за активизации бактериальной инфекции. Одновременно назначаются пробиотики для восстановления полезной микрофлоры кишечника (аципол).
При лечении используются жаропонижающие средства (для малышей сиропы панадола, ибупрофена). Для снятия воспаления горла применяются полоскания раствором соды, фурацилина, а также настоями ромашки, календулы и других лечебных трав.
Облегчения симптомов интоксикации, устранения аллергических реакций на токсины, предотвращения бронхоспазма (при распространении вируса на дыхательные органы) добиваются с помощью антигистаминных препаратов (зиртека, кларитина в виде капель или таблеток).
Для восстановления функционирования печени назначаются желчегонные средства и гепатопротекторы (эссенциале, карсил).
Препараты иммуномодулирующего и противовирусного действия, такие как имудон, циклоферон, анаферон применяются у детей для укрепления иммунитета. Доза препарата рассчитывается в зависимости от возраста и веса больного. Большое значение в период лечения имеет витаминотерапия, а также соблюдение лечебной диеты.
При сильном отеке гортани применяются гормональные препараты (преднизолон, например), а при невозможности нормального дыхания производится искусственная вентиляция легких.
При разрыве селезенки ее удаляют хирургическим путем (проводят спленэктомию).
Предупреждение: Необходимо помнить, что любое лечение при этом заболевании должно проводиться только по назначению врача. Самолечение приведет к возникновению тяжелых и непоправимых осложнений.
Для того чтобы предупредить развитие осложнений при мононуклеозе, состояние ребенка контролируется не только во время болезни, но и в течение 1 года после исчезновения проявлений. Проводится контроль состава крови, состояния печени, легких и других органов, для того чтобы не допустить лейкоза (поражения костного мозга), воспаления печени, нарушения работы дыхательной системы.
Считается нормальным, если при инфекционном мононуклеозе в течение 1-2 недель продолжается ангина, лимфоузлы увеличены в течение 1 месяца, сонливость и утомляемость наблюдаются до полугода с момента начала заболевания. Температура 37°-39° держится в течение нескольких первых недель.
При этом заболевании пища должна быть витаминизированной, жидкой, калорийной, но нежирной, для того чтобы работа печени была максимально облегчена. В рацион включаются супы, каши, молочные продукты, отварное постное мясо и рыба, а также сладкие фрукты. Запрещается употребление острой, соленой и кислой пищи, чеснока и лука.
Больной должен употреблять много жидкости (травяные чаи, компоты), для того чтобы не произошло обезвоживание организма, а с мочой как можно скорее выводились токсины.
Такие средства с ведома врача, после соответствующего обследования применяются для облегчения состояния заболевшего мононуклеозом ребенка.
Для устранения лихорадки рекомендуется пить отвары ромашки, мяты, укропа, а также чаи из листьев малины, смородины, клена, добавляя мед и лимонный сок. Снять головную боль и ломоту в теле, вызванные интоксикацией организма, помогает липовый чай, брусничный сок.
Для облегчения состояния и ускорения выздоровления применяются отвары из растительных сборов, например, из смеси плодов шиповника, мяты, пустырника, душицы и тысячелистника, а также настои из плодов рябины, боярышника с добавлением листьев березы, ежевики, брусники, смородины.
Бороться с микробами и вирусами, укрепить иммунитет помогает чай из эхинацеи (листьев, цветков или корней). На 0.5 литра кипятка берется 2 ст. л. сырья и настаивается в течение 40 минут. Дают больному по 3 стакана в день в острый период. Можно пить такой чай и для профилактики болезни (по 1 стакану в день).
Сильным успокаивающим, антиаллергенным, иммуномодулирующим, антиоксидантным действием обладает трава мелиссы, из которой также готовят лечебный чай, пьют его с медом (2-3 стакана в день).
На опухшие лимфатические узлы можно накладывать компрессы с настоем, приготовленным из листьев березы, ивы, смородины, почек сосны, цветков календулы, ромашки. Заваривают 1 л кипятка 5 ст. л. смеси сушеных компонентов, настаивают в течение 20 минут. Компрессы накладывают на 15-20 минут через день.
[youtube.player]Читайте также:


