Инфекционный мононуклеоз у собак симптомы
Коварный инфекционный мононуклеоз: разберемся, чем он опасен и как его обнаружить
Сейчас все чаще можно услышать сложное и несколько пугающее название болезни — инфекционный мононуклеоз (ИМ). Но даже если это название для вас ново, вероятность, что вы или ваш ребенок уже столкнулись с его возбудителем, достаточно велика. При том, что распространенность этой болезни весьма широка, она не всегда диагностируется правильно. Это связано с тем, что проявляться мононуклеоз может по-разному — как у детей, так и у взрослых. Он способен умело маскироваться и имеет тенденцию к хронитизации. Неудивительно, что мононуклеоз считается крайне коварным явлением.
Давайте разберемся с его причинами, симптомами и, что особенно важно, с его диагностикой!

Что вызывает мононуклеоз?
Мононуклеоз у детей: симптомы и течение
Чаще всего первые проявления инфекционного мононуклеоза возникают у детей раннего возраста и впоследствии у подростков в пубертатном периоде. В любом случае для детского возраста характерно острое начало инфекции.
Какие симптомы в этом случае можно заметить?
В целом острая фаза инфекционного мононуклеоза длится около двух-трех недель. Как и другие разновидности герпес-вирусов, вирус Эпштейна — Барр склонен к сохранению в организме в латентном состоянии на всю жизнь.

Проявления инфекционного мононуклеоза у взрослых
Каковы проявления инфекционного мононуклеоза у взрослых?
Чем хуже обстоят дела с иммунитетом, тем чаще и мощнее будут рецидивы инфекции.
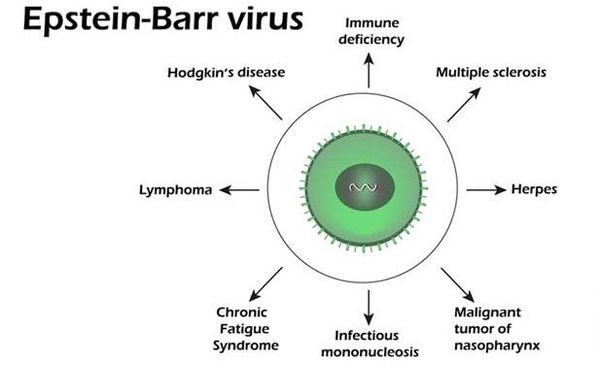
Скрытые опасности вируса Эпштейна — Барр
Ученые выявили тесную связь вируса Эпштейна — Барр с развитием некоторых видов новообразований (назофарингеальной карциономы) и болезней крови (лимфомы Бёркитта). Своевременное лечение обострений инфекционного мононуклеоза может снизить риск подобных осложнений.
Зачем нужна проверка на вирус Эпштейна — Барр?
Частые ангины, признаки ухудшения работы печени и другие перечисленные выше проявления встречаются при многих заболеваниях, что вызывает трудности в постановке диагноза на основе клинических проявлений. Возможности современных лабораторных исследований позволяют быстро прояснить ситуацию и сделать дифференциальную диагностику намного проще и точней.
Заболевания, под которые может маскироваться инфекция, вызванная вирусом Эпштейна — Барр:
Лабораторные тесты — это единственный и надежный способ обеспечить такую реализацию диагностики инфекционного мононуклеоза, результат который будет точным и информативным.

Лабораторная диагностика инфекционного мононуклеоза
Существует три главных критерия для лабораторного подтверждения диагноза:
Первые два пункта оцениваются с помощью развернутого общего анализа крови с лейкоцитарной формулой. Такой анализ позволяет установить процентное соотношение разных видов белых кровяных телец, выявить мононуклеары — измененные на фоне активности вируса Эпштейна — Барр белые кровяные клетки.
Серологический тест включает определение иммуноглобулинов класса М и G к нескольким видам вирусных антигенов (в том числе к капсидному, раннему и ядерному антигену) и позволяет сделать вывод о давности заражения, переходе инфекции в хроническую форму и ее реактивации (новом обострении).
Существует еще один метод диагностики инфекционного мононуклеоза, вызванного вирусом Эпштейна — Барр, — метод полимеразной циклической реакции (ПЦР). Данный метод молекулярной биологии, основанный на выявлении ДНК возбудителей инфекции, является сегодня одним из самых точных и чувствительных методов диагностики инфекционных заболеваний. ПЦР позволяет определять не только наличие инфекции, признаки ее реактивации, но вирусную нагрузку, то есть количественное присутствие вирусной ДНК в крови. Применение метода ПЦР в настоящее время можно считать лучшим вариантом для выявления первичной инфекции ВЭБ у детей раннего возраста, а также у лиц с иммунодефицитными состояниями, когда серодиагностика малоэффективна.
Диагностика инфекционного мононуклеоза в LAB4U

В сухом остатке:
Для первичной диагностики вируса Эпштейна — Барр у детей раннего возраста (до 3-х лет) применяется метод ПЦР-диагностики. Это исследование и ряд других, которые могут потребоваться при комплексном обследовании при наличии инфекционного мононуклеоза, можно всегда найти в каталоге онлайн-лаборатории LAB4U.
Что такое мононуклеоз инфекционный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, "поцелуйная болезнь", болезнь Пфейера) — острое инфекционное заболевание, вызываемое вирусом Эпштейна-Барр, который поражает циркулирующие В-лимфоциты, нарушая клеточный и гуморальный иммунитет. Клинически характеризуется синдромом общей инфекционной интоксикации различной степени выраженности, генерализованнной лимфаденопатией, тонзиллитом, увеличением печени и селезенки и выраженными специфическими изменениями гемограммы.
Этиология
Заболевание впервые описано в 1884 году Филатовым и в 1889 году Пфейером. В 1964 году выделен возбудитель болезни (Майкл Энтони Эпштейн и Ивонна Барр).
Вирус относится к царству вирусов, семейству герпесвирусов, подсемейству гамма-вирусов, вид — вирус Эпштейна-Барр (4 тип). Является В-лимфотропным вирусом, имеющим сродство и тропность к СД-21. Содержит двухцепочечную ДНК, нуклеокапсид заключён в липидсодержащую оболочку. Содержит несколько главных антигенов — капсидный (VCA), ядерный (EBNA), ранний (EA), мембранный (MA). Может длительно (пожизненно) персистировать в организме. Играет этиологическую роль в развитии лимфомы Беркитта и назофарингеальной карциномы у лиц с ослабленным иммунитетом (преимущественно у жителей Африканского континента). Вирус малоустойчив к действию температуры свыше 60℃, ультрафиолетовому излучению, дезинфицирующим средствам, малоустойчив к действию низких температур и высушиванию. [3] [4]
Эпидемиология
Источник инфекции — больной человек манифестными и стертыми формами заболевания, но преимущественно — вирусоносители, не имеющие никаких явных признаков заболевания (как клинически, так и лабораторно).
Вирус может выделяться до 18 месяцев после первичного инфицирования, преимущественно со слюной, далее возможность выделения значительно снижается и зависит от конкретных условий, в которых происходит жизнедеятельность организма инфицированного (заболевания, травмы, приём препаратов, снижающих иммунитет). Максимальная частота инфицирования приходится на возраст 10-18 лет, причём чем ранее оно происходит (за исключением раннего детского возраста), тем менее выраженные клинические проявления соответствуют проявлению заболевания. Повышение заболеваемости происходит в зимне-весенний период и связано как со снижением общей резистентности организма, сплоченностью коллективов, так и в значительной степени с повышением гормонального фона и романтического влечения молодых людей. К 25 годам маркеры инфицирования вирусом имеют более 90% населения планеты (т. е. являются ВЭБ-инфицированными), причём подавляющее большинство без каких-либо явных проблем со здоровьем, что, по-видимому, следует считать абсолютно нормальным состоянием человеческого организма соответствующих возрастных категорий. Иммунитет стойкий (защищает от повторных заражений и обострений), летальность низкая. [3] [4]
Симптомы инфекционного мононуклеоза
Инкубационный период от 4 до 15 дней, по некоторым данным — до 1 месяца.
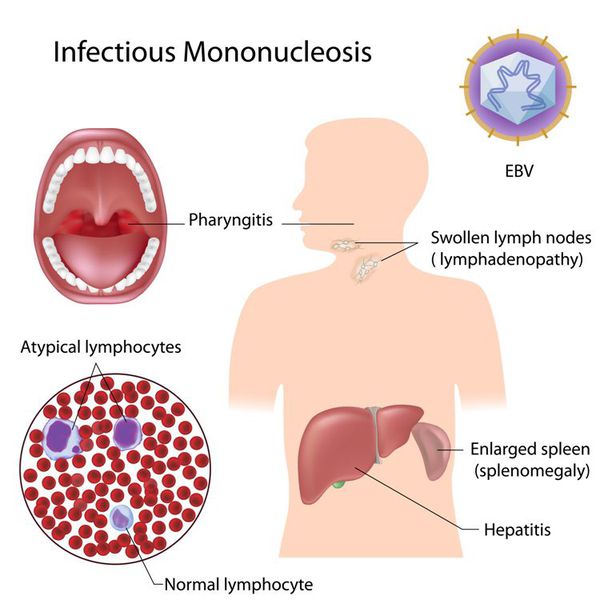
Начало заболевания постепенное (т. е. основной синдром появляется позже 3-х суток от начала клинических проявлений). Постепенно появляется и нарастает лихорадка с повышением температуры тела до 38-39 ℃, продолжающаяся до 3-х недель и более, слабость, отсутствие аппетита. Миалгии не характерны. Симметрично увеличиваются лимфоузлы разных групп, преимущественно заднешейные, переднешейные, затылочные, у некоторых больных также вовлекаются подмышечные, локтевые, паховые, внутрибрюшные (мезаденит). Характерной особенностью является их малоболезненность, мягкоэластичность, отсутствие изменений покрывающей покровной ткани. Увеличение размеров сохраняется до 1 месяца и более и зачастую приводит к значительным дифференциально-диагностическим трудностям. После определенного начального периода в типичных случаях развивается острый тонзиллит (лакунарный, язвенно-некротический) с обильными белыми, грязно-серыми творожистыми налётами, легко крошащимися и снимающимися шпателем и растираемыми на стекле. Боли в горле носят умеренный характер.
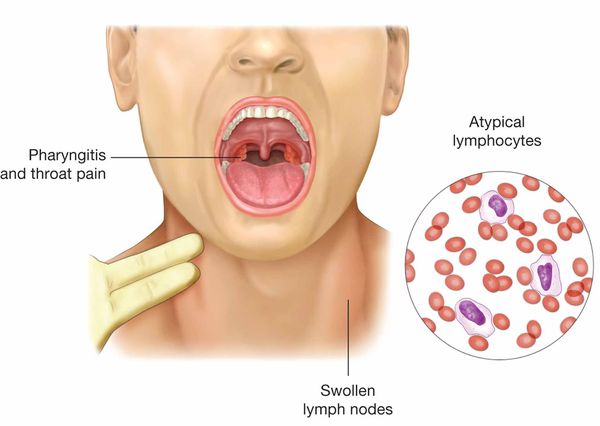
В некотором проценте случаев развивается периорбитальный отёк, проявляющийся двусторонним преходящим отёком век. Практически всегда происходит увеличение селезёнки, которая характеризуется гладкостью, эластичностью, чувствительностью при пальпации. Достигая иногда больших размеров, селезенка может разорваться. Нормализация её величины происходит не ранее 4 недель от начала болезни, может затягиваться на несколько месяцев. С чуть меньшей частотой происходит и увеличение печени, сопровождающееся нарушением её функции и развитием гепатита различной степени выраженности (доброкачественного течения). [3] [4] [6]
При неверном истолковании симптоматики и применении антибиотиков аминопенициллинового ряда в 70-80% появляется сыпь (может быть пятнистая, пятнисто-папулёзная, ярко-красная, с тенденцией к слиянию, различной локализации, без явной этапности появления). При инфицировании в раннем детском возрасте течение заболевания обычно асимптомное или малосимптомное и чаще проходит под маской лёгкого ОРЗ.
Доказана возможность трансплацентарной передачи ВЭБ при первичном инфицировании у беременных и развитие врождённой ВЭБ-инфекции у новорожденного, проявляющейся в виде полиорганного поражения внутренних органов, частота и тяжесть в зависимости от сроков. [1] [3] [4]
Патогенез инфекционного мононуклеоза
Входные ворота — слизистая оболочка ротоглотки и верхних дыхательных путей. Размножаясь в клетках эпителия, вирус вызывает их разрушение, далее происходит выброс в кровь новых вирионов ВЭБ и медиаторов воспаления, что обуславливает вирусемию и генерализацию инфекции, в т. ч. накопление вируса в лимфоидной ткани ротоглотки и слюнных железах, развитие интоксикационного синдрома. Ввиду тропности ВЭБ к СД-21 B-лимфоцитов, вирус внедряется в них, однако не разрушает, а заставляет пролиферировать, т. е. действует как В-клеточный активатор. Развиваются нарушения клеточного и гуморального иммунитета, что ведет к выраженному иммунодефициту, в результате чего происходит наслоение бактериальной флоры (гнойный тонзиллит). С течением времени активируются Т-лимфоциты (СД-8), обладающие супрессорной и цитотоксической активностью, появляются атипичные мононуклеары, что приводит к угнетению вируса и переходу заболевания в фазу неактивного носительства. ВЭБ обладает рядом свойств, позволяющих ему в определенной мере ускользать от иммунного ответа, что особенно ярко проявляется при хронической активной инфекции.
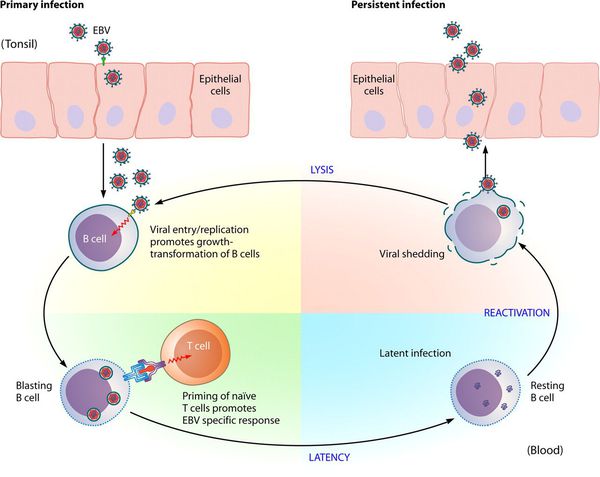
В некоторых случаях при дефектной (отсутствии, неполной) Т-реакции пролиферация В-лимфоцитов приобретает неконтролируемое течение, что может привести к развитию лимфопролиферативного заболевания (лимфомы). [2] [4] [5]
Классификация и стадии развития инфекционного мононуклеоза
1. По клинической форме:
- желтушная (при развитии выраженного поражения печени);
- экзантемная (при применении антибиотиков аминопенициллинового ряда);
- специфическая (выпадение одного из синдромов, например, полное отсутствие тонзиллита);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики);
2. По течению:
3. По степени тяжести:
Осложнения инфекционного мононуклеоза
- разрыв селезенки (бывает редко при значительном увеличении селезёнки и ударах этой области);
- синдром Дункана (редкий Х-сцепленный лимфопролиферативный синдром, проявляется рецидивирующими мононуклеозоподобными симптомами, сопровождаемыми развитием гепатита, нефрита, гемофагоцитарным синдромом, интерстициальной пневмонией, гемоваскулитом. Чаще всего при прогрессировании заканчивается летально);
- асфиксия у детей (при надгортанном стенозе и резком увеличении лимфоидного кольца ротоглотки);
- аутоиммунная гемолитическая анемия;
- энцефалит, менингоэнцефалит;
- синдром Гийена-Барре (аутоиммунный полиневрит);
- паралич Бэлла (мимической мускулатуры);
- лимфомы (лимфома Беркитта — наиболее частая опухоль у детей Африканского региона, связанная с ВЭБ, неходжкинские лимфомы, болезнь Ходжкина);
- назофарингеальная карцинома. [2][5][6]
Диагностика инфекционного мононуклеоза
Лабораторная диагностика
Лечение инфекционного мононуклеоза
Место и лечебно-охранительный режим зависят от степени тяжести процесса и наличия или отсутствия осложнений. Больные с лёгкими формаами заболевания вполне могут проходить лечение дома, средней тяжести и более тяжелые — в инфекционном стационаре, по крайней мере, до нормализации процесса и появления тенденций к выздоровлению.
Показано назначение стола № 15 (общий стол) при лёгких формах или № 2 по Певзнеру (жидкая и полужидкая молочно-растительная пища, не содержащая экстрактивных веществ, богатая витаминами, мясные нежирные бульоны и т. п.), обильное питьё до 3 л/сут. (теплая кипяченая вода, чай).
Рекомендовано ограничение физической активности (при тяжёлых формах — строгий постельный режим).
Достаточно дискутабельным является вопрос о специфическом воздействии на ВЭБ при остром заболевании. Этиотропная терапия показана лишь больным средней (с тенденцией к затяжному течению и осложнениям) и выраженной формами заболевания. Ввиду того, что её возможности достаточно ограничены отсутствием высокоэффективного средства прямого противовирусного действия (применяются препараты на основе ацикловира и производных, оказывающих лишь частичное влияние на ВЭБ) и нередким развитием герпесвирусного гепатита, их назначение должно быть взвешено и обосновано в каждом конкретном случае. Применение иммуномодуляторов в разгар заболевания следует считать нецелесообразным, т. к. их действие является неспецифичным, малопрогнозируемым и при развитии иммунопатологического гиперпролиферативного процесса при ВЭБ-инфекции может привести к непредсказуемым последствиям. Напротив, в фазе выздоровления их приём может ускорить процесс возвращения иммунного гомеостаза в нормальное русло.
При развитии бактериальных осложнений (тонзиллит) показан приём антибиотиков (исключая аминопенициллиновый ряд, сульфаниламиды, левомицетин, т. к. могут вызвать развитие высыпаний, угнетают кроветворение). В некоторых случаях их назначение может быть оправдано при выявлении резчайшего иммунодефицита (абсолютная нейтропения) даже при отсутствии явного гнойного процесса.
Патогенетическая терапия включает все основные звенья общего патопроцесса: снижение повышенной температуры тела, поливитамины, гепатопротекторы по показаниям, дезинтоксикация и т. п.
При тяжелых формах возможно назначение глюкокортикостероидов, проведение комплекса реанимационных мероприятий. [1] [3] [4]
Прогноз. Профилактика
За переболевшими инфекционным мононуклеозом устанавливается медицинское наблюдение сроком 6 месяцев (в случаях тяжелого течения — до 1 года). В первый месяц каждые 10 дней показан осмотр инфекциониста, сдача клинического анализа крови с лейкоцитарной формулой, АЛТ. Далее при нормализации показателей осмотр раз в 3 месяца до окончания срока наблюдения, включая анализы крови, 2-кратное тестирование на ВИЧ и УЗИ органов брюшной полости в конце периода наблюдения.
В связи с риском развития осложнений требуется ограничение физической активности, занятий спортом на срок до 6 мес. (в зависимости от тяжести перенесенного заболевания), запрет на выезд в страны и регионы с жарким климатом до 6 мес. (в зависимости от данных лабораторных тестов).
В плане профилактики первичного инфицирования и развития хронического заболевания (учитывая всеобщий характер инфицированности) можно рекомендовать лишь ведение здорового образа жизни, исключение употребления наркотиков и рискованного сексуального поведения, занятие физкультурой и спортом. [1] [2] [3]
Специфической профилактики не существует, ведутся эксперименты с вакциной.
Медицинский справочник болезней
Инфекционный мононуклеоз. Причины, симптомы, диагностика и лечение инфекционного мононуклеоза.
Инфекционный мононуклеоз (mononucleosis infectiosa, болезнь Филатова, ангиина моноцитаарная) — острое инфекционное заболевание, характеризующееся лихорадкой, тонзиллитом, увеличением лимфатических узлов, печени, селезенки и изменениями гемограммы (лимфомоноцитоз). Это системное заболевание крови типа инфекционного ретикулеза.
Этиология.
До недавнего времени существовало несколько точек зрения по поводу этиологии инфекционного мононуклеоза:
- листереллезная,
- токсоплазмозная,
- риккетсиозная,
- аутоаллергическая,
- вирусная.
По данным наблюдений последних лет, вирусная этиология заболевания является наиболее достоверной, хотя культивирование вируса до настоящего времени не разработано.
В 1964 г. Эпштейн и Барр в клетках, полученных из лимфобластомы, обнаружили герпесоподобный вирус ЕВ (по имени авторов). Позже Нидерман, Мак Коллум, Г. Генле, В. Генле (1968) методом непрямой иммунофлюоресценции выявили антитела к этому вирусу у лиц, перенесших инфекционный мононуклеоз.
В опытах введения добровольцам крови или пунктата лимфоузлов, взятых от больных, возникало заболевание с характерной клинической картиной мононуклеоза.
Эпидемиология.
Инфекционный мононуклеоз распространен по всему земному шару. Ряд исследователей считают, что в последние годы заболеваемости инфекционным мононуклеозом возросла. Однако более частое выявление заболевания объясняется скорее улучшением его диагностики и ознакомления с ним широкого круга врачей.
Источником инфекции является больной человек с явным или скрытым течением болезни и вирусоноситель. Основное эпидемиологическое значение имеют больные стертыми и абортивными формами заболевания.
Вирус передается от больного к здоровому человеку преимущественно воздушно-капельным путем, предполагается контактный и водно-пищевой путь распространения инфекции. Заболевание малоконтагиозно. Эпидемические вспышки наблюдаются редко. Чаще других болеют дети и лица молодого возраста. Заболевания регистрируются круглый год, однако наибольшее их количество отмечается в весенние и осенние месяцы. Иммунитет после перенесенного заболевания стойкий, повторные случаи наблю даются крайне редко.
Далеко не всегда заболевание протекает в типичной форме; известны атипичны и стертые формы, приводящие к скрытой иммунизации населения: антитела к вирус ЕВ обнаруживают у 80% взрослых здоровых людей. По-видимому, это обстоятельств обусловливает низкую контагиозность заболевания.
Патогенез и патологическая анатомия.
Входным воротами инфекции при инфекционном мононуклеозе является слизиста оболочка носоглотки.
Волнообразное течение инфекционного мононуклеоза и появление вторичных ангин связаны с аллергией и присоединением вторичной флоры. Постепенно мобилизуются иммунные факторы, преодолевающие основную и вторичную инфекцию. Наступает фаза выздоровления, в которой ликвидируются последствия морфологических и функциональных нарушений.
Патологоанатомические изменения изучались как на секционном материале, так и методом пункционной биопсии лимфатических узлов.
При гистологическом исследовании лимфатических узлов определяются пролиферация мононуклеаров из местных тканевых элементов, кровоизлияния без явлений нагноения. Крупные сосуды трабекул окружены муфтами из больших моноцитарных и плазматических клеток. В лимфатических пространствах преобладают ретикулярные, плазматические и моноцитарные клетки. Аналогичные изменения наблюдаются и в селёзенке. В костном мозге образуются маленькие узелки из ретикулоэндоте- лиальных клеток и очагов метапластического развития крупных ретикулярных клеток. В печени наблюдается образование лимфоидно-клеточных инфильтратов и гиперплазия ретикулоэндотелиальных клеток походу портальных трактов. При желтушных формах нарушается архитектоника долек печени, появляются желчные тромбы, очаги некроза.
Клиника.
Клинические проявления этого заболевания весьма вариабельны. Почти все органы и системы органа могут быть вовлечены в патологический процесс.
- типичные и
- атипичные формы болезни.
Те и другие по интенсивности клинических проявлений подразделяются на:
- тяжелые,
- среднетяжелые и
- легкие.
По длительности течения многие исследователи различают:
- острую,
- подострую и
- рецидивирующую формы заболевания.
ТЕЧЕНИЕ ИНФЕКЦИОННОГО МОНОНУКЛЕОЗА.
Инкубационный период при инфекционном мононуклеозе колеблется в пределах 4—15 дней, составляя в среднем 7—10 дней.
Заболевание иногда начинается с Продромального периода продолжительностью 2— 3 дня, в котором наблюдаются повышенная утомляемость, слабость, понижение аппетита, мышечные боли, сухой кашель. Чаще же начало болезни острое: высокая температура, головная боль, недомогание.
Через 2—3 дня наступает Разгар заболевания, для которого наиболее типичны лихорадка, ангина, увеличение селезенки, печени и лимфатических узлов, изменения со стороны крови. Другие симптомы непостоянны и имеют лишь вспомогательное диагностическое значение.
Температура обычно быстро повышается. Иногда в первые дни держится субфебрилитет, сменяясь в дальнейшем высокой лихорадкой (до 40°). Температурная кривая неправильного типа со снижениями по утрам на 1—2°. Длительность температурной реакции различна: от 1—2 дней до 3 нед и более. При кратковременном повышении температуры она держится в пределах 38°, при продолжительной лихорадке иногда достигает 40°. Снижение температуры обычно литическое.
Основные симптомы при инфекционном мрнонуклеозе:
- Ангина наблюдается почти у всех больных. В первые дни болезни поражение зева носит катаральный характер, в дальнейшем ангина нередко становится лакунарной, фолликулярной, язвенно-некротической, дифтероидной.
- С 3—4-го дня печень и селезенка увеличиваются, как правило, приобретают плотную консистенцию, нередко чувствительны при пальпации. Лишь к 3—4-й неделе заболевания они возвращаются к нормальным размерам.
- В ряде случаев возникает желтуха без симптомов печеночной недостаточности. При функциональном исследовании печени выявляются: преходящее нерезкое увеличение активности трансаминаз, повышение активности щелочной фосфатазы, отклонения от нормы в показателях тимоловой и сулемовой проб, умеренная билирубинемия.
- Наиболее типично для инфекционного мононуклеоза увеличение лимфатических узлов шейной группы по заднему краю грудино-ключично-сосцевидной мышцы, подмышечных, паховых и бедренных. Они плотноватой консистенции, чувствительны при пальпации, не спаяны с окружающими тканями, окраска кожи над ними не изменена. Размеры пораженных лимфатических узлов колеблются от величины фасоли до лесного ореха. Изолированное увеличение паховых и подмышечных лимфатических узлов (без увеличения заднешейных) не характерно для инфекционного мононуклеоза.
Поражаются и висцеральные лимфатические узлы. Увеличение медиастинальных лимфатических узлов сопровождается появлением кашля, а мезентериальных — болями в животе. Через 10—15 дней размеры лимфатических узлов уменьшаются, но длительно держится их припухлость и чувствительность при пальпации. - Характерные изменения со стороны крови имеют важное значение в клинической симптоматике инфекционного мононуклеоза. Характерно появление атипичных лейкоцитов (моноцитов) и лимфоцитов (лимфомоноцитов).
Изменения эритроцитов, гемоглобина и тромбоцитов не характерны для инфекционного мононуклеоза. Изменения в формуле крови держатся в течение нескольких недель. Нередко через 1—1 л /2 года после перенесенного инфекционного мононуклеоза. - У 3—25% больных на коже бывает сыпь: пятнисто-папулезная, геморрагическая, розеолезная, петехиальная или типа потницы. Сроки высыпания неопределенные, сыпь держится 1—3 дня, исчезая бесследно.
Нетипичные симптомы для инфекционного мононуклеоза.
- Встречаются пневмонии интерстициального характера, выявляемые лишь рентгенологически.
- Иногда наблюдаются симптомы поражения нервной системы: головная боль, бессонница, адинамия,, психозы, судороги, параличи.
- Крайне редко поражаются сосудо-двигательный и дыхательный центры.
В зависимости от тяжести заболевания на 1—4-й нед болезни нормализуется температура, исчезают явления ангины, уменьшаются селезенка, печень, лимфатические узлы. Однако у части больных увеличение селезенки, как и гематологические сдвиги в виде остаточных явлений могут оставаться в течение нескольких месяцев.
Осложнения.
Осложнения при инфекционном мононуклеозе редки. Наиболее опасен отек мягких тканей зева и гортани в связи с гиперплазией их лимфоидного аппарата. Распространяясь на слизистую оболочку, отек мбжет привести к асфиксии и потребовать оперативного вмешательства. Катаральное воспаление слизистой оболочки глотки способствует возникновению среднего отита, особенно у детей младшего возраста (15%). Опасным осложнением является спонтанный разрыв резко увеличенной селезенки.
Диагностика.
Диагностические ошибки наблюдаются при инфекционном мононуклеозе чаще, чем при других инфекционных заболеваниях. Достоверный диагноз возможен только при комплексном учете клинических и лабораторных данных.
Клинический диагноз этого заболевания считается достоверным, если у одного и того же больного проявляются все основные симптомы болезни: лихорадки, ангины, увеличения селезенки, печени, заднешейных лимфатических узлов, своеобразных гематологических изменений.
Дифференциальный диагноз.
Инфекционный мононуклеоз приходится дифференцировать с большим числом заболеваний, имеющих сходную с ним клиническую картину.
Наибольшие трудности возникают при разграничении инфекционного мононуклеоза, протекающего с желтухой, с вирусным гепатитом . В таких случаях дифференциально-диагностическое значение приобретают лимфаденит, лихорадка и лимфомоноцитарная реакция крови, редко наблюдаемые при вирусном гепатите. Биохимические показатели (степень повышения активности аланинаминотрансферазы, белково-осадочные пробы) имеют ограниченное значение.
Инфекционный мононуклеоз приходится дифференцировать от острых респираторных вирусных заболеваний, чаще — аденовирусной этиологии, с эпидемическим паротитом, иногда с корью и краснухой. В этих случаях важное дифференциально-диагностическое значение приобретают результаты серологического обследования больных.
Вследствие увеличения селезенки, печени, лимфатических узлов, наблюдаемого при инфекционном мононуклеозе, клиническая картина его напоминает острый лейкоз и лимфогранулематоз. В сомнительных случаях необходимы пункция или биопсия лимфатического узла, спинальная пункция, квалифицированное гематологическое исследование.
ЛЕЧЕНИЕ.
Специфической терапии инфекционного мононуклеоза нет.
- Симптоматическое и общеукрепляюще лечение, витамины С, группы В и Р.
- Антибиотики (пенициллин, тетрациклин) применяются при мононуклеозе с выраженными ангинами. Левомицетин и сульфаниламиды противопоказаны из-за их угнетающего действия на кроветворение.
- При тяжелом течении заболевания применяются кортикостероидные гормоны, дезинтоксикационная и симптоматическая терапия. Необходимым условием успешной терапии являются хороший уход за больными и полноценное питание.
Профилактика.
Госпитализация больных проводится по жизненным показаниям. Наблюдение за контактными и карантин в очаге не устанавливаются. Специфическая профилактика не разработана.
Читайте также:


