Инфекция между пальцев рук у детей
Сегодня пойдет речь о грибковых поражениях между пальцами рук. Хотя обычно грибок, поселяясь между пальцев, достаточно быстро переходит на кисти рук и ногти.
Поэтому заметив какие – либо изменения между пальцами на руках нужно срочно бить тревогу и отправляться к врачу, который установит точный диагноз и не допустит дальнейшего распространения болезни.
Проявления грибка между пальцами на руках
В том что у вас появился грибок между пальцами рук виновниками скорее всего будут дерматофиты или грибки рода Cаndida. При этом симптомы в обоих случаях схожи.
Проявление грибка можно заметить между двумя или всеми пальцами кисти. Но такого, чтобы в процесс был вовлечен только один палец, не бывает.

Первыми между пальцев появляются пузырьки, трещинки или воспаления (которые выглядят как небольшое покраснение между пальцами рук). Часто на это человек не обращает внимание – ведь описанные симптомы его совсем не беспокоят.
По истечению некоторого времени пузырьки не проходят, хотя некоторые из них и вскрываются. При этом можно заметить уже более выраженное покраснение, набухание кожи. Она становится рыхлой и влажной.
Однако следующее за этим подсыхание кожи слегка успокаивает больного, и он чаще всего снова откладывает поход к врачу. Вот только радость длится не долго: высыхающая кожа начинает сильно трескаться, шелушится и отслаиваться. Все это сопровождается значительным зудом и жжением.
Это раздражение между пальцами делает кожу толстой, плотной, иссиня – красной. Иногда на ней можно по-прежнему наблюдать пузырьки и даже поражения в виде мокнущих экзем.
Ситуация сильно усложняется тем, что пораженный эпителий — отличное место для размножения бактерий и прочих микроорганизмов. Это только затянет лечение грибка между пальцами рук, ведь врачу уже придется бороться не только с грибком.
Все описанные симптомы могут наблюдаться не только в яркой (острой) форме, но и в стертой – хронической. Они, как правило, менее выражены и еще более опасны – ведь лечить грибок на руках легче пока он не расширил зону поражения.

Распространение грибка на запястья, кожу рук, ногти проявляется воспалением, шелушением, трещинами, пожелтением и утолщением ногтя – кожа рук начинает сильно краснеть и чесаться, иногда отекает.
При этом больные часто задают вопрос: если похожи симптомы, то зачем знать какой именно грибок атакует ваши межпальцевые промежутки?
А нужно это для того, чтобы вылечить грибок между пальцами рук в кратчайшие сроки, пока он не успел вам сильно навредить и не распространился на соседние ткани.
Диагностика заболевания
Диагностику грибка лучше доверить дерматологам. Ведь вам нужно не только установить вид грибка, но и отличить его от ряда болезней со схожими симптомами, например, от псориаза, экземы, нейродермита, дерматоза, аллергического дерматита и т.д.
Врач же проведет микроскопическое исследование, исследование посевов на питательной среде и назначит вам адекватное лечение.
Как лечить грибок?
Мы настаиваем на комплексном лечении. Причем начать его нужно в первую очередь со средств, повышающих иммунитет, избавляющих от сопутствующих эндокринных заболеваний, болезней крови и пищеварения, витаминизации организма и особого питания. Сладости, алкоголь, острые блюда и жирная пища исключаются из рациона. Неплохо зарекомендовали себя настойки эхинацеи, женьшеня и экстракт элеутерококка.
Если врач диагностировал у вас между пальцами на руках грибок, то лечить он их будет с применением мазей, гелей, кремов или растворов.
В случае кандидоза это будут, вероятно, 1-2 % растворы анилиновых красителей, нистатин, леворин, низорал, ламизил (прекрасно снимает жжение и зуд), йод, наконец (но не обязательно).

Кроме того, назначается противогрибковый препарат (внутрь), например, таблетки или капсулы флуконазола или его аналогов (дифлюкана, микомакса и др.).
Дозировку и кратность приема медикаментов (схему лечения) так же назначает дерматолог. Для лечения грибка у детей, беременных и кормящих матерей это особенно важно. Им наиболее часто назначают менее токсичный Клотримазол.
Также немаловажно сообщить врачу о всех имеющихся у вас хронических заболеваниях, например, почек, печени, сердца; об аллергиях и т.п. Это снизит риск их провоцирования лечением и повысит эффективность последнего.
Грибок между пальцами на руках должен уничтожаться в два приема. Сначала это механическое удаление поврежденной кожи, шелушений, высыпаний, а затем непосредственное лечение болезни. Длится лечение может от месяца до года.
Во время лечения необходимо строго следить за гигиеной – часто мыть руки, вытирать их насухо используя по возможности одноразовые полотенца, ножницы. Пилочки, перчатки и полотенца надо дезинфицировать, стирку производить при высокой температуре с добавлением соды.
Кроме того дважды в день стоит обрабатывать руки антисептическими растворами, не допускать потливости, а если это случилось – сразу же принять гигиенический душ.

Любым препаратом местного действия нужно пользоваться правильно – перед тем, как нанести средство руки нужно вымыть и обработать антисептическим раствором. наносить препарат нужно на сухую кожу, осторожно, не размазывая его произвольно, а двигаясь от краев поврежденной кожи к центру.
Лечение будет успешным только при строгом контроле за регулярностью применения лечебных средств и составов. Проводя лечение от случая к случаю, вы не вылечите болезнь, а превратите ее в хроническую, в то время как грибки, паразитирующие на вашей коже станут более устойчивы к применяемым препаратам.
Касаемо народных методов лечения: они порой дают хорошие результаты, но лучше пользоваться ими в составе комплексного лечения, как дополнение к нему.
Например, чтобы облегчить жжение и зуд, успокоить кожу вы можете:
- смачивать ее 9% раствором уксуса или маслом чайного дерева
- делать 15-минутные ванночки раствором соды и соли, взятых в равных долях (по 1 ст.л. на 2 литра воды) либо ванночки из чайной заварки, настоев трав
- прикладывать на 10-15 минут к коже кашицу из равных долей сырого лука и лимона, или кашицу из соли и листьев мяты или кашицу из чеснока
- держать руки 10-15 минут в натуральном соке из томата
- наносить мазь из вазелина и отвара из шишек хмеля (3 части), цветков календулы (1 часть) и высушенных корней лопуха (1 часть). Отвар полезен и в виде 10-минутных ванночек.
- наносить на 10-15 минут разведенную в воде или настое ромашки (череды, шалфея) косметическую глину. Ее же можно использовать в качестве присыпки.
- кусочек марли смочить в 2% растворе новокаина и приложить к больному месту
Предупреждение рецидивов
Знание того, чем лечить грибок – это лишь половина дела.
Чтобы грибок полностью погиб помимо тщательной гигиены, вам предстоит полностью пройти курс лечения, даже если кожа рук очистилась, и вы не наблюдаете на ней присутствия грибка.
По окончанию лечения нужно снова провести диагностику. Только отрицательные анализы могут вам подтвердить то, что вы здоровы. Личные вещи если они не большие и не ценные, пилочки, маникюрные ножницы лучше заменить новыми.
Профилактика грибка между пальцами
Исключение контакта с больным человеком и его личными вещами:

Соблюдение правил личной гигиены:
Следите за состоянием здоровья:
- повышайте иммунитет, закаляйтесь
- своевременно лечите болезни (пищеварения, крови и пр.)
- придерживайтесь здорового образа жизни и правильного питания, не допускайте появления лишнего веса или истощения
Отнеситесь к этому особенно серьезно, особенно если вы попадаете в группу риска, т. е. чрезмерно уязвимы. Эту категорию составляет пожилой контингент, люди с низким иммунитетом, излишним весом, хроническими заболеваниями, истощением, диабетом, работающие с раздражителями кожи, часто бывающие в обстановке с повышенной влажностью и температурой.
Многие сбои в функционировании организма ребенка проявляются кожными симптомами. Часто у детей возникают пузырьки между пальцами рук. Они могут быть различной формы и размера, единичные и множественные, сливаться в обширные новообразования. Возникновение пузырей обусловлено аллергическими реакциями, дерматологическими заболеваниями, термическими и солнечными ожогами, инфекциями и др. причинами. Выясним, почему между пальчиками появляются пузыри?
Что такое волдыри?
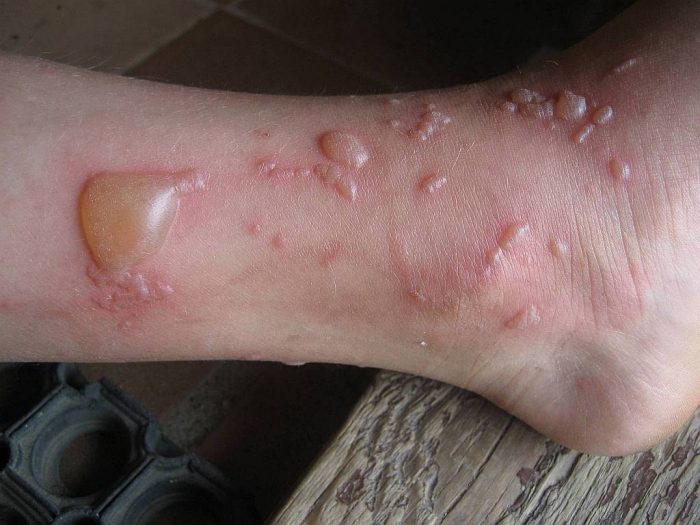
Волдырем называется бесполосной патологический элемент, который возникает вследствие острого воспалительного процесса в сосочковом слое дермы (то есть, в коже). Такие образования не имеют внутри полости, которая наполнена жидкостью.
К сведению, волдырь отличается от пузырька тем, что он не наполнен экссудатом. Однако вне медицинских кругов данные термины не разграничиваются, поэтому часто пузыри называют волдырями и наоборот.
Пузырь наполнен содержимым. Оно бывает прозрачного цвета, гнойным, либо с примесью кровяной составляющей. Волдыри в зависимости от этиологии образования отличаются размерами. Бывают маленькие, около 2-5 миллиметров в диаметре, либо нескольких сантиметров.
В соответствии с медицинской литературой, волдырь – это определенное возвышение над поверхностью кожного покрова, которое имеет четкие границы. Такие новообразования возникают мгновенно, при этом в большинстве картин нивелируются самостоятельно без применения специфического лечения и лекарственных препаратов.
Некоторые медицинские специалисты утверждают, что образования воспалительного характера в верхних сосочках дермы нужно считать волдырями. А вот выпуклости, возникшие вследствие потертостей, ожогов и пр., пузырями. Однако легче объединить эти проявления в термин волдыри.
- Волдыри бывают белого, розового цвета. Они имеют четкие края, часто присутствует красный или розовый ободок;
- Форма всегда отличается. Они бывают круглые, овальные, продолговатые, неправильной конфигурации. На ощупь всегда плотной консистенции.
В большинстве клинических картин пузырьки/волдыри сильно зудят, при надавливании присутствует болевой синдром. Нельзя расчесывать пораженное место, так как можно занести инфекцию.
Этиология пузырьков на руках у детей
У детей кожный покров отличается чувствительностью и восприимчивостью, если сравнивать с кожей взрослого человека. Поэтому агрессивное внешнее воздействие или внутренней сбой практически мгновенно находят отражение на коже.
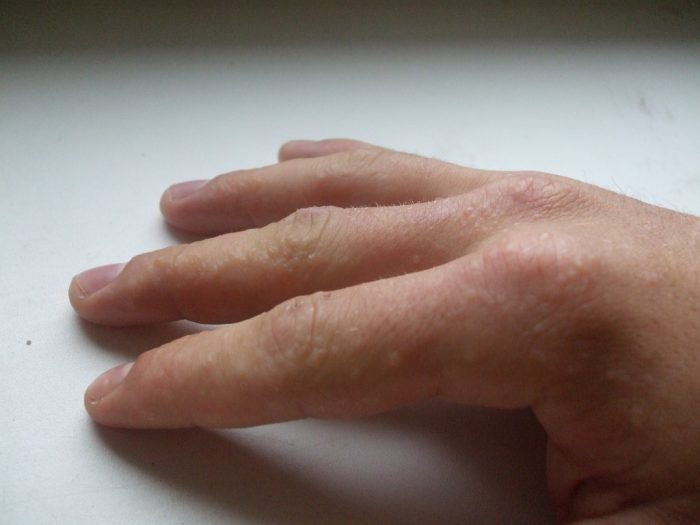
Волдыри на пальцах у ребенка могут сигнализировать о развитии аллергической реакции. Этиология развития базируется на применении некачественных средств по уходу, приеме некоторых медикаментозных препаратов.
Высыпания более отчетливо проявляются на пальцах и ладонях. Дополнительно присутствует сильный зуд, дети жалуются на болезненные ощущения. При отсутствии своевременной терапии аллергия может трансформироваться в экзему, с которой справиться намного сложнее. Поэтому в первую очередь нужно установить аллерген, устранить его. Пройти курс лечения.
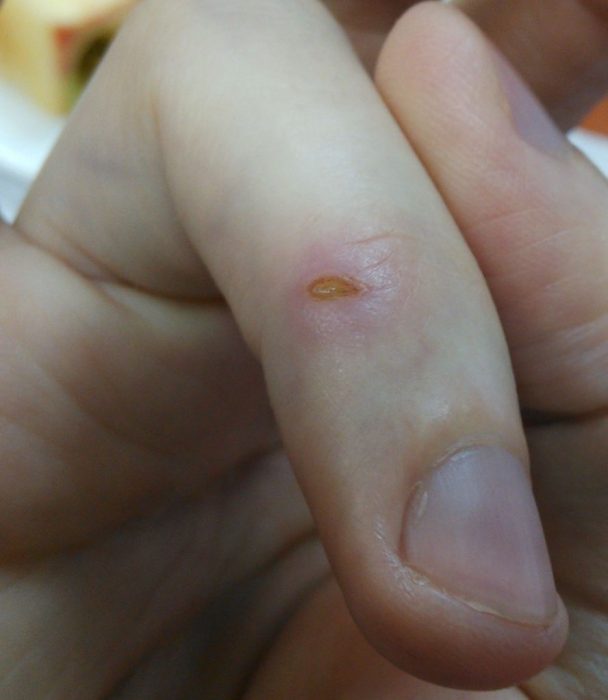
Волдыри на пальцах рук возникают из-за инфекций, которые не редко оказываются высоко заразными. Если вовремя не начать соответствующее лечение, то заболевание может перейти в хроническую форму. Наиболее частая болезнь, присуща маленьким детям – чесотка.
Сыпь в виде пузырьков бывает разного размера и формы, иногда она трансформируется в гнойнички. Это говорит о присоединении бактериальной инфекции. Инфекционные болезни у детей, проявляющиеся пузырьками в межпальцевом промежутке и др. частях тела:
Важно: незамедлительно нужно обратиться к врачу, если наряду с появлением пузырьков у ребенка увеличивалась температура, присутствует тошнота, рвота, нарушение работы пищеварительного тракта – понос, наблюдается обморочное состояние.
Человеческий организм – наиболее сложная структура. В современном мире медицине подвластно излечение многих заболеваний. Однако ученые до сих пор бьются над загадками некоторых химических и биохимических процессов в организме.
Внутренняя этиология пузырьков на руках:
- Нарушение деятельности желудочно-кишечного тракта часто сопровождается ухудшением состояния кожного покрова;
- Расстройство обменных и углеводных процессов;
- Гормональный дисбаланс – частая причина высыпаний. Обычно эта причина присуща детям подросткового возраста в пубертатный период. Развивается у будущих мам, после родов, на фоне климакса.
В большинстве случаев пузыри описанного патогенеза имеют гнойный или кровавый экссудат, их категорически запрещено выдавливать, так как они распространятся. Прыщи поражают пальцы, кисти рук, иногда все тело.
Волдыри между пальцами рук возникают из-за термического воздействия. Например, ребенок прикоснулся к горячему чайнику, либо обжог руки горячим паром. Как правило, пузырьки в этом случае сопровождаются болезненными ощущениями, гиперемией кожного покрова.
Если такое произошло, то в первую очередь следует промыть пораженную область проточной водой, закрыть волдырь бинтом или лейкопластырем. При обширном поражении рук надо обратиться за экстренной медицинской помощью.
Другие причины

В жаркое время года солнечный ожог может проявиться в виде пузырьков на верхних конечностях ребенка. Как и при других ожогах, картина протекает наряду с сильной болью, покраснением кожного покрова.
Стоит знать: сильный солнечный ожог лица и шеи у детей способен привести к отеку дыхательных путей, что требует экстренного вмешательства медицинских специалистов.
Пузырьки на пальцах рук могут возникать вследствие причин:
- Буллезная форма дерматоза обычно развивается у пожилых людей, но иногда страдают и дети. Протекает болезнь поэтапно, характеризуется периодическими обострениями и ремиссиями. На начальной стадии выявляются пузырьки в ротовой полости, потом они распространяются на тело, в том числе и на пальчики. Имеют свойство сливаться, что приводит к сильной интоксикации всего организма.
- Отдельно отметим пузырчатку новорожденных. Заболевание проявляется примерно на 7-9 день жизни ребенка. Патология стремительно прогрессирует. Сначала ребенок капризничает, плачет, после увеличивается температурный режим тела. Затем появляются высыпания. Локализация: живот, грудь, спина, ягодица, пальчики рук и ног.
- В некоторых случаях укус насекомого способен привести к образованию волдыря (как на фото). Дополнительные симптомы: зуд, иногда жжение. При развитии аллергической реакции сильное покраснение, увеличение температуры тела, общее недомогание, слабость.
- Дисгидротическая экзема развивается вследствие эмоциональных перегрузок, неврозов, при контакте с бытовой химией. К причинам можно отнести генетическую предрасположенность. Симптомы: на ладошках появляются высыпания, наполненные прозрачным содержимым; сыпь чешется. При отсутствии лечения присоединяется гнойный процесс.
Появление волдырей между пальцев рук возникает из-за контактного дерматита. Причина кроется в неправильном ответе иммунной системы на проникновение аллергена. К ним относят бытовую химию, лекарственные препараты, косметическую продукцию, мыло, пыль, растения и пр.
Важно: категорически запрещено нарушать целостность пузырьков – это грозит присоединением бактериальной инфекции, что усугубит течение имеющегося заболевания.
В заключение: появление волдырей обусловлено различными причинами: аллергия, ожоги, укусы насекомых, некоторые инфекции и пр. Не стоит игнорировать высыпания, так как они могут привести к многочисленным дерматологическим проблемам в будущем.
Дети часто болеют грибковыми заболеваниями. Этот инфекционный недуг, который поражает слизистую оболочку, кожный покров и ногти.
Маленькие дети постоянно болеют, их иммунитет слабый – благоприятный период, чтобы развился грибок у детей.
Разновидности грибковой инфекции

Существует несколько видов заболевания:
- Кандидоз, на его появление влияют грибы рода Кандида.
- Трихофития – охватывает ногтевые пластины, кожный покров и слизистые ткани организма.
- Криптококкоз – грибок поражает внутренние органы человека.
- Аспергиллез, из-за слабой иммунной системы, грибок поражает ногти.
Грибок бывает – поверхностным и системным.
При поверхностном, поражается кожа и слизистая оболочка, а во время системного ― внутренние органы. У детей диагностируется грибковый недуг на кожном покрове.
Почему появляется грибок
Первой причиной появления грибка на коже у ребенка можно назвать низкий иммунитет. Ослабевает из-за простуды и приема лекарственных средств (антибиотиков, гормональных препаратов).
Заболеванию подвержены дети, которые болеют диабетом, дисбактериозом или заболеваниями крови. На это повлияют изменения в иммунной и эндокринной системе. Появлению грибка способствует недостаток витаминов, однообразное питание, сладости и консерванты.
Новорожденные малыши могут подхватить заразу от матери при родах, от медсестер в родильном доме, при условии, что не соблюдается гигиена, нет нужной санитарии. Заражение будет на пеленальном столе – от общей соски или пеленок.
Дети старшего возраста (дошкольного и школьного), могут заразиться от дворовой кошки или собаки, которую погладят на улице. Это стригущий лишай, который проявляется характерными симптомами.
Еще один вид, это разноцветный лишай, заражение им происходит от больного человека, если ребенок мерял его вещи, или пользовался личными предметами. Избавиться от грибка невозможно, к тому же он достаточно устойчив к низким температурам и может даже размножаться в холоде.
Грибок у ребенка появляется, если был контакт с зараженной поверхностью или после примерки чужой обуви. Дети часто бегают босиком в общественных местах, таких как: бассейн, бани, общественные душевые.
Это благоприятные условия для размножения грибковой инфекции, потому что она любить влажные и теплые места. Бывают случаи, когда ребенок носит тесную обувь, изготовленную из искусственного материала. В ней создаются благоприятные условия для размножения грибка.
Ребенок может подхватить инфекцию, которая будет развиваться на ногтях в садике, или же дома, если есть взрослый с таким заболеванием. Также микоз у детей появляется, если случайно в садике надели чужие вещи.
Признаки заболевания
Признаки заболевания различны, на их появление влияет место недуга, тяжесть болезни и вид грибковой инфекции.
- Грибковая инфекция на стопе. Поражение охватывает стопу либо область между пальцами. Начинают появляться волдыри с жидкость, шелушение и язвы. Кожный покров начинает краснеть, зудеть, и возникают небольшие трещины. Малыш начинает жаловаться на появившийся зуд и жжение, а также болевые ощущения во время ходьбы.
- Грибок на ногтях. Это опасное заболевание, и опасно оно тем, что на ранней стадии развития оно не проявляется никакими симптомами. Болезнь заметно лишь на поздних сроках, когда ноготь начинает сильно изменяться. Он меняет свой цвет на желтый, потом коричневый и позже становиться черным. Мочки пальчиков также изменяются, вначале они просто краснеют и отекают. На ногте появляются изменения, он утолщается и отслаивается от ногтевого ложа. Если не начать лечение, со временем происходит его крошение. Этот вид грибка может поразить ногти, а затем охватить область кожного покрова вокруг.
- Кандидоз. От него страдают новорожденные и груднички. Заразить малыш может от матери при родах, если та заражена молочницей (кандидозом). Симптомом заболевания будут пятна в ротовой полости младенца, под которыми находятся кровоточащие раны. Такое состояние очень болезненно для ребенка и она ограничивает возможность глотания. Это состояние можно определить по поведению ребенка, он постоянно капризничает, не хочет кушать и плачет. Кроме ротовой полости кандидоз может появиться на кожном покрове и ногтях. Также пострадать могут и половые органы. К примеру, у девочек диагностируют вагинальный кандидоз, его симптомами являются зуд, жжение, белые выделения творожистого характера. Кроме того, некоторые дети страдают от системного кандидоза, который поражает внутренние органы. Он проявляется такими симптомами, как менингит, лихорадка, острая почечная недостаточность.
Перед тем, как начать лечение, следует внимательно поставить диагноз, и уже потом назначать эффективную терапию.
Диагностика грибка у детей

В начале диагностики необходимо провести визуальный осмотр малыша, собрать анамнез и выявить характерные признаки болезни.
Чтобы подтвердить или опровергнуть грибковую инфекцию необходимо провести лабораторные исследования соскоба с кожного покрова, или налета с ротовой полости (следует исследовать мазок).
Для выявления системного кандидоза проводят УЗИ, КТ, рентген или применяют серологический способ. Как дополнение к этим анализам могут провести исследования кала и крови.
Если появились симптомы, указывающие на грибок кожи, необходимо как можно скорее отправиться к доктору. Это может быть педиатр или дерматолог. Он подскажет, как лечиться. Чем раньше это сделать, тем быстрее и легче можно будет избавиться от заболевания.
Лечение проводится дома (в стационаре), на это влияет степень развития болезни и симптомы. И не стоит заниматься лечением малыша, а купленные лекарственные средства могут принести вред здоровью.
Возможные способы терапии
Как проводить лечение грибка у маленьких детей? Для начала необходимо найти квалифицированного специалиста, который сможет правильно поставить диагноз и назначить эффективное лечение, подходящее именно вашему малышу.
Будут прописаны системные медикаментозные средства (уколы, таблетки) или препараты местного действия (растворы, мази, крема).
Если грибковая инфекция поразила внутренние органы, тогда проводится очищение организма от токсинов. Для этого пациенту ставят капельницы с сорбентами и солевыми растворами. Кроме того, важно принимать средства для поддержания иммунитета, это поможет остановить размножение грибка.
Когда возник микоз гладкой кожи и ногтей, применяется комплексное лечение, то есть используют таблетки и местные противогрибковые средства.
Врач прописывает препараты:
- миконазол;
- ламизил;
- экзодерил;
- клотримазол.
Это местные лекарства, которые надо наносить на кожу или ноготь в день по три раза на протяжении месяца. Старайтесь пройти курс, если все признаки болезни исчезли, можно предотвратить рецидив болезни.
В процессе лечения грибка на кожи у детей, следует обрабатывать пораженную область антисептическими средствами, это фурацилин, марганцовка, борная кислота. При этом более тщательно обрабатывайте между пальцами и ногтевые пластины.
Если заболевание прогрессирует уже продолжительное время, врач прописывает тербинафин. Его можно принимать малышам с двух лет. Дозировку средства может назначить только врач, она будет зависеть от возраста и веса ребенка.
Грибковую инфекцию, вызванную грибком кандида, которая охватывает ротовую полость младенца, можно проводить хорошим средством, клотримазол. Белый налет с языка можно устранить содовым раствором или нистатином.
Если на фоне грибка, возник дисбактериоз, советуют средства, в которых есть живые культуры полезных бактерий.
Можно сказать, что проводить у детей лечение грибка достаточно непросто, не всегда маленький ребенок может сказать, что именно его беспокоит.
Профилактика заболевания

Предотвратить появление грибковых заболеваний на кожи у детей можно, если придерживаться таких правил:
- Выделить ребенку индивидуальные предметы личной гигиены, такие как полотенце, зубная щетка, мочалка.
- Если малыш грудного возраста, необходимо особо тщательно следить за его гигиеной. Старайтесь проводить регулярную дезинфекцию сосок и игрушек, которые он может взять в рот.
- Если вы посещаете с ребенком бассейн, сауну или баню, заставляйте его надевать собственные тапочки, чтоб он не ходил босиком. К тому же запрещайте ему надевать чужую обувь.
- Покупайте малышу одежду и обувь, только из натуральных тканей, чтоб он сильно не потел, потому что это будет только способствовать размножению грибка.
- Регулярно проводите дезинфицирующую обработку обуви внутри.
- Приобретите индивидуальные инструменты, которыми вы будете обрабатывать ноги и ступни малыша.
При соблюдении этих нехитрых правил, ваш малыш избежит участи быть зараженным грибком, и он будет здоровым и веселым.
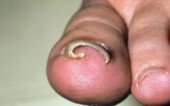
Как растет ноготь после грибка?

Какая мазь от грибка на руках между пальцами эффективная?

Мазь от грибка на руках

Лечение грибка ногтей лазером

Грибок стопы у ребенка. Методы лечения заболевания
Медицинский эксперт статьи


Не многие знают, что зуд между пальцами – это один из клинических симптомов не только дерматологических заболеваний, но и нейропатологий, системных и психиатрических болезней. Получается, что симптом схожий, а подходы к лечению – абсолютно разные. Что необходимо знать о подобном некомфортном состоянии, и в каком случае следует обращаться к врачам?

[1], [2], [3], [4], [5]
Код по МКБ-10
Причины зуда между пальцами
Зуд, который беспокоит в области между пальцев, способен появляться вследствие многих причин. Наиболее частыми из них являются:
- гиперчувствительность к составу моющих и чистящих, косметических средств;
- аллергическая настроенность организма к отдельным видам продуктов или медикаментов;
- микробная или грибковая инфекция;
- сухость кожи (например, при излишне усердном соблюдении гигиены);
- постоянные механические повреждения кожи между пальцев;
- поражение чесоточным клещом;
- аутоиммунные процессы, которые сопровождаются не только зудом, но и шелушением, покраснением кожи;
- обменные нарушения;
- пренебрежение гигиеническими нормами.

[6], [7], [8], [9]
Факторы риска
Зуд между пальцами у одних людей возникает часто, а у других его не бывает никогда. Так происходит потому, что существует ряд факторов, благоприятствующих появлению заболевания. Если эти факторы нейтрализовать или устранить, то от проблемы можно избавиться навсегда:
- Редкое, или наоборот, слишком частое мытье рук или ног с применением антибактериального мыла.
- Недостаточное вытирание рук или ног, постоянное увлажнение кожи (переувлажнение, например, при работе уборщиком, мойщиком и пр.).
- Чрезмерная сухость кожи.
- Особенности профессиональной деятельности (работа, связанная с постоянным контактом с химикатами, продуктами нефтепереработки, землей и пр.).
- Злоупотребление загаром.
- Гиповитаминоз, связанный с плохим питанием, с нарушениями пищеварения и пр.
- Нарушения эндокринной функции, повышенный уровень сахара в крови.
- Грибковые и другие кожные заболевания.
- Ношение некачественной обуви (или обуви не по сезону), игнорирование правил гигиены.
- Хронические заболевания органов пищеварения, либо других органов или систем.
- Общая гиперчувствительность организма, склонность к аллергии.

[10], [11], [12], [13]
Патогенез
Зуд между пальцами – это один из симптомов многих болезненных состояний. Например, подобное часто наблюдается при дерматологических проблемах, неврологических патологиях, системных и психиатрических заболеваниях. Из-за постоянного зуда человек становится эмоционально нестабильным, раздражительным и даже агрессивным, либо впадает в депрессию.
При постоянном зуде кора головного мозга формирует зону болезненного возбуждения. В свою очередь, это приводит к избыточной реакции кожных покровов на любые раздражители. Как следствие, снижается порог восприимчивости, что значительно усложняет процесс лечения заболевания.

[14], [15], [16], [17], [18], [19], [20]
Эпидемиология
По данным медицинской статистики, каждый второй случай зуда между пальцами вызван грибковым заболеванием. В свою очередь, грибковая инфекция кожи обнаруживается почти у каждого пятого взрослого пациента.
За последнее десятилетие грибковые заболевания стали диагностироваться в 2,5 раза чаще.
Нейропатический зуд – к примеру, такой, который связан с болезнями эндокринной и нервной систем, беспокоит примерно 6-7% жителей нашей планеты. Подобная проблема способна проявиться у пациентов с инсультом, сахарным диабетом и пр.
Зуд между пальцев, связанный с аллергическими процессами, беспокоит примерно одного человека из пяти, обратившихся к врачу.

[21], [22], [23], [24], [25], [26]
Симптомы
Визуально подобные симптомы могут иметь абсолютно противоположную этиологию, что зачастую вызывает трудности при постановке диагноза.
Как правило, зуд при грибковой инфекции начинает беспокоить после появления небольшого покраснения, маленьких пузырьков на коже или микротрещин. Через некоторое время кожные покровы как бы разрыхляются, отекают, после чего становятся сухими и покрываются мелкими трещинками. Кожа начинает шелушиться, отслаиваться, появляются небольшие волдыри. В болезненный процесс также могут вовлекаться и ногтевые пластины.
Первые признаки также зависят от основного заболевания, а иногда их вообще может не быть: зуд зачастую является единственным болезненным симптомом.
Зуд между пальцами ног чаще всего усиливается вечером, либо после увлажнения кожных покровов. У большинства пациентов дискомфорт возникает не только между пальцами, но и на всей поверхности ступни. Если своевременно не принять лечебные меры, то через некоторое время обнаруживаются и другие симптомы:
- повышенное потоотделение ног;
- формирование трещин, неприятного запаха;
- шелушение, краснота, припухлость кожи;
- боль при ходьбе, стоянии.
Наличие других специфических признаков сопряжено с первопричиной появления зуда.

[27], [28]
Формы
При постановке диагноза врачи зачастую применяют патогенетическую классификацию. К примеру, сильный зуд между пальцами может сопровождать кожные или системные заболевания, но иногда причина остается неизвестной: в такой ситуации говорят об идиопатическом зуде. Кроме этого, зудящие ощущения бывают острыми и хроническими, ограниченными или распространенными.

[29], [30]
К кому обратиться?
Диагностика зуда между пальцами
Если пациент не предъявляет никаких других жалоб, кроме зуда между пальцами и поверхностных кожных изменений, то возникает особая необходимость в проведении дальнейшей диагностики. В первую очередь, врач должен прояснить такие моменты:
- как начался дискомфорт (резко, постепенно);
- всегда ли присутствует зудящее ощущение, либо периодически, при определенных обстоятельствах;
- точное описание ощущений (жжение, покалывание);
- продолжительность зуда, частота его появления, взаимосвязь с чем либо, наличие провоцирующих факторов.
Кроме этого, доктор собирает данные о профессиональной деятельности пациента, о его образе жизни, об аллергической настроенности организма, о психотравмирующих случаях, которые имели место в последнее время.
Обязательно обращается внимание на общую симптоматику:
- повышение температуры, повышенная потливость пораженных участков между пальцами, общая потеря массы тела;
- состояние кожных покровов (появление пигментации, сухость или избыточная жирность и пр.);
- состояние ногтей;
- психическое состояние пациента (стабильность настроения, качество сна, депрессии, возбуждение и пр.);
- признаки пищеварительных расстройств.
Лабораторные анализы состоят из общего анализа крови, определения содержания железа, ЩФ, билирубина, мочевины, креатинина. В некоторых случаях необходимо оценить уровень ТТГ, Т3 и Т4 (гормоны щитовидной железы). Обязательно проводится микологический анализ соскоба кожи, аппликационные пробы, сдается кал на наличие гельминтоза.
Инструментальная диагностика необходима далеко не всегда. Лишь в отдельных случаях возникает необходимость в проведении ультразвукового исследования для оценки качества работы внутренних органов.

[31], [32], [33], [34]
Читайте также:


