Инфекция мягких тканей в стоматологии
ИНФЕКЦИИ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
КЛАССИФИКАЦИЯ
Одонтогенные инфекции (инфекции полости рта), в зависимости от анатомической локализации, подразделяются на истинно одонтогенные, связанные с поражением тканей зуба (кариес, пульпит); пародонтальные, связанные с поражением периодонта (периодонтит) и десны (гингивит, перикоронит), окружающих тканей (надкостницы, костной, мягких тканей лица и шеи, верхнечелюстного синуса, лимфоузлов); неодонтогенные, связанные с поражением слизистых оболочек (стоматит) и воспалением больших слюнных желез.
Данные виды инфекции могут быть причиной серьезных угрожающих жизни осложнений со стороны полости черепа, ретрофарингеальных, медиастинальных и других локализаций, а также диссеминированных гематогенным путем поражений клапанного аппарата сердца, сепсиса.
Гнойная инфекция лица и шеи может быть неодонтогенного происхождения и включает фолликулит, фурункул, карбункул, лимфаденит, рожистое воспаление, гематогенный остеомиелит челюстей.
В челюстно-лицевой области также могут наблюдаться специфические инфекции (актиномикоз, туберкулез, сифилис, ВИЧ).
ОСНОВНЫЕ ВОЗБУДИТЕЛИ
Инфекции полости рта ассоциируются с постоянно присутствующей здесь микрофлорой. Обычно это смешанная флора, включающая более 3-5 микроорганизмов.
При истинно одонтогенной инфекции, наряду с факультативными бактериями, прежде всего зеле-нящими стрептококками, в частности (S.mutans, S.milleri), выделяется анаэробная флора: Peptostreptococcus spp., Fusobacterium spp., Actinomyces spp.
При пародонтальной инфекции наиболее часто выделяют пять основных возбудителей: P.gingivalis, P.intermedia, E.corrodens, F.nucleatum, A.аctinomycetemcomitans, реже Capnocytophaga spp.
В зависимости от локализации и тяжести инфекции, возраста пациента и сопутствующей патологии, возможны изменения в микробном спектре возбудителей. Так, тяжелые гнойные поражения ассоциируются с факультативной грамотрицательной флорой (Enterobacteriaceae spp.) и S.aureus. У пациентов пожилого возраста и госпитализированных в стационар также преобладают Enterobacteriaceae spp.
В условиях отечественных бактериологических лабораторий достаточно сложно выделить специфического возбудителя определенной одонтогенной инфекции. Тем не менее, представляется возможным локализовать возбудителей, играющих основную роль в развитии инфекции полости рта, в наддесневом и поддесневом налете.
ПРИНЦИПЫ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Лечение одонтогенной инфекции часто ограничивается местной терапией, включающей стандартные стоматологические манипуляции.
Системная антибактериальная терапия проводится только при распространении одонтогенной инфекции за пределы пародонта (под надкостницу, в кости, мягкие ткани лица и шеи), при наличии повышенной температуры тела, регионарного лимфаденита, интоксикации.
При выборе антимикробной терапии в условиях стационара, в случаях тяжелой гнойной инфекции, необходимо учитывать возможность присутствия резистентных штаммов среди таких анаэробов как Prevotella spp., F.nucleatum к пенициллину, что определяет назначение препаратов широкого спектра действия, амоксициллина/клавуланата в монотерапии или комбинации фторхинолона с метронидазолом. В связи с ростом уровня резистентности Streptococcus spp. к тетрациклину и эритромицину, данные препараты могут использоваться только как альтернативные. Так как отмечается умеренная активность метронидазола в отношении анаэробных кокков (Peptostreptococcus spp.), для повышения эффективности необходимо одновременное назначение β-лактамных антибиотиков.
Профилактическое системное применение АМП при выполнении стоматологических манипуляций в полости рта или периодонте не гарантирует уменьшения частоты инфекционных осложнений у соматически здоровых пациентов. Убедительных данных о достаточной эффективности местного применения антибиотиков при инфекциях полости рта не получено. В то же время бактерии полости рта являются резервуаром детерминант резистентности к АМП. Избыточное и неоправданное применение антибиотиков способствует их появлению и развитию резистентности патогенной микрофлоры.
ОДОНТОГЕННАЯ И ПАРОДОНТАЛЬНАЯ ИНФЕКЦИЯ
ПУЛЬПИТ
Основные возбудители
Зеленящие стрептококки (S.milleri), неспорообразующие анаэробы: Peptococcus spp., Peptostreptococcus spp., Actinomyces spp.
Выбор антимикробных препаратов
Антимикробная терапия показана только в случае недостаточной эффективности стоматологических манипуляций или распространения инфекции в окружающие ткани (периодонт, периост и др.).
Препараты выбора: феноксиметилпенициллин или пенициллин (в зависимости от тяжести течения).
Длительность применения: в зависимости от тяжести течения (не менее 5 дней).
ПЕРИОДОНТИТ
Основные возбудители
В структуре периодонта микрофлора выявляется редко и обычно это S.sanguis, S.oralis, Actinomyces spp.
При периодонтите у взрослых преобладают грамотрицательные анаэробы и спирохеты. P.gingivalis, B.forsythus, A.аctinomycetemcomitans и T.denticola выделяются наиболее часто.
В ювенильном возрасте наблюдается быстрое вовлечение в процесс костной ткани, при этом обычными возбудителями являются A.аctinomycetemcomitans и Capnocytophaga spp. P.gingivalis выделяется редко.
У пациентов с лейкемией и нейтропенией после химиотерапии наряду с A.actinomycetemcomitans выделяется C.micros, а в препубертатном возрасте - Fusobacterium spp.
Выбор антимикробных препаратов
Длительность терапии: 5-7 дней.
Длительность терапии: в зависимости от тяжести течения, но не менее 10-14 дней.
ПЕРИОСТИТ И ОСТЕОМИЕЛИТ ЧЕЛЮСТЕЙ
Основные возбудители
При развитии одонтогенного периостита и остеомиелита в 50% случаев выделяется S.aureus, а также Streptococcus spp., и, как правило, превалирует анаэробная флора: P.niger, Peptostreptococcus spp., Bacteroides spp. Реже выявляются специфические возбудители: A.israelii, T.pallidum.
Травматический остеомиелит чаще обусловлен наличием S.aureus, а также Enterobacteriaceae spp., P.aeruginosa.
Выбор антимикробных препаратов
Альтернативные препараты: линкозамиды, цефуроксим. При выделении P.aeruginosa - антисинегнойные препараты (цефтазидим, фторхинолоны).
Длительность терапии: не менее 4 нед.
ОДОНТОГЕННЫЙ ВЕРХНЕЧЕЛЮСТНОЙ СИНУСИТ
Основные возбудители
Возбудителями одонтогенного верхнечелюстного синусита являются: неспорообразующие анаэробы - Peptostreptococcus spp., Bacteroides spp., а также H.influenzae, S.pneumoniae, реже S.intermedius, M.сatarrhalis, S.pyogenes. Выделение S.aureus из синуса характерно для нозокомиального синусита.
Выбор антимикробных препаратов
Длительность терапии: 10 дней.
ГНОЙНАЯ ИНФЕКЦИЯ МЯГКИХ ТКАНЕЙ ЛИЦА И ШЕИ
Основные возбудители
Гнойная одонтогенная инфекция мягких тканей лица и шеи, клетчатки глубоких фасциальных пространств ассоциируется с выделением полимикробной флоры: F.nucleatum, пигментированными Bacteroides, Peptostreptococcus spp., Actinomyces spp., Streptococcus spp.
АБСЦЕССЫ, ФЛЕГМОНЫ ЛИЦА И ШЕИ
Основные возбудители
При абсцессе в области орбиты у взрослых выделяется смешанная флора: Peptostreptococcus spp., Bacteroides spp., Enterobacteriaceae spp., Veillonella spp., Streptococcus spp., Staphylococcus spp., Eikenella spp.. У детей превалируют Streptococcus spp., Staphylococcus spp.
Возбудителями абсцессов и флегмон неодонтогенного происхождения, чаще обусловленных мелкими повреждениями кожи, являются S.aureus, S.pyogenes.
При гнилостно-некротической флегмоне дна полости рта выделяется полимикробная флора, включающая F.nucleatum, Bacteroides spp., Peptostreptococcus spp., Streptococcus spp., Actinomyces spp. Кроме названных, у пациентов с тяжелым течением могут быть выделены грамотрицательные бактерии и S.aureus (чаще у пациентов, страдающих сахарным диабетом и алкоголизмом).
Выбор антимикробных препаратов
Длительность терапии: не менее 10-14 дней.
БУККАЛЬНЫЙ ЦЕЛЛЮЛИТ
Основные возбудители
Обычно наблюдается у детей в возрасте до 3-5 лет. Основным возбудителем является H.influenzae тип В и S.pneumoniae. У детей в возрасте до 2 лет H.influenzae - основной возбудитель, при этом, как правило, наблюдается бактериемия.
Выбор антимикробных препаратов
Длительность терапии: в зависимости от тяжести течения, но не менее 7-10 дней.
ЛИМФАДЕНИТ ЛИЦА И ШЕИ
Основные возбудители
Регионарный лимфаденит в области лица и шеи наблюдается при инфекции в полости рта и лица. Локализация лимфаденита в поднижнечелюстной области, по передней и задней поверхности шеи у детей в возрасте 1-4 лет, как правило, связана с вирусной инфекцией.
Абсцедирование лимфоузлов обычно обусловлено присоединением бактериальной инфекции. При одностороннем лимфадените по боковой поверхности шеи у детей старше 4 лет в 70-80% выделяются БГСА и S.aureus. Анаэробные возбудители, такие как Bacteroides spp., Peptococcus spp., Peptostreptococcus spp., F.nucleatum, P.acnes, могут быть причиной развития одонтогенного лимфаденита или воспалительных заболеваниях слизистой оболочки полости рта (гингивит, стоматит), целлюлита.
Выбор антимикробных препаратов
Препараты выбора: АМП, соответствующие этиологии первичного очага инфекции.
НЕОДОНТОГЕННАЯ И СПЕЦИФИЧЕСКАЯ ИНФЕКЦИЯ
НЕКРОТИЧЕСКИЙ СТОМАТИТ
(ЯЗВЕННО-НЕКРОТИЧЕСКИЙ ГИНГИВОСТОМАТИТ ВЕНСАНА)
Основные возбудители
В десневой бороздке концентрируются Fusobacterium, пигментированные Bacteroides, анаэробные спирохеты. При некротическом стоматите имеется тенденция к быстрому распространению инфекции в окружающие ткани.
Возбудителями являются F.nucleatum, T.vinsentii, P.melaninogenica, P.gingivalis и P.intermedia. У пациентов со СПИДом частым возбудителем гингивита является C.rectus.
Выбор антимикробных препаратов
Длительность терапии: в зависимости от тяжести течения.
АКТИНОМИКОЗ
Основные возбудители
Основным возбудителем актиномикоза является A.israelii, также возможна ассоциация с грамотрицательными бактериями A.actinomycetemcomitans и H.aphrophilus, которые устойчивы к пенициллину, но чувствительны к тетрациклинам.
Выбор антимикробных препаратов
Препараты выбора: пенициллин в дозе 18-24 млн ЕД/сут, при положительной динамике - переход на ступенчатую терапию (феноксиметилпенициллин 2 г/сут или амоксициллин по 3-4 г/сут).
Альтернативные препараты: доксициклин 0,2 г/сут, пероральные препараты - тетрациклин 3 г/сут, эритромицин 2 г/сут.
Длительность терапии: пенициллин 3-6 нед в/в, препараты для приема внутрь - 6-12 мес.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ ПРИ БЕРЕМЕННОСТИ И КОРМЛЕНИИ ГРУДЬЮ
При выборе антимикробной терапии при беременности и кормлении грудью необходимо учитывать ее безопасность для плода и новорожденного.
Фторхинолоны и тетрациклины противопоказаны на протяжении всей беременности и при кормлении грудью. Ко-тримоксазол противопоказан в I и III триместре, метронидазол - в I триместре беременности и в течение первых 2 мес кормления грудью.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ У ДЕТЕЙ
Фторхинолоны и тетрациклины противопоказаны детям до 8 лет, ко-тримоксазол - до 2 мес, клиндамицин - новорожденным.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ У ЛЮДЕЙ ПОЖИЛОГО ВОЗРАСТА
В пожилом возрасте повышается риск развития НР, что определяет необходимость коррекции дозы АМП и длительности курса терапии. Метронидазол рекомендуется назначать в меньшей дозе при нарушении функции печени. Повышается риск развития НР при длительном применении ко-тримоксазола. При понижении выделительной функции почек дозы имипенема, ко-тримоксазола, β-лактамов, ципрофлоксацина корригируют с учетом клиренса креатинина.
Стоматологическая практика предусматривает использование антибактериальных препаратов (АБП) при следующих случаях:
- Обостренные хронические и острые гнойно-воспалительные процессы, протекающие в области челюсти и лица. Категория включает такие заболевания, как дентоальвеолярный абсцесс, одонтогенный абсцесс, перикоронит, периостит, одонтогенный сепсис, инфицированные прикорневые кисты, гингивиты с бактериальными осложнениями, а также другие инфекционные заболевания ротовой полости.
- Профилактические меры для предупреждения развития инфекционных осложнений после операционных вмешательств. Лекарства назначаются перед стоматологическими вмешательствами у пациентов, относящихся к группам риска. Показано применение АБП у больных с заболеваниями сердечных клапанов, диабетом, гломерулонефритом, а также у тех, кто принимает иммунодепрессанты, цитостатики, глюкокортикостероиды и т.д.
- Хирургические вмешательства. Необходимость лекарств определяется врачом, исходя их ситуации. Рекомендуется медикаментозное лечение при наличии таких патологий: острые гнойно-воспалительные процессы, операции, проводимые на костной ткани, необходимость зашивания раны наглухо, использование остеопластических материалов или аутотрансплантации.
Когда применяют антибиотики в стоматологии?
Не применяются при следующих случаях: открытые раны ротовой полости площадью менее 1 кв. см, отсутствие признаков воспалительного или хронического процесса, рана на слизистой поверхности не содержит повреждений костной ткани и периоста, у пациента вирусные гингивиты без бактериальных осложнений.
Для безопасной терапии важно учитывать состояние пациента, а также побочные реакции, возникающие вследствие приема лекарственных средств. Частое применение медикаментозного лечения может привести к угнетению иммунной системы, возникновению расстройств пищеварительной системы, аллергическим и токсическим реакциям.
Классификация стоматологических антибиотиков
Существует несколько категорий препаратов антибактериального действия, которые врачи применяют в стоматологической практике.
Влияют на синтез микроорганизмов, воздействуют на грам-положительные и грам-отрицательные микроорганизмы, эффективны против анаэробных бактерий.
Сегодня широко используют ингибиторозащищенные пенициллины (моксициллин+клавулановая кислота). Коммерческие наименования медикаментов — Аугментин ® , Амоксиклав ® , Амоклав ® .
Препараты хорошо переносится, имеет широчайший спектр антимикробного воздействия и редко вызывает побочные эффекты.

Амоксициллин ® таблетки, покрытые пленочной оболочкой
Эти лекарственные средства используются при наличии одонтогенных и пародонтальных воспалениях, а также при стоматологических манипуляциях с высоким риском развития бактериальных осложнений.
Существует 4 поколения цефалоспоринов. В стоматологической практике чаще всего применяют 3 поколение (цефотаксим ® ) и 4 поколение (цефепим ® ).

Обладают широким спектром действия, имеют хорошие показатели абсорбции при пероральном приеме. К ним относятся доксициклин ® и тетрациклин ® . Назначаются при воспалительных процессах в области мягких, костных тканей, дозировка определяется специалистом, исходя из тяжести протекания инфекционно-воспалительного процесса.

Наиболее популярными являются тинидазол ® и метронидазол ® . Принцип действия основан на угнетении ДНК-синтеза микробных клеток. Этот тип антибиотиков, проникающих в костную ткань, применяется при наличии крупных воспалительных очагов ротовой полости. При одонтогенных инфекциях назначается в виде гелей (метрогил-дента ® ) или в составе комбинированной терапии.

Категория препаратов, предназначенная для устранения грам-положительных и грам-отрицательных бактерий, а также некоторых видов анаэробов. Разрабатывались как альтернативный вариант группе бета-лактамов, на которые у бактерий развилась резистентность, а количество аллергических реакций пациентов возросло.
Макролиды обладают малой токсичностью, могут использоваться беременными и кормящими грудью. Группу представляет сумамед ® (азитромицин ® ). Свою распространенность продукт получил среди пациентов, у которых появляются аллергические реакции на пенициллины и бета-лактамы.

Чаще всего используется ципрофлоксацин ® . Также есть другие коммерческие наименования данного препарата, а формы выпуска варьируются от таблеток и порошка до свечей. Фторхинолоновые антибиотики для полости рта относительно дешевые, однако часто вызывают побочные эффекты от лечения и тяжело переносятся пациентами. Противопоказаны беременным женщинам и детям до 18 лет.
Прием по назначению специалистов при тяжелых инфекционно-бактериальных воспалениях мягких, костных тканей.

Например, клиндамицин ® , линкомицин ® . Этот тип остеотропных антибиотиков в стоматологии используется для лечения тяжелых инфекционных заболеваний костной ткани. Для случаев, когда у пациента возникает аллергическая реакция на все другие препараты. Несмотря на положительные качества, линкозамиды теряют свою популярность среди практикующих стоматологов.

В процессе исследований была выявлена проблематика узко направленных АБП. Гнойно-воспалительные процессы, протекающие на челюстно-лицевой области, часто содержат аэробные и анаэробные бактерии разных видов, которые разнятся по чувствительности и восприимчивости к лекарственным средствам. Именно поэтому антибиотики в стоматологии используются комбинированно, чтобы избежать роста патогенной микрофлоры одного вида при воздействии на микрофлору другого вида.
Какие антибиотики самые эффективные?
Относительно анаэробной флоры наибольшую эффективность проявили линкозамиды, тетрациклины, макролиды, грамицидин С. Использование бета-лактамов оправдано только при наличии грамположительной микрофлоры аэробного типа. Бета-лактамы обладают достаточно низкой эффективностью по отношению к грамотрицательным микроорганизмам.
По показаниям могут применяться препараты аминогликозидов (гентамицин ® ).
Какие антибиотики назначают стоматологи?
Специалистами чаще всего назначаются противомикробные антибактериальные медикаменты широкого спектра действия. Очень часто антибактериальные лекарства назначаются превентивно, чтобы избежать риска возникновения гнойно-воспалительных процессов. Рассмотрим список антибиотиков, применяемых в стоматологии при воспалениях, которые используются чаще всего:
- Аугментин ® (он же — амоксиклав ® ). Препарат относится к группе ингибиторозащищенных пенициллинов. Основным назначаемым препаратом является Амоксиклав ® 625. По показаниям может назначаться беременным. Можно использовать данные пенициллиновые антибиотики в детской стоматологии. Индивидуальные дозировки зависят от веса и возраста пациента, а также от тяжести его состояния.
- Ципрофлоксацин ® (Ципрал ® , Алципро ® и т.д.). Относится к фторхинолоновым средствам. Препарат имеет широчайший спектр активности, высоко эффективен при многих бактериальных патологиях, однако, он тяжело переносится пациентами и часто вызывает различные побочные эффекты. Противопоказан беременным, детям до 18 лет и пациентам с патологиями почек, печени, индивидуальной непереносимостью фторхинолонов т.д. Часто применяется при лечении флюса.
- Сумамед ® (он же — азитромицин ® ). На рынке существуют десятки дженериков под названиями Азицид ® , Сумамецин ® и т.д. Дозировки рассчитаны на все возможные возрасты и клинические случаи заболеваний. По показаниям может назначать беременным. Во время лактации препарат не назначается.
- Линкомицин ® . Применяется редко (только при получении посевов на чувствительность к линкомицину, при отсутствии альтернативы).
- Метронидазол ® . Является производным от нитроимидазола, обладает выраженным противомикробным и противопротозойным действием. Часто используется для лечения осложненного гингивита (острой, хронической, отечной, атрофической формы), стоматита, периодонтита. Противопоказан беременным женщинам, детям до 14 лет. Способ применения определяется лекарственной формой медикамента.
- Доксициклин ® . Тетрациклиновый антибактериальный препарат 2 поколения. Имеет хорошую всасываемость (усваивается почти 100% действующего вещества), может использоваться при всех видах гнойно-воспалительных процессов ротовой полости, включая гноеродные процессы мягких и костных тканей.
Принимается одновременно с пищей для устранения возможного негативного воздействия на ЖКТ. Противопоказан беременным, кормящим грудью и детям до восьми лет. Курс терапии доксициклином ® длится 3-7 дней, точные сроки зависят от тяжести заболевания, дозировки определяются лекарственной формой препарата.
Как принимать?
При приеме АБП важно соблюдать основные правила для результативного лечения. Препараты должны приниматься только по назначению врача, а сначала лучше сделать анализ на бактериальный посев для проверки индивидуальной реакции на действующие компоненты того или иного лекарства. Вещество должно приниматься согласно инструкции, столько дней, сколько определено врачом.
Даже если на первый же день начала терапии заметен положительный эффект, прием лекарства нельзя завершать. Кроме того, рекомендуется параллельно применять пробиотики (бифидобактерии, лактобактерии) для восстановления микрофлоры кишечника и, конечно, категорически запрещается принимать алкоголь, превышать допустимые дозировки.
Комбинация антибактериальных средств и основных методик терапии в стоматологии является эффективным методом борьбы и профилактики инфекционных, воспалительных заболеваний челюстно-лицевой области. Не рекомендуется самолечение различными антибактериальными средствами. Нецелесообразны альтернативные (в частности, нетрадиционные) методы лечения — никакая народная медицина не поможет при воспалительных заболеваниях так, как помогают специализированные АБП.
Заболевания зубов – проблема с которой приходится сталкиваться каждому человеку. Кариес способен испортить улыбку, но опасность несут одонтогенные инфекции, являющиеся следствием кариозного разрушения. Кариесом страдают люди независимо от пола и возраста. Одонтогенные инфекции приводят к тяжелейшим инфекционным воспалениям сердца, мозга, носоглотки и пр.
Понятие одонтогенных инфекций

Одонтогенные инфекции – это такие заболевания, которые относятся к отдельной группе патологий, связанных с неправильным или несвоевременным стоматологическим лечением. Заболевание у детей сопровождается появлением отека, боли, чувства жжения в пораженной области и возникает при проникновении в организм болезнетворных микроорганизмов, обусловленных развитием воспаления, исходящего от зубов.
Чистая культура микроорганизма стафилококка способствует развитию околочелюстных разлитых гнойных воспалений клетчатки. Патогенная культура стафилококка вызывает появление воспалительного процесса костного мозга челюстей.
В воспаленном очаге присутствуют микроорганизмы, живущие в отсутствии кислорода и не образующие спор. Они определяют индивидуальный облик воспалительного процесса и характерную разновидность операционного поля: слой бурого налета мертвых тканей, гнилостное разложение, воспринимаемое обонянием. Аспорогенные анаэробы не восприимчивы к препаратам, предназначенным для борьбы с бактериями и их уничтожением.
Причины возникновения
Такое заболевание возникает по причине несвоевременного обращения в стоматологические клиники. Фактором, провоцирующим начало болезни, является:
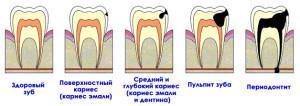
поражение зуба кариесом,- воспаление внутренних тканей зуба (пульпит),
- перидонтит.
Причиной быстрого размножения микроорганизмов и проникновения из больных зубов в окружающие ткани является деятельность стафилококка: белого и золотистого. Процесс протекает при поражении стафилококком, но может проходить в комбинации со стрептококком или иной патогенной флорой. В общей патологии отмечают взаимосвязь наличия одонтогенной инфекции и ее переход в тяжелую форму с состоянием организма пациента.
Присутствие вялотекущих хронических болезней или наличие в этиологии и патогенезе основного заболевания приводит к обострению и возникновению осложнений. Это нарушение обменных процессов, новообразования в тканях организма, воспаления, вызванные палочкой Коха и пр. Самолечение и злоупотребление лекарственными препаратами способствуют угнетению иммунитета, организм перестает бороться с инфекцией.
Локализация заболевания
Воспалительный процесс начинается при одонтогенных местных и разлитых по клетчатке гнойных образованиях на фоне вялотекущего воспаления периодонта в момент обострения. Воспаление мягких тканей из-за затрудненного прорезывания зубов у детей и местное гнойное поражение тканей пародонта провоцируют начало заболевания. Разрушенная коронка зуба с разложившимися тканями дентина и наличием сформировавшегося разряжения в окружающих корень тканях становятся источником боли.
ЧИТАЕМ ТАКЖЕ: какие существуют идиопатические заболевания пародонта?
Начальные симптомы воспаления тканей, окружающих челюсть, проявляются в области зуба, пораженного некротическим процессом. Степень проявления симптомов зависит от объема разрушений окружающей костной ткани и минерализации межклеточного вещества.
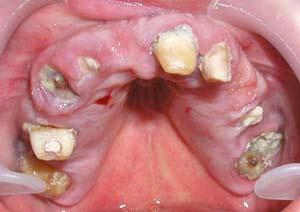
Остро текущее заболевание обуславливается областью определенного места нахождения инфицированного зуба и окружающего зуб воспалительного процесса. Хроническое воспаление окружающих корень зуба тканей или обострившийся процесс имеют гнойное течение.
В воспалительный процесс вовлекаются костная ткань и костный мозг. Острое воспаление костного мозга одонтогенного происхождения – это гнойное поражение тканей, окружающих корень зуба, одного или нескольких зубов и кости челюсти. Гнойное воспаление разливается по клетчатке мягких челюстных тканей и провоцирует их отек, вызывает воспаление надкостницы и образование абсцесса.
Пути распространения
Пути распространения инфекции, вызванной поражением зубов у детей:
- контакт,
- распространение инфекции по кровеносному руслу,
- распространение инфекции по лимфатической системе.
Проникновение инфекции одонтогенного характера в ЧЛО (челюстно-лицевую область) по кровеносному руслу – распространенный путь инфицирования организма. Кости лицевого скелета человека пронизаны огромным количеством мелких и крупных кровеносных сосудов. При всех воспалительных процессах, возникающих в коронковой части пульпы и переходящих в корень, образуется местное уплотнение и увеличение объема тканей. Это происходит за счет скопления эритроцитов, лейкоцитов и клеток новообразования. Возбудители инфекционного процесса выделяют в экссудат токсины, которые разносятся по организму лимфатической системой и кровью.
Диагностические методы

Болевые ощущения в области шейных мышц и лицевой зоны пациенты не связывают с разрушенными зубами. С проблемами обращаются к неврологу или хирургу общей практики.
Определить происхождение патологического одонтогенного процесса сложно. Для постановки диагноза необходим скрупулезный опрос пациента. История возникновения болезни, заболевания, предшествующие развитию процесса и тщательное обследование больного в совокупности помогут установить причину происхождения воспаления.
Если в анамнезе выявляется травма, или визит к стоматологу осуществляется по поводу лечения или удаления зубов, проводится санация полости рта, как ключевого источника болезни.
Для обследования пациента применяют ультразвуковое исследование, определяющее местонахождение абсцесса или флегмоны. Используется компьютерная томография, исследуются пораженные ткани.
Эта анатомическая область в организме человека визуально не доступна. Для полной картины обследуемого пациента требуются посевы, определяющие микробную составляющую инфекционного процесса, чувствительность бактерий к лечебным препаратам. Лабораторные анализы помогают определить степень инфицирования всего организма.
Классификация одонтогенных инфекций и их симптоматика
Заболевания делятся по локализации в определенной анатомической области:
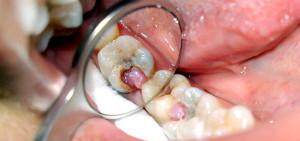
разложение твердых тканей и пульпы зуба (классическое одонтогенное заболевание),- воспаление слизистой оболочки полости рта и тканей, окружающих зуб (пародонтальное заболевание) (см. также: причины и симптомы пародонтальной кисты),
- не одонтогенные процессы, протекающие при поражении слюнных желез и слизистых оболочек полости рта.
ИНТЕРЕСНО: как в норме выглядит слизистая оболочка полости рта?
Представленные выше инфекции могут стать фактором развития тяжелых осложнений в полости черепа, в заглоточном пространстве и средостении с угрозой для жизни. При распространении инфекции по кровеносному или лимфатическому руслу поражаются клапаны сердца, и может развиться септическое состояние.
Это воспаление окружающих тканей коронки и корня зуба. Процесс вялотекущий, возникающие боли приступообразные, усиливающиеся при перкуссии и надавливании на зуб. При обострении процесса боль усиливается, общее состояние ухудшается, поднимается температура. Применение противовоспалительных препаратов при данных симптомах способствует купированию процесса. В противном случае необходимо обращение к хирургу.
При хроническом воспалении в окружающих больной зуб костных тканях и воспалении слизистой оболочки развивается остеомиелит. Поражение захватывает всю костную систему организма. Симптомы заболевания:
- болезненное состояние,
- боль равномерная, постоянная,
- уплотнение региональных лимфатических узлов,
- повышенная температура,
- покраснение десны,
- несвежее дыхание.
Воспаление надкостницы по типу протекания процесса бывает двух видов. Простое – вялотекущий процесс в надкостнице в области пораженного зуба. Периодически возникают болевые ощущения при надкусывании без изменения общего состояния пациента.
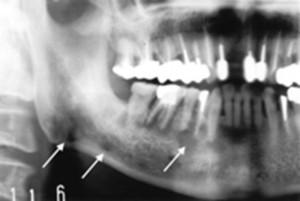
Гиперпластическое воспаление протекает с изменением костной ткани в области больного зуба в сторону увеличения. В этой области периодически появляются боли. Цвет тканей в районе гипертрофического уплотнения бледно-розовый. Постукивание по зубу отрицательное. Коронка зуба разрушена, или стоит пломба. Есть реакция со стороны региональных лимфатических узлов, они увеличены в размере и болезненные. На снимке четко выражен остеогенез в очаге поражения. На верхушках корней воспаленного зуба просматривается разрежение. Основная костная ткань челюсти без патологических изменений.
Перикоронит сопровождает процесс постепенного выхода коронок зубов над поверхностью альвеолярного отростка челюсти и десны (рекомендуем прочитать: перикоронит: способы лечения в домашних условиях). Во рту проживает множество микробов. Появление раневой поверхности способствует активному развитию инфекционного процесса. Если прорастающий зуб не смог преодолеть слизистую оболочку вокруг коронки, образуется капюшон, из-под которого вытекает гной. Процесс сопровождается болью, распространяющейся по всей половине лица.
Или воспаление гайморовой пазухи. При воспалительных процессах в жевательных зубах верхней челюсти или при удалении верхнего зуба происходит инфицирование гайморовой пазухи. Лечение синусита производится в условиях стационара стоматологом-хирургом и отоларингологом. Одонтогенный гайморит бывает только односторонним — со стороны больного зуба.
Возникает синусит при:
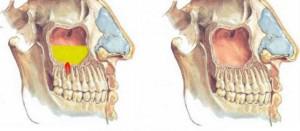
отсутствии санации полости рта,- наличии хронического воспаления на верхних зубах,
- появлении кист на верхушках корней жевательных зубов,
- анатомических особенностях строения верхней челюсти,
- попадании инородного тела в саму пазуху.
Гайморит сопровождается сильными болями. В условиях стационара лечение начинают с удаления причинного зуба. Отоларинголог назначает комплексную терапию из антисептиков, антибиотиков и ферментов.
Степень поражения мягких тканей в данных случаях зависит от состояния иммунной системы пациента. При сильном иммунитете зона поражения будет иметь ограниченные контуры и протекать по типу абсцесса.
При ослабленном иммунитете и запущенных хронических процессах зубочелюстной системы может развиться флегмона, для которой характерно отсутствие четких границ воспаления. По консистенции разлитое воспаление сначала мягкое, затем ткани уплотняются. Собравшийся в капсуле серозно-гнойный экссудат может прорвать оболочку и разнестись кровотоком по всему организму, вызвать общее септическое состояние, что может привести к летальному исходу.

Заболевание по этиологии, симптомам и протеканию процесса идентично местному гнойному воспалению тканей (абсцессу). Отличие — воспалительный очаг имеет патологический канал для выхода гнойного содержимого из полости на поверхность. Это может быть слизистая оболочка рта или наружный кожный покров в области проблемных зубов. Течение процесса бессимптомное. При выделении гноя из свищевого хода возникает дискомфорт.
Особенности лечения
Лечение должно быть комплексным. Назначаются противобактериальные препараты, стимулирующие силы организма больного. Также используют патогенетическую терапию, регулирующую патофизиологические процессы в воспалительном очаге. Необходимо провести симптоматическое лечение, корректирующее нарушенные функции организма.
Главные задачи, которые ставит для себя врач при лечении больного:
- предупреждение септикопиемических осложнений,
- профилактика остеомиелита,
- предотвращение распространения инфекции на соседние ткани.
ИНТЕРЕСНО: остеомиелит нижней челюсти: симптомы и фото
Лечение начинается с осмотра ротовой полости, затем вскрывается гнойник. Чтобы убить анаэробные бактерии, врачу необходимо провести все необходимые мероприятия для создания оттока гноя, чтобы дать возможность поступлению губительного для микробов кислорода.
В каждом отдельном случае процедура вскрытия гнойника имеет свои особенности. Неопытный врач может навредить пациенту, так как обычно гнойники локализуются в областях с крупными кровеносными сосудами и нервными окончаниями, любое их повреждение несет угрозу для жизни человека. Чтобы избежать подобных проблем, врач, проводя пункцию, может прибегнуть к помощи УЗИ. Также пациенту необходимо ввести нужные антибиотики, иначе лечение не даст нужных результатов.
Эффективность лечения хронической формы одонтогенных очагов, согласно общей патологии, напрямую зависит от того, насколько качественно была проведена первичная очистка. Свою эффективность в этом вопросе показали препараты, где главным действующим веществом является гидроксид кальция и антибиотики группы полимиксинов, аминогликозидов и нитроимидазолов. Применение данных препаратов позволяет оптимизировать процесс лечения, а также осуществить стандартизацию параметров проводимых инструментальных и медикаментозных мероприятий. В этом случае вероятность рецидива заметно снижается.
Возможные осложнения
В том случае, если больной относится к своему здоровью без должного уважения и приступает к лечению одонтогенных очагов воспаления слишком поздно или терапия проводится не должным образом, тогда инфекция распространяется по организму.
Токсическое воздействие может вызвать осложнения: инфекционное поражение почек, сердечно-сосудистой системы, повреждение головного мозга. При высокой вирулентности микроорганизмов токсическое воздействие на организм может привести к летальному исходу.
Профилактические мероприятия
Не стоит подвергать свой организм столь коварному заболеванию как одонтогенная инфекция. Внимательно следите за состоянием полости рта и посещайте кабинет стоматолога минимум раз в полгода.
В качестве профилактики выступает ежедневная чистка зубов, причем дважды: в утренние часы и перед сном. К выбору зубной щетки необходимо подходить основательно, подбирая жесткость щетины в соответствии с нынешним состоянием десен. Лучше не использовать щетку более двух месяцев подряд.
Читайте также:


