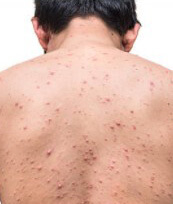
Инфекция по типу ветрянки
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.

Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Чем вызывается ветряная оспа и как можно заразиться?
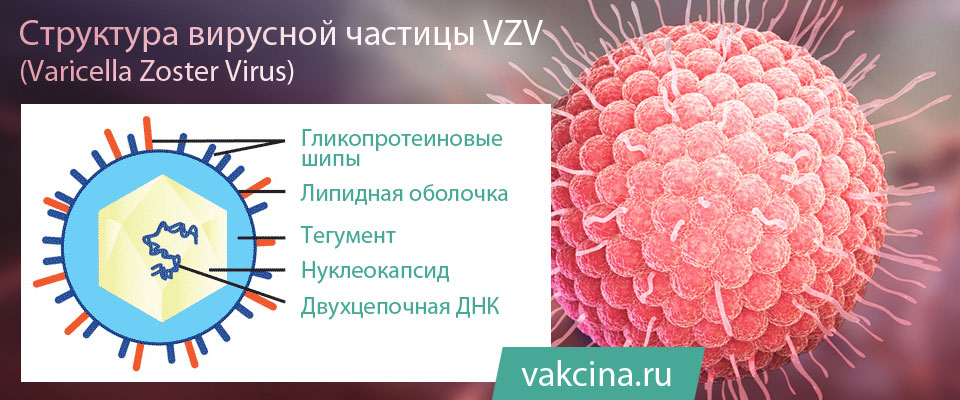
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
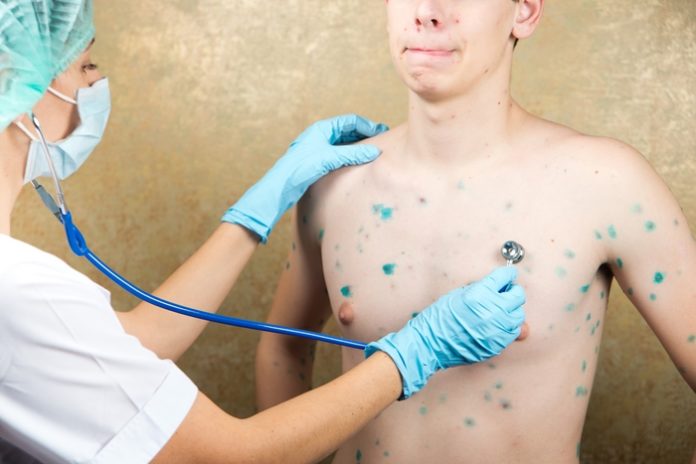
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Какие проявления ветряной оспы (ветрянки)?
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
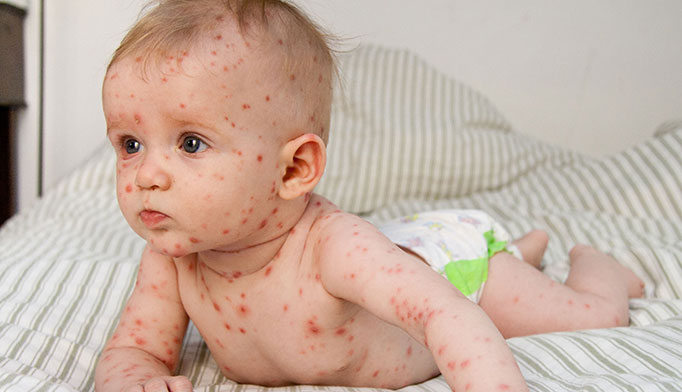
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.

Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.

Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию - опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.

Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях - на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Какие существуют методы диагностики ветряной оспы?
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.

Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Как предупредить заболевание ветряной оспой?

При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
- обычная вакцинация в возрасте 12-15 месяцев,
- обычная вторая доза в возрасте 4-6 лет. - для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Что такое ветряная оспа?
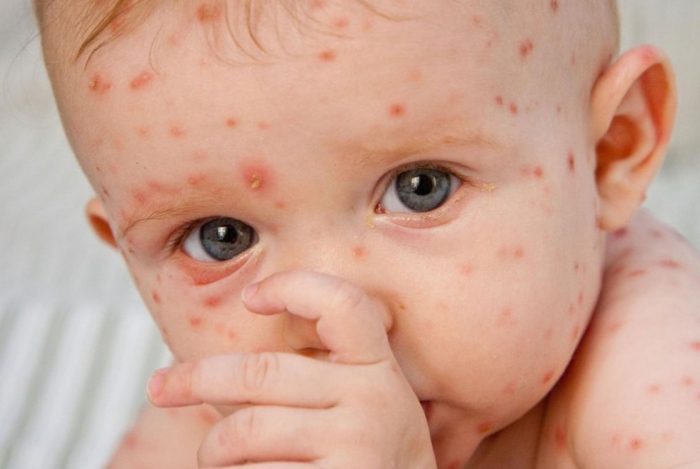
Ветрянка – это что за заболевание? Герпес 3-ого типа относится к семейству герпесвирусов. Его особенность заключается в том, что для него внешняя среда является неблагоприятной – гибнет в течение 10 минут. Соответственно, практически исключается заражение посредством предметов обихода, которые использовались зараженным человеком.
Для здорового ребенка болезнь ветрянка – это не опасное заболевание, течение относительно легкое, осложнения не возникают. Взрослые люди переносят патологию намного тяжелее. В группу риска вероятных осложнений попадают:
- Беременные женщины;
- Новорожденные;
- Лица, имеющие иммунодефицит.
Стоит знать: на фоне иммунодефицита не исключается повторное заражение ветряной оспой.
Высыпания, характерные для ветрянки, распространяются по всему телу, при этом не затрагивают глубокие слои эпидермиса, поэтому не вызывают каких-либо следов на кожном покрове человека. Травмирование сыпи – расчесывание, способно привести к атрофическим изменениям кожи – пигментация, рубцевание и пр.
Основные характеристики ветрянки:
- Источником инфекции является больной человек.
- Основной путь передачи воздушно-капельный.
- Наибольшая заболеваемость отмечается среди детей от 2 до 7-летнего возраста.
- У взрослых наблюдается не часто, вследствие перенесения патологии в детстве.
- Вирус выделяется в окружающую среду посредством содержимого сыпи, которая выявляется на коже заболевшего.
Эпидемиология отмечает максимальную активность в осенний и зимний периоды; возрастает заболеваемость ветрянкой в рамках каждого периода каждые 5-6 лет. У новорожденных диагностируется крайне редко, что обусловлено наличием антител, получаемых во время грудного кормления.
Причины и пути заражения ветрянкой

Многие, отвечая на вопрос, от чего бывает ветрянка, полагают, что виной всему сыпь – именно она является источникам заражения. Это не совсем верно. Предельную опасность представляет слизистый секрет, вырабатываемый носоглоткой больного.
- Капельный: заражение происходит посредством разговора, чихания, поцелуев, кашля и пр.;
- Контактный: слюна либо жидкость из сыпи пациента попадает на непораженный участок кожи здорового человека;
- Вертикальный – от мамы к ребенку во время беременности.
Болезнь ветрянка зачастую наблюдается в детском возрасте, когда иммунная система и естественные барьерные функции находятся на стадии формирования. Как правило, заражение происходит в местах большого скопления народа – детский сад, школьное учреждение – идеальная среда для быстрого переноса вируса.
У взрослого человека заболевание проявляется вследствие ухудшения работы иммунной системы, которое вызвано причинами:
- Переохлаждения или перегревы.
- Эмоциональная лабильность, стресс.
- Гормональные нарушения в организме.
- Опухолевые новообразования.
- Прием некоторых медикаментов.
- Вакцинация.
Особенности течения ветряной оспы

Вирус герпеса третьего типа проникает в организм, фиксируется на слизистой верхних дыхательных путей, начинает активизироваться и размножаться. Инкубационный период составляет 10-20 дней, в большинстве картин – 14-17 суток. Клинические проявления отсутствуют, пациент, заболевший ветряной оспой, не заразен.
Вирус постепенно проникает в кровеносную систему. На фоне скопления в достаточном количестве формируется реакция иммунитета на проникновение чужеродного агента. На данном этапе проявляется симптоматика:
- Увеличение температуры тела;
- Слабость, головная боль;
- Болевые ощущения в области поясницы (иногда).
Что же касается основного симптома в виде пузырей, то на данном этапе отсутствуют. Порядка нескольких дней составляет продолжительность проявления первой симптоматики.
Важно: именно в этот период пациент становится заразным для окружающих людей.
Посредством кровообращения в организме вирус достигает своих целей – попадает в нервные корешки и кожные клетки. Нервы не поражаются, варицелле-зостер исключительно закрепляется в спинном мозге.
На коже проявляются первые симптомы – возникают характерные высыпания, они возникают в течение последующих нескольких дней (до 7 дней). Сыпь – ответная реакция организма на пагубное воздействие чужеродного агента. Крайне редко пузыри на данном этапе не заметны, что затрудняет постановку верного диагноза. Аналогично прошлому этапу больной является источником заражения.
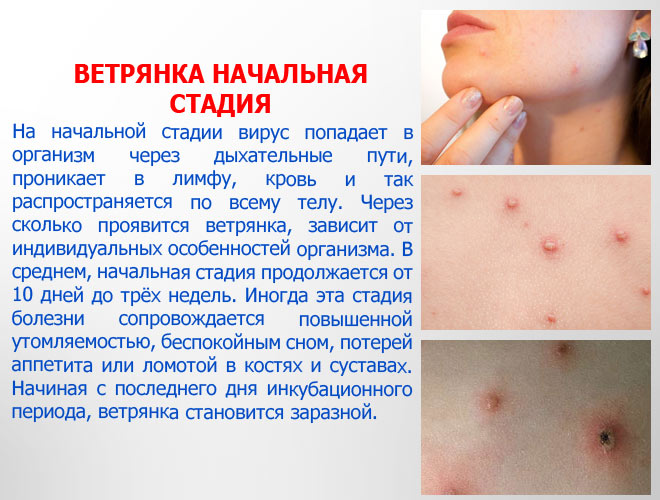
Первичный этап ветрянки характерен для пациентов, имеющих нормальную иммунную систему. Вторичный этап наблюдается у больных со сниженным иммунитетом, а также в картинах, когда осуществляется стимуляция нервной системы.
Места скопления сыпи обусловлены нервом, который наиболее поражен герпесом. Чаще всего – живот, подмышечные впадины. Примечательно то, что пузырчатая сыпь может отсутствовать, проявляются только болезненные ощущения в зоне поражения. Клиническая картина присуща пациентам пожилой возрастной группы.
Если у человека нормальный иммунитет, не наблюдается сбоев, то характерные признаки ветряной оспы исчезают спустя 3-7 суток. Заметно улучшается общее состояние, нивелируется повышенная температура и головная боль.
Наступает период, при котором больной больше не заразен для окружающих. Вирус, закрепленный в нервных клетках, остается в организме навсегда.
Классификация в зависимости от тяжести течения
В соответствии с медицинской информацией, выделяется несколько классификаций ветрянки, которые обусловлены тяжестью и типом течения.
В зависимости от тяжести течения выделяют формы:
- Легкая. Наблюдается у 6-9% пациентов. Повышение температуры отсутствует. В редких случаях выявляется скачок до 37-38°С. Количество сыпи умеренное или отсутствует вовсе. Состояние удовлетворительное.
- Средняя. Выявляется у 80% больных. Симптомы: температура 38-39°С, слабость, вялость, приступы тошноты и рвоты, болезненные ощущения в суставах и мышцах. Сыпь обильная, сопровождается сильнейшим зудом.
- Тяжелая форма – примерно 10% от всех картин. Увеличение температурного режима тела до 40 градусов. Общее недомогание, слабость, апатичность, сильная рвота, головные боли. Сыпь локализуется на всей поверхности кожного покрова. Вероятность развития осложнений свыше 50%.
К сведению, ветрянка и атопический дерматит имеют схожие проявления. Отличие состоит в том, что при дерматите каждая волны высыпаний все интенсивнее, а при ветряной оспе пузырей становится меньше с каждым днем.
Виды ветрянки тяжелой формы
В свою очередь тяжелая форма классифицируется на несколько типов, имеющих отличительные характеристики:
- Геморрагический тип ветрянки диагностируется у пациентов с низким иммунным статусом, у которых в анамнезе имеются геморрагические болезни – васкулит, диатез геморрагической формы, нарушение свертываемости крови. Клиническая картина ветрянки дополняется геморрагическими высыпаниями – мелкие кровоизлияния, гематомы, синяки, кровоточивость десен, кишечные кровотечения;
- Буллезный вид характеризуется одновременным появлением пузырей и больших буллов – дряблых везикул. В них находится экссудат мутного цвета. На месте прорыва остаются раны, которые продолжительное время не заживают;
- Гангренозный тип обнаруживается крайне редко. Исключительно у истощенных пациентов, которые не соблюдают элементарные правила гигиены. Характеризуется присоединением вторичного инфекционного процесса. Вокруг пузырей образуется кайма черного цвета, которая состоит из частичек отмершей ткани. Заболевание протекает на фоне интоксикации и температуры, повышенной до критических показателей.
По типу течения ветрянки выделяют типичную, атипичную и висцеральную формы. Первая проявляется интоксикацией, лихорадочным состоянием, характерными высыпаниями. В свою очередь атипичная классифицируется на рудиментную – температура до 37,5, единичные высыпания в виде узелков либо пятен, болезнь часто протекает незаметно и атипичную – буллезная, гангренозная и геморрагическая.
Висцеральная форма связана с массовым нарушением функциональности внутренних органов, когда вирус размножается в клетках органов. Клиника: сильные боли в животе, пояснице, тяжелые нарушения работы печени, почек, ЦНС, понижение показателей артериального давления и частоты пульса.
При обнаружении характерной симптоматики у взрослых и детей, свойственной ветряной оспе, необходимо вызвать врача на дом – это исключает вероятность распространения инфекции и ухудшения состояния больного.
Ветряная оспа развивается из-за активизации в организме вируса герпеса 3 типа и распространяется аэрозольным путем. Чаще наблюдается в младшем возрасте, у взрослых практически всегда дает осложнения. Виды ветрянки у детей и взрослых делят на атипичные и типичные. Заболевание может протекать в легкой, средней и тяжелой форме:
- Легкое течение наблюдается у 7-10% больных. Температура не превышает показателя 38 градусов, общее состояние пациента удовлетворительное, высыпаний не очень много.
- Средней тяжести подвержены 80% заразившихся. Температура может держаться в пределах 38-39 градусов. Высыпаний на теле много, сильно зудят . Больной имеет выраженные интоксикационные симптомы:
![]()
- тошноту;
- рвоту;
- слабость;
- головную боль.
- Тяжелая форма встречается у 10% людей. Отметки температуры достигают 40 градусов. Проявления сильные, везикулы покрывают все тело, в том числе слизистые и половые органы. Практически всегда дает осложнения. В тяжелой форме обычно протекает геморрагический, буллезный и гангренозный вид оспы.
Атипичные формы ветряной оспы

Атипичная ветрянка у детей и взрослых – это разновидность заболевания, которая протекает с сильно выраженной клиникой, либо с ее полным отсутствием. Классификация ветряной оспы, проявляется следующими формами:
- менингоэнцефалитической;
- рудиментарной;
- гангренозной;
- генерализованной;
- геморрагической.
Опоясывающий лишай вызван тем, же вирусом что и ветряная оспа, а вернее ее перерождением. На теле зараженного появляется много болезненных пузырьков с гнойным содержимым. Патология проявляется у ранее болевших людей. Варицелла Зостер после лечения переходит в латентное состояние, но не выводится из организма полностью. Таким образом, провоцирующие факторы заставляют вирус ветрянки просыпаться вновь в видоизмененном состоянии. Причины менингоэнцефалитической формы:
- иммунодефицит;
- старческий возраст;
- химиотерапия, радиотерапия;
- туберкулез;
- сахарный диабет;
- болезни кровеносной системы;
- трансплантация органов.

У новорожденных чаще всего встречается рудиментарная форма ветряной оспы. Это самый легкий вид болезни, протекающий практически всегда без осложнений. Вялотекущая ветрянка у детей может не проявлять симптомов или иметь слабовыраженную клинику. Сыпь практически незаметна и не преобразовывается в пузырьки. Скрытая форма ветрянки у детей может иметь клинику простудных заболеваний, с появлением кашля. Осмотр пациента все равно важен, так как причины кашля могут быть в развитии пневмонии.
Для гангренозной формы ветрянки характерно отмирание эпителия вокруг везикул. Высыпания крупные, внутри гной с примесями крови. После вскрытия пузыри покрываются коркой, которая после отпадания оставляет глубокие язвы. Болячки долго не заживают. Причины состояния кроются в поздней диагностике, отсутствии адекватного лечения и обработки сыпи. У пациента присутствуют симптомы интоксикации.
Ветряная оспа, протекающая в такой форме, характеризуется поражением внутренних органов. Подобная разновидность ветрянки появляется у людей с сильным иммунодефицитом, при приеме стероидных гормонов или противоопухолевых средств. Зараженный человек испытывает клинику сильной интоксикации. Сыпь покрывает кожу и волосистую область головы. Это тяжелая форма ветрянки у детей или взрослых с высоким процентом смертности.
Внутренняя ветрянка бывает у детей и взрослых с болезнями крови, при которых плохая свертываемость. Спровоцировать патологию может прием противоопухолевых лекарств и глюкокортикостероидов. Для заболевания, протекающего в геморрагической форме, характерны:

- учащенные приступы рвоты с кровяными приступами;
- заполнение папул кровью;
- кровь в моче;
- носовые кровотечения.
Заболевание редкое. Дает осложнения в виде нарушения органов кровоснабжения, в результате которого происходит кислородное голодание, смерть.
Типичная ветряная оспа
Ветрянка типичной формы начинается с резких проявлений. Температура достигает 38-40 градусов. Высыпания на коже появляются через 1-2 суток после заражения. Особенно активен вирус инфицированного за 2 дня до и 6-7 дней после появления папул. В этот период неболевшим людям нужно исключить контакт с зараженным человеком полностью.
Осложнением типичной формы могут быть рубцы на теле и присоединение инфекции. Чтоб этого избежать, необходимо ежедневно обрабатывать прыщики антисептическими препаратами и не расчесывать.
Гнойная ветрянка

Обязательного приема антибиотиков требуют высыпания с гноем. Гнойная ветрянка у взрослых и детей – это тяжелое течение патологии, проявляющееся в буллезной и гангренозной форме. Последняя, относится к атипичному виду и описана выше. Высыпания при буллезной ветрянке:
- крупные, болезненные, мягкие, с мутно-желтым содержимым;
- волдыри соединяются, формируя большие образования;
- лопнувшие пузыри оставляют мокнущие, язвенные поражения, которые долго не заживают.
С чем можно спутать ветрянку
Высыпания на коже не всегда свидетельствуют об ветряной оспе. Без осмотра врача родители могут поставить неправильный диагноз и начать лечить ложную ветрянку, усугубляя ситуацию другого заболевания в виде:
- простого герпеса;
- буллезного дерматоза;
- краснухи, потницы, кори;
- скарлатины, пиодермии;
- истиной экземы;
- врожденного сифилиса;
Дифференцирование патологии начинается с внешнего осмотра образований и сопоставления данных о контакте с зараженным человеком. Лабораторные методы диагностики:
- общий анализ мочи и крови;
- вирусологическая диагностика;
- иммуноферментный анализ (ИФА);
- реакция иммунофлюоресценции (экспресс метод РИФ).
Патологии имеют схожие симптомы интоксикации и высыпаний, особенно с атипичными формами ветрянки. Дифференцировать их без врача практически не возможно, а для правильного лечения это важно. Любые высыпания на коже у взрослого или ребенка требуют клинического осмотра.
Рацион и уход за пациентом

Питание больного ветряной оспой не менее важно. Правильно подобранные продукты способствуют скорейшему выздоровлению. При наличии прыщей в горле, во избежание травмирования, пища должна быть полужидкой и теплой. Питьевой режим нужно усилить. Кроме чистой воды полезно пить кисели, повышать иммунитет морсами, компотами, травяными чаями. Взрослым нужно исключить алкоголь, кофе, крепкий чай. Из рациона больного ребенка/взрослого убирают:
- сладкое, шоколад;
- жирные сорта мяса и рыбы;
- свежее молоко, приправы;
- редьку, лук, чеснок, кислые фрукты,
- наваристые, мясные бульоны;
- маринады, соленую, копченую, острую и жирную еду.
Лучше отдать предпочтение:
- вязким кашам, кисломолочной продукции;
- супам-пюре, овощным рагу;
- зелени, свежевыжатым фрешам.
Госпитализации требуют тяжелые формы течения ветряной оспы и развитие осложнений. В остальных случаях больной находится дома. Кроме назначенной доктором схемы лечения, пациенту рекомендован постельный режим, ежедневная смена белья. Маленьким детям нужно надевать пижаму из натуральных тканей, которые препятствуют расчесыванию и пропускают воздух. Купать малышей нужно под душем без мочалки после образования корочек.
Читайте также: