Инфекция попала в печень
Что такое абсцесс печени: симптомы, причины и лечение
Что это такое? Абсцесс печени — это ограниченная полость в органе разных размеров и наполненная гноем. У большинства пациентов абсцесс диагностируется как вторичное заболевание, то есть возникает в результате негативного влияния других патологий. Патология чаще выявляется у лиц от 30 до 45 лет, у детей бывает в очень редких случаях. Прогноз течения болезни всегда очень серьезный и полное выздоровление пациента зависит от ряда сопутствующих патологии факторов.
Абсцесс печени является опасным заболеванием. При единичном гнойном поражении положительный эффект от лечения наблюдается почти у всех больных, но конечно если терапия производилась своевременно. А множественные гнойные образования печени часто имеют летальный исход.

Причины возникновения
Что это такое? Абсцессу печени больше подвержены люди пожилого возраста, длительное время страдающие воспалительными заболеваниями пищевой и гепатобиллиарной системы. Причиной абсцесса печени могут быть бактерии и паразиты (амебы).
В зависимости от пути проникновения инфекции различают такие формы абсцессов печени:
- холангиогенные – инфекция попадает в клетки печени с желчевыводящих путей;
- гематогенные – инфекция распространяется с током крови по сосудам организма;
- контактные и посттравматические – возникают после открытых и закрытых травм живота;
- криптогенные – источник инфекции не установлен.
Бактериальная микрофлора является причиной развития недуга в 50% всех случаев. Стрептококк, стафилококк и смесь микроорганизмов обнаруживаются при бактериальном посеве.
Согласно кодировке МКБ-10 (международной кодировке болезней десятого пересмотра), абсцесс печени зашифрован под пунктом К75.
Классификация
Абсцессы печени подразделяются на следующие группы видов.
- Первичные и вторичные.
- Осложненные нагноительным процессом или не осложненные.
- Одиночные и множественные.
- Пиогенные и амебные.
К осложнениям относят различные нетипичные явления, происходящие с нагноившимися участками: прежде всего, это сепсис, гнойный перикардит, эмпиема плевры. Так же заболевание может иметь осложнения в виде поддиафрагмального абсцесса, и прорыва последнего в плевральную или брюшную полости.

Симптомы абсцесса печени
При абсцессе печени основные симптомы могут проявляться следующим образом: высокая температура тела;
Симптомы столь серьезной патологии могут сопровождаться заражением крови и судорогами. У пациента в большинстве случаев происходит скопление жидкости в брюшной полости, в результате чего живот значительно увеличивается в размерах (особенно это заметно на фоне сильной худобы, обусловленной потерей веса на фоне интоксикации).
Амебный абсцесс печени
Заболевания, вызванные Entamoeba histolytica (дизентерийная амеба) в основном распространены в странах с жарким и тропическим климатом: Азии, Африки и Южной Америки, где амебные абсцессы составляют 80—90% гнойных поражений печени.
Возбудитель существует в трех формах:
| Просветная форма. | Находится в просвете кишечника. Является переходной между зрелой формой и цистой. Питается бактериями. Может выявляться и у больного, и у носителя инфекции. |
| Вегетативная или зрелая форма. | Обладает большими размерами, встречается только у больных людей. Размножается в толстом кишечнике, образуя язвы, а также поражает эритроциты больного. |
| Циста. | Временная форма существования паразита в неблагоприятных условиях внешней среды. Эта форма не обладает патогенными свойствами, может быть обнаружена и у больного, и у носителя. Выводится с калом наружу. |
При амебном заболевании кишечника поражение печени встречается, по разным данным, в 1–25% случаях. Однако, явных кишечных проявлений при амебиазе может и не быть.
Диагностика
Первым этапом диагностики абсцесса печени является тщательное обследование, проведенное врачом. Он может выявить увеличение печени (при пальпации), желтуху (например, в виде желтизны кожи или глаз), учащенное сердцебиение и потливость кожи. Для выявления абсцесса печени врач назначает анализы крови. В результатах обычно наблюдается значительное повышение концентрации лейкоцитов в крови из-за сопутствующей бактериальной инфекции, также увеличены показатели воспаления, такие как белок острой фазы СРБ.
Доктор может назначить другие исследования:
- Выращивание бактерий из образца крови позволяет в 50% случаев обнаружить микроб, ответственный за появление абсцесса печени. Материал для исследования берется с помощью прокола стенки брюшной полости и извлечения жидкости из пораженного места печени. Затем образец отправляется на микробиологические исследования на наличие колоний бактерий, аэробных и анаэробных бактерий. Не рекомендуется забор проб содержимого абсцесса с ранее заложенного дренажа.
- При проведении рентгенографии в проекции печени выявляется полость с уровнем жидкости (гной) и газовым пузырем над ним. Также при этом можно определить некоторые реактивные изменения со стороны органов правой части грудной полости – высокое стояние и ограничение подвижности купола диафрагмы, жидкость в плевральной полости, признаки пневмонии в правом легком. Эти рентгенологические симптомы не характерны именно для печеночного абсцесса, но их присутствие позволяет заподозрить патологический процесс в печени.
- Компьютерная томография или УЗИ позволяют визуализировать пространство с гнойной жидкостью в печени вместе с сопутствующим отеком. Опытный специалист должен отличить абсцесс печени от возможных опухолей или кист.
Прочие лабораторные исследования могут выявить повышение концентрации билирубина и ферментов в печени. При таком заболевании повреждаются гепатоциты, которые выпускают в этом случае в кровь вещества, являющиеся показателями их повреждения.

Лечение абсцесса печени
В случае неосложненного процесса, лечение даёт хорошие шансы на выздоровление. Если же развиваются осложнения – прогноз становится неблагоприятным, и возрастает вероятность летального исхода. [adsen]
Медикаментозная терапия
В случаях пиогенных бактериальных абсцессов в состав комплексного лечения входит антибактериальная терапия. Как правило, она дополняет хирургические методы дренирования гнойника.
Изолированное использование консервативного лечения проводится редко, лишь в случаях, когда пациент не перенесет операции или когда у него множественные абсцессы, которые невозможно раздренировать. В этих случаях больным требуется много месяцев антибактериальной терапии с постоянным и тщательным наблюдением на предмет развития осложнений. Чаще всего антибиотики назначают в дополнение к хирургическому лечению.
До получения результатов посева крови или содержимого полости гнойника и определения вида возбудителя врачи назначают антибиотики широкого спектра действия – карбапенемы, цефалоспорины третьего поколения и метронидазол. После получения результатов микробиологического обследования лечение меняют, назначая препараты на основании определения чувствительности к ним. Длительность антибактериальной терапии может составлять от 6 недель (при одиночном и хорошо дренированном абсцессе) до 3 месяцев (при множественных абсцессах печени).
- В случае амебного абсцесса печени у 90-95% пациентов удается добиться выздоровления без хирургического вмешательства. Им назначают метронидазол. У большинства пациентов улучшение наступает в течение 72-96 часов. В случае неэффективности метронидазола применяют хлорохин, к которому иногда добавляют эметин или дигидроэметин. После успешного лечения амебного абсцесса врачи назначают дилоксанида фуроат, который уничтожает амебы в кишечнике.
- В случае грибковых абсцессов проводится системная противогрибковая терапия. Это лечение является дополнением к хирургическому дренированию полости гнойника. Врачи чаще всего назначают Амфотерицин В или Флуконазол.
Кроме антибактериальной или противогрибковой терапии, пациентам с печеночным абсцессом может понадобиться инфузионная терапия (для коррекции водно-электролитного баланса), обезболивающие препараты и устранение дефицита питательных веществ.
Хирургическое лечение
Операция проводится в случае неэффективности медикаментозного в течение 4 – 6 месяцев или при наличии осложнений по острым медицинским показаниям.
- Чрезкожное дренирование абсцесса печени – в полость абсцесса вводится две резиновые трубки, в одну подается жидкость, содержащая антибиотики, из другой выходи содержимое. Процедура длительная и занимает 3 – 4 дня;
- Лапаротомия – средины разрез брюшной полости. Выполняется при наличии множественных абсцессов печени или при развитии осложнений. В операционную рану выводится печень, полости всех абсцессов вскрываются, содержимое из них аспирируется специальным прибором аспиратором. Пустая, высушенная полость иссекается до здоровой ткани органа и затем ушивается.
Помните, что при данном заболевании народными методами лечения пользоваться запрещено.

Диета
При установленном диагнозе питание должно быть щадящим, с исключением жирных блюд.
Пища не должна оказывать нагрузки на сам орган, желчные протоки и систему ЖКТ. Необходимо выбирать блюда, содержащие в большом количестве витамины. В послеоперационный период пища должна быть протертой, питаться нужно небольшими порциями. [adsen2]
Осложнения и профилактика
Абсцесс печени страшен именно своими осложнениями. Так, в случаях, когда несвоевременно начато лечение, возможен прорыв абсцесса, кровотечение, что также может спровоцировать заражение крови.
В результате прорыва может образоваться перитонит (воспалительный процесс проходящий в оболочке брюшной полости), эпинема плевры (когда гной скапливается в плевральной области грудины), а также оболочка абсцесса печени может вскрыться и гной имеет вероятность попасть в область следующих органов:
- в брюшную полость;
- кишечник;
- околосердечную сумку;
- бронхи.
Первичная профилактика по предупреждению абсцессов печени заключается в предупреждении и своевременном, грамотном лечении болезней, которые влияют на возникновение гнойника. Паразитарные формы предупреждаются соблюдением личной гигиены, санитарных правил на предприятиях питания.
Поражение печени может произойти из-за накопления жира в ее клетках или их воспаления. При первых симптомах заболевания необходимо приступить к лечению.
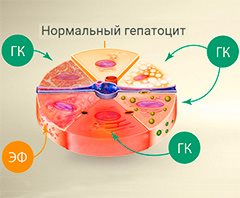
В борьбе с воспалением клеток печени (гепатоцитов) помогают препараты, содержащие глицирризиновую кислоту (ГК) и эссенциальные фосфолипиды (ЭФ).
Чтобы добиться должного эффекта от лечения, стоит выбирать препараты, прошедшие клинические исследования.

- оптимальный состав активных компонентов;
- противовоспалительное действие;
- благоприятный профиль безопасности;
- безрецептурный отпуск из аптек.

Стоит помнить: комплексный подход в лечении печени — наиболее результативный.

Чтобы не переплачивать за лечение, стоит выбирать препараты, обладающие фиксированной доступной ценой.
Печень – крупнейшая многофункциональная железа в пищеварительной системе и один из важнейших органов обмена веществ, обеспечивающий полноценную работу всего человеческого организма. Ее заболевания в большинстве своем протекают в скрытой форме и бурно проявляются уже на серьезных стадиях. При малейших симптомах поражения печени следует обратиться к врачу.
Лучше всего, конечно, беречь этот чувствительный, но лишенный болевых рецепторов орган и уделять внимание мерам профилактики. Имейте в виду, что восстановить печень значительно сложнее, чем нанести ей вред.
Виды и причины поражения печени
Итак, печень – самая крупная железа в организме. На нее ложится огромная нагрузка по синтезу гормонов и ферментов, по нейтрализации токсинов в крови, по многим обменным процессам в организме. При этом печень крайне подвержена самым разным воздействиям. По этой причине список возможных поражений достаточно широк:
Определить, что больна именно печень, бывает довольно сложно. Сам этот орган лишен нервных окончаний и не посылает болевых сигналов в мозг. Боли появляются на поздних стадиях тяжелых патологий, когда печень сильно увеличена и давит на печеночную капсулу. Поводом проверить печень может быть появление следующих симптомов:
- потеря аппетита, вялость, раздражительность;
- тошнота, горечь во рту;
- склонность к аллергии;
- желтуха – окрашивание кожи и белков глаз в желтый цвет, мочи – в коричневый, за счет повышенной выработки билирубина;
- тянущие боли в правом подреберье;
- изменение консистенции стула, изменение массы тела;
- повышенный уровень холестерина;
- нарушение пищеварения, связанное с недостатком ферментов.
В диагностике заболеваний печени используются анализы крови и мочи, УЗИ, компьютерная или магнитно-резонансная томография, лапароскопия, биопсия.
В зависимости от природы поражения печени, назначается медикаментозное лечение. Оно обязательно должно сопровождаться соблюдением специальной диеты и борьбой с вредными привычками. В тяжелых случаях (цирроз, рак) зачастую необходимо хирургическое вмешательство. В качестве примера приведем некоторые иллюстрации методов лечения:
К выбору средств народной медицины следует подходить крайне осторожно и ни в коем случае не применять их для самолечения, пренебрегая походом к врачу. Помните, что противопоказания есть не только у современных химических препаратов, но и у традиционных натуральных средств. Даже самые безобидные, казалось бы, методы народной медицины при неправильном применении могут серьезно усугубить протекание болезни. Дело в том, что ни один природный компонент в естественном виде не содержится изолированно, а сопутствующие ему биологически активные вещества могут нанести вред. Безопасные лечебные пропорции должны быть тщательно изучены, а эффективность действующих веществ нуждается в клиническом подтверждении. Именно поэтому так важно предварительно проконсультироваться с врачом. Скорее всего, он назначит вам именно лекарственный препарат, а нее его альтернативу, относящуюся к средствам народной медицины.
Прежде всего, необходимо сократить влияние поражающих факторов, которые так же разнообразны, как и заболевания печени. Беспорядочные половые связи, алкоголь, курение, работа на вредных производствах, бездумное применение лекарств без назначения врача, несвежие или заведомо вредные для здоровья продукты – все это следует исключить.
Если вы уже перенесли гепатит или любые другие заболевания печени, необходимо как минимум дважды в год проходить обследование и постоянно соблюдать диету. Показаны легкие физические нагрузки, прогулки на свежем воздухе, санаторно-курортное лечение, поддерживающая лекарственная терапия.
Для восстановления гепатоцитов показан прием гепатопротекторов. Их основой могут быть следующие действующие вещества:
- Глицирризиновая кислота – оказывает противовоспалительное, антиоксидантное и антифибротическое действие. Клинические исследования подтвердили клинический эффект и благоприятный профиль безопасности глицирризиновой кислоты при лечении алкогольной и неалкогольной жировой болезни печени. Достоверно зафиксированы факты уменьшения воспаления, степени фиброза.
- Эссенциальные фосфолипиды – основа структуры клеточных и внутриклеточных мембран, оказывают цитопротекторное действие, нормализуют белковый и липидный обмены, предотвращают снижение уровня ферментов и других активных веществ в печени, восстанавливают печеночную функцию. Данные биологически активные вещества присутствуют в большинстве наиболее известных гепатопротекторов, но являются скорее средством профилактики, а не лечения. Стоит также отметить, что в сочетании с глицирризиновой кислотой существенно повышается ее биодоступность, а значит и терапевтическое воздействие последней.
По данным агентства Synovate Comcon, препарат на основе глицирризиновой кислоты и фосфолипидов занимает первое место по назначению терапевтами для лечения заболеваний печени в крупнейших городах России. Кроме того, глицирризиновая кислота включена в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) для лечения заболеваний печени и разрешена для применения Европейским медицинским агентством (EMA).
В России данный состав с 2010 года включен в Перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения в качестве препарата для лечения заболеваний печени. Стоит отметить, что стоимость лекарственного средства на основе этих действующих веществ зафиксирована в Государственном реестре предельных отпускных цен, что гарантирует доступную цену.

Препараты на основе глицирризиновой кислоты и фосфолипидов способствуют устранению воспалительных процессов в печени и восстановлению ее клеток. Имеются противопоказания. Необходимо проконсультироваться со специалистом.


Причины заболеваний печени
Прежде чем говорить о причинах заболевания печени, давайте разберемся, что представляет собой этот орган.
Печень — это крупная пищеварительная железа, располагающаяся в верхнем правом отделе брюшной полости под диафрагмой. Она выполняет ряд физиологических функций:
метаболическая (участвует в обмене веществ: белков, жиров, углеводов, гормонов, витаминов, микроэлементов);
секреторная (образует желчь и выделяет ее в просвет кишки, переработанные печенью вещества выделяются в кровь);
детоксикационная (перерабатывает токсичные соединения в безопасную форму или разрушает их) и другие.
В силу своих функциональных и морфологических особенностей печень подвержена большому количеству различных заболеваний. Их причины, по мнению исследователей, можно разделить на четыре основные группы:
Вирусы и бактерии. К вирусным заболеваниям относят гепатиты типов А, В, С, D и других. Они провоцируют острые и хронические воспалительные процессы. В 57% случаев гепатиты переходят в цирроз печени. Причинами бактериальных инфекций обычно являются эхинококк, альвеококк и аскариды, а также лептоспиры — возбудители лептоспироза. Заболевания также протекают в острой или хронической форме и в виде кистозной трансформации печени.
Нарушение жирового обмена. В данном случае в клетках печени повышается содержание липидов (жиров), отчего железа может увеличиваться в размере и терять способность нормально функционировать. Это приводит к развитию таких заболеваний, как жировой гепатоз (стеатоз печени) и впоследствии — к циррозу. Нарушениями жирового обмена в печени в России страдает около 27% населения.
Злоупотребление алкоголем. Систематическое ненормированное употребление алкогольных напитков оказывает губительное влияние на клетки печени, что со временем может стать причиной цирроза. Исследователями выведена относительно безопасная суточная доза этанолсодержащих напитков: менее 30 мл водки (коньяка, виски), 150 мл вина или 250 мл пива в день для женщин и 60 мл водки (коньяка, виски), 300 мл вина или 500 мл пива в день — для мужчин.
Токсическое поражение лекарственными препаратами. Происходит в результате бесконтрольного приема медикаментов, который приводит к изменению тканей печени и нарушению ее нормального функционирования. Выделяют острую и хроническую форму токсических поражений. Хронические заболевания возникают из-за постоянного попадания в организм доз отравляющего вещества. Могут годами протекать бессимптомно.
В отдельную группу выделяют множество других, менее распространенных причин, вследствие которых происходит процесс разрушения клеток печени. К ним относят: отравления парами тяжелых металлов и химических соединений, стрессы, травмы живота, генетическую предрасположенность.
Под воздействием вышеперечисленных факторов в печени начинаются различные изменения, которые в итоге приводят к нарушению функций органа.
Все заболевания печени можно поделить на несколько типов: вирусные (гепатиты B, C, D), бактериальной и паразитарной природы (туберкулез, абсцесс, альвеококкоз, эхинококкоз, аскаридоз), гепатозы (алкогольная и неалкогольная жировая болезнь печени), опухолевые (киста, рак, саркома, карцинома), сосудистые (тромбоз, гипертензия), наследственные (гипоплазия, гемохроматоз, пигментный гепатоз), травматические повреждения и другие.
Уделим особенно пристальное внимание наиболее часто встречающимся и опасным заболеваниям.
Заболевание, в основе которого лежит нарушение обмена веществ в гепатоцитах. Болезнь начинается с накопления жира в клетках печени. Это приводит к сбою в их нормальной работе, избыточному накоплению в печени свободных радикалов, а затем — к воспалению. В результате развития заболевания клетки железы начинают отмирать (некроз тканей), на их месте активно образуется соединительная ткань, и печень перестает нормально функционировать. Выделяют острый, хронический, холестатический, жировой гепатоз алкогольного и неалкогольного характера и гепатоз беременных. Последним страдает 0,2–1% будущих мам. Жировой гепатоз встречается у 65% людей с повышенной массой тела, а острый и хронический — у 35%. При своевременном и грамотном лечении можно избавиться от заболевания, в противном случае оно может перейти в хроническую стадию и привести к циррозу.
Хроническое воспалительное заболевание. Завершающая стадия фиброза. В ходе цирроза клетки печени отмирают, их место занимает соединительная ткань. Постепенно орган прекращает нормально функционировать, что приводит к различным тяжелым последствиям. Основная причина заболевания — хронические вирусные гепатиты и злоупотребление алкоголем, а также — последствия прочих патологий железы. Цирроз часто сопровождается осложнениями: кровотечениями из расширенных вен пищевода, тромбозами, перитонитами и другими. Заболевание является необратимым. Поддерживать стабильное состояние больному помогает медикаментозное лечение и диета (стол № 5).
Опухоли печени бывают доброкачественными и злокачественными. К доброкачественным относят кисты, гемангиомы, узелковую гиперплазию. Россия занимает пятое место по числу зафиксированных онкологических заболеваний печени. Риск заболеть раком этой железы увеличивается с возрастом. Средний возраст больных составляет 55–60 лет. Различают первичный и вторичный рак печени. Первичный — когда источник опухоли находится в самой печени, вторичный — когда опухоль в этом органе является следствием распространения метастазов из других органов. Второй вид рака встречается гораздо чаще. Причинами возникновения первичного рака могут быть гепатиты В и С, а также цирроз. У больных раком печени 5-летняя выживаемость составляет порядка 20%. В целях профилактики рака печени рекомендуется воздерживаться от чрезмерного употребления алкоголя, анаболических стероидов, токсичных лекарственных препаратов, вести здоровый образ жизни.
Для того чтобы уберечь себя от тяжелых последствий заболеваний печени, следует знать о симптомах болезней. Это поможет вовремя пройти диагностические процедуры и в случае необходимости — начать лечение.
Первичные симптомы патологий печени схожи с простудными проявлениями: повышенная утомляемость, слабость. Отличительной особенностью является боль или тяжесть в правом подреберье, которая сигнализирует о том, что орган увеличен в размерах. Могут появиться и более тревожные симптомы: горечь во рту, изжога, тошнота и рвота. Иногда болезни сопровождаются пожелтением или бледностью кожи, возникновением аллергий и зудом. К тому же при повреждениях печени страдает нервная система, что может проявляться в виде появления у больного раздражительности.
Это общие симптомы заболеваний печени. Теперь обозначим те, которые характеризуют некоторые болезни в частности:
Симптомы гепатоза. Гепатоз, или стеатоз, печени протекает практически бессимптомно. Можно обнаружить дискомфорт и тяжесть в правом подреберье. Изменения становятся заметны на УЗИ.
Симптомы гепатита. К вышеперечисленным признакам можно добавить, заметное снижение аппетита, проблемы с пищеварением, а также повышение по данным биохимического анализа крови содержания таких ферментов, как аланин- и аспартатаминотрансферазы. Они свидетельствуют о разрушении гепатоцитов под воздействием воспаления.
Симптомы цирроза: слабость, повышенная утомляемость, снижение аппетита, тошнота, рвота, повышенное газообразование (метеоризм), диарея.
Симптомы рака. Данное заболевание сопровождается увеличением размеров живота, носовым кровотечением, анемией, отеками, повышением температуры (от 37,5 до 39 градусов). В 50% случаев пациенты жалуются на тянущую боль в поясничной области, возникающую при длительной ходьбе и физических нагрузках.
В зависимости от заболевания, различается механизм его зарождения и развития в организме.
Большинство патологий поначалу не имеют симптомов, лишь при сильном ухудшении состояния замечаются признаки определенных болезней. Если лечение не начато во время, то заболевание может войти в необратимую стадию, которая в худшем случае приведет к летальному исходу.
Вирусные гепатиты при неэффективном лечении или полном его отсутствии редко оканчиваются выздоровлением, чаще всего они переходят в хроническую форму (возможно, с осложнениями), приводят к циррозу. Последний, в свою очередь, ведет к разрушению гепатоцитов.
Чаще всего, болезни, долгое время протекающие без внимания, сложно поддаются медикаментозному лечению. Чтобы не довести до этого, следует серьезно относиться к своему здоровью, уделяя внимание профилактике заболеваний.
Профилактические меры, позволяющие избежать патологий печени, сводятся к следующим простым правилам:
отказ от чрезмерного употребления алкоголя;
отказ от табакокурения;
соблюдение норм здорового питания;
активный образ жизни;
соблюдение правил личной гигиены;
отсутствие психологического перенапряжения, постоянных стрессов.
Однако все эти меры не могут гарантировать здоровье печени: слишком много негативных факторов внешней среды оказывают на орган свое действие. Именно поэтому врачи прибегают к назначению особых препаратов, повышающих защитные свойства печени, — гепатопротекторов.
Более 30 клинических испытаний, подтвердили, что глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, эффективна при лечении алкогольной и неалкогольной жировой болезни. В наиболее крупной базе медицинской информации — PubMed — размещено более 1400 публикаций, подробно рассказывающих об уникальных свойствах этого активного компонента. Глицирризиновая кислота включена в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешена для медицинского применения Европейским медицинским агентством (EMA). Эссенциальные фосфолипиды способны восстанавливать структуру печени и ее функции, оказывая цитопротекторное действие и снижая риск возникновения фиброза и цирроза печени. Сочетание фосфолипидов с глицирризиновой кислотой позволяет повысить эффективность воздействия последней.
Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий. Среди всех гнойных образований брюшной полости на долю абсцесса печени приходится 48% от общего числа случаев, то есть оно регистрируется достаточно часто. Мужчины болеют в 2,5 раза чаще женщин.
Классификация
По месту локализации различают абсцесс правой и левой доли печени. Абсцесс правой доли возникает в 5 раз чаще, чем в левой доле.
Гематогенный абсцесс – инфекция попала в печень с током крови;
Холангиогенный абсцесс – источник инфицирования проник из желчевыводящих путей;
Контактный, посттравматический абсцесс – абсцесс возник в результате раны или травмы органов брюшной полости;
Криптогенный абсцесс – имеет неустановленный источник инфицирования, встречается в 10% случаев.
По причине возникновения различают первичный и вторичный абсцесс. Диагностируются единичные и множественные поражения печени гнойными полостями.
Причины появления и патогенез абсцесса печени
Важное условие распространения воспалительного процесса в тканях печени – снижение местного и общего иммунитета. Наиболее часто инфекционный процесс провоцирует стрептококк и золотистый стафилококк, клебсиелла, кишечная палочка, энтеробактерии, анаэробные бациллы, смешанная флора. Они попадают в печень в результате следующих заболеваний и состояний:
Онкологическое поражение желчных путей (холангиокарцинома), поджелудочной железы;
Сепсис, колоректальный рак;
Инвазия эхинококком, аскаридами, дизентерийной амебой;
Распространение колоний грибка рода кандида в результате химиотерапии органов жкт или лейкемии;
Последствия приема стероидов и цитостатиков;
Травмы печени, осложнения после операций на этом органе;
Паразитарные и непаразитарные кисты печени;
Специфические гранулемы печени.
Попадая в печень, колонии бактерий размножаются, уничтожая клетки ее паренхимы. Вследствие этого образуется инфильтрат, некротизированные участки. После расплавления тканей печени формируется полость, заполненная гноем, ограниченная капсулой из фиброзной ткани.
Паразиты попадают в печень из кишечника по системе воротной вены. Так они приобретают форму тропоизотов и полностью закупоривают капилляры печени. Гепатоциты лишаются питания, возникают участки некроза, где и формируется некроз.
В группе риска находятся пациенты, страдающие от цирроза печени, сахарного диабета, патологий поджелудочной железы, онкологических заболеваний пищеварительного тракта, а так же пожилые люди, и те, кто перенес операцию по трансплантации печени.
Симптомы

Основной симптом – это постоянные тупые боли ноющего характера под правым нижним ребром, отдающие в плечо, под лопатку. Болевой синдром сопровождается чувством тяжести, усиливается, когда больной лежит на правом боку.
Другие проявления абсцесса:
Увеличение печени, заметное при пальпации, она выступает из-под реберной дуги;
Болезненность при пальпации;
Снижение или отсутствие аппетита;
Проявления интоксикации (тахикардия, проливной пот, слабость);
Желтая окраска склер глаз;
Землистый цвет лица;
Резкая потеря массы тела;
Икота, вызванная раздражением диафрагмы увеличенной печенью.
Осложнения заболевания
Прогноз развития абсцесса печени может быть крайне неблагоприятным, если не принять все возможные меры по его лечению.
Последствия нелеченого абсцесса печени:
Перитонит, сепсис, возникший вследствие разрыва абсцесса и излития гноя, некротизированных тканей в брюшную полость;
Субдиафрагмальный абсцесс из-за скопления гноя под куполом диафрагмы;
Перикардит, перикардиальная тампонада сердца из-за попадания гноя в околосердечную сумку;
Кровотечение из-за повышения давления в системе воротниковой вены;
Абсцесс структур головного мозга;
Септическая эмболия легочных артерий;
Развитие фистул в легких и в плевре из-за прорыва амебного абсцесса в плевральную полость.
Диагностика
Поскольку абсцесс печени сложно дифференцировать от сходных по симптомам заболеваний, важно правильно оценить жалобы пациента, его анамнез. Врач выясняет характер жалоб, наличие очагов инфекций, операций, травм, тяжелых заболеваний.
Лабораторные исследования при диагностировании абсцесса печени:
Общий анализ крови и мочи – фиксируется увеличение числа лейкоцитов, пониженный гемоглобин, сдвиг лейкоцитарной формулы;
Анализ крови на биохимию – повышение показателей билирубина, алт, щф, аст;
Бактериальный посев крови – важен при поиске возбудителя инфекции;
Анализ кала на внекишечный амебиаз, на цисты дизентерийной амебы;
Исследование аспирата гнойного экссудата, взятого при помощи чрескожной пункции.
Методы инструментальной диагностики:
Рентгенография брюшной полости – выявляет признаки асцита, наличие в печени полости с жидкостью и гноем;
УЗИ гепатобилиарной системы – определяет размеры и местоположение полости абсцесса;
МРТ, МСКТ брюшной полости – оценивает расположение, количество и размеры абсцессов для уточнения тактики лечения;
радиоизотопное сканирование печени – выявляет дефекты кровоснабжения печени, локализацию абсцесса;
диагностическая лапароскопия – через небольшие разрезы в брюшную полость вводится миниатюрная камера и инструменты, позволяющие дренировать абсцесс.
Важно отличать абсцесс печени от гнойного холецистита, плеврита, субдиафрагмального абсцесса.
Лечение абсцесса печени
Лечением абсцесса печени проводит хирург, гастроэнтеролог, при необходимости врач-инфекционист. Стандартная тактика включает в себя антибактериальную терапию в сочетании с малоинвазивными вмешательствами.
Возможные манипуляции и процедуры:
Дренирование абсцесса под контролем УЗИ;
Установка на 3-7 суток дренажных катетеров для выведения гноя с бактериологическим исследованием аспирата;
Внутривенное введение антибиотиков (Амоксиклав, Клиндамицин, Цефтриаксон);
Лечение антипротозойными средствами (Метронидазол, Тинидазол, Дилоксанид);
При кандидозах капельное введение Амфотерицина B;
Оперативное иссечение пораженных тканей при лечении осложненного абсцесса;
Диета №5 в период восстановления после курса лечения.
Для профилактики появления абсцесса печени следует своевременно лечить заболевания, провоцирующие развитие этой патологии.

Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог

Вода "живая" и "мёртвая", или, что такое ОВП воды?

Как поднять уровень тестостерона у мужчины?
Воспаление ткани легких неспецифического характера, провоцирующее ее расплавление в виде очага с четкими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс легкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя.
Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжелая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой.
Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани.
Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путем. Оно показано больным любого возраста с учетом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала.
Читайте также:


