Инфекция после операции на головном мозге


заболевания и последствия операций — будь то шрамы или нарушенная речь — бывает нелегко принять как свои новые особенности. Вдвойне тяжело полюбить себя в возрасте, когда не хочется отставать от сверстников или быть белой вороной. Леся Никитина, подростком перенёсшая операцию на головном мозге, рассказала, какие внутренние конфликты ей пришлось после этого решать и как ей удалось наладить отношения с собственным телом.
Мне двадцать пять лет, и моя жизнь в целом ничем не отличается от жизни ровесников: по будням — много работы, на выходных — тусовки. Но девять лет назад мои представления о будущем были смутными. Я помню день, когда мы узнали плохую новость: стояла июльская жара, пели птицы и очень хотелось где-нибудь поплавать, а мама на переднем сиденье машины тихо всхлипывала, глядя на снимки моей головы.
Надо сказать, что меня вскрытие головы пугало меньше всего. Я была отличницей, мне предстоял одиннадцатый класс, нужно было сдавать ЕГЭ, поступать в университет. Я была в ужасе от мысли, что придётся потерять год, а то и больше. А как же волосы? Врач сказал, что надо будет побриться налысо — и мне показалось, что жизнь сломана. Первую неделю после диагноза я практически не выходила из комнаты, не могла прикасаться к волосам — они казались мерзкими, да и всё равно их отстригут, зачем расчёсываться? Кажется, я только плакала и больше ничем не занималась.
Ко второй половине лета я уже более или менее смирилась со своей участью. В конце августа оказалось, что очередь на операцию подойдёт ближе к октябрю. Первое сентября я пропустила — читала книги, которые нравились, ела мороженое и гуляла по красноярскому Академгородку. Я боялась строить планы, да и врачи осторожничали с прогнозами: надежда, что операция пройдёт успешно, была слабой. Тем не менее подошёл срок, и я оказалась в операционной. Всё длилось шестнадцать часов: мне распилили череп, удалили опухоль, откачали лишнюю жидкость и поставили шунт.
31 октября 2008 года я проснулась с дикой жаждой в реанимации, болело всё тело. Голова была ужасно тяжёлой, я не могла ею пошевелить, но хуже всего было то, что я не видела прямых линий: перед глазами всё было ломаным. В больнице я пробыла чуть больше месяца: училась заново держать равновесие и ходить, хотя из-за искажения картины перед глазами это было очень сложно. Ещё я слышала плеск жидкости в голове: весь объём убирать было нельзя, остатки ликвора должны были уйти через шунт. Волосы, кстати, мне решили побрить только на затылке — правда, после приёма лекарств они всё равно выпали. После проведения операции нужно было пить таблетки, ставить капельницы и восстанавливать двигательные и когнитивные функции.
Я не видела себя около двух месяцев. В больнице не было больших зеркал, да и приоритеты были другими: важнее по стенке дойти до туалета, чем слоняться в поисках отражающей поверхности. Когда мы приехали домой, я себя не узнала. Это было не моё лицо, не моё тело, не мои волосы — всё чужое. Но самое ужасное, что каждый день я становилась всё больше и больше. Если по прибытии домой я могла влезть в половину своих вещей, то через две недели всё стало маленьким. Врачи, оперировавшие меня, успокаивали, что теперь наконец-то мозг заработал нормально и организм начал вырабатывать гормоны. Но мне не хотелось ходить полулысой и полной.
Прийти в себя помогла учёба. Остаться на второй год в школе или пропустить время перед поступлением в универ, когда мои сверстники должны были стать студентами, — это было слишком. Я начала готовиться к ЕГЭ. Решила, что поступлю на филфак, так как эту программу было освоить проще всего, и начала заниматься нужными предметами. И всё же бежать сломя голову, чтобы не отстать от одноклассников, тоже было ошибкой. Перерыв был нужен, чтобы прийти в себя, восстановиться, понять, кем я действительно хочу стать, но юношеский максимализм не дал мне этого сделать.
Учиться было тяжело: если раньше я могла один раз проглядеть параграф и информация моментально запоминалась, то теперь приходилось перечитывать главы по десять раз с нулевым результатом. Я всё время была уставшая, а ещё появились проблемы с речью: если раньше я легко излагала мысли, то теперь начались трудности. Тем не менее ЕГЭ я сдала хорошо.

Доброкачесвенные или злокачественные новообразования могут локализоваться в различных отделах головного мозга. Так как опухоль ограничена соседними тканями, ее развитие приводит к сдавливанию мозговых центров и функциональным нарушениям в соответствующих структурах. В 2% случаев новообразование становится причиной летального исхода. Приоритетным методом лечения патологии является операция по удалению опухоли мозга.
Показания и противопоказания
Операция показана в следующих случаях:
- активно развивающаяся опухоль;
- опухоль, не имеющая тенденций к росту, но негативно влияющая на отделы мозга, т. е. сдавливает и блокирует сосуды, нервные стволы, рецепторы;
- новообразование расположено в легкодоступном сегменте мозга и вероятность развития осложнений после операции минимальна;
- доброкачественная опухоль, при развитии которой повышается шанс ее перерождения в злокачественную форму.
Несмотря на то, что только консервативное лечение практически в 100% случаев заканчивается летально, иногда врачи отказывают пациенту в операции. Такое решение принимают в случаях, когда хирургическое вмешательство опасно из-за наличия фоновых патологий:
- пожилого возраста пациента;
- общего истощения организма;
- метастазов в окружающие ткани;
- опухоль находится в труднодоступном месте;
- прогноз выживаемости после удаления ниже, чем прогноз выживаемости с новообразованием.
Разновидности
При наличии опухоли в головном мозге требуется ее радикальное удаление, из-за чего хирургическое вмешательство становится травматичным и, зачастую, невозможным, если рядом с новообразованием расположены жизненно важные отделы. Но даже при условии максимального иссечения тела опухоли хирург должен провести процедуру не задев здоровые ткани.
Методы удаления опухолей головного мозга:
- трепанация черепной коробки;
- эндоскопия;
- стереотаксическая трепанация;
- иссечение отдельных костей черепа.
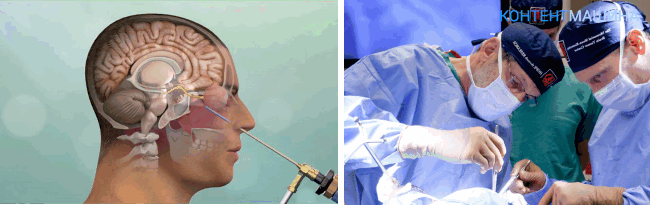
Трепанация черепа или краниотомия – это операция, при которой хирургический доступ к рабочей области формируют непосредственно на черепной коробке, создавая отверстие. При создании прямого доступа для инструментов специалист удаляет часть костных тканей вместе с надкостницей.
Трепанация является классической методикой. Общая длительность процедуры составляет от 2 до 4 часов.
По завершении операции отверстие в черепе перекрывают ранее удаленным костным фрагментом и фиксируют при помощи титановых пластин и винтов.
ВНИМАНИЕ! Особенно опасны операции краниотомии с доступом в основании черепа — части черепа, поддерживающей нижние отделы головного мозга.
Эндоскопическая трепанация проводится при помощи эндоскопа, вводимого внутрь черепной коробки через небольшое отверстие. Он оснащен микрооптическим оборудованием, подающим изображение на монитор и позволяющим контролировать ход операции.
По завершении основных манипуляций на головном мозге удаленные ткани вынимают из черепной коробки при помощи микронасоса или электропинцета.
Иссечение новообразования путем стереотаксической операции не требует открытого вмешательства. Вместо привычного хирургического скальпеля используется луч гамма-излучения, фотонов или протонов. Этот световой пучок излучения разрушает опухоль. Метод широко применяют при раке головного мозга.
ВНИМАНИЕ! Стереотаксическая операция безболезненна и не требует наркоза.
Операция является разновидностью краниотомии. Во время хирургического вмешательства удаляют некоторые кости черепа для организации доступа к опухоли. Но по завершении манипуляций костный лоскут не возвращают на место, а удаляют навсегда.
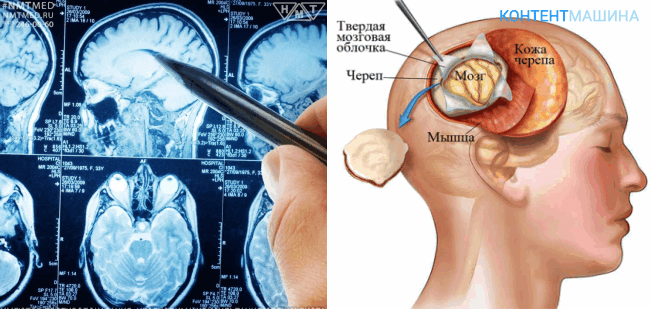
Подготовка
Важнейший этап подготовки к операции – изучение опухоли и места ее локализации, а также разработка стратегии удаления. В медицине существуют две противоположные стратегии:
- иссечение тканей новообразования с полным сохранением функций мозга — чревато рецидивами;
- иссечение тканей новообразования в полном объеме, вплоть до здоровых тканей — высокий риск повреждения здоровых тканей мозга.
При наличии показаний перед хирургическим вмешательством проводят подготавливающие процедуры:
- понижение внутричерепного давления при помощи препаратов или уже на операционном столе, в ходе операции;
- стабилизация организма — действия, направленные на восстановление нормальных показателей давления, сердечной и легочной деятельности;
- биопсия — забор тканей новообразования с целью провести предварительные исследования изъятого материала.
В обязательном порядке все пациенты проходят следующие обследования:
- КТ;
- МРТ;
- флюорографию;
- ангиографию;
- анализы крови и мочи.
Проведение
В большинстве случаев при операция по удалению опухоли головного мозга используют общий наркоз. Исключение составляет только стереотаксическое вмешательство. Но иногда хирургу требуется, чтобы пациент не был погружен в сон и мог взаимодействовать с врачом. Специалист задает вопросы и проверяет, как функционируют центры, отвечающие за речь, восприятие, память и т.д.
С помощью йода врач наносит на голову пациента разметку. Обозначается линия, соединяющая уши и перпендикуляр от переносицы до черепного основания. Полученные квадраты делятся на еще более мелкие сектора. В месте разреза также наносится разметка.
Когда приготовления завершены врач совершает надрез мягких тканей и запаивает кровоточащие сосуды посредством электрического тока. Затем костные ткани подлежат трепанации. Когда костный фрагмент удален, хирург может удалить новообразование тупым методом. Сосуды, сообщенные с новообразованием, пересекаются и прижигаются.
Если опухоль оказалась слишком обширной или доступ был рассчитан неверно, врач может прибегнуть к вторичной резекции кости. Если опухоль проросла в костную ткань, перед возвращением костного лоскута хирург пытается удалить с него ткани новообразования.
ВНИМАНИЕ! Если костный фрагмент поражен раковыми клетками, вместо иссеченной кости пациенту устанавливают титановый протез.
На финальном этапе операции титановый барьер или костный фрагмент закрепляются на черепе, а мягкие ткани сшиваются.
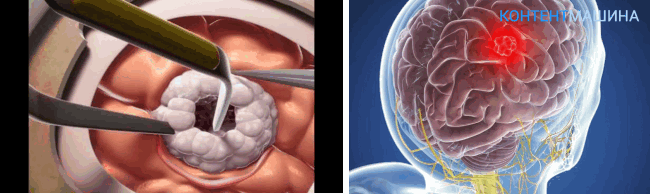
Техника проведение процедуры отличается от открытой методики. Больной также находится под наркозом. В операционном зале находятся ЛОР и хирург.
Исходя из места расположения опухоли, хирургический доступ организуют через носовую полость или через искусственно сформированный ход в ротовой/носовой полости. К опухоли поводят эндоскоп, передающий изображение на экран монитора. Аппараты УЗИ, рентген и МРТ обеспечивают дополнительный контроль.
ВНИМАНИЕ! Иногда введение или удаление эндоскопа приводит к развитию кровотечений. В таком случае, чтобы спасти пациента, врач может перейти к открытой операции.
На подготовительном этапе для пациента изготавливают индивидуальные иммобилизирующие элементы. Затем создается трехмерная копия опухоли, которая позволяет рассчитать параметры облучения.
Лечение длится от трех до пяти дней. Один лечебный сеанс занимает от получаса до полутора часов. Наркоз и реабилитация не требуются.
Послеоперационный период
После операции больной минимум 24 часа находится в палате интенсивной терапии, где его состояние подвергается непрерывному мониторингу. Затем пациент поступает в отделение нейрохирургии.
Если в результате операции некоторые функции мозга были нарушены, пациент проходит социальную адаптацию и обучение различным навыкам.
В процессе реабилитации пациент должен придерживаться рекомендаций врача:
- регулярно менять повязки;
- не мочить волосистую часть головы до удаления скоб;
- не мыть волосы раньше чем через 2 недели после операции;
- минимум 3 месяца не летать самолетами;
- в течение года не заниматься спортом, подразумевающим получение и нанесение ударов;
- избегать ситуаций, провоцирующих стрессовые состояния;
- не контактировать с химикатами;
- не употреблять спиртные напитки.
Если была удалена доброкачественная опухоль, послеоперационная терапия сводится к приему лекарственных препаратов. После удаления злокачественной больному может понадобиться лучевая или химиотерапия.
Возможные осложнения
Распространенными последствиями хирургических вмешательств на головном мозге считаются:
- эпилептические приступы;
- частичное нарушение функций мозга в отдельных сферах жизнедеятельности;
- падение зрения.
Такие симптомы связаны с нарушением связей в нервных волокнах. С помощью длительной медикаментозной и физиотерапевтической коррекции можно добиться полного восстановления функций ЦНС.
- паралич;
- расстройство работы ЖКТ;
- инфекционные поражения прооперированного участка;
- расстройство работы вестибулярного аппарата;
- нарушение речевой функции и памяти.
Расстройство высшей мозговой деятельности наблюдается лишь у 6% пациентов, перенесших операцию.
У пациентов после удаления опухоли головного мозга может возникнуть рецидивирующее новообразование. Шансы повторного развития опухоли выше при неполном удалении атипичных тканей.

Опухоли головного мозга очень опасны для жизни человека. В большинстве случаев они требуют медицинского вмешательства и проведения операции, что позволяет избежать их разрастания и разрушения мозговых тканей. После удаления опухоли головного мозга человека могут ждать неприятные последствия. Избежать многих из них удается с помощью правильной реабилитации, уделяющей особое внимание состоянию здоровья больного.
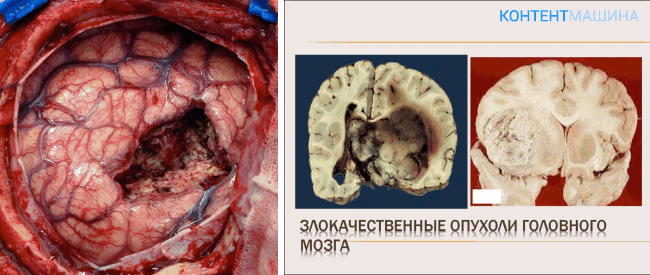
Виды опухолей
Все новообразования головного мозга классифицируются по разным признакам. Основное деление на виды подразумевает наличие доброкачественных и злокачественных опухолей. Первые не несут в себе серьезной опасности. Как правило, они растут очень медленно, не затрагивают близлежащие ткани или органы, не дают рецидивов или метастазов. В редких случаях они способны переформироваться во второй тип, что меняет картину. Злокачественные представляют собой рак. Они максимально агрессивны, быстро распространяются по всем тканям, разрастаются с высокой скоростью и зачастую дают рецидивы или метастазы.
Выделяют два подвида опухолей с учетом повторности их возникновения. Они могут быть первичными. В таком случае новообразование возникает в первый раз, образовываясь из мозговых тканей. Обычно оно развивается медленно. Также опухоли могут быть вторичными. Тогда они называются метастазами и развиваются в результате распространения основного образования в мозге на другие структуры. Иногда они могут даже переходить на спинной мозг или ближайшие органы.

Больше всего внимания уделяется именно злокачественным опухолям. Они очень опасны, из-за чего требуют обязательного медицинского вмешательства. Некоторые из них практически не поддаются лечению, что создает серьезные трудности как для больного, так и для врачей. Такие новообразования классифицируются по своим отличительным чертам.
Наиболее распространенные злокачественные опухоли:
- глиома – ее развитие обусловлено поражением клеток нервных тканей, считается самым встречающимся типом опухолей;
- астроцитома – разрастается из вспомогательных мозговых клеток, входит в категорию глиальных опухолей;
- глиобластома – крайне агрессивная опухоль из категории глиом, быстро распространяется на ближайшие участки мозга, нарушая их функционирование;
- пинеобластома – начальным участком такой опухоли становится шишковидная железа, относится к подвиду астроцитом;
- эпендимома – происходит из мембранных тканей желудочков, часто вызывает метастазы, затрагивая спинной мозг, может врастать в основные мозговые структуры;
- менингиома – относится к категории оболочечных новообразований, локализуется в твердой оболочке мозга;
- олигодендроглиома – появляется из вспомогательных клеток нервных тканей, частично связана с астроцитомой по схожим образующим составляющим;
- гемангиома – местом образования таких опухолей становятся поврежденные сосуды, откуда они могут разрастаться на сам мозг.
Существуют и другие типы опухолей. Например, эмбриональные. Они крайне опасны и развиваются исключительно у детей в период внутриутробного развития. Удаление такой опухоли мозга может быть очень сложным, но встречаются они довольно редко.
Иногда даже злокачественные опухоли замедляются в развитии, прекращая наносить вред организму.
Также врачи выделяют глиозный тип новообразований. Они представляют собой своеобразные рубцы, образованные в результате различных патологий. Зачастую может встретиться киста, которая является полостью с различным наполнением внутри тканей. Схожее поражение мозга возникает при образовании внутримозговых и субдуральных гематом, что чаще всего связано с травмами или аневризмой сосудов.
Диагностика
Перед проведением операции больному назначают обследование, которое даст полную информацию о новообразовании. Оно крайне важно, так как от результатов будет зависеть выбор типа операции. На основании диагностики также врач сможет составить приблизительный прогноз, указав всевозможные риски. Чаще всего опухоли удается обнаруживать на стадии их значительного развития, что негативно сказывается на будущем больного.
Начинается обследование с осмотра пациента группой врачей. В нее обязательно входят: терапевт, невролог, онколог, хирург и офтальмолог. Они проводят индивидуальную беседу с больным, оценивают его состояние, а также дают общие рекомендации по дальнейшей терапии. После этого у пациента берут на общий анализ кровь и мочу, проводят исследование на онкомаркеры, делают рентген черепа, а также КТ и МРТ мозга. Чаще всего этим обследование не ограничивается.
- ПЭТ КТ – показывает наличие патологий, подразумевает введение в кровь пациенту специального радиоактивного индикатора;
- допплерометрия – отображает обследуемый участок мозга, показывает состояние сосудов и кровоток;
- УЗИ мозга – позволяет определить минимальные смещения срединных мозговых структур от своего начального положения;
- контрастная ангиография с ЭЭГ – проверяют функционирование отдельных участков мозга, а также наличие различных патологий;
- сцинтиграфия – отображает состояние мозговых структур и исследует их работоспособность;
- биопсия – подразумевает забор мозговой ткани для микроскопического исследования, осуществляется с помощью хирургии;
- вентрикулоскопия – используется для изучения состояния желудочков мозга с применением эндоскопических приборов.
После операции с удалением опухоли головного мозга некоторые методы диагностики будут применяться повторно с рекомендованной врачом периодичностью. Это требуется для отслеживания состояния больного, а также своевременного выявления возможных рецидивов или развития различных осложнений.
Хирургические операции
Самым распространенным методом удаления опухолей стало проведение хирургических операций. Такое решение подразумевает создание отверстия в черепе, через которое и будет извлечено новообразование. Обычно для этого требуется делать трепанацию довольно крупного размера, что упрощает доступ к пораженному участку, но повышает общий риск. Проведение нейрохирургических операций допускается только в тех случаях, если опухоль не успела начать распространяться на близлежащие ткани.

При таком вмешательстве удаление бывает полным или частичным. Также иногда операцию делят на два этапа, так как она может продлиться несколько часов. В редких случаях, когда смысла в хирургии нет, пациенту могут все равно назначить оперативное вмешательство с целью облегчения его состояния.
Нейрохирургические операции имеют ряд противопоказаний, которые обязательно должны быть учтены врачами. Если они не будут приняты во внимание, то итогом может стать инвалидность или летальный исход.
- яркая декомпенсация отдельных органов;
- распространение новообразования на несколько тканей;
- развивающиеся метастазы по всему мозгу;
- физическое истощение организма больного.
Проведение подобных операций сопряжено с серьезным риском. Даже при большом опыте врача и положительном результате всей процедуры остается вероятность развития осложнений. Некоторые из них могут проявляться не сразу, а спустя месяцы, что ухудшает ситуацию.
- повреждение мозговых тканей и сосудов;
- проникновение инфекций;
- отек мозга;
- метастазы или усиленные рецидивы.
Отдельно врачи выделяют эндоскопию. Ее главное отличие от стандартных хирургических вмешательств в том, что она подразумевает использование специальных приборов, для которых не требуется делать большие разрезы в черепе. Очень часто таким образом удаляют кисту или гематому. Для проведения оперативного эндоскопического вмешательства может быть использован нос, т.е. все приборы проводятся к мозгу трансназально.
Риск осложнений после эндоскопических операций значительно ниже, так как вероятность повредить важные структуры мозга минимизирована.
Лучевая терапия
Пациентам могут назначать лучевые операции на головном мозге при любых опухолях, если их устранение классическим методом невозможно по каким-либо причинам. Обычно такое происходит при наличии у больного некоторых сопутствующих патологий или необычном расположении новообразования, когда оно находится, например, слишком далеко, что затрудняет к нему доступ.

Иногда лучевая терапия назначается в качестве дополнительной меры после нейрохирургии. Это позволяет снизить риск рецидива. Также применение такого оборудования поможет уничтожить оставшиеся элементы опухоли, которые не были заметны при проведении стандартной операции.
Суть лучевой терапии в том, чтобы воздействовать на опухолевые клетки с помощью радиации. Они к ней гораздо более чувствительны, чем обычные. Поэтому для самого человека метод считается довольно безопасным. Во время процедуры больному облучают именно ту область мозга, где расположилось новообразование. Доза подбирается индивидуально, а длиться процесс может до нескольких десятков минут. Все зависит от особенностей самой опухоли. Но даже при правильном выборе условий воздействия есть риск развития осложнений.
- внутримозговое кровотечение;
- ожоги кожного покрова;
- образование язв на коже, ее покраснение или пигментация;
- беспрерывный зуд на участке облучения;
- частичное выпадение волос;
- токсическое отравление организма.
Радиохирургия – подвид лучевой терапии. Она включает два метода: гамма-нож и кибер-нож. Первый подразумевает высокочастотное облучение опухоли кобальтом с помощью одного направленного луча. Под прямым воздействием гамма излучателя вся структура новообразования быстро разрушается, а его кровоснабжение прекращается. Операция должна проходить только в один этап, на который потребуется время. Иногда длительность процедуры достигает нескольких часов. Кибернож отличается использованием специального ускорителя, который облучает опухоль сразу по нескольким направлениям. Оба варианта отличаются низким риском развития осложнений.
Химиотерапия
Лечение опухолей с помощью химиотерапии относится к системным методам. Это связано с воздействием лекарственных препаратов сразу на весь организм, что отчасти негативно сказывается на здоровье. Врачи назначают больному прием средств алкилирующей группы, антибиотиков, синтетиков, антиметаболитов и некоторых других лекарств. Обычно выписывают только один препарат либо составляют план терапии с поочередным использованием нескольких. Они могут вводиться внутривенно или приниматься в виде таблеток. Чуть реже для приема назначается ликворный шунт.

Курс лечения с помощью химиотерапии обычно состоит из нескольких циклов, между которыми оставляют длительный перерыв, чтобы организм мог восстановить силы. В это время врачи оценивают, насколько эффективным было воздействие на новообразование, и принимают решение о продолжении терапии или ее пересмотре. Удаление опухоли головного мозга с помощью химической терапии зачастую дополняется лучевым методом. Такое решение позволяет повысить результативность лечения в целом. Но, как и другие способы терапии, химическая терапия способна вызывать осложнения.
- сокращение количества здоровых кровеносных клеток;
- нанесение вреда костному мозгу;
- нарушения в работе нервной системы;
- сбои в сердечно-сосудистой системе и легких;
- дисфункция пищеварительной системы;
- бесплодие или снижение вероятности зачатия;
- повышенная уязвимость к заражению инфекциями;
- появление грибковых заболеваний;
- полное облысение;
- пигментация кожи;
- значительное похудение;
- развитие других опухолей.
Проходить новообразование будет только при условии правильного подбора лекарственного препарата. Поэтому на этапе диагностики очень важно изучить опухолевые ткани и проверить, как на них будут действовать те или иные средства.
При лечении с помощью химиотерапии больной должен находиться под наблюдением родственников, так как ему может понадобиться помощь при ухудшении состояния или некоторых неприятных осложнениях.
Реабилитация
После операции по удалению опухоли головного мозга у пациента будет болеть голова. Он может столкнуться с нарушением речи, мыслительных процессов. У некоторых происходит изменение личности, разрушается эмоциональная составляющая психики. Иногда больной не может двигаться, так как его физической активности мешают постоянные судороги, потеря координации, нестабильность походки. Они могут сопровождаться частичным парезом. Такое происходит, если поврежден мозжечок. После операции есть высокий риск внезапного развития менингита или эпилепсии, возможен инсульт. Если шансов на полное восстановление нет, то больной получает инвалидность.

Реабилитация – важнейший период в жизни человека, который пережил удаление опухоли. Главной целью на это время должно стать восстановление всех утраченных функций организма. Для этого потребуется заново обучиться основным навыкам, добиться нормализации работы всех органов и вернуть самостоятельность. Для каждого пациента врачи составляют свою программу реабилитации, включающую ряд краткосрочных и несколько долгосрочных задач. При этом он должен находиться под наблюдением целой группы специалистов. После выписки из больницы родственники могут ухаживать за больным сами, но все равно потребуется помощь врача, который поможет ему восстанавливаться. Если операцию перенес ребенок, то за ним потребуется усиленный уход.
Очень важно регулярно проходить все послеоперационные обследования. Они помогут скорректировать план реабилитации и своевременно выявить возможные метастазы или рецидивы. Обычно восстановление в домашних условиях длится около 4-х месяцев, после чего человек может вновь жить полноценной жизнью. Ему будет нужно лишь иногда проверяться у врача.
На период реабилитации важно:
- соблюдать диету — питание должно быть максимально легким и полезным;
- полностью отказаться от употребления алкоголя и курения;
- избегать авиаперелетов, чрезмерной активности, включая легкий бег;
- исключить длительное воздействие солнца и посещение бани.
Также врач может дать дополнительные рекомендации, которые потребуется обязательно выполнить. Очень часто больным назначают физиотерапию с помощью магнитного воздействия или лазера, массаж всего тела, а также лечебную физкультуру. С последней следует быть максимально осторожными, нагружая себя очень умеренно и избегая резких движений.
Последствия операции на головном мозге при удалении опухоли не так страшны. В некоторых случаях могут возникать неприятные осложнения, но при правильных действиях врачей риск сводится к минимуму. От пациента требуется лишь регулярно проверяться и полноценно заниматься своей реабилитацией.
Читайте также:


