Инфекция в легких у пожилых
Наиболее частыми заболеваниями легких у пожилых являются:
- Бронхит острый и хронический;
- Хроническая обструктивная болезнь легких;
Чем же обусловлена высокая частота легочных заболеваний у лиц пожилого возраста? В первую очередь – возрастными инволютивными изменениями дыхательной системы, т.е. естественной перестройкой структуры и функции дыхательных путей в стареющем организме.
Все это приводит к тому, что человек становится более подвержен респираторным инфекциям, развивается хроническая недостаточность кислорода (гипоксия) и происходит увеличение остаточного объема воздуха в легких.
При сопутствующих заболеваниях, особенно возникающих на фоне сосудистых и атрофических изменений центральной нервной системы (болезнь Альцгеймера, деменция), состояние может осложниться тем, что у таких пациентов снижается кашлевой рефлекс и мышечная сила грудной клетки , обеспечивающая адекватное дыхание.
Развитие заболеваний легких у пожилых определяется влиянием факторов риска (табл. 1).
Табл. 1. Факторы риска, влияющие на состояние органов дыхания у пожилых
Группы факторов
Наиболее частые заболевания
Хронические обструктивные заболевания легких, рак легкого
Загрязнение окружающей среды
Хронический бронхит, пневмония
Лекарства, пищевые добавки
Аллергия, хронические обструктивные заболевания легких
Стрессы, малоподвижный образ жизни
Все заболевания, метаболический синдром
Инфекционные заболевания нижних дыхательных путей вызываются вирусными и бактериальными агентами. В группе бактериальных инфекций в последнее время все чаще часто встречаются так называемые атипичные микроорганизмы (Legionella, Chlamydia, Mycoplasmа), которые отличаются внутриклеточной локализацией и поэтому труднодоступны для многих широко применяемых антибиотиков, вследствие их плохого проникновения через клеточную стенку микроорганизма. К сожалению, в последнее время вследствие нерационального применения антибиотиков, нередко встречаются микроорганизмы, устойчивые к действию препаратов.
Респираторные вирусы обладают сродством к эпителию слизистой оболочки дыхательных путей. Источником вирусных и бактериальных инфекций является только человек — больной или вирусо- (бактерио-) носитель. Передача вируса от человека к человеку происходит главным образом воздушно-капельным путем; возможно также заражение через предметы обихода (например, посуду, полотенца, игрушки). Острые респираторные инфекции регистрируются во всех странах мира вне зависимости от возраста, чаще наблюдаются в средних широтах. В распространении инфекции особое значение имеют скученность населения, неисправность систем кондиционирования, несоблюдение мер по индивидуальной защите от инфекций (ношение масок, изоляция больного, влажная уборка).
Наибольшеечисло заболевших ОРВИ и гриппом наблюдается весной, осенью, когда повышается риск переохлаждений и отмечается снижение общей резистентности организма к инфекциям. Однако, в последние время наметилась тенденция к изменению привычной закономерности: увеличилась обращаемость среди пожилых по причине развития острых респираторных симптомов и в летнее время. Так, в 2010 г в Москве наиболее высокий показатель летальности совпал с максимальным уровнем температуры воздуха и концентрацией пыли в атмосфере по причине катастрофических пожаров.
Факторы окружающей среды наряду с вирусами и бактериями также являются причиной, обуславливающей развитие бронхо-легочных заболеваний. В современном мире, из упомянутых выше факторов окружающей среды все большее значения у пожилых помимо табакокурения приобретают:
- повышение во вдыхаемом примесей, образующихся во время пожаров, при сгорании автомобильного топлива;
- использование современных продуктов бытовой химии, синтетических материалов, продуктов питания, содержащих добавки, вызывающие аллергические реакции;
- неконтролируемое употребление лекарств.
Многие химические соединения, которые находятся во вдыхаемом нами воздухе, имеют техногенное происхождение и становятся причиной длительного раздражения слизистой оболочки дыхательных путей, снижая их естественную реактивность (способность к сопротивлению неблагоприятным факторам).
Планетарные изменения среды обитания – потепление климата, уменьшение озонового слоя, кислотные дожди, химическое и радиоактивное загрязнение атмосферы, воды и почвы – во многом определяются процессами горения растений. Лесные пожары и сжигание в печах растительного топлива (дрова, торф, солома, древесный уголь) представляют особенно опасный фактор загрязнения окружающей среды. Образующийся при этом дым представляет собой аэрозольно-газовую смесь, содержащую опасные для окружающей среды и здоровья человека вредные вещества. Особенно тяжело переносят загрязнение окружающего воздуха пожилые из-за ограничения подвижности и отсутствия возможностей к перемене места жительства на период неблагоприятных условий.
Как уже упоминалось выше, неблагоприятные воздействия на легкие оказывают некоторые лекарственные средства. Появление кашля, одышки, аллергических реакций возможны на прием любого лекарственного средства вне зависимости от его дозы. Более высокая чувствительность к лекарствам в пожилом возрасте вызвана недостаточностью ферментных систем, принимающих участие в расщеплении и обезвреживании некоторых веществ. Четкое соблюдение рекомендаций врача, режима приема лекарственных средств позволяют предотвратить большинство нежелательных реакций при приеме препаратов.
Говоря о факторах риска, конечно нельзя не упомянуть вдыхание табачного дыма, которое представляет собой наиболее серьезную угрозу для нашей дыхательной системы. Курение приводит к развитию трех основных и наиболее тяжелых, нередко приводящих к летальному исходу заболеваний легких: рак легкого, хронический бронхит и эмфизема.
Сегодня уже доказано, что курение является безусловным этиологическим фактором хронических обструктивных болезней легких. У курильщиков пожилого возраста с каждым новым обострением хронического бронхита риск смерти увеличивается в геометрической прогрессии. По сравнению с некурящими, страдающими бронхолегочными инфекциями, пневмонии у курильщиков в старческом возрасте отличаются более тяжелым течением и на 45% чаще осложняются жизнеугрожающими состояниями. При вдыхании табачного дыма развиваются разнообразные изменения в организме (табл. 2).
Табл. 2. Изменения в органах у курильщиков
Орган – мишень у курильщика


Из этой статьи вы узнаете:
Каковы симптомы воспаления легких у пожилых людей
Какие особенности имеет двухстороннее воспаление легких у пожилых людей
Каков прогноз, если выявлено воспаление легких у пожилых людей
Как лечить воспаление легких у пожилых людей
Можно ли лечить воспаление легких у пожилых людей народными средствами
Воспаление легких – это острое инфекционное заболевание бактериальной этиологии, характеризуется очаговыми поражениями респираторных отделов легких и образованием внутриальвеолярной экссудации. Проявляется лихорадочной реакцией и интоксикацией различной степени тяжести. Диагностируется путем физикального или инструментального исследования. Эта статья об особенностях течения и лечения воспаления легких у пожилых людей.
Как проявляется воспаление легких у пожилых людей
Клиническая картина воспаления легких у пожилых людей складывается из симптомов легочной и внелегочной пневмонии.
При воспалительном процессе в легочных тканях возникают болезненные ощущения и чувство тяжести в области груди. В таких случаях воспаление легких проявляется шумом трения плевры.
Необходимо знать особенности течения болезни у пожилых, например, у них отсутствуют некоторые симптомы заболевания (крепитация и притупление перкуторного звука). Это объясняется недостаточно сильным уплотнением легочной ткани.
Воспаление легких у пожилых людей может проявляться декомпенсацией фонового заболевания. Например, если пожилой человек страдает хроническим бронхитом, то у него усилится кашель и возникнет дыхательная недостаточность.
У трети пожилых людей с воспалением легких отсутствует лейкоцитоз.
Какие особенности имеет двухстороннее воспаление легких у пожилых людей
Возникает болезнь из-за проникновения в легкие вирусов и бактерий, грибковых инфекций и сенсибилизации организма к некоторым факторам окружающей среды. Если пожилой человек подвергается длительному охлаждению или повторным ангинам, то они могут спровоцировать двухстороннее воспаление легких.
Отек легких – очень опасный процесс, который требует уже неотложных реанимационных мероприятий. Лечение осложнений, возникших после воспаления легких у пожилых людей, проводится длительное время с использованием антибактериальных лекарственных препаратов направленного действия (на ликвидацию внелегочных последствий проявления болезни).
Что нужно знать про воспалении легких у лежачих пожилых людей
Воспаление легких у лежачих стариков может появляться из-за:
наличия хронических заболеваний легких (бронхита, ателектаза, диффузной эмфиземы);
гемодинамических нарушений малого круга кровоснабжения;
обструктивных и аллергических заболеваний (бронхиальной астмы, поллиноза);
аспирации жидкости из желудочно-кишечного тракта при отрыжке и рвоте;
переносе инфекции из бактериальных очагов других органов.
Симптоматика воспаления легких у пожилых людей может изменяться в зависимости от воздействия перечисленных этиологических факторов.
В начальной стадии заболевания появляется сухой кашель. Затем его приступы усиливаются и с трудом поддаются лечению антибактериальными лекарственными средствами.
Характерным симптомом воспаления легких у молодых людей является выделение мокроты желтого цвета (катаральная), а у пожилых – гнойно-слизистой с прожилками крови.
Рекомендуемые к прочтению статьи:
Пульмонологи отмечают максимальную температуру тела при стрептококковом воспалении легких – тридцать девять градусов.
Из-за наличия хронических легочных заболеваний пожилой человек может часто дышать (тахипноэ), поэтому этот симптом нельзя отнести к типичным признакам воспаления легких.
Воспаление легких у пожилых людей диагностируется врачами по наличию следующих симптомов:
малопродуктивный длительный кашель;
слабое отхождение мокроты;
одышка в лежачем положении;
боли в грудной клетке при воспалении легочной паренхимы;
укорочение перкуторного звука при пальцевом исследовании проводимости грудной стенки;
выслушивание сухих хрипов фонендоскопом (при аускультации);
крепитация плевры (хрустящий звук при дыхании).
Что грозит, если своевременно не обнаружить воспаление легких у пожилых людей
Несвоевременное диагностирование и запоздалое лечение чревато развитием тяжелых осложнений (самые опасные из них – гнойно-деструктивные). И их возникновение обусловлено не только солидным возрастом больного и сроком болезни, но еще и хроническими заболеваниями, которыми страдает пожилой человек. Например, при диабете и алкоголизме перечисленные ниже осложнения встречаются намного чаще.
Если легкие поражены воспалительным процессом, это может вызвать дыхательную недостаточность, которая в свою очередь спровоцирует сердечнососудистую катастрофу, вплоть до летального исхода. Именно поэтому так важно, чтобы пожилой человек своевременно обращался за врачебной помощью.

Воспаление легких у пожилых людей: лечение
В большинстве случаев для лечения воспаления легких у пожилых людей применяется комбинированная терапия, включающая по одному препарату из группы макролидов и аминопенициллинов или цефалоспоринов.
Чаще всего пожилой человек проходит амбулаторное лечение продолжительностью от двух до трех недель.
Чаще других применяются следующие лекарственные препараты:
Бензипенициллины: ввиду все увеличивающейся резистентности возбудителя, данный препарат применяется все реже.
Защищенные аминопенициллины: имеют широкий спектр действия и выпускаются в парентеральной форме, что позволяет использовать его при лечении тяжелых больных.
Цефалоспорины: рекомендованы препараты второго и третьего поколений. Удобны тем, что вводить нужно всего один раз в сутки.
Макролиды: при тяжелых формах назначаются для усиления эффекта в случае использования цефалоспоринов третьего поколения.
Как вылечить воспаление легких у пожилых людей народными средствами
Следует иметь в виду, что народные средства (впрочем, как и медицинские препараты), – это сугубо индивидуальные методы лечения, потому что одному помогают, а для другого абсолютно бесполезны. Поэтому не стоит целиком и полностью полагаться на них (можете потерять драгоценное время на ненужные вам процедуры). Пожилой человек особенно не может рисковать своим здоровьем. Разумнее обратиться к врачу, который назначит индивидуальную эффективную терапию.
И все-таки эффективные народные средства терапии воспаления легких реально существуют, и пожилой человек может успешно применять их в качестве общеукрепляющих, в дополнение к основному лечению.
Смешать равные количества листьев черной смородины, зверобоя, мяты, мелиссы, почек березовых и плодов шиповника, измельчить. Взять две столовые ложки сбора, залить стаканом кипятка, дать настояться 30–40 минут и процедить. Принимать по полстакана (теплым) один-два раза в день. Чай лучше готовить в термосе – не нужно будет подогревать.
Пожилой больной должен питаться легко усваивающейся пищей (кисломолочными продуктами, медом, пшеничным хлебом), часто и небольшими порциями.
Во время болезни пожилой человек должен соблюдать постельный режим, в кровати лежать нужно со слегка приподнятой верхней частью тела. После выздоровления в первые 7–10 дней можно перейти на полупостельный режим.
Чтобы избежать образования пролежней, необходимо постоянно поворачивать больного, разглаживать кожу на спине и в области крестца. При появлении красных пятен растирать их маслом лаванды или календулы, можно также камфарным спиртом и водкой.
Читайте материал по теме: Болезни пожилых людей
Воспаление легких в пожилом возрасте и его профилактика
Пожилой человек должен всегда держать ноги в тепле и носить обувь высокого качества, чтобы они не мерзли и не промокали. Если же это произошло, то нужно без промедления принимать горячую ножную ванну.
Для поддержания отличной физической формы совершайте как можно чаще прогулки на свежем воздухе пешком, надевая обувь по погоде.
Окончательно и бесповоротно откажитесь от вредных привычек. Ни в коем случае не злоупотребляйте алкоголем.
Следите за питанием – пожилой человек должен получать с пищей все необходимые для здоровья минеральные вещества и витамины.
Пожилым людям, страдающим аллергией, нельзя контактировать с аллергенами.
В периоды массовых инфекционных заболеваний пройдите вакцинацию, чтобы снизить до минимума риск заболеть воспалением легких.
Необходимо обеспечить хороший уход за пожилым лежачим больным с воспалением легких.
Чтобы получить подробную информацию по всем
интересующим вопросам, Вы можете оставить свой телефон или
позвонить по номеру: +7-495-021-85-54

Многие люди уверены, что кашель непременно является признаком простудного заболевания. Иногда это действительно так, но нужно помнить, что причиной возникновения кашля может быть и совсем другая болезнь, особенно если он наблюдается у человека в возрасте. В этой статье мы расскажем о том, о чем может свидетельствовать наличие столь характерного симптома, а также в каких случаях нужно незамедлительно обратиться за помощью к врачу-специалисту.
Достаточно часто долгий кашель может быть симптомом таких заболеваний, как бронхит или бронхиальная астма. Но для постановки точного диагноза необходимо пройти обследование у грамотного и квалифицированного врача. При этом кашель может быть свидетельством наличия у престарелого человека заболевания крови, проблем с сосудами, рака, аллергических реакций или же проблем в работе почек.
По статистике, большинство пациентов преклонного возраста, страдающих от постоянного кашля, оказываются больны хроническим обструктивным заболеванием легких. В наши дни на борьбе с данным недугом сконцентрирована работа многих врачей-пульмонологов. Дело в том, что в отличие от астмы, которая эффективно лечится при помощи специализированных базовых препаратов, ХОБЛ представляет собой настоящую угрозу для людей старше шестидесяти.
Если говорить о хроническом обструктивном заболевании легких, то следует отметить, что достаточно часто эта болезнь начинается с сильного и беспокоящегося кашля. К сожалению, многие люди не уделяют этому достаточно внимания, принимая данный симптом за признак простуды или же характерный кашель курильщикам. В этом случае человек обращается к специалисту лишь при затруднении дыхания и возникновении воспаления.
Можно ли считать отдышку симптомом болезни сердца?
- Флюорография;
- Исследование мокроты;
- Томография;
- Исследование функции внешнего дыхания (спирометрия).
Кроме того, наши специалисты внимательно наблюдают за состоянием вашего близкого человека, беседуют с ним на тему его самочувствия. Это важно, ведь о многом можно узнать даже из простого разговора. К примеру, при проблемах с легкими человек может испытывать затруднительное дыхание и мучиться от кашля ночью, когда находится в положении лежа. В то же время у людей с нарушениями работы сердца подобные признаки проявляются лишь в сидячем положении.

При диагностировании у пожилого человека такого заболевания как ХОБЛ обязательно проводится специализированная противовоспалительная терапия. При обнаружении недуга на начальной стадии и качественной медицинской помощи болезнь может излечиваться полностью. К сожалению, если недуг был замечен уже на поздних стадиях, то вылечить его практически невозможно.
В то же время это не означает, что ничем помочь такому больному уже нельзя. Даже на последних стадиях необходимо проводить лечение, которое позволит улучшить качество жизни пожилого человека. Обычно в таких случаях больные пользуются специальными ингаляторами, которые позволяют избавиться от неприятных симптомов болезни, а также улучшить общее самочувствие.
В качестве примера можно привести тот факт, что во многих западных странах некоторые ведущие спортсмены являются астматиками, испытывающими проблемы с дыханием. Они в течение всей своей жизни проходят периодические курсы лечения, что в прочем не мешает им не только наслаждаться своей жизнью, но и добиваться больших успехов в профессиональном спорте.

Люди, которые находятся в группе риска, должны внимательно относиться к своему здоровью. К примеру, одним из серьезных недугов, способных привести к осложнениям с дыханием является грипп. Поэтому важно во время сезонных эпидемий этой болезни избегать мест скоплений людей, а также заранее позаботиться о наличии прививок против данного вируса.
Требуется круглосуточный квалифицированный уход?
Оставьте заявку на подбор пансионата.
Пневмония у пожилых людей – это острое инфекционное заболевание, которое вызывают различные микроорганизмы. Патологический процесс развивается в респираторных отделах лёгких. Заболевание протекает со скудной клинической симптоматикой, поздно диагностируется и часто приводит к осложнениям. В Юсуповской больнице созданы комфортные условия для лечения пациентов пожилого возраста: уютные палаты со всеми удобствами, оснащённые кондиционерами, внимательное отношение персонала, диетическое питание, учитывающее возрастные особенности организма.

Обследование и лечения пожилых людей с пневмонией проводят кандидаты и доктора медицинских наук, врачи высшей категории. В клинике терапии пациенты имеют возможность пройти все исследования. Пульмонологи применяют индивидуальные схемы лечения, учитывающие европейские рекомендации по лечению пневмонии у лиц пожилого возраста.
При состояниях, угрожающих жизни, пациентов переводят в отделение реанимации и интенсивной терапии, где врачи круглосуточно оценивают их состояние с помощью современных кардиомониторов. Всем пациентам пожилого возраста с пневмонией проводят кислородотерапию. При наличии показаний выполняют искусственную вентиляцию лёгких. С этой целью используют переносные и стационарные аппараты ИВЛ экспертного класса.
Симптомы воспаления лёгких у пожилых людей
Пневмония у пожилых людей проявляется легочными и внелегочными симптомами. Заболевание начинается с подъёма температуры до субфебрильных цифр. У большинства пациентов пожилого возраста, страдающих воспалением лёгких, не бывает лихорадки. Кашель вначале сухой, затем становится влажным, с выделением небольшого количества мокроты. У пожилых людей после инсульта или страдающих болезнью Альцгеймера угнетается кашлевой рефлекс и кашля может не быть вовсе. Одышка иногда является единственным проявлением пневмонии у пациентов пожилого возраста. При развитии плеврита пациентов беспокоит боль и ощущение тяжести в грудной клетке.
Грудная клетка с поражённой стороны отстаёт в акте дыхания. Во время пальпации определяется бронхофония. При перкуссии отмечается укорочение легочного звука над очагом поражения. Аускультативная картина пневмонии зависит от распространённости и стадии патологического процесса. Может выслушиваться ослабленное везикулярное дыхание, разнокалиберные хрипы, крепитация. При плеврите слышен шум трения плевры. У пожилых людей признаки пневмонии, определяемые во время физикального обследования, могут быть не выраженными или отсутствовать.
Трудность клинической диагностики пневмонии у пожилых людей заключается в том, что у них в большинстве случаев имеет место фоновая патология: сердечная недостаточность, хроническая обструктивная болезнь лёгких, бронхоэктатическая болезнь.
Бронхиальное дыхание с хрипами может говорить не о пневмонии, а о пневмосклерозе. При левожелудочковой недостаточности, как и при пневмонии, могут выслушиваться влажные мелкопузырчатые хрипы. Врачи Юсуповской больницы проводят комплексное обследование пациентов пожилого возраста, при помощи которого устанавливают причину легочной симптоматики.
Воспаление лёгких у пожилых людей проявляется следующими внелегочными симптомами:
- апатия;
- сонливость;
- заторможенность;
- утрата аппетита;
- спутанность сознания (иногда сопор).
При пневмонии у пожилых людей могут лидировать проявления декомпенсации фоновых заболеваний. У пациентов с хронической болезнью лёгких может усилиться кашель, появиться дыхательная недостаточность. Если фоновым заболеванием является застойная сердечная недостаточность, её симптомы могут стать более выраженными. При наличии сахарного диабета у больных пневмонией может развиться ацидоз, а при хроническом пиелонефрите – развиваться или прогрессировать почечная недостаточность.
Диагностика пневмонии у лиц пожилого возраста
Основным диагностическим критерием, позволяющим установить пневмонию у пожилых людей, являются рентгенологические признаки воспаления лёгких. В Юсуповской больнице пожилым пациентам с пневмоний выполняют крупнокадровую флюорографию или рентгенографию в двух проекциях. Достоверным признаком воспаления лёгких является очаговое или распространённое затемнение с нечёткими размытыми контурами, обусловленное инфильтрацией ткани лёгкого.
Рентгенологические симптомы пневмонии у пожилых людей изменяются в зависимости от стадии болезни. В период разгара в поражённом участке легочной ткани на рентгеновском снимке можно увидеть лёгкое неинтенсивное затемнение в виде дымки. Со временем появляется участок более интенсивного затемнения с нечёткими контурами. По мере разрешения воспаления участок инфильтрации в лёгких становится всё более неоднородным, уменьшается в размерах и исчезает. На рентгеновских снимках у пожилых пациентов можно увидеть участки склероза, спайки, соединительнотканные тяжи, деформацию легочного рисунка, которые могут быть признаком перенесенной ранее пневмонии.
В общем анализе крови у пожилых людей, страдающих пневмонией, может не быть изменений, характерных для воспаления лёгких. Уменьшение лейкоцитов является неблагоприятных прогностическим признаком. При биохимическом исследовании крови можно обнаружить С-реактивный белок.
Мазок мокроты весьма информативен, если на нем обнаружено много клеток, принимающих участие в воспалительном процессе и однотипная микрофлора. Но у пожилых людей могут высеваться анаэробные кокки, палочки, пневмококки, стафилококки, гемофильная палочка, которые обитают в верхних дыхательных путях. Идентифицировать возбудителей пневмонии можно при окраске по Граму. Сложность заключается в том, что пожилые люди часто не могут собрать мокроту для бактериологического исследования, а бронхоскопия у них сопряжена с риском осложнений.
Лечение пневмонии у пожилых людей
Пациентов пожилого возраста с пневмонией госпитализируют в клинику терапии. Им, не дожидаясь результатов микроскопического исследования мокроты, назначают стартовую антибактериальную терапию. Пациентам старше 60 лет с сопутствующими заболеваниями назначают макролидные антибиотики в сочетании с цефалоспоринами ІІ–IV поколения, β-лактамные антибиотики (имипенем + циластатин натрия, амоксициллин + клавулановая кислота), или левофлоксацин. Пожилых пациентов с тяжёлым течением пневмонии госпитализируют в отделение реанимации и интенсивной терапии. Им назначают макролиды в сочетании с цефалоспоринами ІІ–IV поколения, фторхинолоны (пефлоксацин, ципрофлоксацин, левофлоксацин) или аминогликозиды.
Быстрейшему рассасыванию воспалительного инфильтрата в лёгких способствует восстановление дренажной функции бронхов. С этой целью врачи Юсуповской больницы назначают отхаркивающие и муколитические средства. Хорошим эффектом обладают раствор калия йодида, корень алтея, мукалтин, бромгексин, ацетилцистеин. При выраженном бронхоспазме назначают бронходилататоры. Внутривенно вводят 2,4% раствор эуфиллина, внутрь пациенты принимают препараты теофиллина продлённого действия. Приступы удушья прерывают с помощью селективных стимуляторов бета2-адренорецепторов в виде дозированных аэрозолей (сальбутамола, беротека, вентолина).
Поскольку пневмония у пожилых людей протекает на фоне выраженного иммунодефицита, им назначают иммунокорригирующие средства: продигиозан, Т-активин, тимоптин и другие иммуномодуляторы. Пациентам пожилого возраста обязательно делают инъекции кордиамина, сульфокаина, коргликона. С первых дней пребывания пациента в клинике терапии ему проводят дыхательную гимнастику, лечебную физкультуру, делают массаж. Ускоряют разрешении пневмонии физиотерапевтические процедуры: органный электрофорез, импульсная УВЧ-терапия, магнитофорез антибактериальных препаратов в дыхательную систему, ультрафиолетовое облучение грудной клетки.
Пульмонологи индивидуально подходят к лечению каждого больного, учитывают возрастные изменения, сопутствующую патологию, тяжесть течения пневмонии. Звоните по телефону Юсуповской больницы, где опытные врачи занимаются лечением пожилых пациентов с пневмонией.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
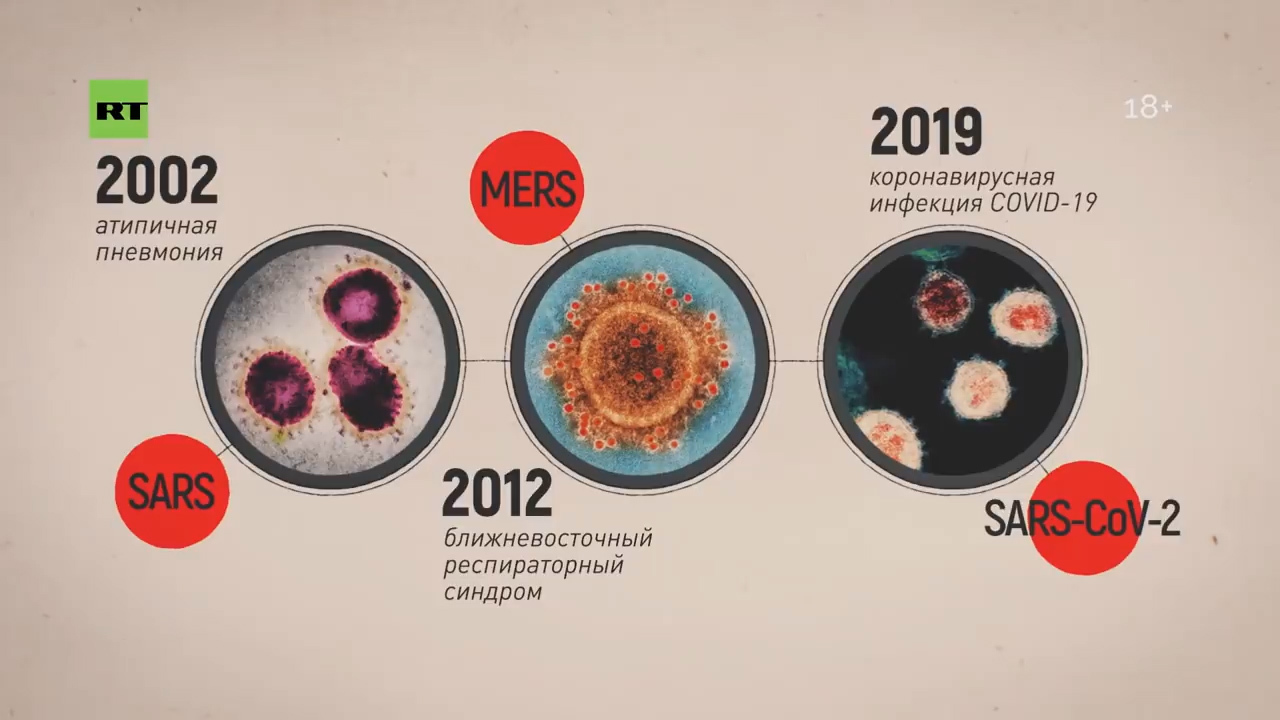
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
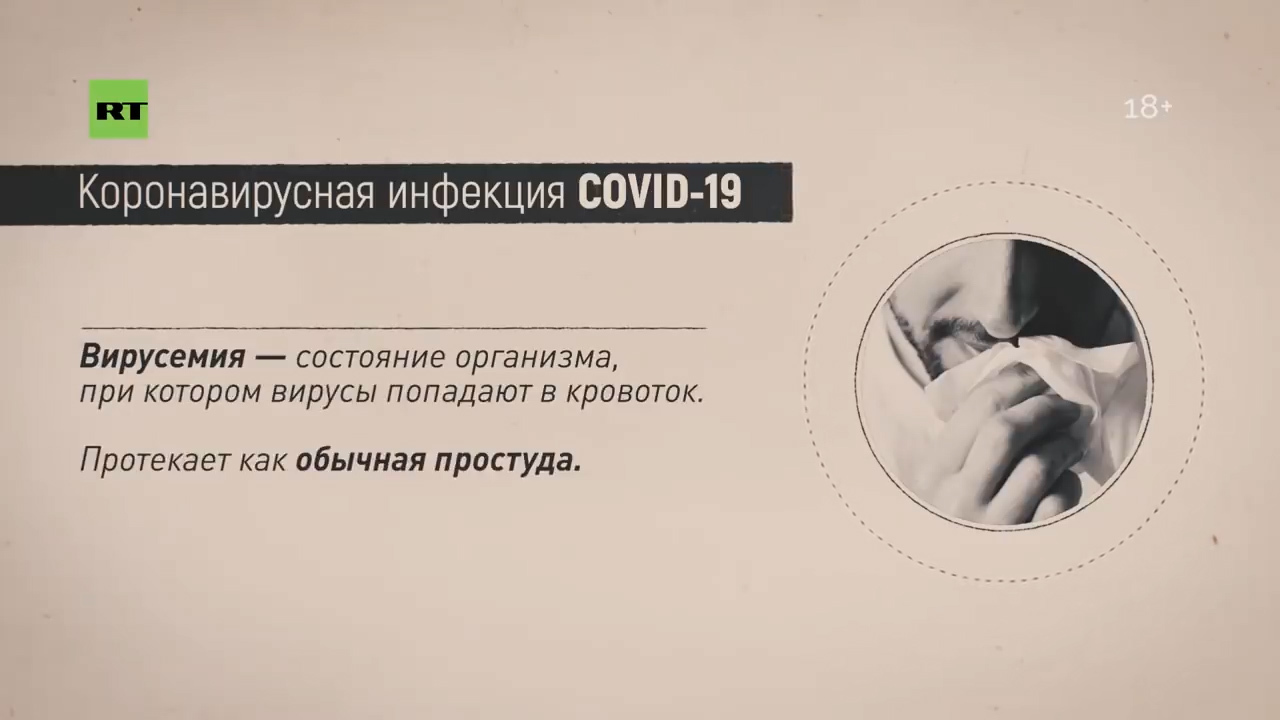
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


