Инфекция всех слизистых участков
Вирусные заболевания в настоящее время – одни из самых частых поражений в стоматологической клинике.
Многочисленные вирусные инфекции приводят к изменениям в ротовой полости. В частности, при инфекционном мононуклеозе, если он протекает с ангиной, на слизистой ротовой полости практически всегда обнаруживается петехиальная сыпь.
При тяжелом течении гриппа наблюдается гиперемия и цианоз зева. Гиперемия носит разлитой характер, обычно более яркой она бывает в области дужек, распространяется на мягкое небо и заднюю стенку глотки. Иногда у больных отмечается мелкая зернистость мягкого неба, реже язычка и дужек. К 3-4 дню болезни гиперемия слизистых уменьшается, остается лишь инъекция сосудов. На этом фоне более заметной становится зернистость мягкого неба, нередко видны точечные кровоизлияния.
Вирусы простого герпеса, ветряной оспы и опоясывающего лишая, вирусы Коксаки группы А, везикулярного стоматита могут протекать остро, хронически и латентно часто дают сходную клиническую картину в ротовой полости. Основной морфологический элемент поражения – везикула, которая переходит в эрозию – афту.
Простой герпес – самое распространенное вирусное заболевание. Вирус простого герпеса обнаруживается чувствительными методами у почти 90% взрослых людей. Наиболее восприимчивы дети в возрасте от 6 месяцев до 3 лет. Возможны вспышки острого герпетического стоматита (вирус простого герпеса первого типа) в детских дошкольных учреждениях.
Клинически герпетическая инфекция (герпетический гингивостоматит) в полости рта проявляются в двух формах: острого герпетического (афтозного) стоматита и хронического рецидивирующего герпеса (рецидивирующий герпетический стоматит).
Острый герпетический стоматит начинается остро после инкубационного периода, длящегося в среднем 4 дня. Температура повышается от 37 до 41 0 С, через 1-2 дня возникает боль в полости рта, которая усиливается при еде или разговоре. Визуально слизистая оболочка гиперемирована, отечна. Мелкие везикулы, единичные или группами в количестве от 2 до несколько десятков. Везикулы часто пропускают при осмотре, но они быстро переходят в эрозию (афту). Эрозии могут переходить в язвы, которые при присоединении вторичной инфекции становятся глубокими некротическими. Характерно диффузное поражение десен в виде катарального гингивита. Клиническое выздоровление без интенсивной терапии наступает через одну-три недели, при этом афты заживают без рубцов.
Клинический диагноз подтверждают с помощью исследования содержимого пузырьков методом иммунофлуоресценции, ПЦР, реже электронной микроскопии.
В начале заболевания антитела не обнаруживают, но через несколько недель титр их нарастает. Диагностическое значение имеет рост титра антител в ИФА или выявление при первичной инфекции IgM. Вирусологический метод на культуре клеток используют редко.
Лечение. Острый герпетический стоматит излечивается часто спонтанно, но терапия улучшает течение болезни, предотвращает вторичные осложнения. Препаратом выбора являтся ацикловир. Можно местно применять интерферон. Для профилактики вторичной инфекции используют антисептические препараты, например 0,5% перекись водорода.
Хронический рецидивирующий герпес возникает на фоне ослабления макроорганизма после заболеваний, травм, интоксикации, стресса и т.п. у лиц в любом возрасте ранее инфицированных вирусом простого герпеса.
Частота и тяжесть клинических проявлений варьирует в широких пределах. Наиболее часто рецидив протекает с высыпанием мелких групп везикул, диаметром 1-2 мм на гиперемированном фоне без общих проявлений. Наиболее часто везикулы появляются на красной кайме губ, коже вокруг губ, твердом небе, языке, щеке.
При вирусологической диагностике исследуют содержимое пузырьков и соскобов, мазков-отпечатков, где обнаруживают в большом количестве гигантские клетки. Остальные методы такие же, как и при диагностике острого герпетического стоматита.
Лечение направлено на предотвращение рецидивов. Используют местную аппликацию противовирусных препаратов. Можно вводить противогерпетическую вакцину (содержит инактивированный вирус простого герпеса первого типа). Также применяют человеческий нормальный гамма-глобулин.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) вызывается вирусом герпеса 3 типа. Различают две клинические формы заболевания: ветряная оспа (первичный контакт с вирусом) и опоясывающий герпес (у ранее болевших ветряной оспой). Инфекция передается контактным или воздушно-капельным путем. Изолированно слизистая полости рта поражается редко, в процесс вовлекаются ганглии некоторых черепных и межпозвоночных нервов, соответствующие участки кожи.
После инкубационного периода от одной до двух недель на фоне общих симптомов (недомогание, головная боль, озноб, температура до 39 0 С) появляются жгучие приступообразные боли по ходу пораженных нервов. Обычно через 1-5 дней на отечной гиперемированной коже высыпают везикулы диаметром от 1 до 6 мм в виде цепочки или гирлянд. Одновременно множественные везикулы появляются в полости рта на фоне гиперемированной слизистой. Везикулы вскрываются и образуют эрозии, покрытые фибринозным налетом. Заболевание протекает в среднем две-три недели с обычно благополучным исходом. После заболевания возникает стойкий длительный иммунитет.
Диагностика герпетической инфекции обычно проводится по типичной клинической картине заболевания.
Вирусологическая диагностика базируется на выделении вируса в культуре клеток с последующей идентификацией в РН, РИФ, РСК. Серологические методы основаны на определения нарастания титра антител в ИФА, а также определении класса антител (IgM – при ветряной оспе и IgG – при опоясывающем лишае)
Лечение. Назначают противовирусные препараты: ацикловир или видарабин в больших дозах, используют интерферон. Местно применяют антисептические растворы.
Профилактика. Неспецифическая профилактика – изоляция больных. Детям в возрасте до года вводят вакцину, а контактным лицам – донорский гамма-глобулин.
Герпангина (везикулярный фагингит, афтозный фарингит) вызывается вирусом Коксаки группы А. Заражение чаще происходит воздушно-капельным путем. Заболевание протекает остро. На фоне общей слабости, головной боли, температуры до 40 0 С возможны миалгические боли в области живота. На слизистой оболочке язычка, миндалин, передних небных дужек, задней стенке глотки появляются гиперемия, высыпание мелких везикул герпетического типа, которые быстро вскрываются, переходя в эрозии, отмечается болезненность при глотании. Заболевание протекает обычно не более одной недели.
Диагностика проводится вирусологическим методом с выделением вируса из носоглоточного смыва путем заражения материалом мышей сосунков и культур клеток. Идентификацию проводят в реакции нейтрализации по биопробе и на культуре клеток со специфическими типовыми антисыворотками. Серологическую диагностику проводят по нарастанию титра антител в парных сыворотках в ИФА, РПГА, РН.
Лечение. На фоне симптоматической терапии назначают противовирусные препараты и растворы антисептиков для полоскания рта.
ВИЧ–инфекция.
Большинство поражений полости рта при ВИЧ-инфекции сопровождается образованием изъязвлений, которые развиваются у 50% инфицированных и у 80% больных на стадии СПИДа.
Среди возбудителей, поражающих слизистые оболочки полости рта, основное значение имеют вирусы семейства Herpesviridae: вирусы простого герпеса, опоясывающего лишая, цитомегалии, вирус Эпштейна- Барр.
Вирусные стоматиты у ВИЧ-инфицированных протекают в тяжелой форме и часто осложняются бактериальными суперинфекциями. Из-за сильных болей при изъязвлении слизистых оболочек нарушаются процессы жевания и проглатывания пищи, что усугубляет истощение.
У 40-60 % ВИЧ-инфицированных выявляются грибковые поражения слизистой ротовой полости. Основной возбудитель – Candida albicans, часто он обнаруживается в ассоциациях с другими видами – С. tropicalis, C. parapsilosis и др. Кандидозные инфекции протекают в виде молочницы, ангулярного хейлита, атрофического и хронического гиперпластического кандидозов. При атрофическом кандидозе на твердом небе и спинке языка формируются ярко-красные очаги поражения. Хронический гиперпластический кандидоз характеризуется симметричным расположением красных и белах пятен на слизистой оболочке щек. При ангулярном хейлите в углах рта появляются покраснения и трещины.
У ВИЧ-инфицированных помимо банальных стафилококковых и стрептококковых инфекций, развиваются некротизирующие гингивиты и периодонтиты, вызываемые видами микроорганизмов из различных родов и семейств: Mycoplasma salivarium, Pseudomonas spp., Klebsiella spp., Enterobacter spp.
У трети больных СПИДом слизистая полости рта является местом первичной сосудистой опухоли – саркомы Капоши. В процесс часто вовлекаются твердое небо и прилегающие к нему десны, однако язык, губы и слизистая щек поражаются редко. Поражения обычно безболезненны, некоторые очаги могут изъязвляться и кровоточить. Саркома Капоши может сочетаться с кандидозным стоматитом.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Данные статистики ВОЗ свидетельствуют: различные виды заболеваний полости рта диагностируются у 90% населения планеты. Рассматриваемым патологиям подвержены пациенты всех возрастов. Аномалии локализуются в мягких и твердых тканях, проявляются повторно после кажущегося выздоровления, при отсутствии терапии вызывают развитие тяжелых осложнений.

Общие понятия
Согласно медицинской литературе, к болезням полости рта относятся патологии зубов, десен, языка и слизистых оболочек. Заболевания имеют вирусную, инфекционную или грибковую этиологию, возникают вследствие развития в организме воспалительных процессов, появления онкологических новообразований. Единой классификации аномалий нет: большинство ученых дифференцируют заболевания, выявляемые в ротовой полости, по разнородным признакам.
В перечне основных факторов, влияющих на появление патологий в полости рта — ослабленный иммунитет, погрешности в питании, гормональные сбои, наличие вредных привычек, прием антибактериальных и антимикробных препаратов без назначения врача, генетическая предрасположенность. Помимо этого, аномалии могут быть вызваны особым состоянием организма — беременностью и периодом лактации.
Дополнительными факторами, способными спровоцировать развитие оральных болезней, являются:
- переохлаждение;
- частые стрессы;
- авитаминоз и нехватка микроэлементов;
- аллергические реакции;
- патологии внутренних систем организма;
- механические травмы твердых, мягких тканей во рту;
- повышенная вязкость слюны;
- некачественно проводимые гигиенические мероприятия;
- отказ от своевременного посещения стоматолога.
Заболевания слизистой оболочки ротовой полости инфекционной этиологии — частые спутники ВИЧ, СПИДа.
Рассматриваемые болезни характеризуются наличием ряда общих симптомов. Обычно на приеме у врача пациенты жалуются на сухость и дискомфорт во рту, проявляющиеся в ходе общения с собеседником, во время питья либо употребления пищи.
К дополнительным признакам развития патологического процесса относятся:
- упадок сил;
- снижение работоспособности;
- бессонница;
- повышение температуры тела;
- нарушение вкусового восприятия;
- увеличение лимфоузлов;
- неприятный привкус временного либо постоянного характера.
Воспаление языка сопровождается отечностью пораженного органа, чувством онемения. О наличии инфекционных заболеваний слизистых оболочек полости рта свидетельствуют боли в месте локализации недуга, появление гнойников, ран, язв, плотной пленки и творожистого белого налета, затруднение слюноотделения. Кровоточивость десен, дискомфорт при проведении гигиены — признаки, сигнализирующие о развитии патологий зубов или десен.
Виды патологий
В зависимости от типа микроорганизмов, вызвавших появление аномального состояния, все болезни, выявляемые в ротовой полости, условно дифференцируются на инфекционные и грибковые. Дополнительно выделяют стоматологические проблемы, аллергические реакции и онкологические заболевания, этиология которых не получила клинического подтверждения.
Инфекционная группа заболеваний объединяет болезни, возникающие вследствие роста и развития в пораженных тканях бактериальных, вирусных колоний. В перечне наиболее распространенных заболеваний — стоматиты, гингивиты, глосситы, фарингиты. Основные причины их появления — некачественное проведение процедур по уходу за деснами, языком и зубами, а также прогрессирование патологий внутренних органов, преимущественно расстройств ЖКТ — язвенной болезни, гастрита, энтероколита.
Чтобы избежать появления инфекционных заболеваний, следует проходить регулярные профилактические медосмотры, посещать стоматолога.
Стоматит относится к числу аномалий, развивающихся у пациентов разного возраста. Выделяют несколько видов болезни. В перечне часто встречающихся стоматитов:
- Афтозный. Вызывается вирусом простого герпеса. Первичные симптомы рассматриваемой инфекции полости рта — отек слизистой оболочки, гиперемия тканей. По мере развития появляются болезненные, покрытые фибринозным налетом эрозии (афты). Второе название поражения — герпетический стоматит.
- Везикулярный. Признаки схожи с вышеописанными симптомами. Выявляется по наличию мелких пузырьковых высыпаний, преобразующихся в эрозии. Патология имеет герпетическую природу.
- Катаральный. При попадании инфекции в ротовую полость развивается отек слизистых оболочек, появляется налет светло-желтого оттенка.
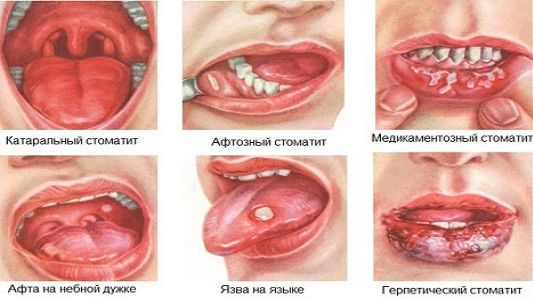
Определить вид стоматита самостоятельно нельзя. При первых признаках заболевания следует немедленно обращаться к врачу.
Воспаление десен провоцируется химическими, механическими, инфекционными факторами. Гингивиты, активизировавшиеся вследствие жизнедеятельности патогенных агентов, встречаются преимущественно у детей и молодых людей и либо проявляются как самостоятельные патологии, либо сигнализируют о развитии других недугов, в том числе пародонтоза.

Признаки гингивита:
- отечность;
- воспаление слизистой оболочки десенного края;
- неприятный запах изо рта;
- кровоточивость тканей.
Стоматологи выделяют острую и хроническую форму гингивита. Последняя отличается длительностью течения, слабостью симптоматики.
Глоссит – большая группа патологий, вызывающих нарушение структуры и изменение цвета языка. В группе риска — лица, отказывающиеся от регулярных гигиенических процедур. Инфекция проникает в толщу тканей языка при наличии травм, воспаления в ротовой полости или системе ЖКТ.
Предотвратить возникновение глоссита можно посредством ежедневного использования флоссов, гигиенических ополаскивателей, качественных зубных паст.
Хронические и острые формы фарингитов, тонзиллитов (ангин), ларингитов сопровождаются ухудшением общего состояния больного, появлением сухости во рту, дискомфортом и першением в горле. Наиболее подвержены развитию перечисленных патологий дети и лица с ослабленным иммунитетом. Избежать появления аномалии поможет закаливание, занятие спортом, прием витаминов.

Незащищенные орально-генитальные контакты — причина заражения полости рта венерическими инфекциями. При указанном виде интимных отношений от больного к здоровому партнеру передаются:
- гонорея;
- сифилис;
- цитомегаловирус;
- хламидиоз;
- вирус папилломы человека;
- ВИЧ.
О наличии болезни свидетельствует налет на миндалинах, увеличение лимфоузлов. При глотании болит корень языка, горло. При отсутствии лечения возбудитель быстро распространяется, а недуг становится хроническим.
Возбудителями грибковых заболеваний слизистых оболочек ротовой полости являются дрожжеподобные микроорганизмы Candida, пенициллы, аспергиллы. Инфекционные агенты относятся к группе сапрофитов, приобретающих патогенные свойства и вызывающих микотический процесс только при определенных условиях. В числе факторов, активизирующих их жизнедеятельность — ослабление иммунитета, лечение кортикостероидами и антибиотиками, наличие заболеваний.
Поражение плесневыми грибами встречается в 2% случаев от общего числа осмотренных пациентов. Самым распространенным недугом, локализующимся на слизистых оболочках, является кандидоз.

По характеру течения болезнь дифференцируется на 3 формы:
- Псевдомембранозную или острую. К основным признаками ее развития относят сухость внутренних поверхностей неба, губ, щек, языка и образование в указанных зонах творожистого налета белого цвета. Больной ощущает зуд, жжение.
- Гиперпластическую или хроническую. Отличается появлением бляшек, плотно спаянных с тканями. Попытки удалить налет вызывают кровоточивость слизистых оболочек.
- Атрофическую. Выявляется у пациентов, пользующихся съемными ортопедическими конструкциями. В перечне симптомов — пересыхание, воспаление поверхности слизистой оболочки полости рта.
Дрожжеподобные микроорганизмы могут вызывать грибковый глоссит, ангину, ангулярный инфекционный хейлит. Последний из перечисленных недугов поражает красную кайму губ. При открывании рта больные испытывают сильный дискомфорт. Поверхностные эрозии, выявляемые в начале заболевания, по мере прогрессирования хейлита распространяются на кожные покровы подбородка.
Во избежание развития грибковых патологий эксперты рекомендуют укреплять иммунитет, избегать стрессов и переохлаждений.
Болезни в полости рта выявляются и у больных, отказывающихся от регулярного посещения стоматологии. Пародонтиты и пародонтозы в отсутствии лечения ухудшают состояние десен, оголяют шейки зубов, нарушают строение челюсти. В перечне дополнительных признаков наличия заболеваний — отеки и кровоточивость тканей. При постоянном откладывании визита к врачу можно потерять зубы, расположенные в месте локализации воспаления.

Развитие кариозных процессов сопровождается изменением состава микрофлоры ротовой полости. В кариозных отверстиях формируется зубной налет, играющий существенную роль в активизации ранее перечисленных заболеваний. Избежать прогрессирования проблемы можно лишь путем посещения клиники.
К числу болезней, наблюдаемых в полости рта, относится и красный плоский лишай — аномалия, причины возникновения которой не выяснены. Клиническая картина проявления недуга отличается рядом особенностей:
- В начальной стадии на слизистых оболочках полости рта появляются высыпания — небольшие папулы.
- Прогрессирование патологии ведет к увеличению зон поражения, их слиянию.
- На тканях образуются полосы, бляшки с ороговевшей серовато-белой поверхностью, выступающие над уровнем слизистых оболочек.
Схемы лечения лишая выбираются индивидуально, с учетом состояния пациента.
Среди недугов, изменяющих структуру слизистой оболочки полости рта — заболевания, являющиеся следствием аллергических реакций. В их числе — синдромы Рейтера, Лайелла, экссудативная эритема. Провоцирующими факторами, вызывающими аномальные состояния, являются микробная, контактная и лекарственная аллергии. Схемы терапии болезней включают изучение аллергологического статуса, устранение источника негативного воздействия.
Уровень заболеваемости раком полости рта варьирует от 2 до 4% от общего количества выявляемых в России онкопатологий. На ранней стадии болезнь протекает скрыто. Дальнейшее ее развитие сопровождается появлением локальных болей, кровотечений, язв. В более позднем периоде дискомфортные ощущения усиливаются, начинают отдавать в скулы, виски, лоб. Исход онкопатологий зависит от стадии выявленного процесса, общего состояния больного.
Схемы лечения заболеваний полости рта и языка
Лечение инфекций во рту подразумевает задействование комплекса препаратов. Медработники рекомендуют обрабатывать появившиеся очаги воспаления антисептиками (Мирамистином, Хлоргексидином, Фурацилином, Гексоралом) и настоями сырья лекарственных растений (календулы, ромашки, шалфея).
Развитие вирусных недугов в полости рта пресекается применением Фамвира, Валацикловира, Ацикловира. При выявлении хронической патологии задействуют антибиотики — Ципрофлоксацин, Аугментин, Амоксиклав. Для лечения микотических заболеваний полости рта и языка используют препараты Нистатин, Леворин.
Для ускорения процесса регенерации врачи включают в схемы терапии масла шиповника и облепихи, мазь с прополисом, препарат Солкосерил. Зуд, жжение и отечность минимизируются с помощью антигистаминов (Тавегила, Цетиризина), боль — анальгетиков и НПВС (Найза, Аспирина, Ибупрофена).
Лечить стоматологические патологии следует при обнаружении их первых признаков. Пораженные кариесом зубы пломбируют, не подлежащие восстановлению единицы зубного ряда удаляют.
Купировать развитие патологий помогает соблюдение особой диеты. Меню больного не должно состоять из излишне горячих блюд, острых соусов, кислых заправок. Прием алкогольных напитков запрещен.
В перечне разрешенных продуктов — молоко, овощи (отварные), крупы в виде каш. Закрепить достигнутый эффект помогут поливитаминные комплексы и фитотерапия.
К профилактическим мерам, помогающим избежать развития патологий в полости рта, относятся:
- качественное проведение гигиенических процедур;
- отказ от курения и алкоголя;
- соблюдение основных правил ЗОЖ;
- регулярное посещение диспансерных осмотров.
При первых признаках развития заболевания ротовой полости следует немедленно обратиться к врачу: своевременная диагностика и адекватная терапия помогут пресечь развитие недуга на раннем этапе.
Заболевания слизистой оболочки полости рта включают в себя не только привычные для каждого стоматолога, но и такие заболевания как кандидозы, хейлиты, стоматиты. Слизистая оболочка полости рта имеет и важное значение для оценки общего состояния пациента, его иммунитета. Ведь зачастую слизистая оболочка полости рта является чуть ли не первым местом проявления инфекционных заболеваний, таких как сифилис, туберкулез, скарлатина, дифтерия,гонорея. И здесь врачу – стоматологу следует не только качественно диагностировать инфекционное заболевание, чтобы оказать помощь человеку, но и предостеречь себя, дабы не произошло перекрестного инфицирования.

Туберкулез слизистой оболочки полости рта
Туберкулез слизистой оболочки полости рта возникает вследствие внедрения Микобактерии туберкулеза, она же Mycobacterium tuberculosis. Проще говоря, палочка Коха. Туберкулез слизистой оболочки полости рта является проявлением основного хронического заболевания – туберкулеза. В принципе, возникновение, проявление, течение и исход заболевания зависит от общего состояния организма, его реактивности и иммунитета.

Путь проникновения Микобактерии туберкулеза прост. Это либо эндогенное проникновение, то есть через кровь, лимфу; либо экзогенно ( воздушно – капельный путь).

Но слизистая оболочка полости рта не чувствительна к этой бактерии, мало восприимчива. Поэтому внедрение Микобактерии туберкулеза возможно только через слизистую полости рта, которая повреждена, воспалена, на которой уже имеются очаги воспаления: эритемы, язвы. То есть входными воротами для туберкулеза полости рта могут быть:
- Патологические карманы;
- Десна над прорезывающимися зубами;
- Рана после удаления зуба;
- Поврежденный эпителий вне зависимости от природы травмы.
Туберкулез как хроническое заболевание бывает первичным и вторичным. Так вот первичный туберкулез слизистой оболочки полости рта чаще всего встречается у детей либо грудничков ( так как палочка Коха может попасть через молоко коров), либо у школьников 8 — 12 лет, в семьях которых есть люди, болеющие открытой формой туберкулеза.
Туберкулез слизистой оболочки полости рта может быть нескольких форм: это либо туберкулезная волчанка, либо милиарно – язвенный туберкулез, либо в виде туберкулезной язвы Эти две формы туберкулеза слизистой оболочки полости рта наиболее часто встречаемые.
Инкубационный период для возникновения туберкулезной язвы при туберкулезе слизистой оболочки полости рта длится от 8 до 30 дней. После этого промежутка времени на месте внедрения Микобактерии туберкулеза появляется язва. Размер язвы при туберкулезе слизистой оболочки ротовой полости достигает до 1,5 см в диаметре. Края туберкулезной язвы неровные, подрыты, могут быть плотными либо мягкими. Сама по себе язва при туберкулезе слизистой оболочки полости рта неглубокая, но болезненная. Дно туберкулезной язвы зернистое.

Форма язвы не всегда овальная, например, если проявление туберкулеза будет на переходной складке либо языке, скорее всего форма туберкулезной язвы будет щелевидная. Понятное дело, что реакция лимфатических узлов при туберкулезе слизистой оболочки полости рта будет положительная. Лимфоузлы увеличиваются в размерах, уплотняются, сперва они подвижны, но чем больше времени проходит со дня заражения, тем сильнее они спаиваются не только между собой, но и с кожей. При чем через время лимфатические узлы могут нагнаиваться и вскрываться.


Туберкулезная волчанка — явление проявляющееся в первую очередь на коже, чаще всего это кожа лица. Но есть и сочетанные формы, когда кроме кожи лица в процесс вовлекается и слизистая оболочка полости рта. Излюбленным местом для данной формы туберкулеза слизистой оболочки полости рта является десна и мягкое небо. Так что же искать на десне и мягком небе при подозрении на туберкулез? Ответ очевиден – туберкулезные бугорки!
Клиническая картина при туберкулезной волчанке достаточна ясна. На мягком небе – туберкулезный бугорок. Размер туберкулезного бугорка небольшой, часто сравнивается с булавочной головкой. Посмотрели, оценили цвет – желтовато – розовый. Необходимо пропальпировать. Туберкулезный бугорок окажется мягким.


Зачастую при туберкулезной волчанке туберкулезные бугорки располагаются группами на мягком небе. То есть они подвержены сливанию, быстрому распаду с обнажением язвенной поверхности. Язвенная поверхность при туберкулезной волчанке ярко – красного цвета, легко кровоточит, покрыта желто – серым налетом, при попытке снятия которого – боль.


На деснах туберкулезная волчанка проявляется также бугорками, но эти бугорки быстро превращаются в язвы, распростроняются на межзубные сосочки, край десны. Все те же признаками, что и при изъявлении бугорков на слизистой мягкого неба.
Миллиарно – язвенный туберкулез наиболее часто встречаемая форма вторичного туберкулеза у детей. Часто возникает у детей с открытой формой туберкулеза. То есть при кашле выделяется мокрота, в мокроте – Микобактерии туберкулеза, которые легко проникают через поврежденную слизистую полости рта.

Клиническая картина при миллиарно – язвенном туберкулезе характеризуется тем, что на слизистой облочке щек, на спинке и боковых поверхностях языка, так же и на мягком небе возникают красные точки. Эти красные точки при данной форме туберкулеза слизистой оболочки полости рта слегка выпуклые, возвышаются над нормальной слизистой оболочкой. Однако эта стадия быстро сменяющаяся, зачастую даже не заметна для глаза. Но эти красные точки изъязвляются, возникает язва. Часто эти язвы быстро растут на периферию, могут сливаться между собой. Язва при миллиарно – язвенной форме туберкулеза слизистой оболочки полости рта неправильной формы, с подрытыми неровными краями, дно может быть зернистое, слизистая вокруг язв отечна и гиперемирована.
Лечение туберкулеза слизистой оболочки ротовой полости, конечно же, в первую очередь должно быть направлено на лечние общего туберкулеза, то есть в специальном лечебном учреждении. Врач – стоматолог должен выявлять таких пациентов и организовывать диспансерное наблюдение.
Сифилис слизистой оболочки полости рта
Сифилис слизистой оболочки полости рта является проявлением общего хронического заболевания, которое затрагивает весь организм. В принципе, все врачи, как общей практики, так и стоматологи, знают: мнение о том, что сифилис может проявиться только на половых органах, является заблуждением.

Сифилис в 21 веке является медико – социально проблемой.
Клиническая картина сифилиса в первую очередь зависит и отличается, конечно же, от периода сифилиса. В развитии сифилиса выделяют 3 периода. Каждый период имеет свои особенности в проявлении и лечении заболевания. Нужно помнить о том, что в отдельную группу сифилитической болезни относят и врожденный сифилис.
Для развития клинической картины сифилиса необходимо, чтобы прошло около 3 – 4 недель, что является инкубациионным периодом сифилиса. Но возможно как его укорочение до 1 – 1,5 недель, так и удлинение до полугода.
Клиническая картина первичного периода сифилиса связана с возникновением на месте, где внедрилась трепонема, появлением твердого шанкра – первичной сифиломы.

Первичная сифилома будет клинически заметна в течение 1,5 — 2 месяцев, то есть около 6 – 8 недель. Как же выглядит твердый шанкр? В принципе твердый шакр может быть либо в виде язвы, либо в виде эрозии. Часто овальной либо округлой формы, может быть блюдцеподобным. Края всегда ровные, четкие. Сифилитический шанрк всегда находится на одном уровне со слизистой оболочкой полости рта.


Кроме того, первичный сифилис может проявляться не только в виде эрозии либо язвы, так же может быть обычной ссадиной. Излюбленными местами, когда первичный сифилис будет в виде ссадины являются углы рта – идентичен заедам, только в отличие от них, ссадина будет плотная у основания. На переходной складке – вытянутой формы, на языке – это средняя треть, одна ссадина, максимум две. Если же первичный сифилис проявится на деснах, то это будет язва, ярко – красного цвета, по длине своей соответствует ширине 1 – 2 зубов.
Очень редкие случаи проявления первичного сифилиса на миндалине. Однако! Первичный сифилис на миндалине характеризуется односторонним ее увеличением, безболезненностью, с наличием гнойных пробок.


При первичной сифиломе твердые шанкры могут близко располагаться друг от друга, сливаться, образуя герпетиформный шанкр. Это проявление первичного сифилиса наиболее редкое из всех проявлений в полости рта, что были ранее.
Если подытожить, то запомнить следует вот что: первичный сифилис – через 6 -8 недель после заражения. Первое его проявление – твердый шанкр (тут нужно еще раз прочитать описание твердого шанкра), который может располагаться на слизистой щек, неба, губ, переходной складке, языке и в редких случаях на миндалине. Лимфатические узлы увеличиваются через неделю после проявления твердого шанкра. Диагноз будет установлен только после выявления в пунктате шанкра, и лимфатических узлов – бледной трепонемы. Серологические реакции положительные через 4 -5 недель после заражения.
Вторичный период сифилиса характеризуется длительным течением, а именно от 3 до 5 лет. Вторичный период сифилиса начнется через 1,5 – 2 месяца после появления твердого шанкра. Важное отличие вторичного периода сифилиса от первичного не только элементами поражения, но и особенностью течения. Так как вторичный период сифилиса протекает волнообразно. Что это значит, а то, что во втором периоде сифилиса есть как активный период, когда есть элементы поражения, так и скрытый период, когда никаких элементов, видимых для глаз, нет.


Во время активного вторичного периода сифилиса клиническая картина будет характеризоваться наличием таких элементов, как розеолы, папулы, пустулы – вторичные сифилиды. Это элементы, возникающие как на коже, так и на слизистой оболочке. Очертания элементов при вторичном периоде сифиилиса округлые, ровные, границы четкие и резкие. По цвету от ярко – розового до алого и красного. Эти элементы не имеют возможности к сливанию друг с другом. Вторичные сифилиды быстро проходят, не вызывают зуда, не оставляют рубцов.
Вторичные сифилиды могут возникать кроме кожи и слизистой губ и щек на языке, мягком небе и миндалинах. Главной особенностью возникновения сифилид вторичных на этих местах является их постоянная тенденция к сливанию, образуя большие очаги поражения. Слизистая в этих местах гиперемирована, отечна, при глотании может возникать боль.

Однако наиболее частыми элементами поражения все же на слизистой являются папулы. Папулы при вторичном сифилисе округлые, плотные, безболезненные при пальпации, окруженные венчиком гиперемии. Размеры папул могут варьировать от 3 – 10 мм. Локализация различна.
Папулы могут возникать на языке, здесь есть некоторые свои особенности:
Клиническая картина третичного периода сифилиса наиболее сложная, характеризуется возникновением сифилитических гумм либо бугорков, склерозирующего глоссита. При этом сифилитические гуммы отличаются от вторичных сифилид более глубоким проникновением в коже и слизистых и во влечением в патологический процесс центральной нервной системы и других систем организма. Третичный сифилис может являться причиной возникновения паралича из – за необратимых деструктивных процессов.

Третичный период сифилиса, к счастью, встречается редко, так как пациенты обращаются за помощью на первой стадии заболевания. Третичный период сифилиса наблюдается у пациентов, которые прошли либо не качественное лечение сифилиса, либо незаконченное лечение. В литературе выделяют некоторые предрасполагающие факторы для возникновения третичного периода сифилиса:
- Детский либо старческий возраст;
- Алкоголзим;
- Наличие сопутствующей трудно излечимой патологии
Третичный период сифилиса длится 8 – 10 лет. Чтобы проявились сифилитические гуммы должен пройти не 1, а как минимум 3 месяца. Важной особенностью течения третичного периода является то, что после исчезновения гуммы остаются рубцы.
Если же возникает бугорок, то чаще всего на губах. Клиническая картина при бугорковом сифилисе: бугорки красно – синего цвета, первоначально располагаются поодиночке, со временем сливаются, после распада которых возникают язвы: болезненные, глубокие, небольшие, с подрытыми краями. Язва заживает – рубец на всю жизнь.

Сифилитические гуммы будут располагаться уже в полости рта. Их всегда мало. Либо группа, либо поодиночке. Размеры сифилистических губ небольшие, часто сравниваются с орехом. После распада гуммы возникает язва, которая имеет подрытые неровные края, часто покрыта грануляциями, на дне плотный синюшно – красный валик. Гуммы могут перфорироваться твердое/ мягкое небо при отсутствии лечения.

Чаще всего сифилитические гуммы возникают на языке, что приводит к развитию сифилитического склерозного глоссита. Язык утолщается, становится плотным и менее подвижным. Возникает стойкая деформация языка.
При распаде сифилитической гуммы на альвеолярном отростке возникает патологическая подвижность зубов, перкуссия будет положительной.
Врожденный сифилис возникает у детей при проникновении бледной трепонемы через плаценту от матери, которая более сифилисом. Внутриутробное заражения происходит на границе между 3 и 4 месяцами беременности.
Врожденный сифилис может быть ранним, то есть проявляется сразу же после рождения, в течение 1 – 2 месяцев; может быть поздним – проявляется в промежутке между 5 – 14 годами.
Клиническая картина раннего врожденного сифилиса весь вариабельна. В патологический процесс вовлекаются не только кожа и слизистые оболочки, но и кости, органы, центральная нервная система.

Если проявление на коже – это сифилитическая пузырчатка. Пузыри плотные, вокруг них лиловый ободок.


Проявление раннего врожденного сифилиса на коже подбородка либо губ характеризуется инфильтрацией Гохзингера. То есть возникает эритема либо в виде очага, либо в виде диффузии. После чего происходит развитии инфильтрации. Кожа становится плотной, теряет эластичность. Губы отекают, увеличиваются в размере. Губы изменяются и в цвете, появляется желтоватый оттенок. Если ребенок кричит, то это приводит к травме, так как возникают трещины. Трещины зачастую кровоточат, в последущем покрываются корками. Если лечение направленное на эпителизацию не эффективно, либо не проводится, то возникают рубцы Робинсона- Фурнье – радильаные рубцы в области углов рта.
Клиническая картина при позднем врожденном сифилисе проявляется в период от 5 до 14 лет, характеризуется наиболее тяжелыми изменениями, которые вызывают глубокие повреждения в тканях и органах.
Есть две группы симптомов, по которым можно диагностировать поздний врожденный сифилис:
- Достоверны признаки: триада Гетчинсона: кератит, зубы Гетчинсона, глухота;
- Вероятные признаки: околоротовые рубцы, ягодицеобразный череп, седловидный нос, саблевидные голени, кисетообразные первые моляры и клыки.
Лечение сифилиса должно проводится врачом – дерматологом в специализированных лечебных учреждениях. Стоматолог может осуществлять лишь местное лечение: гигиена полости рта, антисептические полоскания, устранение раздражителей.
Читайте также:


