Инструментальные методы диагностики ревматических заболеваний
Для диагностики ревматических заболеваний используются различные методы исследования, среди которых важнейшее место занимают лабораторно-инструментальные исследования.
Физикальное исследование
Основным симптомом ревматических болезней является боль в суставах, обусловленная патологическим процессом в суставах и околосуставных тканях. Возникновение болей нередко связано с физической перегрузкой сустава, растяжением его сухожильно-связочного аппарата, раздражением синовиальной оболочки остеофитами, микроциркуляторными расстройствами, изменяющимися метеорологическими условиями и обменными нарушениями в костях сустава.
Боли нередко имеют эмоциональную окраску, приводящую к развитию депрессии и психогенных артропатий, при которых отсутствуют органические изменения в суставах даже при многолетнем наблюдении. Диагностическое значение имеют характер, длительность, интенсивность и время появления болей. Так, при ревматоидном артрите боли имеют ноющий характер, усиливаются во второй половине ночи и уменьшаются после начала движения.
Характерным является чувство скованности в суставах по утрам. Деформирующий остеоартроз сопровождается тупыми, ноющими болями, усиливающимися к концу дня после физической нагрузки и в первой половине ночи. Боли уменьшаются к утру и в покое. Нередко больные жалуются на мышечную слабость в прилежащих к пораженным суставам областях.
Важное значение имеет тщательно собранный анамнез.
- Необходимо установить начало, течение и длительность заболевания. Подагра и инфекционный артрит развиваются внезапно, а ревматоидный артрит и деформирующий остеоартроз – постепенно. По течению поражение суставов может быть рецидивирующим (при подагре), мигрирующим (при ревматизме и вирусных артритах), непрерывно прогрессирующим (при ревматоидном артрите, синдроме Рейтера) и хроническим (при деформирующем остеоартрозе).
- Поражение суставов может быть острым (менее 6 недель) и хроническим (более 6 недель).
- Ревматические заболевания могут протекать с поражением одного (моноартрит), двух-трех (олигоартрит) и более чем трех суставов (полиартрит).
- Следует уточнить, перенес ли больной или члены его семьи какие-либо инфекции (носоглоточные, кишечные, урогенные) незадолго до возникновения симптомов поражения, выявить неблагоприятное воздействие внешней среды (охлаждение, инсоляцию, травмы).
Состояние больных может быть удовлетворительным, средней тяжести и тяжелым. При осмотре выявляют припухлость суставов, обусловленную воспалительным отеком синовиальной оболочки и мягких тканей, окружающих сустав, и иногда выпотом в суставные полости. При хроническом артрите развивается дефигурация (изменение формы) суставов вследствие гипертрофии синовиальной оболочки и фиброзно-склеротических процессов в периартрикулярной ткани. Возможно обнаружение деформации суставов – стойкое изменение формы суставов за счет костных разрастаний. Припухлость сустава следует отличать от припухлости околосуставных тканей. Пальпация и баллотирование позволяют иногда выявить выпот в полости суставов и отличить его от утолщения синовиальной оболочки, капсулы или кости. Нередко припухлость выявляется только с одной стороны сустава, что может быть обусловлено воспалительными изменениями связок, сухожилий или синовиальных сумок. Пораженные суставы необходимо сравнивать с симметричными здоровыми.
Признаком воспаления может быть повышение температуры кожи над суставом. Гипертермия обычно сопровождается изменением цвета кожи. Так, ярко-красная окраска кожи характерна для артрита большого пальца стопы у больных подагрой, малиново-красный – для псориатического артрита.
Обязательным при физикальном обследовании является определение объема движения каждого пораженного сустава. Определяют объем активных и пассивных движений во всех направлениях (сгибание, разгибание, отведение, приведение, супинация и пронация). Ограничение движений может быть связано с болью и выпотом, развитием фиброзных и костных анкилозов, главным образом при хроническом течении заболевания. При движении в суставах могут возникнуть щелчки, источником которых могут быть внутрисуставные образования или сухожилия. Например, трение между бедренной и большеберцовой костями может сопровождаться щелчками в коленном суставе.
Патологические изменения суставов нередко сопровождаются поражением прилежащих к ним мышц, в которых развиваются воспалительные и гранулематозные изменения, васкулиты и дегенеративно-дистрофические процессы. Клинически поражения мышц проявляются слабостью и атрофией, но они обычно не являются основными симптомами заболевания. Единственное ревматическое заболевание, при котором поражение мышц определяет клиническую картину, является дерматомиозит.
Ревматические заболевания сопровождаются разнообразными поражениями кожи. Эритему в виде бабочки в области спинки носа выявляют при системной красной волчанке; многоморфную экссудативную эритему, округлые розовато-красные пятна или папулы на тыле кистей и стоп при синдроме Стивенса–Джонсона и дерматомиозите. Возможно развитие крапивницы – аллергической реакции немедленного типа, которая может быть острой и хронической. Хроническая крапивница характерна для системной красной волчанки, ревматоидном артрите и др.
Характерным симптомом являются узлы различной величины и плотности, расположенные в глубоких слоях кожи и подкожной клетчатки. Например, при ревматоидном артрите узелки обнаруживают в области олекранона. Подагрические узлы, отложения кристаллов мононатриевого урата – в сухожилиях, хрящах, синовиальных оболочках суставов. Наиболее частая локализация – ушные раковины, область локтей, коленных суставов, пальцев кистей и стоп.
При обследовании состояние костно-мышечной системы изучают как в статике, так и динамике. Необходимо установить патологические отклонения походки – хромоту, неравномерность длины шага, движение с преимущественной опорой на пятки, ходьбу на прямых ногах из-за невозможности сгибательно-разгибательных движений в коленных суставах. Следует установить способность больного подниматься и спускаться по лестнице.
Лабораторные методы исследования
Стандартное обследование включает общий анализ крови, исследование СОЭ и С-реактивного белка. Повышение СОЭ и появление С-реактивного белка происходит при инфекционных и аутоиммунных болезнях, артритах, у беременных и пожилых.
Определение ревматоидного фактора, антинуклеарных антител, комплемента и титра антител к стрептолизину-О не имеют диагностического значения при минимальных или неспецифических поражениях суставов и соединительной ткани. Проведение этих серологических исследований показано только при выраженных симптомах соответствующих заболеваний.
Диагностическое значение имеют высокий титр антинуклеарных антител и их иммунофлюоресцентное окрашивание. Наличие антител к нативной ДНК подтверждается краевым (периферическим) свечением, что характерно для системной красной волчанки.
Биохимическое исследование мочевой кислоты в сыворотке проводят для диагностики подагры.
При острых и хронических моноартритах, выпоте в сустав после травмы и подозрении на инфекционный, кристаллический артрит или гемартроз проводят пункцию сустава и аспирацию синовиальной жидкости. Оценивают общий вид и вязкость синовиальной жидкости, подсчитывают в ней количество лейкоцитов, окрашивают по Граму, проводят посев по показаниям и определяют чувствительность к антибиотикам. Наличие кристаллов определяют с помощью поляризационной микроскопии.
- При невоспалительном поражении сустава синовиальная жидкость прозрачная, янтарного цвета, вязкая (капля, выпущенная из шприца, вытягивается в длинную нить), количество лейкоцитов менее 2000 мкл -1 .
- При воспалительном поражении синовиальная жидкость непрозрачная, желтая, вязкость снижена (нити после капли отсутствуют), количество лейкоцитов превышает 2000 мкл -1 , преобладают нейтрофилы.
- При гемартрозе синовиальная жидкость имеет геморрагический характер.
- При гнойных артритах синовиальная жидкость густая, мутная, с пониженной вязкостью, количество лейкоцитов превышает 50000 мкл -1 , преобладают нейтрофилы. Синовиальную жидкость окрашивают по Граму и проводят посев.
- Кристаллы урата натрия в синовиальной жидкости при подагре игольчатые, длинные, с отрицательным двойным лучепреломлением; кристаллы пирофосфата кальция дигидрата при псевдоподагре короткие, ромбовидные, с положительным двойным лучепреломлением.
Инструментальные методы диагностики
Рентгенологическое исследование имеет большое значение в диагностике, оценке тяжести поражения суставов и последующей динамики процесса. Ранними рентгенологическими признаками большинства хронических артритов являются утолщение мягких тканей или околосуставной остеопороз. При прогрессировании заболевания развиваются обызвествление мягких тканей, хрящей, костей, сужение и неравномерность суставных щелей, эрозии, кисты субхондриального отдела костей, остеосклероз, остеофиты, костный анкилоз. Дальнейшее обследование при детальном и правильном анализе результатов рентгенологического исследования обычно не требуется.
Ультразвуковое исследование (УЗИ) имеет ограниченные показания для применения. Метод используют для выявления поражения мягких тканей, синовиальных кист и повреждений сухожилий.
Сцинтиграфия – чувствительный, но недостаточно специфичный метод диагностики воспалительных и метаболических поражений костей и околосуставных мягких тканей, не позволяющий иногда различать эти поражения. Используют 99m Tc, лейкоциты, меченные 111 In, и 67 Ga.
Компьютерная томография (КТ) – эффективный метод диагностики, позволяющий получить изображение сагиттальных, фронтальных и горизонтальных срезов всех суставов. КТ дает возможность выявить саркоилеит, остеоид-остеолиз, суставные мыши, остеомиелит и остеонекроз.
Магнитно-резонансная томография (МРТ) имеет высокую разрешающую способность и превосходит рентгеновское исследование и КТ в диагностике внутрисуставных нарушений, повреждений мягких тканей, подвывихов или артритов межпозвоночных суставов. МРТ позволяет выявить остеонекроз и остеомиелит. МРТ не имеет побочных эффектов и ионизирующего излучения. Но высокая стоимость и большая продолжительность исследования ограничивают применения МРТ. Проводят это исследование лишь в отдельных случаях, когда более простые и дешевые методы не дают достаточную информацию.
Ревматоидный артрит — патология, которой поражаются преимущественно мелкие периферические суставы. Возникающие эрозивно-деструктивные изменения тканей провоцируют тяжелые клинические проявления заболевания. При проведении начальной диагностики ревматоидного артрита принимаются во внимание суставные и внутрисуставные признаки, указывающие на вовлечение в патологию периферических нервов и мышечных тканей.
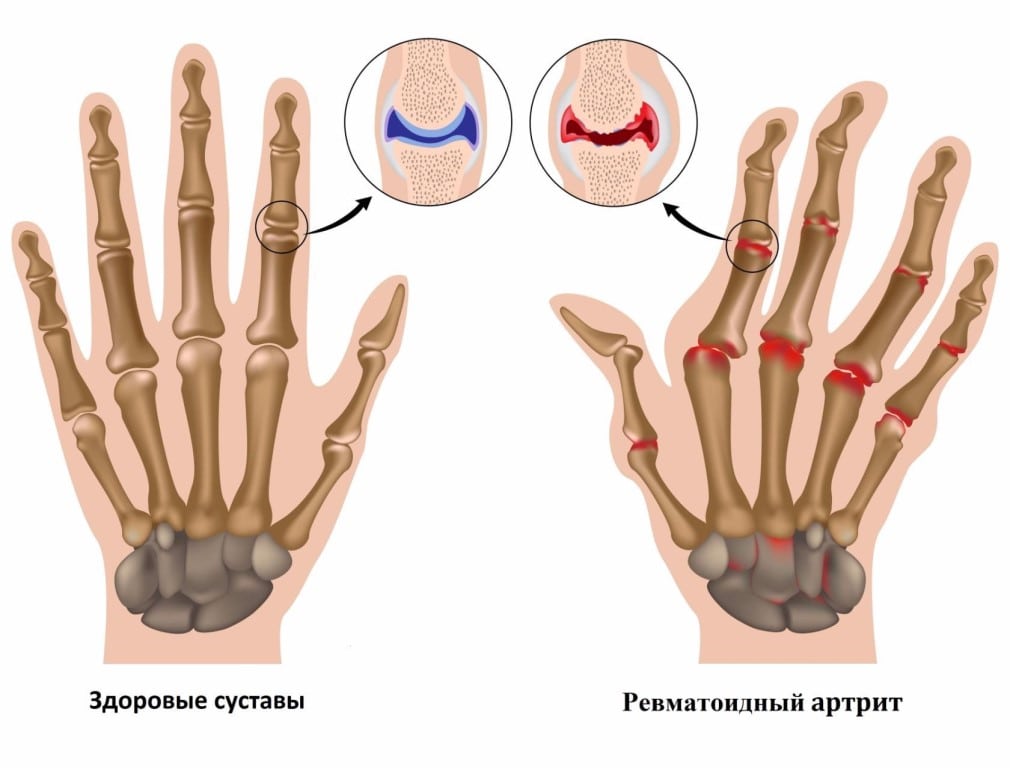
Обнаружить заболевание помогает ряд инструментальных исследований, наиболее информативна рентгенография. На полученных изображениях визуализируются поврежденные костные и хрящевые ткани, сужение суставных щелей, краевые эрозии. С помощью МРТ оценивается состояние связочно-сухожильного аппарата и расположенных рядом с суставом мышц. В лаборатории проводится исследование суставной жидкости для установления неспецифических воспалительных признаков. Окончательно выставить диагноз помогает выявление типичных иммунологических маркеров заболевания: ревматоидного фактора, концентрации Т-лимфацитов, содержание криоглобулинов.
Основные диагностические критерии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Американская коллегия ревматологов еще несколько лет назад внесла предложения, существенно упростившие диагностику ревматоидного артрита. Были определены семь основных признаков, выявление которых должно быть проведено в ходе внешнего осмотра, лабораторных или инструментальных мероприятий. Для этих критериев характерна высокая чувствительность и специфичность.
Если в результате обследования обнаружены четыре и более признака, сохраняющиеся в течение полутора месяцев, то пациенту выставляется окончательный диагноз — ревматоидный артрит. Хроническая рецидивирующая патология выявляется по следующим критериям:
- в утренние часы человек страдает от скованности суставов, не исчезающей в течение часа;
- три или более суставов поражены артритом, что клинически проявляется припухлостью расположенных рядом мягких тканей, скоплением патологического экссудата в полости сочленения;
- острый или хронический воспалительный процесс затронул проксимальные, межфаланговые, плюснефаланговые, лучезапястные суставы пальцев рук или их большую часть;
- диагностирован симметричный артрит, то есть патологией поражены межфаланговые, пястно-фаланговые или плюснефаланговые суставы на обеих кистях;
- выявлены типичные признаки артрита — подкожно расположенные узелки из соединительной ткани. Они округлой формы, плотной консистенции, подвижны, при их пальпации не возникает безболезненных ощущений;
- при проведении лабораторного исследования по любой методике установлено наличие в сыворотке ревматоидного фактора;
- результаты рентгенографии свидетельствуют о наличии эрозий и декальцификации костных тканей в сочленениях кистей с формированием кист.
Все эти признаки соответствуют клинической картине патологии средней и высокой степеней тяжести.
Основной задачей и одновременно проблемой диагностики артрита становится его выявление на ранних стадиях, когда с помощью длительного курсового приема фармакологических препаратов можно добиться стойкой ремиссии, избежать развития тяжелых осложнений.
Возможность ранней диагностики
Согласно результатам клинических исследований, на раннем этапе заболевания есть определенный временной интервал, длящийся всего несколько месяцев. Проведение в этот период активной противовоспалительной и иммуносупрессивной (корректирующей функционирование иммунной системы) терапии позволило бы купировать воспаление и предупредить разрушение суставов. Ранняя диагностика артрита затруднена по нескольким причинам:
- Ревматоидный артрит дебютирует неспецифической симптоматикой, характерной и для дегенеративно-дистрофических патологий. А общепринятые признаки диагностирования заболевания могут проявляться только через несколько месяцев, а иногда и лет.
- Отсутствие специфических лабораторных тестов для обнаружения системной патологии на ранней стадии, когда на рентгенологических снимках еще нет деструкции тканей. Активно внедряется новейший метод диагностики — выявление антител к циклическому цитруллиновому пептиду. Но исследование пока малодоступно, а у некоторых ученых возникают сомнения в его достоверности.
- Обращение пациентов с болями в суставах к врачам общей практики, не обладающим должными навыками диагностики. В таких случаях ревматоидный артрит выявляется по уже сформировавшейся специфической картине, когда терапия базисными препаратами не столь эффективна.
В течение первых нескольких месяцев развития патологии у трети пациентов устанавливаются деструктивные изменения в суставах пальцев рук и ног, но они считаются серонегативными, так как при лабораторных исследованиях не было выявлено ревматоидного фактора. А такая клиническая картина характерна для подагрического, псориатического артритов, остеоартрозов. Ревматологами составлен перечень специфических критериев, позволяющих с высокой степени точности выставить правильный диагноз:
- наличие воспалительного процесса в 3 суставах;
- отечные проксимальные межфаланговые или пястно-фаланговые сочленения;
- скованность движений в утренние часы на протяжении получаса;
- скорость оседания эритроцитов > 25 мм/ч.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Дифференциальная диагностика
Наиболее часто дифференциальная диагностика ревматоидного артрита проводится при его дебюте, когда симптоматика сходна с другими заболеваниями суставов:
- реактивный артрит, спровоцированный проникновением в полость сочленения патогенных микроорганизмов;
- болезнь Уиппла, для которой характерна выраженная артропатия, проявляющаяся в недеструктивном поли- и олигоартрите крупных суставов;
- подагра, хондрокальциноз — группа микрокристаллических артритов с острым началом, резким болевым синдромом, скоплением в суставной сумке пирофосфата кальция или тофусов, образующихся в процессе кристаллизации солей мочевой кислоты.
Клиническую картину ревматоидного артрита напоминают симптомы гемохроматоза, пигментного синовита, нейтрофильного дерматоза. Дифференциация остеоартрозов показана при осложнении ревматоидного артрита вторичным артрозом.
Лабораторная диагностика
Проведение лабораторной диагностики ревматоидного артрита необходимо для выявления развившихся осложнений, определения стадии течения и степени поражения суставных структур, исключения патологий со схожей симптоматикой. Биохимические анализы крови и синовиальной жидкости в дальнейшем показаны пациентам для оценки эффективности проводимой терапии и установления возможного прогрессирования заболевания. Какие лабораторные показатели помогают диагностировать заболевание:
- анемия — снижение концентрации гемоглобина в крови (130 г/л у мужчин и 120 г/л у женщин). Этот критерий помогает оценить активность ревматоидного артрита, выявляется только у половины обследуемых. Причиной анемии обычно становится воспалительный процесс, ослабляющий защитные функции организма. Железодефицитная анемия обнаруживается значительно реже и требует исключения опасных желудочно-кишечных кровотечений;
- увеличение скорости оседания эритроцитов (СОЭ), уровня С-реактивного белка. С помощью этих типичных маркеров ревматоидного артрита проводится его дифференциация от суставных патологий невоспалительного характера. Установление СОЭ и уровня С-реактивного белка необходимо для оценки активности воспаления, результативности терапии и риска прогрессирования деструктивных изменений;
- гипоальбуминемия — снижение уровня альбумина в сыворотке крови ниже 35 г/л и увеличение уровня креатинина. Патологические состояния нередко возникают из-за приема препаратов, используемых в терапии и обладающих нефротоксичным действием;
- лейкоцитоз — изменение состава крови, характеризующееся повышением числа лейкоцитов. Этот критерий указывает на тяжелое течение ревматоидного артрита, в клинической картине которого присутствуют внесуставные симптомы. Лейкоцитоз в большинстве случаев сочетается с высоким уровнем в сыворотке ревматоидного фактора. Такая комбинация служит показанием для проведения терапии глюкокортикостероидами и исключения проникновения инфекционных агентов в полости суставов;
- повышение количественного содержания печеночных ферментов. Это один из критериев, указывающих на прогрессирование патологии, но иногда служит признаком гепатотоксичности системных средств, используемых в терапии, или инфицирования больного гепатитом В или С;
- дислипидемия — нарушение жирового обмена, которое проявляется в виде изменения количества и соотношения липидов и липопротеидов в крови. Чаще патологическое состояние обусловлено приемом глюкокортикостероидов, но иногда указывает на активность воспалительного процесса;
- повышенный уровень ревматоидного фактора. Устанавливается у 80% пациентов и более. Чем выше полученные значения в начале заболевания, тем быстрее оно прогрессирует и тяжелее протекает. По результатам исследования не всегда получается оценить эффективность проводимой терапии из-за недостаточной чувствительности маркера на ранней стадии артрита;
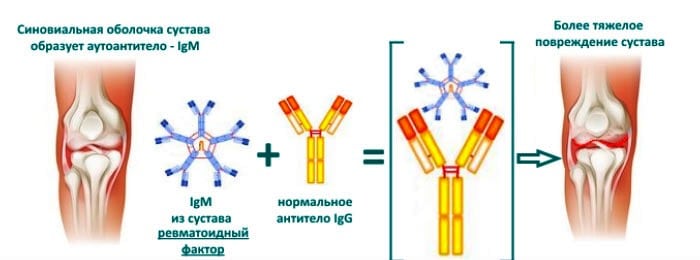
- повышенное количество анти-ЦЦП антител. Маркер с высокой специфичностью. В сочетании с большим значением ревматоидного фактора вероятность диагностирования артрита составляет более 90%;
- установление НиА CD4. Выявление количественного показателя мономерных трансмембранных гликопротеинов, или Т-лимфоцитов, необходимо для оценки вероятности достижения больным стойкой ремиссии.
Пациентам показано исследование синовиальной жидкости. При артрите снижается ее вязкость, формируются муциновые сгустки, повышается уровень лейкоцитов и нейтрофилов. Это лабораторное исследование играет только вспомогательную роль и используется для ДИФ диагностики ревматоидного артрита от микрокристаллических и септических воспалительных процессов.
Инструментальная диагностика
Доминирующее значение в постановке диагноза имеют результаты рентгенологического исследования. На полученных изображениях хорошо заметны признаки отечности мягких тканей, околосуставного пятнистого или диффузного остеопороза, кистовидной перестройки костных тканей. При потере костной массы эпифиз пораженного сочленения становится более прозрачным. На рентгенограммах четко просматриваются суженые суставные щели, нечеткие и неровные поверхности гиалиновых хрящей. Если кортикальный слой подвергся значительной деструкции, костные поверхности соприкасаются друг с другом. Если некоторые участки рентгенограмм неинформативны, то назначаются дополнительные инструментальные исследования:
- компьютерная томография (КТ) или ядерно-магнитно-резонансная томография (ЯМРТ). Позволяют выявить дегенеративно-дистрофические изменения костных, хрящевых тканей, связочно-сухожильного аппарата даже на ранней стадии развития патологии;
- УЗИ. Исследование проводится для оценки в динамике состояния внутренней оболочки синовиальной капсулы, хрящей, расположенных около сустава мышц. Исследование помогает установить наличие суставного выпота и асептического некроза бедренных костных головок.
В диагностике практикуется использование малоинвазивной хирургической манипуляции — артроскопии. В полость сустава вводится миниатюрная видеокамера, передающая на монитор изображение его внутренней поверхности. С помощью артроскопии выявляется наличие и характер течения воспалительных и (или) дегенеративных изменений в хрящах, оценивается состояние синовиальной оболочки.
Преимущественно с ревматизмом, или острой ревматической лихорадкой сталкиваются в детском возрасте. Для заболевания характерно воспаление и сильные боли в суставах, воспаление тканей сердца, при котором имеется риск развития приобретенного порока сердца. Основной причиной развития ревматизма является наличие инфекции, вызванной бактерией стрептококком. Как правило, развитие ревматизма происходит спустя несколько недель после того, как человеком была перенесена ангина или фарингит. Методы диагностики ревматизма основаны на проведении ряда исследований.
Диагностика ревматизма
Если Вы обнаружили у себя симптомы ревматизма, которые, как правило, прежде всего, представлены повышением температуры тела, воспалением и сильной болью в суставах, то необходимо в ближайшее время обратиться к врачу. Врачом будут заданы вопросы, способствующие диагностированию заболевания, после чего им назначаются дополнительные обследования, чтобы уточнить диагноз:
- выполнение общего анализа крови. В случае наличия острой ревматической лихорадки обнаруживают повышение уровня лейкоцитов, СОЭ;
- осуществление биохимического анализа крови, который используют для того, чтобы определить уровень С-реактивного белка. Он обычно повышен в случае ревматизма и при некоторых других заболеваниях;
- сдача анализа крови на уровень антистрептолизин О, с помощью которого врачом может быть уточнено наличие в крови антител против стрептококка. Если уровень антител высокий, то это свидетельствует о недавнем перенесении больным инфекции, вызванной стрептококком группы А;
- выполнение электрокардиографии (ЭКГ) во время приступа острой ревматической лихорадки, с помощью чего возможно выявление нарушения работы сердца, встречающееся при ревмокардите;
- проведение рентгена грудной клетки, который используется для того, чтобы определить размеры сердца. Как правило, у больных ревматизмом сердце оказывается увеличенным;
- выполнение УЗИ сердца, благодаря которому врачом определяются размеры полостей сердца, направление движения крови в полостях сердца и крупных сосудах, наличие повреждений клапанов. С помощью УЗИ возможно выявление пороков сердца.
Таким образом, диагностику ревматизма осуществляют на основе данных лабораторных исследований и инструментальных методов.
Основные симптомы ревматизма
К основным симптомам ревматизма относятся возникновение воспаления и сильной боли в суставах, слабости, одышки, появление кожной сыпи, повышение температуры тела и др. Особо опасно при ревматизме воспаление сердца, которое может быть осложнено повреждением сердечных клапанов и развитием приобретенного порока сердца.
Особенности ревматизма
К особенностям ревматизма относятся:
- воспаление крупных суставов: колени, голеностопных суставов, плеч, локтей, лучезапястных суставов и пр. Суставы оказываются пораженными симметрично: к примеру, одновременно воспалены оба колена;
- развитие стремительного воспаления суставов, которое в некоторых случаях может достигать нескольких часов. В области сустава кожа становится отекшей, красной, горячей на ощупь;
- сковывание движений суставов из-за возникновения сильной боли;
- при отсутствии лечения через неделю возможно самостоятельное стихание воспаления суставов. Но при этом не исключено развитие воспаления в других крупных суставах. В целом продолжительность приступа ревматизма составляет 4-5 недель;
- возникновение одышки, сердцебиения, ощущения перебоев в работе сердца, слабости, головокружения, болей в груди. При ревматизме воспаление сердца может протекать незаметно, им может быть не вызвано каких-либо симптомов, и заболевание выявляется при проведении тщательного медицинского обследования;
- развитие нарушения координации движений, непроизвольных движений руками и ногами, подергиваний мышц лица;
- возникновение на коже красноватой сыпи, которая может сливаться в кольца, причудливые фигуры;
- возникновение подкожных узелков, имеющих плотную консистенцию. На ощупь они безболезненные. Узелки исчезают самостоятельно спустя несколько недель после появления.
Инструментальные методы диагностики:
1) исследование двигательной функции сустава с помощью гониометра;
2) измерение окружности суставов с помощью клеенчатой сантиметровой ленты;
3) рентгенография пораженных суставов;
4) магнито-резонансная томография;
Лабораторные методы диагностики:
Основными обязательными методами лабораторной диагностики в ревматологии являются следующие:
1. Общеклинические методы:
- уровень гемоглобина (может быть снижен при ряде заболеваний, особенно при системной красной волчанке и ревматоидном артрите);
- количество лейкоцитов в общем анализе крови (повышено при высокой активности воспалительного процесса, снижено при системной красной волчанке);
- количество тромбоцитов – снижено при системной красной волчанке;
- СОЭ – стойко увеличено при большинстве заболеваний воспалительного характера, степень увеличения соответствует выраженности воспалительного процесса;
- LE –клетки – чаще всего определяются при системной красной волчанке, но могут быть и при других заболеваниях;
- в общем анализе мочи – протеинурия, гематурия различной степени выраженности (признак гломерулонефрита).
2. Биохимические методы:
- сыворотка крови – увеличение уровня белков острой фазы воспаления (глобулинов, серомукоида, сиаловых кислот, гликопротеидов, фибриногена и др.) – при артритах; повышение уровня мочевой кислоты – при подагре;
- моча – мочевая кислота (повышена или снижена концентрация при подагре).
3. Иммунологические методы:
- при острой ревматической лихорадке увеличены уровни антистрептококковых антител (антистрептолизина, антистрептокиназы, антистрептогиалуронидазы);
- при ревматоидном артрите – положителен ревматоидный фактор, повышен уровень циркулирующих иммунных комплексов; при системной красной волчанке, и реже при других ревматических болезнях, выявляются антитела к нативной ДНК, антинуклеарные факторы, повышенный уровень криоглобулинов.
4. Исследование синовиальной жидкости:
- нормальный выпот – прозрачный, бесцветный, с высокой вязкостью, число лейкоцитов не более 0.2 10 9/ л;
- патологический невоспалительный выпот – количество лейкоцитов
0,2–2 10 9 /л, содержание нейтрофилов не более 25%;
- воспалительный выпот – изменяется цвет, мутный, лейкоцитов более
5 10 9 /л, преобладают нейтрофилы (более 50%), низкая вязкость; при ревматоидном артрите выявляется феномен рагоцитоза (имеются рагоциты – нейтрофилы с включениями, похожими на гроздь винограда), и ревматоидный фактор; при остеоартрозе выявляются частицы хряща.
5. Определение и этиопатогенез ревматоидного артрита.
Ревматоидный артрит (РА) – это хроническое системное соединительнотканное заболевание с прогрессирующим поражением преимущественно перифирических (мелких) суставов по типу эрозивно-дестуктивного полиартрита.
Этиология РА не известна, четко установлена генетическая предрасположенность к развитию заболевания. Вероятнее всего, наследуется дефект системы иммунитета.
Патогенез РА.
В основе патогенеза РА лежат генетически детерминированные аутоиммунные процессы, возникновению которых способствует дефицит Т-супрес-сорной функции лимфоцитов. Неизвестный этиологический фактор вызывает развитие иммунной ответной реакции. Повреждение сустава начинается с воспаления синовиальной оболочки (синовита), приобретающего затем пролиферативный характер (паннус) с повреждением хряща и костей. Синовиальная оболочка инфильтрирована Т-лимфоцитами (хелперами), плазматическими клетками, макрофагами. Взаимодействие макрофагов и Т-лимфоцитов (хелперов) запускает иммунный ответ, что приводит к их активации. Активированные Т-лимфоциты-хелперы стимулируют пролиферацию В-лимфоцитов, их дифференцировку в плазматические клетки. Плазматические клетки синовии продуцируют измененный агрегированный IgG. В свою очередь, он распознается иммунной системой как чужеродный антиген, и плазматические клетки синовии, лимфоузлов, селезенки начинают вырабатывать к нему антитела — ревматоидные факторы (РФ). Важнейшим является РФ класса IgМ, который обнаруживается у 70-80% больных РА. Доказано существование также и других типов РФ — IgG и IgА. При определении в крови больных РА классического РФ IgМ говорят о серопозитивном варианте РА. РФ может обнаруживаться и у здоровых лиц (в титре, не превышающем
1 : 64). Взаимодействие агрегированного IgG с ревматоидными факторами приводит к образованию иммунных комплексов, которые фагоцитируются нейтрофилами и макрофагами синовиальной оболочки. Процесс фагоцитоза сопровождается повреждением нейтрофилов, выделением лизосомальных ферментов, медиаторов воспаления (гистамин, серотонин, кинины, простагландины, лейкотриены и др.), что вызывает развитие воспалительных, деструктивных и пролиферативных изменений синовии и хряща. Развитие иммунных комплексов способствует также агрегации тромбоцитов, формированию микротромбов, нарушениям в системе микроциркуляции. Поражения соединительной ткани и других органов и систем (системные проявления РА) связаны с развитием иммунокомплексного васкулита.
Вследствие аутоиммунного воспалительного процесса формируется паннус - грануляционная ткань, происходящая из воспаленной синовиальной оболочки, состоящая из активно пролиферирующих фибробластов, лимфоцитов, макрофагов и богатая сосудами. Паннус интенсивно растет, проникает из синовиальной ткани в хрящ и разрушает его. Постепенно внутрисуставный хрящ исчезает, происходит замена его грануляционной тканью и развивается анкилоз. Хроническое воспаление околосуставных тканей, капсулы суставов, связок, сухожилий приводит к деформации суставов, подвывихам контрактурам.
Читайте также:


