Инсульт при инфекционном эндокардите
Неврологические осложнения инфекционного эндокардита
Шевченко Ю.Л., Кузнецов А.Н., Тюрин В.П. Национальный медико-хирургический центр имени Н.И.Пирогова, Москва
Ни одно заболевание сердца не может сравниться с инфекционным эндокардитом по частоте, разнообразию и тяжести неврологических осложнений. Не случайно, что более ста лет назад Ослер описал инфекционный эндокардит как триаду, состоящую из лихорадки, сердечного шума и гемиплегии [1]. Инфекционный эндокардит является чрезвычайно тяжелым заболеванием с летальностью, достигающей при консервативном лечении 80% (общая летальность составляет [2, 3]. В настоящее время инфекционный эндокардит вышел на четвертое место по уровню смертности среди инфекционных синдромов после уросепсиса, пневмонии и перитонита и занял нишу социально обусловленных заболеваний [4]. Несмотря на успехи в диагностике и лечении инфекционного эндокардита частота неврологических осложнений заболевания остается в последние три десятилетия на уровне (по нашим данным — около 25%) [5, 6, 7, 8, 9, 10, 11]. Присоединение неврологических осложнений значительно увеличивает летальность. При мозговой эмболии на фоне инфекционного эндокардита она колеблется между 20% и 80% (по нашим данным — около 60%), а в доантибиотическую эру она составляла 100% [5, 11, 12, 13, 14]. Основными этиопатогенетическими факторами при инфекционном эндокардите являются: травма эндокарда, бактериемия и ослабление резистентности организма. Спектр наиболее частых возбудителей и предрасполагающих кардиальных повреждений к настоящему времени претерпел некоторые изменения. Ревматическое заболевание сердца было одним из наиболее распространенных заболеваний сердца, предрасполагающих к эндокардиту (вторичный инфекционный эндокардит), но сейчас чаще развивается первичный инфекционный эндокардит, то есть поражение условно неизмененных клапанов сердца. Вместе с изменениями предрасполагающих условий изменились и возбудители эндокардита. Наиболее частыми остаются стрептококки и стафилококки, однако, частота стрептококковой этиологии снижается, а стафилококковой — растет, кроме того, в последние годы продолжает расти доля энтерококка, а также грамотрицательной флоры, микоплазм, вирусов, грибов, риккетсий, вероятно, вследствие иммуносупрессии, изменения клапанного субстрата и использования антимикробных средств. Неврологические осложнения у больных инфекционным эндокардитом чаще развиваются при поражении золотистым стафилококком [3, 11, 12, 15, 16]. Характерный патологический признак инфекционного эндокардита — это наличие вегетаций на створках клапанов. Вегетации состоят из аморфного фибрина и тромбоцитов вместе с возбудителями и лейкоцитами, являясь, таким образом, инфицированными белыми фибрин-тромбоцитарными тромбами. Возбудители, как правило, локализуются глубоко внутри вегетации и, таким образом, надежно защищены от антибактериальных факторов крови. Для обнаружения вегетаций используют эхокардиографию. Трансэзофагеальная эхокардиография значительно превосходит трансторакальное исследование — чувствительность достигает специфичность — [3]. У обследованных нами пациентов вегетации имели существенные различия: по размеру — от очень мелких до массивных (24 мм); по форме — шаровидные, булавовидные, лентовидные, дольчатые; по характеру прикрепления к клапану — на узком основании, на широком основании; по подвижности — флотирующие, фиксированные; по структуре — рыхлые, организованные. Очень важной является последняя характеристика, поскольку она отражает активность инфекционного процесса в сердце и эмбологенный потенциал вегетаций. Шестидесятиминутный транскраниальный допплеровский мониторинг кровотока по средней мозговой артерии позволяет детектировать микроэмболические сигналы (МЭС) у больных инфекционным эндокардитом. В нашем исследовании все пациенты с МЭС имели свежий инфекционный эндокардит (давность не более 2 месяцев) и рыхлые вегетации по данным эхокардиографии. При давности эндокардита более 2 месяцев МЭС не обнаруживались. Появление МЭС связано с пассажем мелких фрагментов рыхлых клапанный вегетаций, а также агрегатов тромбоцитов, образующихся в турбулентном потоке вблизи пораженного клапана. Неврологические осложнения наиболее часто возникают до начала антибактериальной терапии и в первую неделю ее проведения. В подавляющем большинстве случаев церебральная эмболия развивается в течение первого месяца от момента появления симптомов эндокардита. В этот период вегетации являются рыхлыми и могут легко фрагментироваться, вызывая эмболизацию. Затем в процессе адекватной антибактериальной терапии происходит уплотнение вегетаций. По данным эхокардиографии, выполненной в динамике, вегетации становятся плотными и прочными, они организуются, покрываются эндотелием и уже реже вызывают эмболии. Неврологические осложнения инфекционного эндокардита связаны с количеством, размером, локализацией и инфицированностью эмболов. Пациенты с инфекционным эндокардитом могут переносить инфаркт головного мозга, интрацеребральную и субарахноидальную геморрагию, микотическую аневризму, энцефалопатию, внутримозговой абсцесс, менингит и менингоэнцефалит. Ишемический инсульт является наиболее частой неврологической манифестацией инфекционного эндокардита (по данным литературы — у пациентов с инфекционным эндокардитом, по нашим данным — у 20%). Методы нейровизуализации демонстрируют в большинстве случаев множественные ишемические очаги, из которых примерно половина — корковые, локализующиеся в бассейнах концевых ветвей мозговых артерий, а другая половина представляет собой лакунарные очаги, располагающиеся в глубине полушарий мозга на границе серого и белого вещества. При небольших размерах очагов течение инсульта является достаточно доброкачественным. МРТ является более информативным методом исследования, чем КТ, в выявлении очагового поражения головного мозга у больных инфекционным эндокардитом. Наиболее часто поражается бассейн левой средней мозговой артерии. Церебральная геморрагия имеет место приблизительно у пациентов с инфекционным эндокардитом (по нашим данным — у 5%), чаще при поражении Staphylococcus aureus, и происходит вследствие трех отдельных патофизиологических механизмов. Церебральная септическая эмболия с последующим эрозивным артериитом является причиной и ранней геморрагии, и образования микотических аневризм с их последующим разрывом. Геморрагическая трансформация ишемического инфаркта дополняет данную триаду. Экспериментальные исследования церебральной септической эмболии документируют появление септического артериита в течение 1 дня после эмболии. Считается, что сосудистая деструкция возникает вследствие проникновения микроорганизмов из просвета сосуда в пространства Вирхова-Робена через vasa vasorum окклюзированного сосудистого сегмента. Микроорганизмы затем проникают в адвентицию сосуда, разрушая более медиальные слои до тех пор, пока не достигнут внутренней эластической пластинки. Микотические аневризмы по данным литературы имеют место у 5%-12% пациентов с эндокардитом (по нашим данным — около 1%). Примерно половина микотических аневризм разрывается с развитием интрацеребральной геморрагии или субарахноидального кровоизлияния. Иногда разрыв аневризм происходит спустя месяцы после излечения эндокардита. Летальность при разрыве достигает 80%. У 30% больных при антибиотикотерапии аневризмы подвергаются обратному развитию, а также менее вероятен разрыв аневризмы. Острая энцефалопатия — второе по частоте неврологическое осложнение эндокардита (по данным литературы и нашим данным ее переносят около 20% пациентов с инфекционным эндокардитом). Патофизиологическими механизмами являются мультифокальная септическая микроэмболия с последующим образованием микроинфарктов и микроабсцессов, изменения интракраниальных артерий (периваскулярная пролиферация), мозговая дисциркуляция и интоксикация. Аутопсические исследования пациентов с неврологическими осложнениями эндокардита показывают множественные микроинфаркты у 23%, микроабсцессы — у 26%. Большие абсцессы головного мозга редки. Они имеют место менее чем в 1% случаев при эндокардите. Менингит и менингоэнцефалит развиваются примерно у 4% пациентов с инфекционным эндокардитом, являются, как правило, дебютом заболевания, и поражение клапанов сердца выявляется уже после постановки неврологического диагноза. Таким образом, неврологические осложнения при инфекционном эндокардите представляют собой довольно пеструю картину. Инфекционный эндокардит до сегодняшнего дня остается одним из наиболее трудно диагностируемых заболеваний, несмотря на хорошо известные клинические и лабораторные признаки. Особенно затруднена постановка правильного диагноза в случае дебюта заболевания неврологическими осложнениями. По нашим данным примерно у 10% больных инфекционный эндокардит дебютировал развитием неврологических осложнений в виде ишемического, геморрагического инсультов или субарахноидального кровоизлияния. В этом случае имеются некоторые отличительные особенности течения неврологической патологии, которые позволяют заподозрить инфекционный эндокардит в качестве причинного фактора.
- Начало развития неврологической симптоматики является острым, с захватом нескольких бассейнов кровоснабжения головного мозга. Очаговые симптомы поражения нервной системы часто не достигают выраженной степени. Более часто, чем при инсультах иного генеза, встречается общемозговая симптоматика (головная боль, оглушение и др.).
- При нейровизуализации выявляются множественные инфаркты мозга.
- Часто наблюдается повышение температуры тела еще до развития симптомов поражения нервной системы.
- При лабораторных исследованиях выявляется: снижение уровня гемоглобина, снижение количества эритроцитов, лейкоцитоз, увеличение СОЭ.
- При УЗИ часто обнаруживается увеличение селезенки.
- При эхокардиографии выявляются клапанные вегетации.

Инфекционный эндокардит – воспаление инфекционной природы, характеризующееся поражением преимущественно клапанов сердца, эндокарда и крупных кровеносных сосудов. Заболевание часто протекает по типу сепсиса, с токсическим поражением органов и часто вызывает осложнения.
Инфекционный эндокардит – патогенез
В большинстве случаев заболевание провоцируется патогенными микроорганизмами, поэтому его еще именуют как бактериальный эндокардит. Проникновение микробов к сердцу происходит гематогенным путем из других очагов.
Среди основных патогенетических факторов развития инфекционного эндокардита врачи выделяют:
- повреждения эндокарда различной природы;
- бактериемию;
- адгезию и дальнейшее размножение патогенных микроорганизмов на сердечных клапанах;
- ослабление защитных сил организма;
- развитие сердечной недостаточности;
- системная воспалительная реакция организма.
Инфекционный эндокардит – классификация
Существует несколько типов классификации заболевания. Однако, чтобы охарактеризовать воспаление эндокарда, в своей практике кардиологи используют следующие типы деления заболевания:
1. В зависимости от клинической картины:
2. По клинико-морфологическим формам:
- первичный инфекционный эндокардит – развивается на интактных клапанах сердца;
- вторичный ИЭ – развивается на фоне присутствующей патологии сердечных клапанов как результат ревматического или атеросклеротических поражений.
- стрептококковый;
- стафилококковый;
- энтерококковыйи др.
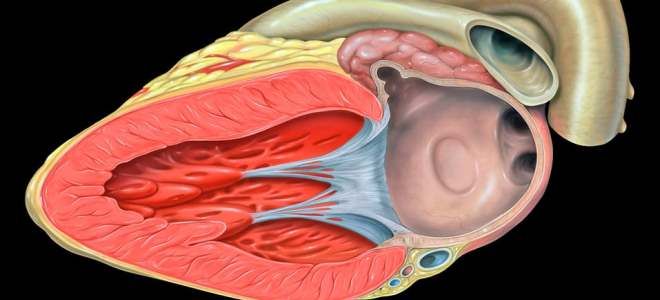
Инфекционный эндокардит – причины
Как утверждают врачи, диагностирующие эндокардит, причины заболевания разнообразны. При этом характер патологических факторов различается в зависимости от типа инфекционного эндокардита. Основным нарушением, которое зачастую выступает пусковым механизмом для развития патологии, является повреждение эндокарда турбулентным кровотоком при врожденных и приобретенных пороках сердца.
В качестве патологического фактора первичного инфекционного эндокардита выступают бактерии, микроорганизмы. При массивной бактеремии они оседают на поверхности сердечных клапанов, приводя к развитию заболевания. Эти изменения влекут за собой инфильтрации клеточными элементами, отложением фибрина по типу бородавок или полипов – полипозно-язвенный эндокардит.
В большинстве случаев адгезии микробов на поверхности эндокарда способствуют предшествующие поражения сердца, перенесенные хирургические вмешательства на сердце.
В качестве патогенов выступают следующие типы бактерий:
Вторичные формы развиваются на основе имеющихся поражений сердца. Так, инфекционный эндокардит митрального клапана является следствием наличия пролапса с выраженной его недостаточностью. Среди других возможных причин вторичного эндокардита:
- гипертрофическая кардиомиопатия;
- пороки сердца (коарктация аорты);
- снижение иммунных сил организма;
- длительное применение центральных венозных катетеров;
- наличие внутрисердечных электродов.
Инфекционный эндокардит – симптомы
В большинстве случаев врачам не удается выявить на ранней стадии эндокардит: симптомы заболевания начинают проявляться спустя две недели после инфицирования. При этом клиническая картина заболевания разнообразная – от стертых признаков до острой сердечной недостаточности при быстром разрушении створок.
Среди общих признаков, указывающих на возможный инфекционный эндокардит:
- температура тела 38–39 градусов;
- озноб;
- ночной пот;
- отсутствие аппетита;
- рвота;
- тошнота;
- быстрое снижение массы тела;
- боли в суставах.
Первые признаки инфекционного эндокардита подострой формы могут появляться в течение 2–6 недель с момента инфицирования. Данный вариант заболевания возникает при маловирулентном возбудителе: стрептококки, эпидермальный стафилококк. Ввиду таких особенностей подострая форма отличается большим разнообразием и степенью выраженности симптоматики патологического процесса.
Среди частых форм проявления болезни:
Для инфекционного эндокардита характерно развитие сепсиса с первичной локализацией инфекции на клапанах сердца.
Из особенностей острого инфекционного эндокардита врачи выделяют:
- инфекционно-токсический синдром с развитием шока;
- быстрое разрушение клапанов сердца с образованием пороков;
- сердечная недостаточность;
- тромбоэмболия;
- формирование гнойных метастазов в различных тканях и органах.
Хронический бактериальный эндокардит развивается в результате длительного пребывания в организме очага воспаления. Клиническая картина этой формы патологии отличается большим разнообразием и складывается из следующих симптомов:
- инфекционно-септическая интоксикация;
- сердечная недостаточность;
- поражение висцеральных органов.
Центральное место занимает поражение сердца и сосудов. Однако развернутая клиника наблюдается не сразу, а набор клинических симптомов разнообразен:
- почечный;
- анемический;
- коронарный;
- спленомегалический;
- церебральный;
- безлихорадочный;
- полиартрический.
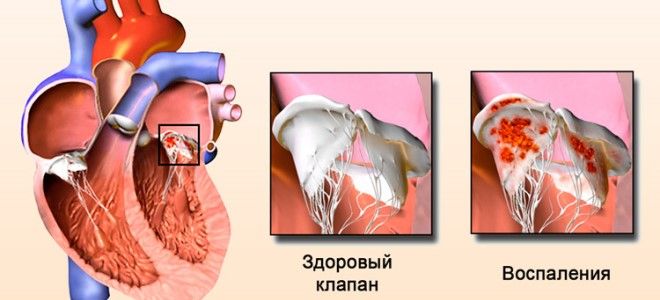
Осложнения инфекционного эндокардита
Длительное отсутствие явной симптоматики нарушения обуславливает высокую частоту развития осложнений. Среди основных стоит отметить следующие:
- Сердечная недостаточность. Воспаление митрального клапана приводит к недостаточному выбросу крови. На фоне негативного процесса развивается дисфункция миокарда, которая провоцирует инфаркт или миокардит.
- Острая почечная недостаточность – возникает у 30% пациентов, прогноз неблагоприятный.
- Ревматические осложнения. Костно-мышечные симптомы, боль в суставах, миалгия, боли в спине нередки при эндокардитах инфекционного происхождения.
- Неврологические патологии. Развиваются у 40% больных с диагнозом инфекционный эндокардит. Причиной подобных отклонений становятся эмболии.
Клинические проявления имеют широкий спектр и включают в себя:
- ишемический и геморрагический инсульт;
- латентную церебральную эмболию;
- абсцесс головного мозг, менингит;
- токсическую энцефалопатию.
Диагностика эндокардита
Даже если все симптомы указывают на инфекционный эндокардит, диагноз выставляется только после проведения комплексного обследования пациента. Оно включает в себя лабораторные и инструментальные методы исследования. Среди таковых:
- Посевы крови – осуществляются перед началом антибиотикотерапии.
- Серологические исследования – назначают при подозрении на следующие типы возбудителя: Brucella, Histoplasma capsulatum, Cryptococcus neoformans, Legionella, Chlamydia.
- ТТ-ЭхоКГ.
- ЭКГ.
- МРТ (высокая чувствительность при определении инсультов в сравнении с КТ).
- Радиоизотопное исследование.
- Многослойная КТ (определяет имеющиеся околоклапанные измения: шунты, абсцессы, псевдоаневризмы).
Инфекционный эндокардит – лечение
Как лечить эндокардит, какие препараты использовать – врачи определяют исходя из характера причины, спровоцировавшей заболевание. Основу терапии составляет лечение антибиотиками. Главным условием успешной антибиотикотерапии является раннее ее начало, до проявления клинических признаков.
Главными медицинскими принципами при этом являются:
- опережение;
- альтернативная септическая настороженность;
- диспансерное наблюдение за пациентами группы риска.
Сама же антибактериальная программа лечения нередко дополняется такими хирургическими манипуляциями, как:
- удаление инфицированных тканей;
- очистка и последующее дренирование паравальвулярной инфекции;
- реконструкция поврежденного клапана;
- замена сердечного клапана;
- удаление источника эмболии.
Как отмечалось выше, основой медикаметозного лечения является антибактериальная терапия.
Существуют определенные требования, выполнение которых позволяет быстро ликвидировать эндокардит – клинические рекомендации:
- Раннее начало терапии (промедление с началом лечения антибиотиками на 2–8 недель от начала болезни снижает выживаемость пациентов в 2 раза).
- Применение максимальных суточных дозировок с парентеральным одновременным введением 2-3 препаратов.
- Курс лечения антибиотиками должен длиться не меньше 4–6 недель при своевременном начале и 8–10 недель при позднем.
- Определение invitro-чувствительности микроорганизмов к антибиотикам, определение минимальной подавляющей концентрации.
- Постоянная коррекция дозировок и интервалов введения антибиотиков в зависимости от состояния выделительной функции почек.
При выставленном диагнозе инфекционный эндокардит лечение антибиотиками проводится в соответствии с выявленным типом возбудителя. В ходе терапии врачи используют следующие группы лекарственных средств:
При выявленных энтерококках:
- Амоксициллин по 200 мг/кг в сутки за 4–6 приемов + Гентамицин (3 мг/кг в день) в течение 2-6 недель;
- Ампициллин из расчета 200 мг/кг в день за 4–6 приемов + Цефтриаксон по 4 г/день в 2 приема. Курс лечения – 6 недель;
- Ванкомицин – по 30 мг/кг в сутки за 2 приема в течение 6 недель + Гентамицин 3 мг/кг в день.
При обнаружении штаммов устойчивых к β-лактамным антибиотикам:
- Даптомицин – 10 мг/кг в сутки + Ампициллин 200 мг/кг сутки за 4–6 приемов в течение 8 недель;
- Линезолид – 600 мг на протяжении 8 недель;
- Хинупристин + Дальфопристин – по 7,5 мг/кг 3 раза в сутки в течение 8 недель.
Профилактика инфекционного эндокардита
Ранняя профилактика эндокардита строится на неспецифических методах предупреждения болезни.
Основные меры включают в себя следующее:
- Гигиена полости рта и кожных покровов: осмотр стоматолога 2 раза в год для лиц с отягощенным анамнезом, не реже 1 раза – для остальных.
- Дезинфекция ран.
- Исключение хронического носительства бактерий на коже и в мочевыводящих путях.
- Раннее применение антибиотиков в случае обнаружения очага бактериальной инфекции.
- Строгие меры профилактики инфекции при проведении оперативного вмешательства.
- Ограничение применения внутривенных катетеров, инвазивных процедур, соблюдение правил ухода за больными с центральными катетерами.
. или: Бактериальный эндокардит, септический эндокардит
Симптомы инфекционного эндокардита
В ряде случаев симптомы могут отсутствовать, особенно у пожилых и ослабленных больных.
У большинства больных встречаются все или некоторые из следующих симптомов:
- повышение температуры тела;
- озноб;
- отсутствие аппетита;
- снижение веса;
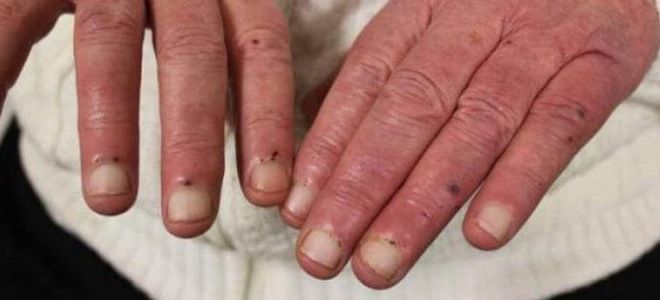
- подкожные и подслизистые (например, в полости рта) кровоизлияния;
- пятна Рота – кровоизлияния в сетчатку, которые определяются как участки потеменения со светлым центром, при осмотре офтальмологом глазного дна.
Осложнения инфекционного эндокардита и их симптомы.
- Гломерулонефрит (инфекционно-аллергическое заболевание почек с преимущественным поражением их клубочкового аппарата). Развивается как осложнение инфекционного эндокардита вследствие повреждения почек микроорганизмами, тромбами (сгустками крови) и собственными защитными силами организма. Симптомы гломерулонефрита:
- отеки, преимущественно лица;
- повышение артериального давления;
- уменьшение объема выделяемой за сутки мочи.
- Эмболии (закрытие просвета сосудов принесенными током крови сгустками крови с микроорганизмами) головного мозга, легких или селезенки происходят у каждого третьего больного инфекционным эндокардитом и сопровождаются симптомами, характерными для инфаркта (гибель участка органа вследствие прекращения притока крови к нему) соответствующих органов:
- эмболия головного мозга – ишемический инсульт. Симптомы: головокружение, нарушение памяти, потеря сознания, онемение и потеря чувствительности в конечностях;
- эмболия сосудов легких – тромбоэмболия легочной артерии и инфаркт легкого. Симптомы: боль в грудной клетке, одышка, чувство неудовлетворенности вдохом;
- эмболия селезенки – инфаркт селезенки. Симптомы: боль в левой верхней части живота.
Формы
- Клинико-морфологическая форма (то есть внешние и внутренние проявления).
- Первичный инфекционный эндокардит, возникающий на неповрежденных клапанах сердца.
- Вторичный инфекционный эндокардит, возникающий на фоне:
- имеющейся патологии клапанов сердца в результате врожденных пороков сердца (возникшие во время внутриутробного развития или полученные по наследству от одного из родителей аномалии развития сердца);
- ревматизма (системное (то есть с поражением различных органов и систем организма) воспалительное заболевание с преимущественным поражением сердца);
- атеросклероза (хроническое заболевание, характеризующееся уплотнением стенок артерий (сосудов, приносящих кровь к органам) и сужением их просвета с последующим нарушением кровоснабжения органов);
- перенесенного ранее инфекционного эндокардита.
- По этиологическому фактору (в зависимости возбудителя, вызвавшего заболевание) инфекционный эндокардит бывает:
- стрептококковым;
- стафилококковым;
- энтерококковым и т.д.
- По течению заболевание может быть:
- острым (длительность менее 2 месяцев);
- подострым (длительность более 2 месяцев).
Европейским обществом кардиологов в 2009 году была предложена следующая классификация инфекционного эндокардита.
- Инфекционный эндокардит в зависимости от локализации (расположения) инфекции.
- Левосторонний инфекционный эндокардит нативного (собственного) клапана.
- Левосторонний инфекционный эндокардит протезированного клапана:
- ранний (прошло менее 1 года после клапанной операции);
- поздний (прошло более 1 года после клапанной операции).
- Правосторонний инфекционный эндокардит.
- Инфекционный эндокардит, связанный с внутрисердечными устройствами (кардиостимулятор или кардиовертер-дефибриллятор).
- Инфекционный эндокардит в зависимости от формы приобретения (происхождения).
- Инфекционный эндокардит, обусловленный оказанием медицинской помощи:
- нозокомиальный (внутрибольничный), развивающийся позже, чем через 48 часов после госпитализации;
- ненозокомиальный (не внутрибольничный), развивающийся в течение менее, чем 48 часов после обращения пациента за медицинской помощью. Бывает связан с уходом на дому или внутривенной терапией, гемодиализом (очищением крови вне организма) или переливанием крови в течение менее, чем 30 дней до развития первых проявлений инфекционного эндокардита. Бывает связан с экстренной госпитализацией за 90 дней до первых проявлений инфекционного эндокардита. Развивается у лиц, проживающих в домах престарелых или находящихся длительное время в хосписах (медицинских учреждениях, специализирующихся по уходу за тяжелыми и неизлечимо больными пациентами);
- внебольничный инфекционный эндокардит (развивается в течение менее 48 часов после обращения у пациента без критериев ненозокомиального инфекционного эндокардита).
- Связан с внутривенным введением лекарственных препаратов: наркоманы без других источников инфицирования.
- Инфекционный эндокардит, обусловленный оказанием медицинской помощи:
- Активный инфекционный эндокардит:
- инфекционный эндокардит с персистирующей (перемежающейся) лихорадкой и позитивной культурой крови (выявлением микроорганизма в крови пациента);
- морфологические (внешние) признаки активного воспаления, обнаруженные при операции;
- пациент, получающий антибактериальную терапию;
- гистопатологические (полученные при анализе ткани организма) доказательства активного инфекционного эндокардита.
- Повторный инфекционный эндокардит:
- рецидив — повторные эпизоды инфекционного эндокардита, вызванные теми же микроорганизмами, менее, чем через 6 месяцев после первичного инфицирования;
- повторное инфицирование — инфицирование другими возбудителями или повторные эпизоды инфекционного эндокардита, вызванные теми же бактериями, более, чем через 6 месяцев после первичного инфицирования.
Причины
Врач кардиолог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появилось повышение температуры, озноб, снижение аппетита и массы тела, уменьшение суточного объема выделяемой мочи, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни. Выясняется, чем болел пациент и его близкие родственники, выявлялись ли у него пороки сердца (нарушения структуры сердца), принимал ли пациент какие-нибудь препараты внутривенно, выявлялось ли у него повышение артериального давления, контактировал ли он с наркотическими веществами.
- Физикальный осмотр. Определяется цвет кожных покровов, наличие отеков и кровоизлияний на коже и слизистых оболочках пациента (в полости рта), шумы при прослушивании тонов сердца. Артериальное давление может изменяться в сторону повышения или снижения в зависимости от формирования пороков сердца и гломерулонефрита (инфекционно-аллергическое заболевание почек с преимущественным поражением их клубочкового аппарата).
- Анализ крови и мочи. Проводится для выявления сопутствующей патологии, которая может повлиять на течение заболевании и возникновение осложнений. При инфекционном эндокардите возможно появление анемии (снижение уровня гемоглобина крови), повышение уровня лейкоцитов (белых клеток крови) и скорости оседания эритроцитов (показатель, повышающийся при любом воспалении и по другим причинам). При развитии гломерулонефрита как осложнения инфекционного эндокардита в общем анализе мочи повышается количество лейкоцитов (белых клеток крови), появляются эритроциты (красные клетки крови) и белок.
- Биохимический анализ крови. Определяется уровень холестерина (жироподобное вещество), сахара крови, креатинина (продукт распада белка), мочевой кислоты (продукт распада веществ из ядра клетки) для выявления сопутствующего поражения органов.
- Развернутая коагулограмма (определение показателей свертывающей системы крови) позволяет определить повышенную свертываемость крови, значительный расход факторов свертывания (веществ, используемых для построения тромбов (сгустков крови)), выявить появление в крови продуктов распада тромбов (в норме тромбов и продуктов их распада быть не должно).
- Иммунологический анализ крови. Определятся содержание антител к микроорганизмам и собственным клеткам (вырабатываемые организмом особые белки, способные разрушать чужеродные вещества или клетки собственного организма) и уровень С-реактивного протеина (белок, уровень которого повышается в крови при любом воспалении).
- Посев крови для выявления возбудителя (микроорганизма, вызвавшего заболевание) и определения его чувствительности к антибиотикам осуществляется неоднократно до начала лечения антибиотиками и на фоне терапии для оценки ее эффективности. Достоверным является выявление в посевах крови микроорганизма, способного стать возбудителем инфекционного эндокардита, если эти посевы были взяты дважды с интервалом 12 часов или три и более раз с интервалом не менее 30 минут между заборами крови. Желательно брать кровь для исследования из разных вен. Взятие крови для посева во время повышения температуры значительно повышает вероятность обнаружения возбудителя.
- Полимеразная цепная реакция (ПЦР) – это метод выявления генетического материала возбудителя в крови пациента и в ткани клапанов сердца, взятой во время операции. Высокоинформативный метод, но имеет недостаток: положительная ПЦР может сохраняться в течение месяца после исчезновения возбудителя.
- Анализ крови на D-димер (продукт разрушения сгустка крови) – это вещество свидетельствует о наличии в организме тромба (сгустка крови) давностью не более 14 дней.
- Электрокардиография (ЭКГ). При эндокардите возможно появление нарушений ритма сердца, изменение размеров сердца, нарушение процесса реполяризации (восстановление сердца после его сокращения).
- Фонокардиограмма (метод анализа сердечных шумов) при инфекционном эндокардите демонстрирует наличие шумов в проекции клапанов сердца, соответствующих имеющемуся пороку сердца.
- Обзорная рентгенография грудной клетки позволяет оценить размеры и конфигурацию сердца, определить наличие застоя крови в сосудах легких, выявить инфаркт легкого при эмболии сосудов легких (закрытии просвета сосуда принесенным током крови сгустком крови с микроорганизмами).
- Эхокардиография (ультразвуковое исследование (УЗИ) сердца) – основной (наравне с посевом крови) метод диагностики инфекционного эндокардита. Эхокардиография позволяет оценить размеры полостей и толщину мышцы сердца, обнаружить пороки сердца. Поскольку инфекционный эндокардит часто сопровождается воспалением мышцы сердца и перикарда (околосердечной сумки), эхокардиография позволяет выявить соответствующие изменения. Существует три главных эхокардиографических критерия в диагностике инфекционного эндокардита: вегетации (сгустки крови с микроорганизмами, прикрепленные к клапанам, любому участку внутренней оболочки сердца или к внутрисердечным медицинским устройствам), абсцессы (заполненные гноем полости рядом с клапанами, не имеющие сообщения с полостями сердца) и новая недостаточность протезированного клапана. При Допплер-ЭхоКГ (ультразвуковое исследование движения крови по сосудам и полостям сердца) выявляются нарушения движения крови при формировании пороков сердца.
- Чреспищеводная эхокардиография (ультразвуковое исследование сердца, при котором датчик вводится в пищевод) проводится при недостаточной информативности обычной эхокардиографии.
- Спиральная компьютерная томография (СКТ) – метод, основанный на проведении серии рентгеновских снимков на разной глубине, позволяющий получить точное изображение исследуемых органов (сердца, а также головного мозга, почек, селезенки при подозрении на их поражение).
- Магнитно-резонансная томография (МРТ) – метод, основанный на выстраивании цепочек воды при воздействии на тело человека сильных магнитов и позволяющий получить точное изображение органов (сердца, а также головного мозга, почек, селезенки при подозрении на их поражение).
- Возможна также консультация терапевта.
Лечение инфекционного эндокардита
Осложнения и последствия
Профилактика инфекционного эндокардита
- Антибиотикопрофилактика (использование в профилактических целях антибиотиков – веществ, подавляющих рост микроорганизмов) должна быть рассмотрена только у пациентов самого высокого риска инфекционного эндокардита при выполнении медицинских процедур высокого риска.
- Пациенты самого высокого риска инфекционного эндокардита.
- Пациенты с протезированными (замененными на искусственные) клапанами.
- Пациенты с предшествовавшим инфекционным эндокардитом.
- Пациенты с врожденными пороками сердца:
- без хирургической коррекции или с остаточными дефектами после операции;
- в течение первых 6 месяцев после хирургического протезирования (замены частей тела на искусственные) структур сердца.
- Медицинские процедуры самого высокого риска – это только стоматологические процедуры:
- медицинское вмешательство на деснах и корневой области зубов;
- повреждение слизистой оболочки полости рта (в том числе пломбирование и процедуры в корневом канале).
Выбор препарата из группы антибиотиков при любых других хирургических манипуляциях (например, на органах дыхания, почках и др.) у пациентов из групп высокого риска развития инфекционного эндокардита осуществляется таким образом, чтобы антибиотик мог не только оказать профилактический эффект в области операции, но и не допустить развития инфекционного эндокардита.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Национальные клинические рекомендации Всероссийского научного общества кардиологов. Москва, 2010. 592 с.
- Moreillon P, Que YA. Infective endocarditis. Lancet 2004;363:139-149.
- Habib G. Management of infective endocarditis. Heart 2006;92:124-130.
- Выбрать подходящего врача кардиолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Читайте также:


