Интрамедуллярный блокируемый остеосинтез большеберцовой кости
Применяют интрамедуллярный остеосинтез при переломах трубчатых костей верхних и нижних конечностей. Методика состоит в фиксировании частей поврежденной кости в анатомически верном положении за счет стержней, пластин, винтов и других инструментов. Операция малоинвазивная и позволяет избежать атрофии мышц, сокращая период восстановления.

В каких случаях назначают операцию?
Хирургическое вмешательство проводится при переломах таких костей:
- бедро;
- берцовые;
- лодыжки;
- ключицы;
- плечо.
При открытом переломе со значительным разрывом кожных покровов, а также инфекционным процессом в участке, где предполагается установить фиксатор, не рекомендуется проводить остеосинтез.
Суть процедуры
В ортопедической практике используют открытый и закрытый тип интрамедуллярного остеосинтеза для лечения переломов берцовой, бедренной и плечевой кости. Суть открытого вида в том, чтобы соединить фрагменты кости с помощью пластины и закрепить ее винтами. Этот способ травматический и повышает опасность возникновения инфекционного процесса в области установки фиксаторов.
При закрытом типе минимальны потери крови, отсутствует вероятность занести инфекцию, а также возможно проведение остеосинтеза единовременно нескольким многооскольчастым переломам. Штифт вводят на значительном расстоянии от поврежденного участка и это позволяет сохранить кровоснабжение в месте перелома. А следствием является быстрое образование костной мозоли и срастание осколков.
Накостная хирургия с применением медицинских пластин используется при переломах плоских поверхностей кости. Ее установка требует полного прилегания к костному участку. Суть метода состоит в том, чтобы пластиной соединить поврежденные обломки кости и закрепить винтами. За счет плотного соприкосновения с тканью сращивание происходит быстрее. С помощью пластин выполняют остеосинтез большеберцовой кости.
Процедура установки накостных фиксаторов характеризуется высокой травматичностью. Во время операции хирург-ортопед делает большой разрез, который сопровождается значительной потерей крови. Широкий доступ необходим для того, чтобы собрать осколки и установить пластину. На восстановление после такой манипуляции требуется больше времени.
Подготовка и ход операции
Проводят интрамедуллярный остеосинтез бедренной кости в операционной под общим наркозом. Предварительно делают рентгенологические снимки поврежденной конечности, а также прорабатывают ход процедуры и вариации способов введения стержня. В зависимости от степени раздробленности и количества переломов, используют внутрикостный или блокируемый остеосинтез.
Во время проведения внутрикостного остеосинтеза полый стержень вводят через костномозговой канал. Для увеличения прочности фиксации используют стержни с блокировкой штифта. Применение самоблокирующихся штифтов Fixion сокращает время хирургического вмешательства. Разница между этими способами заключается в вовлечении в процесс внутрикостного кровообращения, и, как следствие, количество потерянной крови.
Рентгенологические снимки бедренного сустава делают в нескольких проекциях. При закрытом типе вмешательства пациента просят лечь на здоровый бок, согнуть поврежденную конечность и с помощью ортопедических инструментов проводят рассечение кожных покровов в месте верхушки большого вертела. Затем вводят шило на глубину 7—10 см. Для того чтобы соединить обломки кости, в просвет вставляют проводник, по которому впоследствии будет введен стержень со штифтами.
Реабилитация после интрамедуллярного остеосинтеза
После применения блокированного интрамедуллярного остеосинтеза уже через день врач рекомендует начинать тренировки ЛФК. При открытой операции с применением металлических спиц, штифтов и винтов конечность конечности требуется покой пока врач не снимет крепления. Гипсовых повязок не накладывают. За счет отсутствия иммобилизации период восстановления составляет 1—3 недели.

- Что такое остеосинтез
- Характеристика метода
- Показания и противопоказания к применению
- Виды
- Осложнения
- Восстановление после операции
- Видео по теме
Остеосинтез – это в современных условиях самый распространенный и эффективный метод лечения повреждений костей и суставов. Сейчас применяются разные его виды. Чаще всего такое лечение требуется для восстановления трубчатых костей конечностей. Раньше самым популярным методом лечения таких травм наряду с гипсованием было применение аппаратов чрескостной фиксации. Но они громоздкие и неудобные, кроме того, часто вызывают инфицирования раны. Поэтому сейчас для восстановления целостности трубчатых костей более эффективным считается интрамедуллярный остеосинтез.
Что такое остеосинтез
Для лечения повреждений костей сейчас все чаще используется не гипсование, а оперативное вмешательство. Операция остеосинтеза обеспечивает более эффективное и быстрое сращение костей. Заключается она в том, что костные отломки совмещаются и фиксируются металлическими конструкциями, штифтами, спицами или винтами. Остеосинтез в зависимости от способа наложения этих приспособлений может быть наружным и погружным.
Второй способ делится на интрамедуллярный остеосинтез – фиксацию кости с помощью стержней, вводимых в костномозговой канал, экстрамедуллярный, когда отломки совмещаются с помощью пластин и винтов, а также чрескостный – выполняемый специальными наружными аппаратами спицевой конструкции.
Характеристика метода
Впервые идея внутрикостной фиксации отломков была предложена немецким ученым Кушнером в 40-е годы XX века. Он впервые провел интрамедуллярный остеосинтез бедренной кости. Стержень, который он использовал, имел форму трилистника.
Но только к концу столетия методика интрамедуллярного остеосинтеза была развита и стала широко применяться. Были разработаны стержни и другие имплантаты для блокируемого остеосинтеза, которые позволяют прочно зафиксировать отломки костей. В зависимости от целей использования они различаются по форме, размеру и материалу. Некоторые штифты и стержни позволяют вводить их в кость без рассверливания канала, что снижает травматичность операции. Современные стержни для интрамедуллярного остеосинтеза имеют форму, повторяющую изгибы костного канала. Они имеют сложную конструкцию, позволяющую прочно фиксировать кость и препятствовать смещению отломков. Изготавливаются стержни из медицинской стали или сплавов титана.
Этот метод лишен многих недостатков и осложнений внешних конструкций. Сейчас он является самым эффективным способом лечения околосуставных переломов, повреждения трубчатых костей голени, бедра, плеча, а в некоторых случаях – даже суставов.
Показания и противопоказания к применению
Такую операцию проводят при закрытых переломах бедренной, плечевой, большеберцовой кости. Эти повреждения могут быть поперечными или косыми. Возможно применение такой операции при развитии ложного сустава из-за неправильного сращения кости. Если травма сопровождается повреждением мягких тканей, остеосинтез желательно отложить, так как велик риск инфицирования места перелома. В этом случае операцию выполнить сложнее, но она тоже будет эффективной.
Противопоказан интрамедуллярный остеосинтез только при сложных открытых переломах с обширным поражением мягких тканей, а также при наличии инфекционного заболевания кожи в том месте, где нужно вводить штифт. Не применяется такая операция у пациентов пожилого возраста, так как из-за дегенеративно-дистрофических изменений в костной ткани дополнительное введение металлических штифтов может вызвать осложнения.
Некоторые заболевания также могут стать препятствием для проведения интрамедуллярного остеосинтеза. Это артрозы в поздней стадии развития, артриты, болезни крови, гнойные инфекции. Детям операция не делается из-за малой ширины костного канала.
Интрамедуллярный остеосинтез относится к внутрикостной операции . При этом происходит репозиция отломков и их фиксация штифтом, стержнем или винтами. По способу введения этих конструкций в костный канал интрамедуллярный остеосинтез бывает закрытым и открытым.
Раньше чаще всего использовали открытый способ . Он характеризуется тем, что поврежденную область кости обнажают. Отломки сопоставляют вручную, а потом в костномозговой канал вводят специальный стержень, который будет их фиксировать. Но более эффективным является закрытый метод остеосинтеза . Для его проведения нужен только небольшой разрез. Через него посредством специального проводника в канал кости вводится стержень. Все это происходит под контролем рентгеновского аппарата.
Штифты в канале могут устанавливаться свободно или с блокированием. В последнем случае их дополнительно укрепляют с двух сторон винтами. Если проводится остеосинтез без блокирования, это увеличивает нагрузку на костный мозг и повышает риск осложнений. Кроме того, такая фиксация не устойчива при косых и винтообразных переломах или при ротационных нагрузках. Поэтому более эффективно применение стержней с блокированием. Сейчас их выпускают уже с отверстиями для винтов. Такая операция не только прочно фиксирует даже множественные отломки, но не приводит к сдавливанию костного мозга, что сохраняет его кровоснабжение.
Кроме того, операция различается по способу введения стержня. Он может вводиться с предварительным рассверливанием костномозгового канала, что приводит к его травмированию. Но в последнее время чаще всего применяют особые тонкие стержни, для которых не требуется дополнительно расширять канал.
Есть еще менее распространенные виды интрамедуллярного остеосинтеза. Отломки могут фиксироваться несколькими эластичными стержнями. В кость вводят один прямой и два изогнутых противоположно друг другу стержня. Их концы загибают. При этом способе гипсовая повязка не требуется. Еще один способ был предложен в 60-е годы XX века. Костномозговой канал заполняют кусками проволоки так, чтобы она плотно его заполнила. Считается, что этим способом можно выполнить более прочную фиксацию отломков.
При выборе вида остеосинтеза врач ориентируется на состояние больного, вид перелома, место его локализации и тяжесть сопутствующих поражений тканей.
Такая операция более распространена, так как она более простая и надежная. Но, как и любая другая операция, она сопровождается потерей крови и нарушением целостности мягких тканей. Поэтому после открытого интрамедуллярного остеосинтеза чаще бывают осложнения. Но преимуществом применения такого способа является возможность использования его в комплексном лечении совместно с различными аппаратами для чрескостной фиксации. Отдельно открытый интрамедуллярный остеосинтез сейчас применяют очень редко.
Во время операции обнажают область перелома и отломки костей сопоставляют вручную без применения аппаратов. Именно это и является преимуществом метода, особенно при наличии множества осколков. После сопоставления отломков их фиксируют стержнем. Стержень может вводиться одним из трех способов.
При прямом введении необходимо обнажить еще один участок кости выше перелома. В этом месте пробивают отверстие по ходу костномозгового канала и вводят в него гвоздь, с его помощью сопоставляя отломки. При ретроградном введении начинают с центрального отломка, сопоставляя его с остальными, постепенно забивая гвоздь в костномозговой канал. Возможно введение стержня по проводнику. В этом случае его также начинают с центрального отломка.
При интрамедуллярном остеосинтезе бедра обычно сопоставление отломков настолько прочное, что наложение гипса не требуется. Если же делается операция на голени, предплечье или плечевой кости, то заканчивается она обычно наложением гипсовой лангеты.
Этот метод сейчас считается самым эффективным и безопасным. После его проведения не остается следов. По сравнению с другими операциями остеосинтеза он имеет несколько преимуществ:
- небольшое повреждение мягких тканей;
- малая потеря крови;
- стабильная фиксация костей без вмешательства в зону перелома;
- непродолжительное время операции;
- быстрое восстановление функций конечности;
- отсутствие необходимости гипсования конечности;
- возможность применять при остеопорозе.
Суть метода закрытого интрамедуллярного остеосинтеза в том, что через небольшой разрез в кость вводится штифт. Разрез делается вдали от места перелома, поэтому осложнения появляются редко. Предварительно с помощью специального аппарата делается репозиция отломков костей. Весь процесс операции контролируется с помощью рентгенографии.
В последнее время этот метод усовершенствовали. Штифты для фиксации имеют отверстия с каждого края. В них вводятся винты через кость, которые блокируют штифт и не дают ему и отломкам кости смещаться. Такой блокируемый остеосинтез обеспечивает более эффективное срастание кости и предотвращает осложнения. Ведь нагрузка при движении распределяется между костью и стержнем.
Фиксация места перелома с помощью этого метода настолько прочная, что уже на следующий день можно давать дозированную нагрузку на поврежденную конечность. Выполнение специальных упражнений стимулирует образование костной мозоли. Следовательно, кость срастается быстро и без осложнений.
Особенностью блокируемого интрамедуллярного остеосинтеза является его более высокая эффективность по сравнению с другими методами лечения. Он показан при сложных переломах, сочетанных травмах, при наличии множества осколков. Такая операция может применяться даже у тучных пациентов и больных с остеопорозом, так как штифты, фиксирующие кость, прочно крепятся в нескольких местах.
Осложнения
Негативные последствия интрамедуллярного остеосинтеза бывают редко. В основном они связаны с низким качеством стержней для фиксации, которые могут подвергаться коррозии или даже ломаться. Кроме того, введение инородного тела в костномозговой канал вызывает его сдавливание и нарушение кровоснабжения. Может произойти разрушение костного мозга, что вызовет жировую эмболию или даже шок. Кроме того, прямые стержни не всегда правильно сопоставляют отломки трубчатых костей, особенно тех, которые имеют изогнутую форму – большеберцовой, бедренной и лучевой.
Восстановление после операции
Двигаться после закрытого интрамедуллярного остеосинтеза пациенту разрешают уже через 1-2 дня. Даже при операции на голени можно ходить с опорой на костыли. В первые несколько дней возможна сильная боль в травмированной конечности, которую можно снимать обезболивающими препаратами. Показано применение физиотерапевтических процедур, которые ускорят заживление. Обязательно выполнять специальные упражнения, сначала под руководством врача, потом самостоятельно. Обычно восстановление занимает от 3 до 6 месяцев. Операция по удалению стержня еще менее травматична, чем сам остеосинтез.
Эффективность фиксации костей зависит от типа травмы и правильности выбранного врачом способа ее проведения. Лучше всего срастаются переломы с ровными краями и с малым количеством отломков. От вида стержня тоже зависит эффективность операции. Если он слишком толстый, могут быть осложнения из-за сдавливания спинного мозга. Очень тонкий стержень не обеспечивает прочной фиксации и даже может сломаться. Но сейчас такие врачебные ошибки встречаются редко, так как все этапы операции контролируются специальной аппаратурой, которая предусматривает все возможные негативные моменты.
В большинстве случаев отзывы пациентов об операции интрамедуллярного остеосинтеза положительные. Ведь она позволяет быстро вернуться к нормальной жизни после травмы, редко вызывает осложнения и переносится хорошо. А кость срастается намного лучше, чем при обычных способах лечения.
Материалы и методы
Нами предложено устройство для интрамедуллярного остеосинтеза большеберцовой кости с блокированием винтами (решение о выдаче патента на полезную модель, заявка № 2012129102/14(045610 от 10.07.2012) (рис. 1). Использование предлагаемого устройства обеспечивает следующие возможности.
1. Применение без электронно-оптического преобразователя.
2. Уменьшение необходимых действий ввиду использования единой системы направителя для проксимального и дистального блокирования.
3. Постановка стержня в костномозговой канал после закрытой репозиции перелома большеберцовой кости.
4. Ввести стержень с погружением в проксимальный метафиз большеберцовой кости.
5. Надежно соединить стержень с направляющей планкой, что позволяет попадать блокирующими винтами в отверстия стержня с высокой частотой.
6. Использовать стержень прямоугольной формы одного размера в поперечном сечении, что позволяет создать дополнительную ротационную стабильность в костномозговом канале. Не требует рассверливания костномозгового канала.
7. Ранняя функцию поврежденной конечности.
8. Не требует послеоперационной иммобилизации поврежденной конечности.
Показанием к его применению являются диафизарные переломы большеберцовой кости.
Техническим результатом предлагаемого устройства является повышение точности и упрощение техники дистального блокирования винтами при внутрикостном остеосинтезе стержнем без применения электронно-оптического преобразователя.
Указанный результат достигается следующим.
1. Имеется одна направляющая планка.
2. Дистальный контактор состоит из одного узла.
3. Имеется резьбовое соединение дистального контактора, состоящего из 1 детали.
4. Возможность выполнения дистального и проксимального блокирования с одной направляющей планки.
5. Направляющая система универсальна для применения стержней различного размера.
6. Имеется резьбовое соединение между втулкой для сверления и направляющей планкой.
7. Проксимальный конец стержня имеет торцевую резьбу по оси стержня.
8. Проксимальный контактор имеет ось с внутренней резьбой, соответствующей резьбе на проксимальном конце стержня, наружной резьбой для соединения с направляющей планкой с помощью двух гаек.
Сущность изобретения поясняется на рисунке 1. Устройство состоит из четырех составляющих: стержня (12) и направляющей планки с отверстиями (8) и двух контакторов – проксимального (6) и дистального (11). Стержень (12) прямоугольного сечения 7 x 8 мм с фиксированной проксимальной кривизной. Длина стержня варьирует от 300 до 420 мм, шаг изделия 15 мм, материал изготовления титан. В стержне на проксимальном конце имеется торцевая резьба (14), в дистальной и проксимальной половине имеются гладкие отверстия под блокирующие винты и резьбовое отверстие в дистальной части для соединения с дистальным контактором. В направляющей планке имеются отверстия для фиксирующих и направляющих узлов (8). Проксимальный контактор (6), состоит из оси с внутренним резьбовым (15) и наружным (16) резьбовым наконечником, двух гаек (7). Дистальный контактор включает ось с резьбовым наконечником и поисковым концом (11), фиксирующую втулку (9) и гайку (10), направляющие втулки для сверления (13).
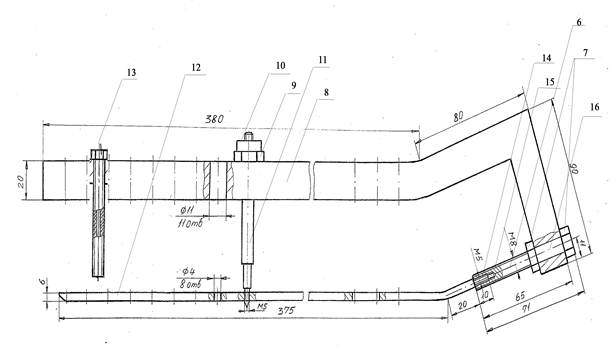
Рис. 1. Устройство для интрамедуллярного остеосинтеза большеберцовой кости с блокированием винтами: 6 – проксимальный контактор; 7 – гайки резьбового наконечника проксимального контактора; 8 – направляющая планка с отверстиями; 9 – фиксирующая втулка дистального контактора; 10 – гайка дистального контактора; 11 – дистальной контактор; 12 – стержень; 13 – втулка для сверления.
Техника оперативного вмешательства
Оперативное вмешательство проводится по спинномозговой или перидуральной анастезией. Положение больного лежа на спине. Конечность укладывается на специальное устройство для фиксации нижней конечности при выполнении интрамедуллярного остеосинтеза (решение о выдаче патента на полезную модель, заявка № 2012108766/14(0132200) от 07.03.2012) (рис. 2). Технический результат предлагаемого устройства заключается в повышении точности выполнения репозиции отломков большеберцовой кости.

Рис. 2. Устройство для фиксации нижней конечности при выполнении операции интрамедуллярного остеосинтеза большеберцовой кости: 1 – неподвижная опора; 2 – зубчатые пазы; 3 – опора для бедра; 4 – опора для голени.
Данное устройство состоит из неподвижной опоры (1), которая на дистальном конце имеет зубчатые пазы (2), на проксимально конце шарнирное соединение с опорой для бедра (3), имеющей в середине мягкий фиксатор для бедра, выполненный в виде ремня. Опора для бедра соединена в дистальной части с опорой для голени (4). Все опоры выполнены из рентгеннегативных материалов. Неподвижная опора фиксируется к операционному столу специальными струбцинами.
После обработки операционного поля (всей нижней конечности от стопы до паховой складки) выполняется разрез кожи по передней поверхности коленного сустава от нижнего полюса надколенника до бугристости большеберцовой кости, проекция связки надколенника. Благодаря эластичности кожных покровов разрез приобретает форму вытянутого овала длиной 3,5–4 см и шириной 2–2,5 см. Рассекается поверхностная фасция, под которой располагается связка надколенника. Одномоментно связка рассекается вдоль. Пальпаторно определяется место введения стержня. В этой зоне в метафизе большеберцовой кости формируется канал в направлении сверху вниз, по оси большеберцовой кости, который должен соединиться с полостью костномозгового канала, определяется провал при заведении шила.
Следующий этап операции – установка стержня в полость костномозгового канала. Выполняется закрытая ручная репозиция перелома большеберцовой кости, которая удерживается до момента окончания заведения стержня руками ассистента. Затем стержень медленно вводится по заранее сформированному туннелю в метафизе большеберцовой кости в костномозговой канал с помощью фиксированной на проксимальном конце планки, которая затем удаляется. Допускается использование молотка при плотном прохождении стержня в канале по проксимальной части направляющей планки. Стержень погружается на всю длину, заранее выбранную при предоперационном планировании, и достигает дистального метафиза большеберцовой кости. При прохождении стержня зоны перелома возможно не попадание его в дистальный отломок, что клинически проявляется избыточной подвижностью на зоне перелома. В этом случае необходимо выйти стержнем до окончания проксимального отломка, повторить закрытую репозицию и повторно завести его. После этого проводится визуальный контроль оси конечности, при необходимости выполняются рентгенограммы для оценки репозиции зоны перелома и расположения стержня.
После установки стержня начинается его блокирование. Для этого на торцевую резьбу (14) проксимального конца стержня вкручивается ось (6) внутренним резьбовым наконечником (15), а наружным резьбовым наконечником (16) двумя гайками (7) она фиксируется к направляющей планке (8), которая ориентируется по оси большеберцовой кости (рис. 1). После введения втулки в отверстие для дистального контактора в направляющей планке по ней производится сверление переднего кортикального слоя диаметром 7 мм. Втулка удаляется, и на ее место через имеющееся отверстие в кости устанавливается и фиксируется ось (11) в стержне с помощью поискового конца и резьбового соединения, а в планке – путем вкручивания фиксирующей втулки (9) и гайки (10). Таким образом, формируется жесткая система соединения стержня с направляющей планкой, что позволяет при введении втулки для сверления (13) выполнить его через оба кортикальных слоя и отверстие в стержне. Т.е. обеспечивается высокая вероятность попадания винтов в дистальные и проксимальные блокируемые отверстия в стержне. По сформированному каналу вводятся самонарезающиеся винты. Количество винтов в дистальном отломке зависит от его величины и может достигать 3 штук, в проксимальном отломке расположено 2 винта. После установки винтов в проксимальном и дистальном отломках направляющее устройство демонтируется. Проводится визуальный контроль оси конечности, ручной прочности фиксации, объёма движений в коленном и голеностопном суставах. Выполняются рентгенограммы голени в стандартных укладках для оценки точности репозиции отломков, расположения стержня в канале и винтов в отверстиях стержня. Проводится установка активного дренажа в полость коленного сустава. Послойное ушивание раны. Швы на кожу. Асептические повязки. Эластичное бинтование конечности. Внешняя иммобилизация не выполняется.
На 2–3 сутки после операции назначается УВЧ-терапия, ЛФК с целью разработки движений в коленном и голеностопном суставах, укрепления мышц нижних конечностей.
Удаление фиксатора целесообразно проводить при наличии рентгенологической картина сращения в среднем через 1–2 года после оперативного вмешательства.
Результаты и обсуждение
Результаты лечения изучены у 28 пациентов. Средний срок нетрудоспособности составил 121,8 ± 0,58 дня. Инфекционных осложнений, нарушения консолидации, несостоятельности остеосинтеза не было. Срок наблюдения составил 1,5 ± 0,16 года. Функции нижней конечности не нарушена. Движения в коленном и голеностопных суставах в полном объёме. Сила мышц голени соответствовала неповрежденной стороне. Результаты лечения во всех случаях расценивались как хорошие. Примером может служить клиническое наблюдение (рис. 3).
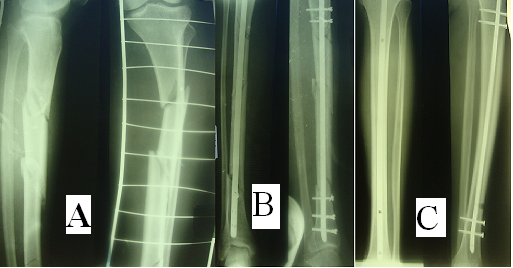
Рис. 3. Рентгенограммы больного Г. 45 лет. Диагноз: закрытый неосложненный двойной перелом левой большеберцовой кости в верхней и средней трети со смещением отломков.
А – после получения травмы; В – после выполнения остеосинтеза большеберцовой кости с использованием устройства для интрамедуллярного остеосинтеза большеберцовой кости с блокированием винтами; С – через 12 месяцев после операции (функция конечности восстановлена полностью).
Предложенное устройство позволяет выполнять интрамедуллярный остеосинтеза большеберцовой кости с блокированием винтами.
Во всех случаях применения устройства для интрамедуллярного остеосинтеза большеберцовой кости с блокированием винтами получены хорошие результаты лечения.
Рецензенты:
Блокируемый интрамедуллярный штифт для остеосинтеза бедренной кости без рассверливания, предложен AO/ASIF (UFN) (рис. 2-12). Штифты изготовлены из титанового сплава и имеют диаметр 9, 10, 11 и 12 мм и длину от 300 до 480 мм с прибавлением по 2 мм. Штифт имеет изгиб, соответствующий среднему анатомо-физиологическому изгибу бедренной кости, радиус которого составляет 1500 мм.
Рис. 2-12. Блокируемый штифт для остеосинтеза бедра (UFN).
Как для проксимального, так и для дистального блокирования применяются самонарезающие винты наружным диаметром резьбы 4,9 мм и внутренним диаметром резьбы 4,3 мм (рис. 2-13). После рассверливания в кости отверстия сверлом диаметром 4 мм вводят блокирующий винт. Этим обеспечивается адекватная статическая и динамическая прочность. Винты выпускаются из того же сплава титана, что и штифт, с шагом длины 2 мм.
Рис. 2-13. Блокирующий винт.
Для введения блокируемого бедренного штифта используют следующие инструменты. Для вскрытия костномозгового канала используют шило или трубчатое (полое) сверло в сочетании с центрирующей спицей и защитной втулкой (рис 2-14).
Штифт и направляющее устройство соединяют между собой сочленяющим блоком. Угол между осью штифта и направляющим устройством — сочленяющим блоком — равен 20°. Такая конструкция позволяет максимально щадить мягкие ткани и снижает силу напряжения, действующую на шейку бедренной кости во время операции (рис. 2-15). После первоначального ручного введения дистального конца штифта для дальнейшего его продвижения использовали либо обычный молоток из нержавеющей стали, либо скользящий.
Направляющее приспособление (рис. 2-16) содержит приставку с направляющими отверстиями для статического и динамического блокирования проксимальных винтов. Приставка соединяется с направляющим устройством при помощи сочленяющего блока; причем направляющие и блокирующие отверстия в проксимальном конце штифта становятся соосными.
После остеосинтеза и снятия направляющего устройства на его место ввинчивали защитный колпачок. Такое закупоривание предотвращает врастание тканей во внутреннюю резьбу проксимального конца штифта, облегчая последующее его удаление после срастания перелома. В наборе имеется 3 вида конечных колпачков различной длины (0, 10, 20 мм), для того чтобы при необходимости удлинять проксимальный конец штифта. Перемещение колпачков осуществляли с помощью головки, которая имеет внутреннюю и наружную форму шестигранника.
Положение больного на ортопедическом столе может быть как на спине, так и на боку. Каждое положение имеет свои преимущества и недостатки. При тяжелых, многооскольчатых переломах остеосинтез в положении на спине позволяет легче определять длину и ротационное несоответствие поврежденной конечности, а также лучше рентгенологически визуализировать проксимальный отдел бедра. Кроме того, при таком положении больного облегчается введение дистальных блокирующих винтов.
Рис. 2-14. Шило и полое сверло для вскрытия костно-мозгового канала.
Рис. 2-15. Штифт и направляющее устройство, соединенные между собой сочленяющим блоком.
Рис. 2-16. Направляющее приспособление.
Главным недостатком положения больного на спине является затрудненный доступ к месту перфорации кости — грушевидной ямке вертельной области.Это особенно актуально для тучных больных с хорошо развитой мускулатурой. В этих случаях нога должна быть максимально приведена во избежание защемления шила или штифта костями таза. Положение больного на боку позволяет легко достичь грушевидной ямки. Однако укладка больного длится дольше. Кроме того, при оскольчатых переломах в средней и нижней трети диафиза влияние силы тяжести (гравитации) часто приводит к вальгусной деформации в месте перелома. Также технически затруднено дистальное блокирование.
В подавляющем большинстве сочетанных травм мы использовали укладку больного на спине (рис. 2-17). Это обусловлено наличием сопутствующих повреждений, при которых поворачивание больного на бок может привести к смещению переломов костей таза, позвоночника и вызвать отягощение общего состояния тяжелопострадавшего. Положение больного на спине также наиболее удобно для анестезиолога.
Рис. 2-17. Положение больного на спине при закрытом блокирующем остеосинтезе.
Для облегчения доступа к большому вертелу приводили поврежденную конечность, а туловище отклоняли в противоположную сторону. Перед разрезом производили закрытую репозицию отломков, применяя тракцию за скобу и ротацию конечности через стоподержатель. Предоперационное вправление основных отломков желательно.
Такое вправление практически гарантировало удачный исход операции. Делали разрез кожных покровов по линии диафиза бедренной кости на 5-10 см проксимальнее верхушки большого вертела длиной около 2-5 см. Разводили большую ягодичную мышцу по ходу ее волокон. Определяли интервал между прикреплениями сухожилия грушевидной мышцы и задней частью сухожилия средней ягодичноймышцы к большому вертелу. Независимо от положения больного на ортопедическом столе точкой введения имплантата должна быть грушевидная ямка, совпадающая с осью костномозгового канала (рис. 2-18). Отсюда под контролем ЭОП вводили шило в костномозговой канал бедренной кости. Эта точка находится на самом медиальном краю верхушки большого вертела и сзади от центральной оси шейки бедра, в области грушевидной ямки. Вместо шила для вскрытия костномозгового канала чаще использовали центрирующую спицу диаметром 3,2 мм (рис 2-19). После контроля ЭОП правильного расположения направляющей спицы по ней канюлированным (полым) сверлом диаметром 13 мм при помощи дрели вскрывали костномозговой канал. Затем удаляли оба инструмента и вводили штифт.
Рис. 2-18. Точка введения направляющей спицы (грушевидная ямка). A-anterior, P-posterior.
Рис. 2-19. Введение направляющей спицы.
Далее соединяли штифт с направляющим устройством при помощи сочленяющего блока и руками продвигали его к месту перелома. Под контролем ЭОП в двух проекциях уточняли правильное сопоставление отломков, после чего штифт продвигали за линию перелома (рис. 2-20), ощущая его соприкосновение со стенками костномозгового канала дистального отломка. Дальнейшее продвижение штифта не представляет затруднений.
Рис. 2-20. Введение штифта в дистальный отломок под контролем ЭОПа.
Дистальное блокирование невозможно без контроля ЭОП. Механические направляющие приспособления, соединенные с проксимальным концом штифта, не позволяют точно локализовать дистальные отверстия для блокирования из-за деформации штифта при его введении. Для проксимального участка штифта скручивающая деформация незначительна, поэтому удается легко произвести блокирование по направителю без контроля ЭОП.
С-образную дугу ЭОП располагали таким образом, чтобы отверстия для блокирования штифта выглядели на мониторе в виде полных кругов по их оси. Сверло вводили через разрез кожи на уровне блокирующих отверстий до кости. Дрель под визуальным контролем передвигали до тех пор, пока конец сверла не оказывался точно в центре отверстия для блокирования (рис. 2-21). Затем острие сверла прижимали к поверхности кости и придавали дрели перпендикулярное к ее оси положение. Просверливали кость, проводя сверло через оба кортикальных слоя и отверстие в штифте. Затем определяли длину образовавшегося канала с помощью измерителя и вводили в него соответствующий винт. Аналогичным методом вводили второй винт.
Проксимальное блокирование. Для введения блокирующих винтов в проксимальный конец штифта (см. рис.2-26) использовали направляющее приспособление (приставку), соединенное с направляющим блоком. Блокирование осуществляли без рентгенологического контроля. В направляющее отверстие вставляли защитную втулку с внутренним диаметром 8 мм с троакаром и делали соответствующий им разрез, через который продвигали втулку с троакаром до контакта с кортикальным слоем кости. Затем удаляли металлический троакар и вводили втулку сверла с внутренним диаметром 4,5 мм.
Просверливали отверстие сверлом диаметром 4—4,5 мм. После удаления 4,5 мм втулки сверла определяли длину блокирующего винта при помощи измерителя глубины, добавляя как минимум 2 мм. Вводили выбранный винт через 8-миллиметровую защитную втулку. Повторяли манипуляцию для второго блокирующего винта.
Операцию завершали ввинчиванием предохранительного колпачка в проксимальный конец (в месте крепления направляющего устройства) штифта и зашиванием операционной раны.
Необходимо остановиться на некоторых технических особенностях. Закрытый блокируемый остеосинтез бедра у пострадавших с сочетанной травмой производили в подавляющем большинстве случаев в положении больного на спине на ортопедическом столе. Для облегчения вскрытия костномозгового канала и введения штифта необходимо максимально приводить оперируемую ногу. Репозиция перелома бедра наиболее трудная при простых переломах (тип А), наиболее простая при сложных (тип С) переломах. Для облегчения заведения U FN в костномозговой канал дистального отломка необходимо создавать максимальную тракцию на ортопедическом столе. При этом оперирующий хирург манипулирует проксимальным отломком с помощью направляющего устройства для введения UFN, а ассистент — дистальным отломком. После того как UFN заведен в дистальный отломок на 3—4 см, необходимо исправить угловые смещения костных отломков путем отведения или приведения конечности и мануального давления на область дистального отломка. В 2 случаях мы встретились с ситуацией, когда в костномозговой канал дистального отломка внедрился небольшой костный фрагмент, препятствующий заведению гвоздя, что потребовало открытой репозиции перелома. При сложных переломах в 7 случаях UFN был заведен в костномозговой канал, выполнено дистальное и проксимальное блокирование гвоздя, проксимальный и дистальный отломки заняли правильное положение, а большие промежуточные костные фрагменты оказались развернутыми и стояли с большим смещением. В этих случаях отмечали замедленную консолидацию перелома, как это показано на рис. 2-22. Но лучше открыть область перелома и устранить большое смещение этих костных фрагментов, дополнительно фиксировав их винтами.
После проведения дистального блокирования при простых и оскольчатых переломах (типы А и В) обязательным считаем создать компрессию костных отломков. Для этого отпускали тракцию, созданную ортопедическим столом и легкими ударами молотка в проксимальном направлении подтягивали дистальный отломок.
Рис. 2-22. Замедленная консолидация оскольчатого перелома бедра (тип С2) при неудовлетворительной закрытой репозиции.
После компрессии костных отломков выполняли проксимальное блокирование, которое в случае оскольчатых и сложных переломов (типы В и С) всегда было статическим, т.е. вводили 2 проксимальных винта. При простых переломах (тип А) выполняли динамическое блокирование, вводили один проксимальный винт в овальное отверстие.
Закрытый блокируемый интрамедуллярный остеосинтез большеберцовой кости
Операцию производили в положении больного на ортопедическом столе на спине при согнутой в коленном суставе под углом 90° поврежденной конечности (рис. 2-23). Для этого опору стола располагали по задней поверхности нижней трети бедра. Ранее наложенное скелетное вытяжение за пяточную кость, сохраняли, а скобу крепили на месте стоподержателя. Техника закрытого блокируемого остеосинтеза большеберцовой кости показана на рис. 2-24. Производили продольный разрез кожи от нижнего полюса надколенника до бугристости большеберцовой кости. Продольно рассекали собственную связку надколенника по ее середине. Точка введения лежит на продолжении длинной оси костномозгового канала, т.е. несколько медиальнее и на 1— 2 см проксимальнее центра бугристости большеберцовой кости. Поэтому мы чаще использовали альтернативный доступ, т.е. разрез длиной 1— 2 см производили по внутренней поверхности собственной связки надколенника.
Рис. 2-23. Положение больного на операционном столе при закрытом остеосинтезе большеберцовой кости штифтом UTN.
Рис. 2-24. Блокируемый остеосинтез перелома большеберцовой кости штифтом UTN. а — место введения штифта; б — вскрытие костно-мозгового канала; в — проксимальное блокирование.
Кортикальный слой вскрывали при помощи шила. Штифт и направляющее устройство соединяли между собой при помощи винта—стяжки. Для введения штифта последний располагали под углом 160—165° к продольной оси голени и легко, руками или скользящим молотком вводили его в костномозговой канал. Далее, соскальзывая по задней стенке, продвигали его в дистальном направлении. Под контролем ЭОП производили репозицию и введение штифта в дистальный отломок.
У пострадавших с тяжелой сочетанной травмой ОДА не всегда можно использовать стандартную укладку на ортопедическом столе для выполнения операции блокирующего остеосинтеза. Поэтому для предварительной репозиции и фиксации отломков перед введением блокирующего штифта мы использовали большой дистрактор. В этих случаях после обработки операционного поля в верхней и нижней трети сегмента конечности вводили 2 винта Шанца, к которым крепили большой дистрактор. Затем под контролем ЭОП с помощью большого дистрактора производили закрытую репозицию отломков.
Таким образом, применение большого дистрактора дает возможность производить закрытый остеосинтез в удобном положении для больного и оперирующего хирурга без использования специального ортопедического стола.
Рис. 2-25. Дистальное блокирование штифта UTN.
Направитель для дистального блокирования работает следующим образом. По описанной выше методике в костномозговой канал большеберцовой кости вводили интрамедуллярный блокирующий гвоздь без рассверливания костномозгового канала. К рукоятке направите ля для проксимального блокирования гвоздя посредством установочного средства крепили дистальный направитель, который имеет вид удлиненной штанги с изгибом в сагиттальной плоскости, повторяющий изгиб интрамедуллярного гвоздя.
Рис. 2-26. Направитель для дистального блокирования штифта UTN.
На проксимальном конце удлиненной штанги имеются овальные отверстия, через которые удлиненная штанга крепится к рукоятке направителя для проксимального блокирования, при этом имеется возможность отклонить ось удлиненной штанги кпереди от оси гвоздя, т.е. в направлении, куда отклоняется гвоздь при введении в костномозговой канал кости. На дистальном конце удлиненной штанги имеются отверстия в виде втулок, соответствующие различным типоразмерам гвоздей.
Поворачивая удлиненную съемную штангу вокруг поперечной оси прижимного элемента, устанавливали штангу вдоль большеберцовой кости так, чтобы боковые края штанги и кости были параллельны, после чего это положение закрепляли прижимным элементом.
Благодаря тому что удлиненная съемная штанга устанавливается параллельно интрамедуллярному гвоздю и повторяет его изгиб в сагиттальной плоскости, блокировочные отверстия гвоздя располагаются напротив отверстий, выполненных в виде втулок на конце удлиненной штанги. Возможное отклонение от их соосности устраняется при дальнейшей работе с кондуктором (направителем сверла). Сверление осуществляли через рабочий канал кондуктора сверлом диаметром 4 мм. При этом формировали отверстие в ближайшем кортикальном слое кости. После этого кондуктор снимали, а сверло диаметром 3,2 мм вводили через просверленное отверстие и, основываясь на тактильных ощущениях, производили сверло через блокировочное отверстие гвоздя и сверлили второй кортикальный слой кости. После этого в сформированный канал вводили самонарезающийся блокирующий винт диаметром 3,9 мм, у которого головка изготовлена в виде конуса.
Это необходимо для плотной посадки винта в ближайшем кортикальном слое кости. Аналогично первому устанавливали второй блокирующий винт. Положение блокирующих винтов контролировали с помощью переносного рентгеновского аппарата.
Остеосинтез спицами типа Киршнера наиболее часто мы применяем для трансартикулярной фиксации нестабильных вывихов и подвывихов локтевого, лучезапястного и голеностопного суставов, суставов костей стопы, вывихов и подвывихов пальцев кисти и стопы. Метод очень прост и при закрытых повреждениях может быть выполнен прямо в реанимационном зале. Остеосинтез тонкими спицами хорошо себя зарекомендовал при открытых переломах пястных, плюсневых костей и переломах фаланг пальцев кисти и стопы. Остеосинтез канюлированными винтами мы производили у пожилых больных с политравмой для остеосинтеза медиальных переломов шейки бедра. Это было достаточно редкое вмешательство. Канюлированные винты мы также использовали для закрытого остеосинтеза переломов таранной кости.
В.А. Соколов
Множественные и сочетанные травмы
Читайте также:


