Инволютивный остеопороз что это такое
Остеопороз является обменно-метаболическим заболеванием костной ткани, в процессе которого наблюдается нарушение ее минерализации, структурная перестройка и снижение плотности. Происходит потеря равновесия между процессами образования и разрушения кости.
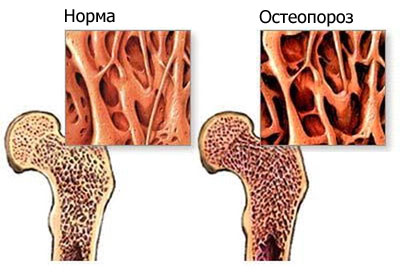
Наиболее частыми последствиями этого являются переломы, порой они могут быть единственным проявлением болезни.
В подавляющем большинстве случаев заболевание поражает людей пожилого возраста, однако нередки случаи и ювенильного остеопороза у детей.
Распространенность заболевания с каждым годом все увеличивается, особенно в странах демографическими проблемами, что связано со старением населения.
Причины
Остеопороз является многофакторным заболеванием, его возникновение опосредовано целым комплексом неблагоприятных воздействий. Поэтому выделяют такие причины потери костной массы:
- Пожилой возраст.
- Снижение содержания кальция и витамина D в рационе.
- Гормональные нарушения: заболевания щитовидной железы, недостаток эстрогенов у женщин.
- Болезни желудка и кишечника.
- Системная патология соединительной ткани.
- Болезни крови.
- Гиподинамия и длительная иммобилизация.
- Употребление алкогольных напитков, курение.
- Прием лекарств (кортикостероиды, антиконвульсанты).
- Травмы костей, воспалительные процессы, опухоли.
- Наследственность.
Если при всестороннем обследовании выявить какие-либо факторы не представляется возможным, то говорят об идиопатическом остеопорозе. Другими словами, такой диагноз ставится в том случае, если заболевание развивается на фоне полного благополучия и при отсутствии видимых причин.
В остальных ситуациях полагают о другом характере патологии. От этого будет зависеть и дальнейшая тактика лечения, поэтому при подозрении на заболевание настоятельно рекомендуется пройти обследование у специалиста.
Каким бывает остеопороз
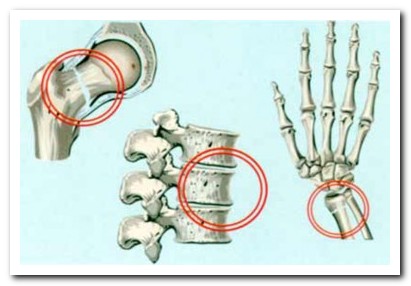
По современной классификации остеопороза существует несколько разновидностей заболевания.
В первую очередь стоит рассмотреть первичный характер болезни, поскольку таких случаев большинство – до 90%.
При этом снижение плотности костей возникает самостоятельно, без воздействия внешних неблагоприятных факторов или других болезней. Патология распространяется на многие компоненты скелета – развивается диффузный остеопороз, который охватывает все кости конечностей.
Инволютивный остеопороз относится к одним из проявлений общего старения организма. Костная ткань выступает в качестве определенного показателя интенсивности таких изменений, становясь с возрастом все более хрупкой.
В основном заболеванию подвержены женщины в период постменопаузы (после 50 лет). Это обусловлено недостатком эстрогенов в организме из-за инволютивных процессов в яичниках. Развитие сенильного остеопороза наблюдается в старческом возрасте – после 70 лет. В механизме его возникновения преобладают нарушения ферментной системы почек, что приводит к уменьшению выработки витамина D и ухудшению всасывания кальция.
Болезнь у людей в пожилом возрасте часто приводит к тяжелым переломам (например, шейки бедра), которые в дальнейшем могут стать причиной инвалидности.

Идиопатический ювенильный остеопороз – явление довольно редкое. При этом страдают чаще мальчики в период перед половым созреванием (7–14 лет).
Поскольку у детей и подростков происходит образование до 90% костной массы, то при развитии патологических процессов могут возникнуть стойкие костные деформации, частые переломы.
В ряде случаев изменения могут исчезать бесследно.
Нередко наблюдаются и семейные случаи болезни. Это связывают с измененной активностью определенных генов, ответственных за процесс ремоделирования костей. Могут встречаться различные варианты таких нарушений: генный полиморфизм, усиление экспрессии одних генов и снижение других.
В любом случае о наследственном типе болезни можно сказать только по результатам медико-генетического обследования.

Если у пациентов среднего возраста не удается установить причину заболевания, то наиболее вероятен диагноз идиопатического остеопороза. Он встречается у женщин репродуктивного возраста (перед менопаузой), а также у мужчин до 50 лет. Симптомы болезни могут в какой-то момент исчезнуть даже без лечения.
Развитие вторичного остеопороза опосредовано различными факторами, которые могут воздействовать на костную ткань, нарушая ее развитие.
Сказать точно какой тип заболевания присутствует в конкретном случае можно только по результатам углубленного обследования.
Симптомы
Болезнь долгое время может протекать совершенно бессимптомно, заставляя обратить на себя внимание только после первого перелома. Однако, существуют определенные признаки, наличие которых может указать на вероятность заболевания. К ним можно отнести:
- Боли в спине: ноющие или острые, если ущемляются нервные корешки.
- Уменьшение роста из-за снижения высоты позвонков.
- Деформации позвоночника, грудной клетки.
- Судорожные сокращения мышц на ногах в ночное время.
- Пародонтоз.
- Ломкость ногтей и волос.
- Снижение трудоспособности, утомляемость.
Многие из указанных признаков могут наблюдаться при диффузном остеопорозе позвоночника, когда повышается пористость костной ткани в телах позвонков. Кроме того, болевые ощущения могут возникать и в других участках тела — это может быть признак околосуставного остеопороза.
Часто поражаются нижние конечности, которые и так испытывают повышенные нагрузки.
Диффузный остеопороз стопы характеризуется практически постоянной болью, которая усиливается при ходьбе и подъеме тяжестей. По этим симптомам можно заподозрить заболевание и своевременно провести необходимое обследование. Если диагноз подтвердится, то нужно немедленно начать лечение.

Симптомы заболевания могут отличаться с учетом локализации процесса и степени его развития. В зависимости от распространенности и характера поражения костей различают:
- Системный остеопороз – болезнь охватывает все компоненты скелета.
- Диффузный остеопороз – поражаются все отделы конечности.
- Регионарный остеопороз – патологический процесс отмечается в одной или нескольких скелетных зонах.
- Локальный остеопороз – снижение минеральной плотности только в одной кости.
- Околосуставной остеопороз – развивается только вокруг суставов.
- Пятнистый остеопороз – развивается на ранних стадиях заболевания и характеризуется неравномерностью поражения, есть отдельные участки потери костной плотности.
Наличие любых признаков болезни является показанием к врачебному осмотру. С этим нельзя медлить, поскольку патология будет неуклонно прогрессировать.
Лечение
С целью максимальной эффективности лечение болезни нужно начинать как можно раньше – еще на стадии пятнистого остеопороза, когда патологический процесс локализован, а разрушение костей не достигло максимальной выраженности. В этом помогут такие мероприятия:
- Употребление в пищу продуктов с высоким содержанием кальция: молоко, твердые сыры, творог, фрукты и овощи.
- Применение препаратов кальция и витамина D.
- Эстроген-заместительная терапия для женщин в постменопаузе.
- Использование препаратов, замедляющих костную деструкцию и усиливающих остеосинтез: бисфосфонаты, кальцитонин, стронция ранелат.
- Лечение основного заболевания, которое привело к снижению костной плотности.
- Снижение дозы или замена некоторых лекарств: глюкокортикоидов, противосудорожных средств.
- Адекватная возрасту физическая активность, профилактика переломов.
- Прогулки на свежем воздухе с умеренной инсоляцией.
Препараты для лечения остеопороза назначает только врач. Самостоятельное использование медикаментов недопустимо. Только своевременное выявление патологии и адекватная терапия позволят избавиться от болезни и улучшить качество жизни.
Инволютивные процессы в костной ткани неизбежны по мере старения организма и нередко приводят к развитию у пожилых остсопороза. Мероприятия, направленные на укрепление костной ткани, абсолютно необходимы для успешной реабилитации пациентов с двигательными нарушениями.
Основой кости является костная ткань, которая состоит на 65—70% из минеральных компонентов (основной из них — гидроксиапатит кальция) и на 30—35% — из органических компонентов (основные из них — белок коллаген, неколлагеновые белки, а также протеогликаны, протеолипиды, сиалопротеииы и другие органические вещества, в совокупности формирующие матрикс костной ткани). Минерализованный матрикс организован в трабекулы — структурно-функциональные единицы губчатой костной ткани. В лакунах минерализо-ванного матрикса и по поверхности трабекул располагаются клетки костной ткани — остеоциты, остеобласты, остеокласты. В организме постоянно происходят процессы обновления (ремоделирования) костной ткани путем сопряженного по времени костеобразования и рассасывания кости. Косте-образование осуществляется клетками-остеобластами, которые синтезируют и секретируют органически матрикс кости, а также участвуют в процессе его кальцификации (уровень кальция в плазме крови, необходимый для нормального костеобразования, соответствует 2,25—2,75 ммоль/л,основным внешним источником поступления в организм кальция являются пищевые продукты; всасывание в кишечнике кальция, поступающего с пищей, происходит при участии витамина D). Целостность матрикса поддерживается также за счет функции остеоцитов — зрелых клеток костной ткани, образующихся из остеобластов и также синтезирующих органические компоненты и стабилизирующих минеральный состав кости. Рассасывание кости осуществляется клетками -остеокластами, рё'зорбирующими минерализованный костный матрикс. Остеопластическая и остеолитическая активность клеток костной ткани регулируется многими гормонами: паратгормоном, кальцитонином, кортикостероидами, соматотропином, инсулином, половыми, тиреоидными и другими гормонами. Действие паратгормона (гормона паращитовидной железы) направлено на активизацию остеокластов и выведения ионов кальция из костной ткани в кровь, усиление всасывания кальция в кишечнике и его реабсорбции в почках, а также на препятствие реабсорбции фосфора в проксимальных канальцах почек. Кальцитонин (гормон щитовидной железы), являясь антогонистом паратгормона,угнетает процесс резорбции костной ткани, снижает реабсорбцию кальция в почечных канальцах, способствует переходу кальция из крови в костную ткань. Эстрогены, как полагают, ингибируют секрецию стромальными клетками костного мозга цитокинов, в частности, интерлейкина-6, участвующего в образовании остеокластов, тем самым предотвращая излишнюю остеолитическую активность [Jilka R. JEt al, 1992]. Глюкокортикоиды, оказывая прямое действие на паращитовидные железы, способствуют увеличению секреции паратгормона; кроме того, угнетают вса сывание кальция из кишечника, усиливают его экскрецию с мочой, вмешиваются в метаболизм витамина Д.
Остальные из вышеперечисленных гормонов также спецефическим или неспецифическим путем влияют на процессы ремоделирования костной ткани.
Взаимоотношение процессов косте-образования и резорбции кости различно в различные возрастные периоды. В период роста скелета процессы костеобразования превалируют над процессами рассасывания костной ткани. Пик костной массы приходится на возраст с 17—18 до 35 лет. Затем процессы рассасывания костной ткани начинают преобладать над процессами костеобразования; потеря костной массы в период постарения организма достигает у женщин 45—50%, у мужчин — 20—30% от пиковой, а скорость этой потери — 0.5— 1% в год [Matkovic V. Et al, 1988]. Особенно быстро происходит утрата костной ткани у женщин в постменструальном периоде (до 2—3% пиковой костной массы ежегодно в течение первых 3—15 лет после прекращения менструаций). Связано это с утратой эстрогенной функции яичников (о роли эстрогенов в костеобразовании см. выше).
Остеопороз-ытаром, являющийся следствием нарушения равновесия процессов перестройки костной ткани и характеризующийся ее разрежением (уменьшением массы на единицу объема,т.е.плотности костной ткани). В отличии от других патологических процессов в костной ткани (остеомаляция, остеолиз, остеоатрофия, остеодистрофия, остеодисплазия, остеонекроз и др.) остеопороз не сопровождается нарушением соотношения между минеральными и органическими компонентами в кости. Нарушается число трабекул на единицу объема, происходит расширение межтрабекулярных протранств. Это влечет за собой снижение механической прочности кости. Согласно патогенетической классификации, различают системный и локальный остеопороз, первичный (наследственный, идиопатический, ювенильный, постклимактерический, сенильный) и вторичный (на фоне сопутствующих заболеваний крови и костного мозга, алиментарный, иммо-билизационный, при патологии эндокринной системы, желудочно-кишечного тракта, почек и др.). При реабилитации пожилых больных с двигательными нарушениями, безусловно, врач может столкнуться с самыми различными вариантами остеопороза. Однако в рамках данного раздела мы рассмотрим лишь профилактические меры, связанные с возрастзависимымостеопорозом как универсальным проявлением старения. Согласно F.Kaplan (1987) и А.А.Корж (1995), схематично варианты нормы и нарушения перестройки костной ткани можно изобразить следующим образом (рис. 4.1):
Таким образом, грань между разрежением костной ткани как проявлением естественного старения и возрастзависимым остеопорозом как заболеванием, весьма условна. Факторы риска развития остеопороза как заболевания указаны в таблице 4.5.
Таблица 4.6
Методика приема препарата миакальцик при остеопорозе (по С.С.Родионовой и соавт., 1997)
iHerb

В возрасте 60–80 лет наступает отчетливое старение костно-суставного аппарата. В процессе старения основная дезинтеграция происходит в головном мозге и эндокринных органах. Существенное значение имеет нарушение функции гипоталамуса и гипофиза.
Уменьшение количества медиаторов (дофамина, серотонина) влияет на импульсацию из гипоталамуса и регулярное выделение гормонов гипофиза.
В пожилом возрасте уменьшено образование гормонов щитовидной железы, которые должны оказывать влияние и на возбудимость корковых клеток, и на обмен других клеток, в том числе иммунной системы.
Снижение выработки паратиреоидина, тиреокальцина, соматотропного гормона, инсулина, андрогенов, эстрогенов и глюкокортикоидов ослабляет клеточный обмен, ведет к дефициту афферентации и к гипокинезии.
Ослабление взаимодействия вегетативной, гормональной и моторно-висцеральной систем приводит к старению костно-суставного аппарата. Изменение гормонального фона влияет на активность остеобластов и остеокластов, костной изоформы щелочной фосфатазы, на образование фосфорно-кальциевых соединений, уменьшая или увеличивая минерализацию кости (Maxine J., 1991; Ponilles I. M. [et al.], 1991; Riggs B. L., Melton III L. D., 2000).
Инволютивный остеопороз часто начинается в середине жизни и прогрессирует с возрастом.
I тип инволютивного ОП — постменопаузальный.
Возникает у женщин в течение 15–20 лет после менопаузы и сопровождается компрессионными переломами в местах с повышенным содержанием губчатой кости — позвоночника (с множественной компрессией поясничных и грудных позвонков), дистальных отделов лучевой кости и лодыжек. Сопровождается отсутствием зубов (эдентулизм) из-за снижения количества периальвеолярной кости.
По данным C. Murray (1993), потеря костной массы между 55 и 75 годами на 62 % обусловлена старением и на 38 % — менопаузой.
При наступлении менопаузы вследствие уменьшения эстрогенов ослабевает их анаболическое влияние на обмен костных клеток.
Увеличивается активация остеокластов в результате снижения ингибирующего влияния эстрогенов на гормон паращитовидной железы, циркулирующий в достаточном количестве (Коухен Р. Л., 1990).
Постепенно снижается концентрация кальцитонина, гормона, вырабатываемого парафолликулярными клетками щитовидной железы, тормозящего резорбцию костной массы. Биосинтез кальцитонина у женщин во многом зависит от эстрогенов, при дефиците которых быстро прогрессирует остеопороз. Опосредуют влияние эстрогенов на синтез костной массы и ее резорбцию локальные факторы, особенно цитокины.
Моноциты периферической крови у женщин с остеопорозом и в постменопаузальный период более активно синтезируют интерлейкины-1 (ИЛ-1 — IL-1).
ИЛ-1 и другие цитокины (ТНФ-a) стимулируют продукцию ИЛ-6 (IL-6) мезенхимальными клетками. Именно ИЛ-6 активирует функцию остеокластов, вызывая ремоделирование костей при остеопорозе.
Раннее наступление менопаузы при удалении яичников у женщин вызывает снижение плотности костной массы до 0,5–2 % в год.
Мужская менопауза — снижение половой функции после 40–50 лет — также приводит к ОП.
D. A. Schowman с соавт. (1997) обосновывают этот механизм:
· снижением уровня эстрогена из-за уменьшения периферической конверсии тестостерона в эстрадиол, что приводит к снижению образования костей;
· снижением уровня андрогена, приводящим к уменьшению секреции кальцитонина (мощного ингибитора костной резорбции);
· уменьшением при старении скелетной мускулатуры, мышечной силы.
Гормональную недостаточность у мужчин усиливают нервные срывы, дефицит андрогенов, анорексия, хронические заболевания печени, алкоголизм, курение, злокачественные новообразования, прием лекарств.
Ускоряют старение кости суставные травмы, сопровождаемые гемартрозом, а также нарушения трофики костей вследствие обменных, термических, лучевых повреждений (Спиртус Т. В., 1997; Laitinen L., Valimaki V., 1993).
II тип инволютивного ОП — сенильный.Диагностируют у женщин (чаще) и мужчин в возрасте 70 лет и старше.
Переломы чаще всего возникают в участках скелета, содержащих компактную и трабекулярную ткань, — в проксимальном отделе бедра, в позвоночнике, плечевой и большеберцовой кости, в костях таза.
У женщин ускоренная потеря костной массы связана с дефицитом эстрогенов, развивающимся в период менопаузы.
К развитию ОП II типа приводит снижение функции остеобластов и вторичный гиперпаратиреоидизм, вероятно, зависящий от ухудшения абсорбции кальция в тонком кишечнике. Для усвоения кальция необходим витамин D, физиологически активной формой которого является 1,25(ОН)2D.
Он способствует минерализации кости и стимулирует активность остеобластов. С возрастом снижается уровень 25(ОН)D приблизительно на 50 %. Запасы его значительно выше в летние месяцы.
Однако в пожилом возрасте сезонные колебания уменьшены в результате менее интенсивного летнего облучения, меньшей длительности солнечной инсоляции. Абсорбция витамина D у молодых также выше, чем в пожилом возрасте.
При старении дефицит 1,25(ОН)2D приводит к уменьшению почечной массы, развитию рефрактерности к паратиреоидному гормону (ПТГ), снижению гормона роста. ПТГ играет центральную роль в возрастной потере костной ткани, повышенной костной резорбции.
Абсорбция кальция зависит от потребления кальция с пищей. На эффективность его абсорбции влияет активность 1,25(ОН)2D.
С возрастом уменьшается эффективность кишечной реабсорбции кальция вследствие снижения способности кишечника реагировать на 1,25(ОН)2D (уменьшена чувствительность тканевых рецепторов к 1,25(ОН)2D).
Снижение абсорбции кальция обусловлено и уменьшением эстрогенов у женщин: терапия эстрогенами повышала кишечную реабсорбцию кальция.
Повышение активности ПТГ ведет к гипокальциемии, потере костной ткани, повышенной костной резорбции.
Кальцитонин (КТ) — полипептид, включающий 32 аминокислоты, — секретируется С-клетками щитовидной железы в ответ на повышение кальция плазмы. Скрытый гипертиреоидизм и избыточная терапия гормонами щитовидной железы сопровождаются повышенным обменом кости и потерей костной ткани.
Гормон роста и инсулиноподобный фактор роста-1 стимулируют почечный синтез 1,25(ОН)2D, пролиферацию и дифференциацию остеобластов. Уменьшение ИПФР-1 с возрастом сопровождается нарушением этих процессов.
Способствует потере костной массы и дефицит микроэлементов (бора, меди, цинка, магния).
Для пролиферации остеобластов и минерализации кости важен витамин K: у лиц, получающих кумариновые антикоагулянты, снижается МПКТ.
Длительная иммобилизация приводит к увеличению костной резорбции, отрицательному балансу кальция, снижению уровня 1,25(ОН)2D, к потере костной массы и переломам.
/ Библиотека / Болезни суставов /
/ Глава 2 ОСТЕОПОРОЗ
Генерация: 0.068. Запросов К БД/Cache: 0 / 0
Диффузный остеопороз позвоночника, костей, стопы

Остеопороз является обменно-метаболическим заболеванием костной ткани, в процессе которого наблюдается нарушение ее минерализации, структурная перестройка и снижение плотности. Происходит потеря равновесия между процессами образования и разрушения кости.
Наиболее частыми последствиями этого являются переломы, порой они могут быть единственным проявлением болезни.
В подавляющем большинстве случаев заболевание поражает людей пожилого возраста, однако нередки случаи и ювенильного остеопороза у детей.
Распространенность заболевания с каждым годом все увеличивается, особенно в странах демографическими проблемами, что связано со старением населения.
Остеопороз является многофакторным заболеванием, его возникновение опосредовано целым комплексом неблагоприятных воздействий. Поэтому выделяют такие причины потери костной массы:
- Пожилой возраст.
- Снижение содержания кальция и витамина D в рационе.
- Гормональные нарушения: заболевания щитовидной железы, недостаток эстрогенов у женщин.
- Болезни желудка и кишечника.
- Системная патология соединительной ткани.
- Болезни крови.
- Гиподинамия и длительная иммобилизация.
- Употребление алкогольных напитков, курение.
- Прием лекарств (кортикостероиды, антиконвульсанты).
- Травмы костей, воспалительные процессы, опухоли.
- Наследственность.
Если при всестороннем обследовании выявить какие-либо факторы не представляется возможным, то говорят об идиопатическом остеопорозе. Другими словами, такой диагноз ставится в том случае, если заболевание развивается на фоне полного благополучия и при отсутствии видимых причин.
В остальных ситуациях полагают о другом характере патологии. От этого будет зависеть и дальнейшая тактика лечения, поэтому при подозрении на заболевание настоятельно рекомендуется пройти обследование у специалиста.
По современной классификации остеопороза существует несколько разновидностей заболевания.
В первую очередь стоит рассмотреть первичный характер болезни, поскольку таких случаев большинство – до 90%.
При этом снижение плотности костей возникает самостоятельно, без воздействия внешних неблагоприятных факторов или других болезней. Патология распространяется на многие компоненты скелета – развивается диффузный остеопороз, который охватывает все кости конечностей.
Инволютивный остеопороз относится к одним из проявлений общего старения организма. Костная ткань выступает в качестве определенного показателя интенсивности таких изменений, становясь с возрастом все более хрупкой.
В основном заболеванию подвержены женщины в период постменопаузы (после 50 лет). Это обусловлено недостатком эстрогенов в организме из-за инволютивных процессов в яичниках.
Развитие сенильного остеопороза наблюдается в старческом возрасте – после 70 лет.
В механизме его возникновения преобладают нарушения ферментной системы почек, что приводит к уменьшению выработки витамина D и ухудшению всасывания кальция.
Болезнь у людей в пожилом возрасте часто приводит к тяжелым переломам (например, шейки бедра), которые в дальнейшем могут стать причиной инвалидности.
Идиопатический ювенильный остеопороз – явление довольно редкое. При этом страдают чаще мальчики в период перед половым созреванием (7–14 лет).
Поскольку у детей и подростков происходит образование до 90% костной массы, то при развитии патологических процессов могут возникнуть стойкие костные деформации, частые переломы.
В ряде случаев изменения могут исчезать бесследно.
Нередко наблюдаются и семейные случаи болезни. Это связывают с измененной активностью определенных генов, ответственных за процесс ремоделирования костей. Могут встречаться различные варианты таких нарушений: генный полиморфизм, усиление экспрессии одних генов и снижение других.
В любом случае о наследственном типе болезни можно сказать только по результатам медико-генетического обследования.
Если у пациентов среднего возраста не удается установить причину заболевания, то наиболее вероятен диагноз идиопатического остеопороза. Он встречается у женщин репродуктивного возраста (перед менопаузой), а также у мужчин до 50 лет. Симптомы болезни могут в какой-то момент исчезнуть даже без лечения.
Развитие вторичного остеопороза опосредовано различными факторами, которые могут воздействовать на костную ткань, нарушая ее развитие.
Сказать точно какой тип заболевания присутствует в конкретном случае можно только по результатам углубленного обследования.
Болезнь долгое время может протекать совершенно бессимптомно, заставляя обратить на себя внимание только после первого перелома. Однако, существуют определенные признаки, наличие которых может указать на вероятность заболевания. К ним можно отнести:
- Боли в спине: ноющие или острые, если ущемляются нервные корешки.
- Уменьшение роста из-за снижения высоты позвонков.
- Деформации позвоночника, грудной клетки.
- Судорожные сокращения мышц на ногах в ночное время.
- Пародонтоз.
- Ломкость ногтей и волос.
- Снижение трудоспособности, утомляемость.
Многие из указанных признаков могут наблюдаться при диффузном остеопорозе позвоночника, когда повышается пористость костной ткани в телах позвонков. Кроме того, болевые ощущения могут возникать и в других участках тела — это может быть признак околосуставного остеопороза.
Часто поражаются нижние конечности, которые и так испытывают повышенные нагрузки.
Диффузный остеопороз стопы характеризуется практически постоянной болью, которая усиливается при ходьбе и подъеме тяжестей. По этим симптомам можно заподозрить заболевание и своевременно провести необходимое обследование. Если диагноз подтвердится, то нужно немедленно начать лечение.
Симптомы заболевания могут отличаться с учетом локализации процесса и степени его развития. В зависимости от распространенности и характера поражения костей различают:
- Системный остеопороз – болезнь охватывает все компоненты скелета.
- Диффузный остеопороз – поражаются все отделы конечности.
- Регионарный остеопороз – патологический процесс отмечается в одной или нескольких скелетных зонах.
- Локальный остеопороз – снижение минеральной плотности только в одной кости.
- Околосуставной остеопороз – развивается только вокруг суставов.
- Пятнистый остеопороз – развивается на ранних стадиях заболевания и характеризуется неравномерностью поражения, есть отдельные участки потери костной плотности.
Наличие любых признаков болезни является показанием к врачебному осмотру. С этим нельзя медлить, поскольку патология будет неуклонно прогрессировать.
С целью максимальной эффективности лечение болезни нужно начинать как можно раньше – еще на стадии пятнистого остеопороза, когда патологический процесс локализован, а разрушение костей не достигло максимальной выраженности. В этом помогут такие мероприятия:
- Употребление в пищу продуктов с высоким содержанием кальция: молоко, твердые сыры, творог, фрукты и овощи.
- Применение препаратов кальция и витамина D.
- Эстроген-заместительная терапия для женщин в постменопаузе.
- Использование препаратов, замедляющих костную деструкцию и усиливающих остеосинтез: бисфосфонаты, кальцитонин, стронция ранелат.
- Лечение основного заболевания, которое привело к снижению костной плотности.
- Снижение дозы или замена некоторых лекарств: глюкокортикоидов, противосудорожных средств.
- Адекватная возрасту физическая активность, профилактика переломов.
- Прогулки на свежем воздухе с умеренной инсоляцией.
Препараты для лечения остеопороза назначает только врач. Самостоятельное использование медикаментов недопустимо. Только своевременное выявление патологии и адекватная терапия позволят избавиться от болезни и улучшить качество жизни.
Лекарства от остеопороза. Как лечить остеопороз. Назначения врача при остеопорозе.
Читайте также:


