Ишиас лечение медикаментозное блокада
Блокада седалищного нерва - это инъекция обезболивающих и противовоспалительных средств, лечебная и диагностическая процедура, показанная при ишиасе.

При воспалении или ущемлении нерва основным симптомом является резкая интенсивная боль в ноге, приводящая к существенному ограничению подвижности. Введение анестетиков и других лекарственных препаратов непосредственно в очаг поражения не только снимает болезненную симптоматику, но и обеспечивает терапевтический эффект. Для проведения блокады существуют определенные показания и противопоказания, а сама манипуляция выполняется врачом.
Показания к проведению
При ишиасе средней и легкой степени показана терапия пероральными препаратами болеутоляющего, противовоспалительного, спазмолитического действия. Назначаются также мази с аналогичным эффектом, в некоторых случаях – инъекции. В отличие от обычных уколов блокада направлена прежде всего на купирование болевых импульсов и используется в следующих случаях:
- диагностика – при нейропатиях данная манипуляция позволяет точно определить локализацию и объем поражения;
- выраженные боли, препятствующие передвижению, имеющие постоянный характер;
- неэффективность предыдущего лечения пероральными и наружными средствами.
Блокада анестетиками эффективна как при воспалении, так и при защемлении нерва, поскольку болезненные ощущения исчезают мгновенно. Однако эффект длится несколько часов, поэтому регулярно требуются повторные инъекции. Применение противовоспалительных препаратов дает стойкий терапевтический эффект.
Техники выполнения
В отличие от внутримышечных уколов, которые можно делать самостоятельно в домашних условиях, блокаду седалищного нерва должен выполнять исключительно специалист.
Не имея медицинского образования, подобрать подходящий способ и место введения лекарства практически невозможно. Самолечение чревато также осложнениями: повреждениями нервов и сосудов, поломкой иглы, воспалением.
Проводится задним доступом, больной при этом лежит на животе. Для определения точки, куда необходимо ввести анестетик, проводятся две воображаемые линии. Первая – горизонтальная – через вершину большого вертела кости бедра, вторая – вертикальная – вдоль наружного края седалищного бугра. Место их пересечения располагается непосредственно над искомым нервом.
Чтобы избежать инфицирования, кожа предварительно обрабатывается антисептиком. Затем инфильтруется кожа в зоне инъекции (для этого применяется 0,25% раствор новокаина). После того как чувствительность пропадет, через тонкую длинную иглу в глубжележащие ткани вводится новокаин в концентрации 0,5% объемом от 20 до 40 мл.
Пациент располагается на боку, пораженная конечность при этом находится сверху, согнута под прямым углом в бедре и колене. Место введения иглы определяется следующим образом: воображаемой линией соединяются верхняя задняя подвздошная ость и верхушка большого вертела.
От середины полученной линии книзу (в сторону копчика) проводится перпендикуляр длиной 4-5 см. Полученная точка на его свободном конце представляет собой место для инъекции. Длинной тонкой иглой вначале обезболиваются кожа с подкожной клетчаткой, затем – подлежащие ткани.
Данная техника используется, когда нельзя повернуть пациента (при поврежденном позвоночнике, например). Больной лежит на спине, ноги прямые. После обработки операционного поля антисептиком делается разметка.
Первая линия соединяет лобковый бугорок подвздошной кости с ее передневерхней остью. Отрезок делится на три равные части, от точки между его медиальной и средней частями проводится перпендикуляр. Третья линия располагается параллельно первой, проходя через наружный край большого вертела. Ее соединение с перпендикуляром – место введения иглы.
Техника выполнения инъекции в данном случае требует особой осторожности. После обезболивания кожи с клетчаткой игла длиной не менее 8 см вводится в направлении бедренной кости до контакта с ней. Затем немного подтягивается назад и погружается уже медиально, за кость, на глубину 5 см. Чтобы исключить попадание анестетика в артерию, перед введением лекарства делается аспирационная проба.
Препараты для введения
Для блокады используются анестетики – Новокаин, Лидокаин – в различных концентрациях. Например, для обезболивания места инъекции подкожно вводится несколько миллилитров 0,25%-го Новокаина. Непосредственно в глубжележащие мягкие ткани 0,5-1%-й раствор.
Иногда подобным образом осуществляется введение нестероидных или гормональных противовоспалительных (Диклофенака, Дексаметазона). В некоторых случаях применяются миорелаксанты или наркотические обезболивающие препараты.
Плюсы и минусы
Несомненное преимущество блокады седалищного нерва перед другими видами терапии – практически мгновенный эффект. Боль исчезает за несколько минут, возвращаются свобода движений и трудоспособность. Поскольку лекарство вводится местно, в кровоток попадает его незначительное количество (соответственно, проявляется минимум побочных эффектов). Противопоказаний к такому методу тоже немного в отличие от медикаментозной терапии пероральными средствами.
К недостаткам манипуляции относятся прежде всего ее вероятные осложнения:
- повреждение седалищного нерва иглой;
- пункция бедренной артерии;
- поломка иглы (при попадании в кость или спазме мускулатуры);
- прокол мочевого пузыря;
- занесение инфекции.
Однако негативные последствия исключены, если блокада выполняется врачом с соблюдением техники и правил антисептики. Недостатком также может считаться побочное действие препаратов в виде снижения АД, головокружения, слабости, аллергических реакций.

Противопоказания
Блокада седалищного нерва противопоказана при некоторых хронических заболеваниях и острых состояниях. Ее нельзя проводить пациентам младше 18 лет, беременным и кормящим женщинам, лицам с сахарным диабетом, остеопорозом, почечной недостаточностью, гипотонией, активной формой туберкулеза.
Противопоказаниям являются также повышенная чувствительность к используемым препаратам, склонность к аллергическим реакциям.
Заключение
Блокада нерва в случае его ущемления или воспаления – самый быстрый способ снятия болевого синдрома. Данная манипуляция при выполнении специалистом с учетом противопоказаний безопасна, не имеет побочного действия.
Однако для достижения стойкого терапевтического эффекта необходимо устранить причину ишиаса, для чего используются другие консервативные и хирургические методы лечения.
Одной из наиболее распространенных патологий в невралгии является ишиасом или же защемлением седалищного нерва. При этом заболевании происходит зажатие ткани нерва, но целостность внешней оболочки не нарушается.
Тактика, применяемая при медикаментозном лечении ишиаса, заключается в эксплуатации лекарств, призванных купировать болевой синдром.
Одним из самых действенных методов медикаментозного лечения является блокада седалищного нерва. Сегодня она проводится по двум методикам: на боку или животе и на спине.
Общая информация
Симптомы
Как и иные патологии, ишиас также имеет специфические симптомы:
- Болевой синдром разной интенсивности.
- Онемение.
- Жжение.
- Нарушение функционирования жизненно-важных органов.
Воспаление седалищного нерва может протекать в 2-х формах:
- Болезненные ощущения + невралгия.
- Невралгия (болезненных ощущений не наблюдается).
Лечение
Если лечение патологии было своевременным, то воспаление уменьшится уже на первом месяце медикаментозной терапии.

В большинстве случаев медикаментозное вмешательство предполагает эксплуатацию НПВП — противовоспалительных нестероидных препаратов. Медики полагают, что даже недолгое употребление НПВП пациентом, страдающим от острого болевого синдрома, дает просто ошеломительный результат. Относительно преимуществ нестероидных лекарственных средств при хроническом болевом синдроме достоверных сведений пока не имеется.
Медикаментозное лечение воспаления седалищного нерва предполагает использование как рецептурных, так и безрецептурных НПВП. По мнению большинства специалистов, наиболее эффективными считаются такие препараты, как:
- ибупрофен;
- аспирин;
- кетопрофен;
- напроксен;
- диклофенак;
- флурбипрофен;
- дексибупрофен;
- толметин.
Кроме того, эти препараты провоцируют появление желудочно-кишечных кровотечений и язв. Для того чтобы обезопасить свой организм от нежелательных последствий, принимаемая доза должна быть минимальной.
К иным побочным явлениям, которые вызывают противовоспалительные нестероидные препараты, относятся:
- сильный дискомфорт (раздутость и жжение) внизу живота;
- повышенная сонливость;
- повышенное давление (кровяное);
- отечность, спровоцированная задержкой жидкости;
- головные боли;
- нарушение функционирования почек;
- появление сыпи.
В группу риска в основном входят:
Некоторым пациентам, проходящим медикаментозное лечение, назначается применение Ультрама или трамадола. Это болеутоляющее лекарство является неплохой альтернативой опиоидным препаратам. Отзывы пациентов об этом медикаменте в основном положительные, поскольку он отлично лечит воспаление и не вызывает зависимости и привыкания.

Основным отличием трамадола от противовоспалительных нестероидных препаратов является то, что возникновение побочных эффектов в желудочно-кишечном тракте при его применении практически исключено. В некоторых случаях медикамент провоцирует тошноту или ощутимый кожный зуд.
Отзывы людей говорят, что наиболее эффективной комбинацией является сочетание трамадола с парацетамолом. Это позволяет купировать болевой синдром намного быстрее.
Многочисленные отзывы специалистов в области медицины утверждают, что наиболее сильными болеутоляющими препаратами являются такие наркотические анальгетики (опиоиды), как:
- Перкосет.
- Оксиконтин.
- Перкодан.
- Нуморфан.
- Викодин.
Опиоиды, о которых большинство потребителей также оставляют положительные отзывы, особенно эффективны при кратковременном купировании болевого синдрома. Лечить защемление седалищного нерва с их помощью в течение 16-ти недель чревато возникновением непредсказуемых последствий, связанных с привыканием.
Опиоидные препараты вызывают следующие побочные эффекты:
- тошнота и рвота;
- повышенная сонливость;
- затруднение дыхания;
- проблемное мочеиспускание;
- беспокойство и тревожность (в некоторых случаях происходит развитие неврозов и даже паранойи).
В некоторых случаях для лечения воспаления доктор принимает решение о назначении кортикостероидных инъекций. Отзывы о кортикостероидах утверждают, что они активно способствуют быстрому снятию воспаления.
Объективных данных относительно эффективности эпидуральных инъекций на сегодняшний момент, к сожалению, не существует. Тем не менее многие полагают, что с их помощью болевой синдром купируется на 30-60 дней.
В некоторых случаях эпидуральные стероидные инъекции провоцируют возникновение таких побочных явлений, как:
В целом использование эпидуральных инъекций не способствует улучшению состояния больного и не позволяют избежать хирургического вмешательства.
Блокада
Достаточно распространенным методом лечения защемления и воспаления является блокада (новокаиновая) седалищного нерва.
Этот способ неспецифической терапии, отзывы о котором в основном положительные, предполагает введение в актуальные ткани новокаинового раствора. Новокаиновая блокада способствует купированию раздражения и выключению периферической иннервации. В результате болевой синдром ликвидируется, а трофика тканей улучшается.

Также новокаиновая блокада включает в себя такие лекарственные препараты, как:
- тримекаин;
- дикаин;
- лидокаин.
Для пролонгации полученного результата используется:
- желатиновый раствор (восьмипроцентный);
- этиловый спирт;
- растворы кровезаменительные.
Новокаиновая блокада, способствующая снятию воспаления и защемления, встречается в виде следующих форм:
- шейная;
- короткая;
- паранефральная;
- футлярная;
- пресакральная;
- внутривенная;
- внутриартериальная;
- абдоминальная;
- сердечно-арториальная.
В случае защемления седалищного нерва применяется местная блокада.
Заключение
Патология седалищного нерва — достаточно серьезное и сложное заболевание, требующее комплексного лечения. Именно поэтому крайне важно своевременно получить квалифицированную медицинскую помощь.
Разблокировка седалищного нерва осуществляется исключительно опытным профессионалом.

Неврит седалищного нерва или ишиас – это воспаление нерва, который является важным элементом крестцового нервного сплетения. Он обеспечивает нормальное функционирование органов малого таза и нижних конечностей.
Любая патология седалищного нерва ведет к нарушению работы двигательной системы нижнего отдела.
В этой статье поговорим о симптомах воспаления седалищного нерва и медикаментозном лечении такого неврита: какие уколы колоть, какие таблетки пить, дадим названия препаратов.
Признаки и проявления неврита
Неврит седалищного нерва проявляется по-разному:
- сильной и резкой болью (прострелом),
- дискомфортом в пояснице,
- тяжестью в ногах,
- усталостью в нижней части спины,
- нарушением двигательных функций,
- потерей чувствительности ног,
- покалыванием (мурашками) и жжением в конечностях,
- онемением.

Симптомы ишиаса различаются по степени выраженности и локализации, могут затрагивать только одну сторону тела и быть приступообразными или попеременными.
Иногда боли настолько мучительны, что буквально парализуют пациента, лишают его возможности ходить и даже шевелиться.
Часто воспаление седалищного нерва приводит к частичной атрофии некоторых мышц. В этом случае болевой синдром не будет таким выраженным, но человек почувствует онемение в некоторых участках тела.
Когда возможна терапия медикаментами?
Уже первые признаки ишиаса требуют медикаментозного вмешательства. Его цель – снять болевые ощущения и купировать воспаление. Однако терапия медицинскими препаратами возможна только после обследования и выяснения причины ишиаса.
Медикаментозное лечение возможно, если нерв воспалился по причине:
- переохлаждения,
- перенапряжения,
- защемления нерва.
После приема медикаментов, боль притупляется, а через несколько дней терапии наступает заметное облегчение.

Если боль не снимается медикаментами и длится в течение 3-4 недель – значит причина невралгии намного серьезнее, чем просто воспаление.
Медикаментозное лечение не поможет при:
- парализующем ишиасе,
- слишком выраженной и длительной боли,
- грыже межпозвонкового диска,
- нарушениях функций мочевого пузыря и кишечника,
- спинальном стенозе.
Во всех перечисленных случаях показано оперативное вмешательство.
Узнайте о других способах лечения ишиаса: гимнастике, массаже, народных рецептах.
Таблетки и уколы при ишиасе: список препаратов
Чем лечить воспаление седалищного нерва, какие лекарства принимать, какие уколы и капельницы ставить при ишиасе? Препараты для лечения ишиаса направлены не только на устранение болевого синдрома и воспаления, но и на восстановление нерва.
Лечение может быть как пероральным, так и инъекционным – препараты выпускаются и в таблетках, и в ампулах.
Но уколы здесь предпочтительнее, потому как они начинают действовать быстрее, чем таблетки и не нагружают органы пищеварения и выделительную систему.
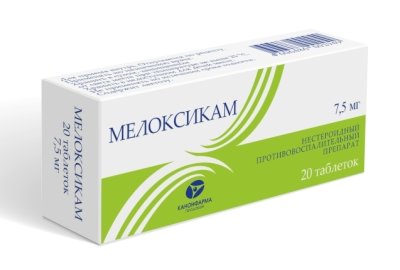
При ишиасе в первую очередь нужно купировать воспаление, так как по мере его уменьшения исчезает и изнуряющая боль в нижнем отделе.
Для этого используют нестероидные противовоспалительные средства:
- Мелоксикам,
- Диклофенак,
- Кеторолак,
- Лорноксикам,
- Индометацин,
- Кетопрофен.
Острые приступы невралгии купируют следующими препаратами:
- Кетаролом,
- Баралгином,
- Пенталгином,
- Темпалгином.
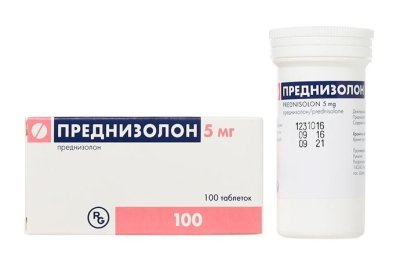
Кортикостероидные гормональные препараты назначаются в крайних случаях – в острый период приступа ишиаса, а также, когда у пациента присутствует выраженный отек в пояснично-крестцовой области.
Гормональные препараты подавляют воспалительный процесс. Наиболее популярными в этой области считаются:
- Гидрокортизон,
- Преднизолон,
- Дексаметазон.
Если неврит образовался на фоне инфекции или нужно исключить ее появление, то больному назначают курс антибиотиков широкого спектра действия:
- Сумамед (Азитромицин),
- Супракс,
- Амоксиклав.
Ишиас – это болезнь нервного характера и малейшее беспокойство может усугубить ее. В этот период пациентам выписывают антидепрессанты, которые снимают нервозность и тревожность.
Антидепресанты назначаются индивидуально и продаются по рецепту.
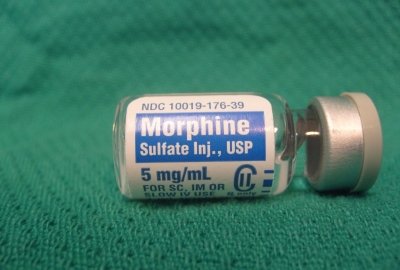
Опиоиды – это сильные лекарства, которые вызывают острое привыкание. Они убирают любую, даже самую сильную боль и назначаются тогда, когда другие средства не помогают.
Среди них выделяют менее токсичные препараты:
- Морфин,
- Кодеин,
- Оксиморфин,
- Гидрокон.
Эти препараты применимы только в больничных условиях.
Данные препараты нужны, чтобы снять напряжение мышц, что устраняет защемление, тем самым купирует боль, восстанавливает подвижность и чувствительность конечностей:
- Это сирдалуд,
- Тизанидин,
- Тизалуд,
- Тизанил,
- Толперизон,
- Мидокалм,
- Толизор.
Ботулотоксин применяется при спазмах мышц. Это вещество расслабляет и снимает нервное напряжение, что значительно облегчает состояние больного.
Применение блокады при ишиасе нижних конечностей
Какие еще уколы делают при воспалении седалищного нерва?
Если ни один из препаратов не принес должного облегчения при неврите, а пациента мучают невыносимые боли, то ему назначают новокаиновую или ультракоиновую блокаду.
Она заблокирует импульсы нерва, снимет воспаление и нервное возбуждение. Раствор вводят в пучки седалищного нерва в районе поясницы, но делают это в самых крайних случаях.
Какие витамины необходимы?
При ишиасе необходимы витамины группы В: В1, В6 и В12. Их назначают и перорально, и в инъекциях. Витамины в уколах внутримышечно при ишиасе предпочтительнее, но больнее.
Витамины уменьшают болезненность, питают волокна нерва и регенерируют их, восстанавливают чувствительность и двигательную активность, стимулируют защитные силы организма.
Самыми лучшими витаминными комплексами признаны:
- Комбилипен,
- Бинавит,
- Нейробион,
- Юнигамма.
Длительность лечения ишиаса витаминами b1, b6, b12 и курс их приема прописан в инструкциях к препаратам, но внутримышечные инъекции делают примерно 10 дней, по два раза.
Как лечить мазями?
Облегчить боль и снять воспаление помогают не только таблетки, но и мази:

Нестероидные противовоспалительные препараты локального действия. Они успокаивают боль и снимают острый синдром за счет ферментативной активности компонентов.
Свечи
Если по каким-то причинам пациент не может принять медикаменты перорально или инъекционно – ему назначают ректальные свечи. Они действуют быстрее и эффективнее таблеток.
Чаще всего пациентам назначают свечи:
- Вольтарен,
- Диклофенак,
- Индометацин,
- Дикловит.
Гомеопатия

Кроме медикаментозных препаратов, воспаление седалищного нерва лечат и гомеопатическими средствами.
Чтобы купировать причину неврита, принимают средства на основе следующих компонентов:
- туи,
- медорринума,
- люэзинума.
Болезненные ощущения устраняют с помощью БАДов с сушеницей топяной или бихроматом калия.
Самыми действенными средствами считаются:
- борец синий,
- баранник горный,
- красавка,
- ромашка аптечная,
- хлорат аммония,
- колоцинт.
Большинство БАДов не исследованы, не имеют подтверждения своей эффективности и, что главное, безопасности. Именно поэтому гомеопатию нельзя применять без разрешения врача.
Ишиас – это изнуряющая боль и невозможность вести привычный образ жизни. Проявиться недуг может в самый неожиданный момент, по разным причинам, а вот лечится он долго.
Теперь вы знаете, что пить, чем мазать и что колоть при воспалении седалищного нерва, но до полного восстановления может пройти несколько месяцев. Именно поэтому, с терапией не нужно затягивать , при первых же симптомах, нужно обратиться в больницу.



Причины воспаления седалищного нерва
Медики выделяют несколько причин возникновения воспаления седалищного нерва:
- Появление новообразований;
- Смещение межпозвоночного диска или возникновение грыжи;
- Инфекционные заболевания, провоцирующие воспалительный процесс;
- Гинекологические заболевания;
- Остеофиты позвонков (патологические наросты на позвонках или других костях, образующиеся вследствие остеохондроза).
К возникновению ишиаса могут быть причастны также травмы органов малого таза, сильные нагрузки на организм, поднятие тяжестей. Она распространена среди тех людей, которые никогда не занимались спортом и резко решили начать с больших нагрузок.
Встречается воспаление седалищного нерва и у женщин в положении, потому что при беременности в теле женщины смещается центр тяжести и увеличивается нагрузка на позвоночник, который не всегда бывает готов к таким изменениям.
Симптомы воспаления седалищного нерва
При воспалении седалищного нерва у людей боль бывает настолько сильной, что выбивает его из нормального ритма жизни, к симптомам можно отнести:
Лечение воспаления седалищного нерва
Лечение воспаления седалищного нерва нужно начинать с приема врача. Доктору нужно обязательно рассказать, когда появилась боль, какая она по характеру (ноющая, острая, прострелы), проявляется ли она постоянно или возникает периодически, в какие части тела распространяется. От этих рассказов зависит эффективность лечения. Если вы самостоятельно принимали обезболивающие препараты, обязательно сообщите врачу их названия.
После беседы медик осмотрит вас, оценит состояние кожи и мышц, проверит неврологические симптомы и назначит необходимые методы обследования.
Лечение ишиаса проводится в несколько этапов: сначала доктор снимает боль, используются также те препараты, прием которых способствует уменьшению воспаления. Устранив первичные симптомы, начинается активное лечение: физиотерапия, массаж и т.д.
Достижение положительного эффекта во многом зависит и от самого пациента. Ему придется пересмотреть свой образ жизни, начать правильно питаться, соблюдать режим, заниматься лечебной физкультурой. Безусловно, подъем больших тяжестей полностью ограничивается.
В большинстве случаев определить, имеется ли у пациента воспаление седалищного нерва можно после первичного осмотра. Врач проверяет рефлексы больного, оценивает его походку, потому что люди с воспалением в основном начинают подволакивать ногу, или же движение конечности становится неестественным. Все потому что нога теряет чувствительность. Всему виной является потеря чувствительности ноги, ослабление мышц или сильные боли.
Если первичную диагностику можно провести и в простых условиях больничного кабинета, то понять, что именно стало причиной возникновения заболевания намного сложнее. Для точного выявления причин воспаления седалищного нерва нужно использовать передовые методы, такие как МРТ. Именно магнитно-резонансная томография поможет выявить нарушение строения позвоночника, смещение межпозвонковых дисков, трещины, травмы, грыжу. Такой метод диагностики отличается высокой точностью и максимальным удобством для пациента.
Симптоматическая терапия
Эта терапия проводится в острый период, когда боль является самой главной проблемой. Врач попросит вас уйти на покой – нужно снизить нагрузки на обе ноги, даже при условии одностороннего поражения. Делается это потому, что во время хромоты на больную ногу все равно приходится большое, давление, которое может спровоцировать усиление боли. Основу симптоматической терапии составляют лекарственные препараты. Для общего укрепления организма и опорно-двигательного аппарата назначают хондропротекторы, ноотропы, сосудорасширяющие, антиоксиданты.
Этиотропное лечение
Она проводится как в период обострения, так и во время стихания болей, направлено на устранение причины заболевания. Рекомендуется применение мануальной терапии, массажа, лечебной физкультуры, дефанотерапии и физиотерапевтических методов.
Мануальная терапия
Принцип мануальной терапии основан на ручном воздействии на опорно-двигательную систему специалистом – мануальным терапевтом – с лечебной целью. Терапевт воздействует непосредственно на опорно-двигательный аппарат – ставит позвонки на место, возвращает позвоночник и суставы в физиологичное положение, восстанавливает нормальную подвижность. Курс мануальной терапии назначают, если воспаление седалищного нерва сопровождается прострелами в пояснице, ограничением сгибания в позвоночнике, тянущими болями в ноге.
Массаж
Курс массажа доктор назначает, когда боль уже стихла. Он необходим для того, чтобы снять мышечный спазм, который может способствовать защемлению корешков спинного мозга или седалищного нерва. Разминание мышц способствует расширению кровеносных сосудов, улучшается приток крови к поражённой области, расслабляются мышцы спины и поясницы.
Лечебная физкультура
Гимнастика при защемлении седалищного нужна для того, чтобы нормализовать тонус мышц, исправить деформации позвоночного столба, улучшить функцию мышц. Занятия ЛФК включают комплекс упражнений в позициях стоя и лёжа. Это не только метод лечения, но и отличный способ профилактики.
Читайте также:


